Пациент в возрасте до 40 лет с H / O HOCM и имплантируемым кардиовертером-дефибриллятором (для вторичной профилактики остановки VF, возникшей во время физической нагрузки), страдал от боли в груди, потоотделения и тахикардии. Ранее в тот же день пациент был физически активен, что привело к головокружению, СОБ и потливости. Затем было употребление алкоголя, связанное с дальнейшими физическими нагрузками. У больной представлено схватывание в области грудной клетки, головокружение, СОБ, потливость. АД был 165/109 (хороший пример шока, при котором АД поддерживается высоким системным сосудистым сопротивлением).
Вот ее ЭД ЭКГ:
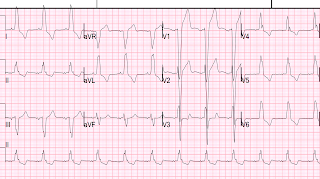
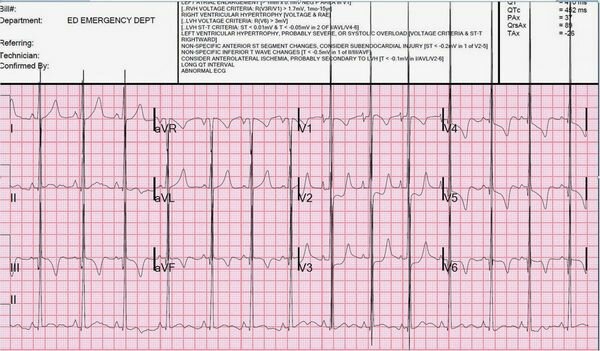
 |
| Наблюдается узкая комплексная (длительность QRS = 113 мс) тахикардия со скоростью около 160. Определенных зубцов Р нет. Похоже, это пароксизмальная СВТ. Существует очень высокое напряжение и аномалии вторичной реполяризации (ST-T). |
Прикроватное УЗИ сердца показано здесь:
Это показывает очень гипертрофированные стенки и, как следствие, очень маленькую камеру левого желудочка, разрушающуюся на себе. У сердца очень мало возможностей для наполнения кровью, а также возможная обструкция оттока аорты.
Пациенту давали аденозин 6 мг, 12 мг, 12 мг и 18 мг без какого-либо длительного эффекта.
Лактат возвращается при 8,3 мг-экв / л, что соответствует шоку.
Затем давали двойной болюс эсмолола (каждый болюс = 500 мкг / кг) и капельницу с немедленным замедлением сердечного ритма. Пациенту давали нормальный болюс физиологического раствора.
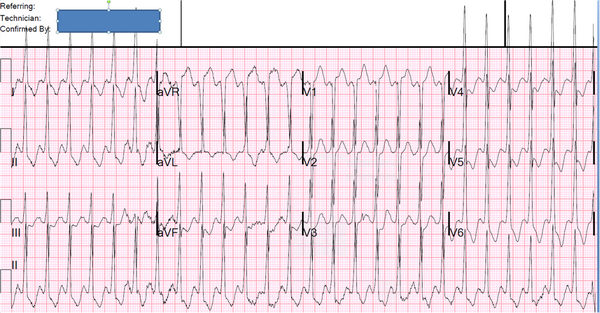
Частота сердечных сокращений сразу же замедлилась и вот ЭКГ при t = 45 мин:
 |
| Синус тач с ЧСС около 100. Высокое напряжение и вторичные аномалии ST-T. |
Пациент стабилизировался с АД 107/58 и пульсом 100 и чувствовал себя намного лучше.
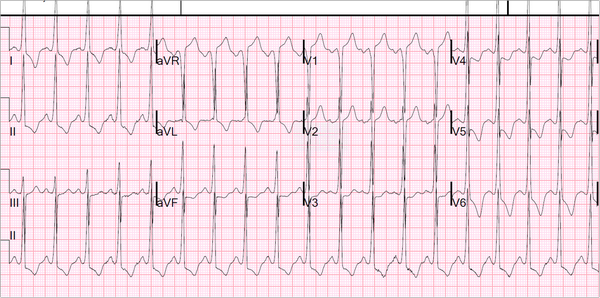
Позже этим днем:
 |
| Синусовый ритм. ГЛЖ с типичными нарушениями реполяризации. Хотя эта ЭКГ является диагностикой ГЛЖ, она не является специфической диагностикой HOCM. Сигнатуры HOCM, кроме ГЛЖ, представляют собой высокие R-волны в перегородках (гипертрофия перегородки) и глубокие S-волны в боковых отведениях (в ответ на гипертрофию перегородки, например, на ЭКГ от другого пациента ниже). |
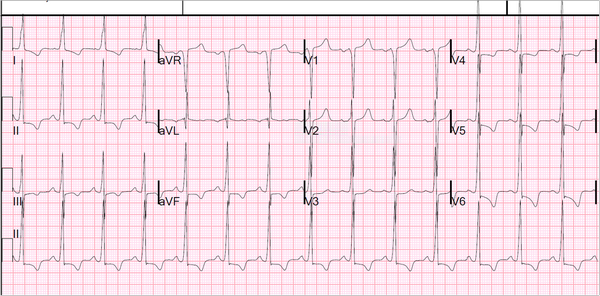
Вот пример HOCM с перегородочными R-волнами в правом предсердии (другой пациент):
 |
| Существует огромное напряжение с соответствующими нарушениями реполяризации. R-волны очень высокого напряжения в правых прекардиальных отведениях, что наводит на мысль о гипертрофии перегородки. Сегменты ST угнетены, не соответствуют большой зубцу R. Это не похоже на большинство ГЛЖ, у которых правые прекордиальные S-волны глубокие, с дискордантным подъемом ST.) Это очень подозрительно для гипертрофической кардиомиопатии с асимметричной септальной гипертрофией (HOCM). Чтобы увидеть весь этот случай, с ультразвуком, перейдите к этому посту. |
Вернемся к этому делу:
Опрос IVCD показал, что частота сердечных сокращений постепенно снижалась после esmolol (не было внезапного преобразования ритма, чтобы предположить повторный вход). Таким образом, считается, что первоначальная ЭКГ имела ритм синусовой тахикардии.
Будь то синус тач или SVT, бета-блокада является идеальной терапией в этой ситуации, наряду с жидкостями. Насосная функция LV слишком энергична, вызывая коллапс. А учащенное сердцебиение не оставляет времени для наполнения сердца. Давление в левом предсердии слишком низкое, чтобы обеспечить хорошую преднагрузку ЛЖ. Следовательно, следует увеличить предварительную нагрузку путем увеличения давления в левом предсердии (путем подачи жидкости), и оба 1) замедляют частоту сердечных сокращений, чтобы обеспечить лучшее заполнение, и 2) уменьшают функцию насоса, чтобы предотвратить препятствие оттоку, а также обеспечивают лучшее заполнение (давая бета-блокада, в данном случае эсмолол, как блокатор короткого действия бета-1, который может быть отменен при наличии нежелательных явлений).
Высокий уровень лактата показывает, как этот пациент очень зависит от объема. Обезвоживание может вызвать спираль с низким ударным объемом, затем дальнейший выход катехоламинов с последующим повышением сократимости миокарда и, таким образом, коллапсом камеры ЛЖ с последующим затруднением оттока и ухудшением наполнения. Порочный круг необходимо разорвать.
Пациентка чувствовала себя очень хорошо и получила указание не допускать обезвоживания. Неясно, была ли она выписана на бета-блокатор, но это один из возможных методов лечения, чтобы помочь предотвратить рецидив.
По материалам сайта: hqmeded-ecg.blogspot.com