Более свежие статьи о сердечной недостаточности и кардиомиопатии доступны.
Майкл Кинг, доктор медицины, Джо Кингери, DO, и Баритта Кейси, доктор медицины, магистр здравоохранения
Медицинский колледж Университета Кентукки, Лексингтон, Кентукки
Я Fam врач. 2012 15 июня; 85 (12): 1161-1168.
Информация для пациентов: раздаточный материал по этой теме доступен по адресу https://familydoctor.org/familydoctor/en/diseases-conditions/heart-failure.html.
Разделы статьи
Сердечная недостаточность является распространенным клиническим синдромом, характеризующимся одышкой, усталостью и признаками перегрузки объемом, которые могут включать периферические отеки и легочные хрипы. Сердечная недостаточность имеет высокий уровень заболеваемости и смертности, особенно среди пожилых людей. Многие состояния, такие как ишемическая болезнь сердца, гипертония, клапанные пороки сердца и сахарный диабет, могут вызвать или привести к декомпенсации хронической сердечной недостаточности. До 40-50 процентов пациентов с сердечной недостаточностью имеют диастолическую сердечную недостаточность с сохраненной функцией левого желудочка, и общая смертность подобна смертности от систолической сердечной недостаточности. Первоначальная оценка включает в себя анамнез и физикальное обследование, рентгенографию грудной клетки, электрокардиографию и лабораторную оценку для выявления причин или ускоряющих факторов. Смещенная верхушка сердца, третий звук сердца и рентгенологические исследования венозного застоя или интерстициального отека полезны при выявлении сердечной недостаточности. Систолическая сердечная недостаточность маловероятна, когда критерии Framingham не соблюдаются или когда уровень натрийуретического пептида B-типа нормальный. Эхокардиография является диагностическим стандартом для подтверждения систолической или диастолической сердечной недостаточности путем оценки фракции выброса левого желудочка. Оценка ишемической болезни сердца оправдана у пациентов с сердечной недостаточностью, особенно при наличии стенокардии, учитывая, что ишемическая болезнь сердца является наиболее распространенной причиной сердечной недостаточности.
Сердечная недостаточность является распространенным клиническим синдромом, характеризующимся одышкой, усталостью и признаками перегрузки объемом, которые могут включать периферические отеки и легочные хрипы. Не существует единого диагностического теста на сердечную недостаточность; следовательно, это остается клиническим диагнозом, требующим анамнеза, физического обследования и лабораторных исследований. Симптомы сердечной недостаточности могут быть вызваны систолической или диастолической дисфункцией. Надлежащий диагноз и терапия сердечной недостаточности важны, учитывая плохой прогноз. Выживаемость составляет 89,6 процента за один месяц после постановки диагноза, 78 процентов за один год и только 57,7 процента за пять лет.
По оценкам, общая сердечная недостаточность составляет 2,6% 2. Она становится все более распространенной у взрослых старше 65 лет из-за увеличения выживаемости после острого инфаркта миокарда и улучшения лечения ишемической болезни сердца (ИБС), заболеваний клапанов сердца и гипертонии.
СОРТИРОВАТЬ: ОСНОВНЫЕ РЕКОМЕНДАЦИИ ДЛЯ ПРАКТИКИ
Первоначальная оценка пациентов с подозрением на сердечную недостаточность должна включать анамнез и физикальное обследование, лабораторную оценку, рентгенографию грудной клетки и электрокардиографию. Эхокардиография может подтвердить диагноз.
Смещенная верхушка сердца, третий звук сердца и результаты рентгенологического исследования легочной венозной гиперемии или интерстициального отека являются хорошими предикторами для постановки диагноза сердечной недостаточности.
Систолическую сердечную недостаточность можно эффективно исключить с помощью нормального уровня натрийуретического пептида B-типа или N-терминального уровня натрийуретического пептида про-B-типа.
Систолическая сердечная недостаточность может быть эффективно исключена, если критерии Фрамингема не выполнены.
A = постоянный, качественный, ориентированный на пациента ev>.
СОРТИРОВАТЬ: ОСНОВНЫЕ РЕКОМЕНДАЦИИ ДЛЯ ПРАКТИКИ
| Клиническая рекомендация | Рейтинг доказательств | Рекомендации |
|---|---|---|
Первоначальная оценка пациентов с подозрением на сердечную недостаточность должна включать анамнез и физикальное обследование, лабораторную оценку, рентгенографию грудной клетки и электрокардиографию. Эхокардиография может подтвердить диагноз.
Смещенная верхушка сердца, третий звук сердца и результаты рентгенологического исследования легочной венозной гиперемии или интерстициального отека являются хорошими предикторами для постановки диагноза сердечной недостаточности.
Систолическую сердечную недостаточность можно эффективно исключить с помощью нормального уровня натрийуретического пептида B-типа или N-терминального уровня натрийуретического пептида про-B-типа.
Систолическая сердечная недостаточность может быть эффективно исключена, если критерии Фрамингема не выполнены.
A = постоянный, качественный, ориентированный на пациента ev>.
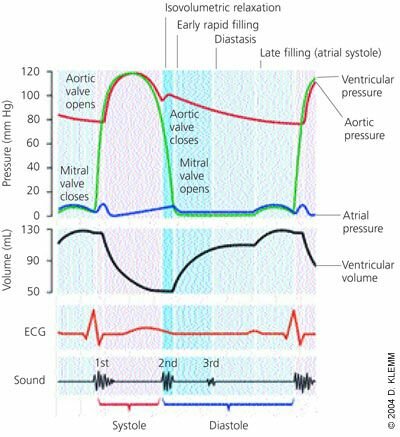
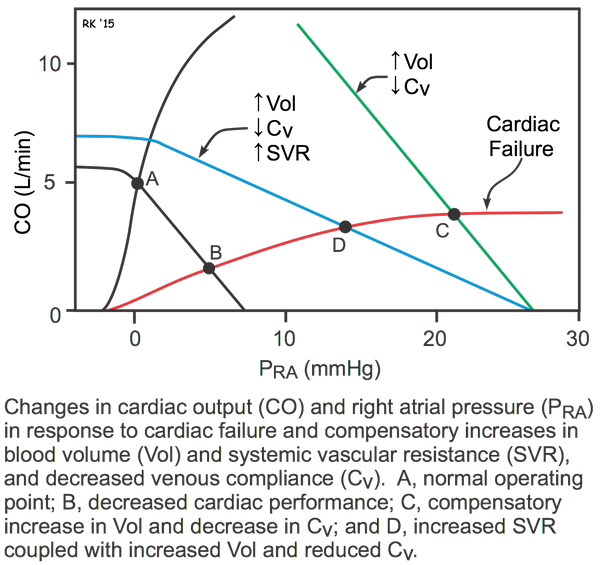
Американская кардиологическая ассоциация и Американский колледж кардиологов определяют сердечную недостаточность как «сложный клинический синдром, который может возникнуть в результате любого структурного или функционального сердечного расстройства, которое ухудшает способность желудочка наполняться или выбрасывать кровь». 3 По мере уменьшения сердечного выброса из-за стресса, налагаемого на миокард, активация симпатической нервной и ренин-ангиотензин-альдостероновой систем повышает артериальное давление (для перфузии тканей) и объем крови (повышение преднагрузки, ударного объема и сердечного выброса по механизму Фрэнка-Старлинга). Эти компенсаторные механизмы могут также привести к дальнейшему ухудшению состояния миокарда и ухудшению сократимости миокарда. При систолической сердечной недостаточности сердечный выброс снижается непосредственно за счет снижения функции левого желудочка. При диастолической сердечной недостаточности сердечный выброс нарушается из-за плохой податливости желудочков, нарушения релаксации и ухудшения конечного диастолического давления. 3, 4
ИБС является основной этиологией у 60–70 процентов пациентов с систолической сердечной недостаточностью 5, 6 и предиктором прогрессирования от бессимптомной к симптоматической систолической дисфункции левого желудочка. Гипертония и клапанные пороки сердца являются значительными факторами риска сердечной недостаточности, с относительными рисками 1,4 и 1,46 соответственно. Сахарный диабет увеличивает риск сердечной недостаточности в два раза, непосредственно приводя к кардиомиопатии и внося значительный вклад в ИБС. Диабет является одним из самых сильных факторов риска сердечной недостаточности у женщин с CAD.7. Курение, отсутствие физической активности, ожирение и низкий социально-экономический статус часто не учитываются факторами риска. 6 Многочисленные состояния могут вызывать сердечную недостаточность либо без острой сердечной недостаточности, либо через декомпенсацию хронической сердечной недостаточности (Таблица 1). 3, 4, 8 В результате, альтернативные причины должны быть незамедлительно распознаны, обработаны и проверены, чтобы определить, является ли сердечная недостаточность обратимой.
Причины сердечной недостаточности, перегрузки объемом и декомпенсации сердечной недостаточности
Ишемическая болезнь сердца
Клапанная болезнь сердца
Аритмия (например, тахикардия, брадикардия, блокада сердца)
Коллагеновые сосудистые заболевания (например, системная красная волчанка, склеродермия)
Эндокринные / метаболические расстройства (например, заболевание щитовидной железы, сахарный диабет, феохромоцитома, другие генетические расстройства)
Ограничительные кардиомиопатии (например, амилоидоз, гемохроматоз, саркоидоз, другие генетические нарушения)
Токсическая кардиомиопатия (например, алкоголь, кокаин, радиация)
Объемная перегрузка или декомпенсация сердечной недостаточности
По материалам сайта: www.aafp.org
| Клиническая рекомендация | Рейтинг доказательств | Рекомендации |
|---|---|---|