Острый инфаркт миокарда является наиболее тяжелым осложнением ишемической болезни сердца. Наиболее распространенным инициирующим механизмом является разрыв или эрозия уязвимой (нестабильной) атеросклеротической коронарной бляшки. При таком повреждении зубной налет подвергаетс воздействию высокотромбогенных материалов, которые активируют циркулирующие тромбоциты и факторы свертывани, что приводит к образованию тромба (Рисунок 1). Разрушение атеросклеротической бляшки может также высвобождать атеросклеротический дебрис вниз по течению, вызывая микрососудистую эмболизацию (то есть закрытие более мелких сосудов ниже по течению). Тромбоз вызывает окклюзию артерии; кровоток может быть частично или полностью затруднен. Следовательно, миокард, поставляемый закупоренной артерией, становится ишемическим. В конечном итоге это приводит к некрозу миокарда (гибели миоцитов), который можно обнаружить по повышенным уровням сердечных белков в крови.
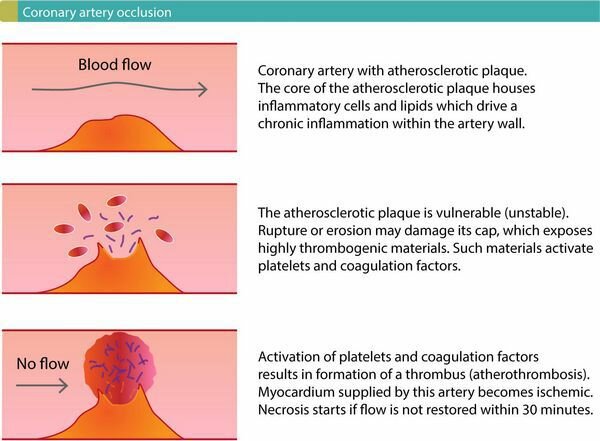 Рисунок 1. Острый инфаркт миокарда обычно начинается с разрыва или эрозии уязвимой (нестабильной) атеросклеротической коронарной бляшки.
Рисунок 1. Острый инфаркт миокарда обычно начинается с разрыва или эрозии уязвимой (нестабильной) атеросклеротической коронарной бляшки.
Диагностические критерии острого инфаркта миокарда
Диагноз инфаркта миокарда основан на следующих трех компонентах:
- Сердечные тропонины — Высота сердечных тропонинов в периферической крови обязательный установить диагноз инфаркта миокарда.
- ЭКГ — Для диагностики ишемии и инфаркта миокарда могут использоваться подъемы ST, депрессии ST, инверсии зубца T и патологические зубцы Q.
- симптомы — Пациенты с острым инфарктом миокарда могут иметь типичную ишемическую боль в груди или одышку, тошноту, необъяснимую слабость или комбинацию этих симптомов.
Диагноз требует повышенного уровня сердечных тропонинов. В дополнение к повышенным тропонинам, пациент должен отображать или симптомы или изменения ЭКГ соответствуют инфаркту миокарда / ишемии. Однако у большинства пациентов наблюдаются как изменения ЭКГ, так и симптомы.
Тропонины и другие биомаркеры некроза миокарда (инфаркт)
Миокард может переносить от 20 до 30 минут полной ишемии. После этого периода клетки погибают, и клеточные мембраны разрушаются, в результате чего клеточные белки попадают в кровообращение. Можно обнаружить повышенный уровень белков миокарда в крови в течение 2-3 часов после начала инфаркта миокарда. Сердечный тропонин Т а также тропонин I стали предпочтительными биомаркерами, потому что они чрезвычайно чувствительны и специфичны для повреждения миокарда. Повышенные уровни сердечных тропонинов являются убедительным доказательством некроза миокарда (т.е. инфаркта). Это объясняется тем, что нет оборота (или очень мало) клеток миокарда и, следовательно, миокардиальные тропонины не должны обнаруживаться в крови.
Следует отметить, однако, что современные анализы тропонинов являются чрезвычайно чувствительными. Эти анализы, называемые высокочувствительный сердечный тропонин, может фактически обнаружить присутствие тропонинов в большинстве нормальных людей. В 2017 году удалось обнаружить инфаркт миокарда в 100 раз меньше, чем в 2000 году. Это объясняет, почему произошло увеличение NSTEMI на 20% и соответствующее снижение нестабильной стенокардии за последние два десятилетия (многие из них которые ранее были классифицированы как нестабильная стенокардия, теперь классифицируются как NSTEMI из-за чувствительных анализов тропонина). Заинтересованные читатели обращаются к Э. Браунвальду: Нестабильная стенокардия: пора ли реквием? Тираж 2013 года.
Тем не менее, сердечный тропонин (T или I) обладает почти 100% специфичностью к клеткам миокарда и является предпочтительным биомаркером в соответствии с североамериканскими (ACC, AHA) и европейскими (ESC) рекомендациями.
Контрольный предел для тропонинов
Независимо от того, насколько чувствительны анализы тропонинов, всегда можно определить верхний контрольный предел. Любое значение выше верхнего контрольного предела считается повышенным (ненормальным) и, следовательно, указывает на некроз миокарда. Верхний контрольный предел в настоящее время составляет 99-й процентиль в здоровой популяции. Уровни тропонина выше 99-го процентиля нормальной популяции считаются повышенными (ненормальными).
Критерии для повышенных тропонинов: серийные измерения с нарастанием или падением и как минимум на одно значение выше верхнего контрольного предела
Диагноз инфаркта миокарда требует как минимум двух образцов тропонина. Один из них должен быть повышен (выше верхнего контрольного предела), и между двумя образцами должно быть изменение, так что уровни тропонина либо повышаются, либо падают между образцами. Этот паттерн (с падающим или повышающимся тропонином) необходим для дифференциации резко повышенных уровней тропонина (т.е. острого инфаркта миокарда) от хронически повышенных уровней тропонина (например, хронического заболевания почек, что приводит к снижению почечного выведения тропонинов из крови).
Уровень тропонина увеличивается в течение 2-3 часов после начала некроза миокарда. Уровни нормализуются в течение 7 дней (фигура 2, ниже). Медленная нормализация обусловлена медленной продолжающейся утечкой тропонина из некротических клеток. Отрицательный (т.е. нормальный) тропонин через 6 часов после последнего эпизода симптомов исключает инфаркт миокарда (не исключает нестабильную стенокардию). С помощью высокочувствительного анализа на тропонин можно исключить инфаркт миокарда через 3 часа. Уровни тропонина через 24 часа после появления симптомов можно использовать для оценки размера инфаркта.
Хотя сердечные тропонины очень специфичны для клеток миокарда, повышенные уровни не говорят причину повышения. Любое состояние, вызывающее повреждение клеток миокарда, может привести к повышению уровня тропонина. Частой причиной стабильно повышенных уровней тропонина является хроническое заболевание почек. Лица с пониженной скоростью клубочковой фильтрации будут медленнее выводить тропонин, что приводит к повышению базовых уровней тропонинов. Целесообразно анализировать тропонин I у пациентов с хроническим заболеванием почек, поскольку тропонин I менее подвержен влиянию клубочковой фильтрации. Тем не менее, даже у людей с хроническим заболеванием почек можно проанализировать любой тип сердечного тропонина, потому что, если человек перенес инфаркт миокарда, уровни тропонина будут демонстрировать динамику (то есть повышение или падение между двумя образцами). Существует множество причин повышенного уровня тропонина. Ниже приведен довольно полный список:
- Инфаркт миокарда
- Хронический и острый k> Помимо тропонинов можно анализировать CK-MB, всего CK а также мегабайт но эти биомаркеры имеют гораздо более низкую специфичность, чем сердечные тропонины (CK-MB, CK и MB присутствуют в скелетных мышцах). фигура 2 показывает, как уровни этих белков в крови изменяются в течение инфаркта миокарда.
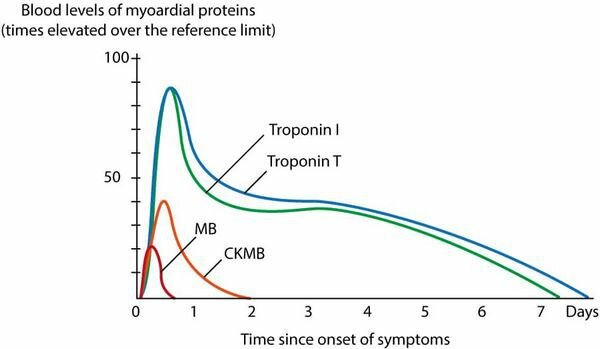 Рисунок 2. Уровни белков миокарда в кровообращении после инфаркта миокарда. Обратите внимание, что сердечные тропонины достигают максимума через 24–28 часов после начала инфаркта.
Рисунок 2. Уровни белков миокарда в кровообращении после инфаркта миокарда. Обратите внимание, что сердечные тропонины достигают максимума через 24–28 часов после начала инфаркта.
СК-МБ и МБ
CK-MB (креатинин-киназа MB) является лучшей альтернативой, если анализы тропонина не доступны. Верхний контрольный предел (99-й процентиль) и процесс принятия решения идентичны тропонину. CK-MB, однако, менее специфичен, чем тропонин, потому что его много в скелетных мышцах. CK-MB имеет два преимущества перед тропонином: CK-MB высвобождается в кровообращение быстрее (может обнаруживаться раньше) и нормализуется раньше (что делает его полезным для диагностики повторных инфарктов). Ссылаться на фигура 2. МБ (миоглобин) даже менее конкретен, но может быть обнаружен даже раньше, чем CK-MB. Нормальные уровни МБ через 3-4 часа после последнего эпизода симптомов исключают инфаркт миокарда.
Критерии ЭКГ для ишемии инфаркт
ЭКГ при ишемии миокарда
Острая ишемия миокарда проявляется на ЭКГ в виде отклонения ST (повышение ST или депрессия ST) и изменения зубца Т. Изменения ST и изменения зубца T в совокупности называются изменениями ST-T. Отклонение ST указывает на острую (продолжающуюся) ишемию. В большинстве случаев отклонения ST сопровождаются изменениями зубца Т. Последнее проявляется в виде инверсии зубца Т (отрицательные зубцы Т), плоских зубцов (зубцы Т с низкой амплитудой) или сверхострых зубцов (очень большие зубцы). Что касается Т-волн, необходимо отметить следующее:
- Изолированная инверсия зубца Т никогда не является признаком острой (продолжающейся) ишемии. Изолированная инверсия зубца Т происходит после ишемического эпизода. Эти изменения T-волны называются постишемические инверсии зубца Т. То же самое верно для плоских Т-волн.
- Сверхострые Т-волны может, однако, быть изолированным признаком ишемии миокарда. Эти T-волны очень широкие и очень высокие.
ЭКГ при инфаркте миокарда
Инфаркт миокарда проявляется в виде патологических зубцов Q, уменьшенной амплитуды зубца R или фрагментированных комплексов QRS.
Стратификация риска с использованием ЭКГ
У пациентов с дискомфортом в груди ЭКГ сильно коррелирует с риском острого инфаркта миокарда и смертности в течение 30 дней. В таблице 1 ниже представлены 7 вариантов изменений ЭКГ; Риск инфаркта и 30-дневной смертности постепенно увеличивается с 1 до 7.
Таблица 1. Стратификация риска с использованием ЭКГ
| ЭКГ | КЛАССИФИКАЦИЯ ИНФАРКЦИИ | |
| 1 | Нормальная или неубедительная ЭКГ | NSTEMI |
| 2 | Изолированные инверсии зубца Т | NSTEMI |
| 3 | ST депрессии | NSTEMI |
| 4 | Депрессия ST и инверсия зубца T | NSTEMI |
| 5 | Левый пучок разветвлений (LBBB) на презентации | Пациенты с левым пучком ветвей (LBBB) на презентации представляют особую проблему. При наличии LBBB диагностика ишемии / инфаркта ЭКГ затруднена. В течение многих лет было рекомендовано, чтобы пациенты с новым (или предположительно новым) LBBB лечились как пациенты с острой ИМСП. Однако в 2017 году Европейское общество кардиологов пересмотрело свои рекомендации; В настоящее время рекомендуется, чтобы все пациенты с клиническим подозрением на предшествующую ишемию миокарда и LBBB проходили лечение аналогично острым патентам STEMI, независимо от того, известен ли ранее LBBB или нет. Это подробно обсуждается в LBBB и остром инфаркте миокарда. Что касается текущего обсуждения, LBBB ассоциируется с худшим прогнозом, чем депрессии ST, но немного лучше прогноз, чем возвышения ST. |
| 6 | Высота ST | ИМПСТ |
| 7 | Высота ST и депрессия ST | ИМПСТ |
У пациентов с острыми коронарными синдромами связь между изменениями ЭКГ и смертностью изучалась в нескольких исследованиях. На рисунке 3 показаны результаты легендарного исследования GUSTO-II. Как видно на рисунке 2, изолированные инверсии зубца Т имеют самый низкий уровень смертности. Краткосрочная смертность выше при ИППП, чем при отсутствии ИППП, но долгосрочная смертность выше в группе без ИМПМП, что обычно объясняется тем фактом, что пациенты с не-ИМПМП старше и имеют больше сопутствующих заболеваний. Как видно из рисунка 3, примерно 7% пациентов с ИМТП умирают в течение 30 дней, по сравнению с 3-5% пациентов с ИМБП.
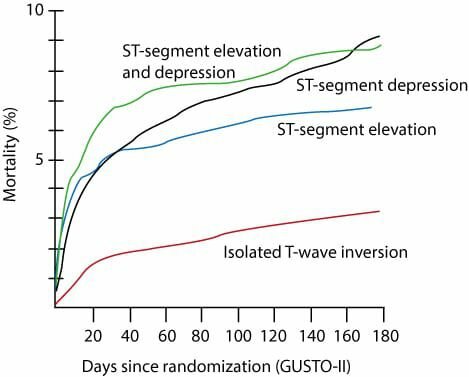 Рисунок 3. Исследование GUSTO-II.
Рисунок 3. Исследование GUSTO-II.
ЭКГ в методических указаниях
Симптомы острого инфаркта миокарда и ишемии
Стенокардия является отличительной чертой ишемии миокарда. Он описывается как загрудинный дискомфорт в груди (ощущение давления, тяжести, сдавливания, жжения или удушья). Это обычно сопровождается излучением боли в левое плечо и / или руку. Боль, локализованная в эпигастрии, спине, челюсти или шее, также распространена. Вегетативные симптомы, такие как бледность, холодный пот, беспокойство, рвота, также распространены. Одышка очень распространена и фактически одинаково распространена как дискомфорт в груди у пожилых пациентов (особенно женщин). Боль длится более 20 минут при инфаркте миокарда. Более короткие продолжительности обычно являются эпизодами нестабильной стенокардии. По сравнению со стабильной стенокардией симптомы при острых коронарных синдромах более выражены, присутствуют в покое и не реагируют на нитроглицерин.
Дифференциальные диагнозы
Дискомфорт в груди может быть объяснен широким спектром состояний, которые должны быть включены в качестве дифференциальных диагнозов. У пациентов с дискомфортом в груди необходимо учитывать следующие дифференциальные диагнозы:
- Сердечный: Стабильная стенокардия. Острые коронарные синдромы. Перимиокардит. Расслоение аорты. Аритмии. Клапанная болезнь. Стенокардия Принцметала (вазоспазм). Синдром X (стенокардия без спазма сосудов, но с нормальными коронарными артериями).
- Легочная: Пневмония. Плеврит. Пневмоторакс. Легочная эмболия. Легочный инфаркт.
- желудочно-кишечный тракт: Язва желудочка. Пищеводный рефлюкс. Разрыв пищевода. Спазм пищевода. Панкреатит. Холецистит.
- Musculoskeletal: Синдром Титце. Перелом ребра. Травма / контузии. После торакотомии. Нейрогенная боль.
- Психиатрические: Острый / хронический стресс. Беспокойство. Депрессия.
- Другой: Опоясывающий герпес. Анемия с вторичной ишемией.
> До сих пор дискуссия была посвящена инфаркту миокарда вследствие коронарного атеротромбоза, который действительно является самой распространенной причиной инфаркта миокарда. Однако существуют и другие виды инфаркта миокарда. В настоящее время ACC, AHA и ESC рекомендуют следующую классификацию инфаркта миокарда:
> Тип 1: Спонтанный инфаркт миокарда — Спонтанный инфаркт миокарда, связанный с разрывом атеросклеротической бляшки, изъязвлением, трещиноватостью, эрозией или диссекцией с возникающим внутрипросветным тромбом в одной или нескольких коронарных артериях, что приводит к уменьшению кровотока миокарда или эмболии дистальных тромбоцитов с последующим некрозом миоцитов. Пациент может иметь серьезную тяжелую ИБС, но иногда не имеет препятствий или не иметь ИБС.
Тип 2: Инфаркт миокарда, вторичный по отношению к ишемическому дисбалансу — В случаях повреждения миокарда с некрозом, когда состояние, отличное от CAD, способствует дисбалансу между поставкой и / или потреблением кислорода в миокарде, например, коронарная эндотелиальная дисфункция, спазм коронарной артерии, коронарная эмболия, тахо- / бради-аритмия, анемия, дыхательная недостаточность, гипотензия и гипертония с ГЛЖ или без нее.
Тип 3: инфаркт миокарда, приводящий к смерти, когда значения биомаркера недоступны — Смерть от сердечной недостаточности с симптомами, свидетельствующими о ишемии миокарда и предполагаемыми новыми ишемическими изменениями ЭКГ или новым LBBB, но смерть наступает до того, как могут быть получены образцы крови, до того, как биомаркер сердца может подняться, или в редких случаях биомаркеры сердца не были собраны.
Тип 4а: Инфаркт миокарда, связанный с чрескожным коронарным вмешательством (ЧКВ): Инфаркт миокарда, связанный с ЧКВ, произвольно определяется повышением значений cTn> 5 х 99-го процентиля у пациентов с нормальными базовыми значениями (≤99-го процентиля URL) или повышением значений cTn> 20%, если базовые значения повышены и стабильны или падение. Кроме того, или (i) симптомы, указывающие на ишемию миокарда, или (ii) новые ишемические изменения ЭКГ или новый LBBB, или (iii) ангиографическая потеря проходимости главной коронарной артерии или боковой ветви или постоянное медленное течение или отсутствие потока или эмболизация, или (iv) требуется визуальная демонстрация новой потери жизнеспособного миокарда или новой аномалии движения региональной стенки.
Тип 4b: Инфаркт миокарда, связанный с тромбозом стента — Инфаркт миокарда, связанный с тромбозом стента, обнаруживается с помощью коронарной ангиографии или аутопсии при установлении ишемии миокарда и с увеличением и / или падением значений биомаркеров сердца, по крайней мере, на одно значение выше URL-адреса 99-го процентиля.
Тип 5: Инфаркт миокарда, связанный с шунтированием коронарной артерии (CABG) — Инфаркт миокарда, связанный с CABG, произвольно определяется повышением значений биомаркера сердца> 10 × 99-го процентиля у пациентов с нормальными исходными значениями cTn (≤99-го процентиля). Кроме того, (i) новые патологические зубцы Q или новый LBBB, или (ii) ангиографически подтвержденный новый трансплантат или новая окклюзия нативной коронарной артерии, или (iii) визуализация доказательств новой потери жизнеспособного миокарда или новой аномалии движения региональной стенки.
По материалам сайта: ecgwaves.com