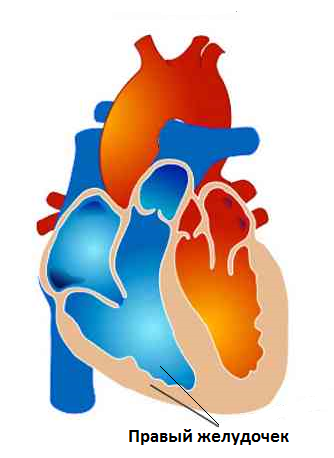
Острая правожелудочковая сердечная недостаточность.
Причины правожелудочковой сердечной недостаточности.
1. Заболевания, при которых имеет место систолическая перегрузка правого желудочка:
— заболевания, при которых наблюдается повышение давления в малом круге кровообращения;
— стеноз устья легочной артерии.
2. Заболевания, при которых происходит увеличение диасто-лического наполнения и систолическая перегрузка правого желудочка:
— недостаточность трехстворчатого клапана;
— недостаточность клапана легочной артерии.
3. Заболевания, при которых происходит уменьшение диасто-лического наполнения правого желудочка:
— трикуспидальный стеноз;
— слипчивый перикардит;
— экссудативный перикардит.
Основные патофизиологические сдвиги, происходящие в сердечно-сосудистой системе при правожелудочковой сердечной недостаточности:
— ослабление работы правого желудочка из-за его недостаточного заполнения (при трикуспидальном стенозе);
— уменьшение ударного объема правого желудочка;
— рефлекторное учащение работы сердца (рефлекс Беинбриджа);
— замедление тока крови и повышение давления в венозной системе большого круга кровообращения;
— пропотевание жидкой части крови за пределы сосудов в ткани различных органов;
— увеличение количествавосстановленного гемоглобина в венозной крови;
— нарушение фильтрационной и реабсорбционной функций почек.
Острая правожелудочковая сердечная недостаточность (ОПСН) характеризуется относительно быстрым, нередко внезапным развитием патологических изменений, представляющих непосредственную угрозу для жизни больного. Она чаще всего возникает при тромбоэмболии крупной ветви легочной артерии, иногда — при обширном инфаркте миокарда межжелудочковой перегородки с аневризмой или разрывом ее, при тампонаде сердца.
Проведите расспрос больного.
Для острой правожелудочковой сердечной недостаточности характерны, в первую очередь, симптомы основного заболевания, приведшего к ее развитию. На фоне этих симптомов появляется острая давящая боль за грудиной, иногда она иррадиирует в шею и руки, часто сопровождается страхом смерти, в большинстве случаев носит кратковременный характер. Боли обусловлены функциональной коронарной недостаточностью. Характерно появление одышки. Признаком острой правожелудочковой недостаточности является также боль в области правого подреберья, обусловленная увеличением печени и растяжением глиссоновой капсулы.
Проведите общий осмотр больного.
При острой правожелудочковой сердечной недостаточности наблюдаются:
— набухание шейных вен, связанное с застоем крови в венозной системе большого круга кровообращения;
— влажные кожные покровы, холодный пот;
— бледность кожи, цианоз;
— отеки в связи с застоем крови в большом круге кровообращения.
Проведите исследование сердечно-сосудистой системы.
При ОПСН выявляют:
— смещение правой границы относительной тупости сердца кнаружи;
— расширение поперечника сердца за счет правого компонента;
— ослабление I тона в 4 точке аускультации (из-за слабости правого желудочка страдает мышечный компонент I гона);
— ритм галопа в 4 точке аускультации, появление которого связано с тяжелым поражением миокарда правого желудочка и снижением его тонуса;
— систолический шум в 4 точке аускультации, усиливающийся на вдохе (симптом Риверо-Корвалло), возникающий в связи с развитием относительной недостаточности трикуспидального клапана;
— частый, аритмичный, слабого наполнения, малый пульс;
— пониженное артериальное давление
Проведите исследование органов брюшной полости.
У больных с ОПСН печень увеличена, болезненна, край ее мягкоэластической консистенции, ровный. При надавливании на печень происходит набухание шейных вен из-за повышения венозного давления (симтом Плеша)
Оцените данные ЭКГ-исследования.
На ЭКГ обнаруживают следующие изменения:
— тахикардия, возможно нарушение ритма;
— признаки перегрузки правого предсердия: заострение и увеличение амплитуды зубца Р в отведениях I, II, aVF, V1-2 ;
— признаки перегрузки правого желудочка: отклонение электрической оси сердца вправо, увеличение амплитуды зубца
R в отведениях V1-2. углубление зубца S в V5-6. уменьшениеамплитуды зубца Т и интервала ST в V1-2 ;
— изменения, характерные для основного заболевания.
Хроническая правожелудочковая сердечная недостаточность.
Хроническая правожелудочковая сердечная недостаточность (ХПСН) развивается постепенно, в течение нескольких месяцев, при хронических заболеваниях, которые протекают с нагрузкой на правый желудочек, и характеризуется венозным застоем в большом круге кровообращения. Чаще всего она присоединяется к левожелудочковой недостаточности вследствие глубоких нарушений легочного кровообращения, повышения давления в легочной артерии и перегрузки правых отделов сердца. Изолированная хроническая правожелудочковая недостаточность может возникнуть при хронических заболеваниях органов дыхания (легочное сердце), при пороках сердца, приводящих к перегрузке правого желудочка (недостаточность трехстворчатого клапана, стеноз и недостаточность клапанов легочной артерии) или правого предсердия (трикуспидаль-ный стеноз), при констриктивном или выпотном перикардите и др.
Проведите расспрос больного.
Важным признаком хронической правожелудочковой сердечной недостаточности являются отеки. Основной механизм развития сердечных отеков — повышение гидростатического давления в капиллярах и замедление кровотока, что обусловливает транссудацию жидкости в ткани. В происхождении отеков играют роль и другие факторы: нарушение нормальной регуляции водно-электролитного обмена из-за активации системы «альдостерон-антидиуре-тический гормон», что приводит к задержке воды и натрия; расстройство функции печени, сопровождающееся нарушением синтеза альбумина, из-за чего снижается онкотическое давление. Сердечные отеки вначале могут быть скрытыми. Задержка жидкости (иногда до 5 литров) не сразу проявляется видимыми отеками, а выражается в быстром увеличении массы тела и уменьшении выделения мочи. Видимые отеки обычно появляются вначале на стопах и голенях (к концу дня), а по мере нарастания сердечной недостаточности становятся все более стойкими, значительными, распространяются на бедра, поясницу, брюшную стенку. Сердечный отек склонен к смещению вниз, поэтому у больных, которые сидят или ходят, больше отекают ноги, у лежащихна спине — область крестца, у лежащих преимущественно на правом боку — правая сторона.
При тяжелой недостаточности происходит скопление жидкости и в серозных полостях. Гидроторакс (скопление жидкости в плевральной полости) может быть правосторонним или двухсторонним. Гидроперикард (скопление жидкости в полости перикарда) редко бывает значительным. Асцит (скопление жидкости в брюшной полости) наблюдается обычно при длительном существовании правожелудочковой недостаточности и венозном застое в печени.
Сердцебиение при правожелудочковой сердечной недостаточности возникает рефлекторно, вследствие повышения давления в устье полых вен (рефлекс Бейнбриджа).
Больные жалуются также па тяжесть, реже — на боли в правом подреберье (из-за венозного застоя в печени происходит ее увеличение и растяжение глиссоновой капсулы), увеличение живота из-за асцита.
Быстрая утомляемость, снижение физической и умственной работоспособности, повышенная раздражительность, расстройство сна, депрессивное состояние обусловлены низким сердечным выбросом, уменьшением кровоснабжения головного мозга, нарушением функции центральной нервной системы.
Изменения со стороны желудочно-кишечного тракта (тошнота, иногда рвота, потеря аппетита, метеоризм, склонность к запорам и др.) связаны с развитием застойного гастрита, а также с нарушением функции печени.
Олигурия (уменьшение суточного количества мочи), никтурия (преобладание ночного диуреза над дневным) развиваются из-за венозного застоя в почках.
Проведите общий осмотр больного,
При ХПСН наблюдаются:
— акроцианоз, иногда желтушный оттенок кожи, что связано с нарушением функции печени из-за веночного застоя;
— отеки подкожной клетчатки сердечного происхождения, которые следует дифференцировать от почечных отеков;
— набухание шейных вен, связанное с застоем крови в венозной системе большого круга кровообращения;
— сердечная кахексия (выраженное истощение), развивающаяся при тяжелой прогрессирующей хронической сердечной недостаточности на поздней стадии; обусловлена диспептическими расстройствами и обменными нарушениями (нарушение всасывания в связи с развитием застойного гастрита, нарушение функции печени), которые приводят к потере массы тела;
— трофические язвы голеней (в поздней стадии тяжелой сердечной недостаточности).
Проведите исследование сердечно-сосудистой системы.
Признаки ХПСН, выявляемые при исследовании сердечно-сосудистой системы:
— смещение правой границы относительной тупости сердца кнаружи;
— расширение поперечника сердца за счет правого компонента;
— ослабление I тона в 4 точке аускультации;
— ритм галопа в 4 точке аускультации;
— систолический шум в 4 точке аускультации, усиливающийся на вдохе (симптом Риверо-Корвалло);
— пульс частый, аритмичный, слабого наполнения, малый;
— систолическое артериальное давление понижено, диастолическое — в норме или повышено, пульсовое — понижено;
— венозное давление повышено.
Проведите исследование органов брюшной полости.
Признаки ХПСН, выявляемые при исследовании органов брюшной полости:
— наличие свободной жидкости в брюшной полости;
— печень увеличена, болезненна, край ее мягкоэластической консистенции, ровный. При надавливании на печень происходит набухание шейных вен из-за повышения венозного давления (симптом Плеша). Длительная и тяжелая правоже-лудочковая сердечная недостаточность приводит к развитию фиброза печени (кардиального цирроза). При этом край ее становится плотным, острым, а размеры более постоянными.
Оцените данные ЭКГ-исследования.
При ЭКГ регистрируются:
— тахикардия, иногда нарушение ритма;
— признаки гипертрофии правого предсердия: заострение и увеличение амплитуды зубца Р в отведениях I, II, aVF, V1-2 ;
— признаки гипертрофии правого желудочка: отклонение электрической оси сердца вправо, увеличение амплитуды зубца R в отведениях V1-2. углубление зубца S в V5-6 , уменьшение амплитуды зубца Т и интервала ST в V1-2 ;
— изменения, характерные для основного заболевания.
Оцените данные ЭхоКГ.
При проведении ЭхоКГ отмечаются:
— дилатация полостей правого желудочка и правого предсердия;
— уменьшение ударного объема правого желудочка;
— ЭхоКГ-пришакп основного заболевания.
Недостаточность обоих желудочков сердца
Недостаточность обоих желудочков характеризуется признаками застоя в большом и малом кругах кровообращения. Если ослаблению правого желудочка предшествует левожелудочковая недостаточность, то с развитием застоя в большом круге одышка уменьшается. В поздней стадии сердечной недостаточности возникают анатомические и функциональные изменения в различных органах и тканях в связи с их гипоксией. Происходит значительное увеличение сердца, развиваются пневмофиброз и кардиальный цирроз, кахексия и др. Нередко наблюдаются трофические язвы ног, пролежни, присоединяется инфекция. Часто развивается пневмония, протекающая атипично, малосимптомно.
Современная классификация хронической сердечной недостаточности
В России широко используется классификация хронической сердечной недостаточности В.Х. Василенко и Н.Д. Стражеско. В этой классификации отражены характер изменений, стадийность процесса и проявления хронической сердечной недостаточности (таблица 6).
Правожелудочковая сердечная недостаточность. Компенсация сердечной недостаточности
Правожелудочковая сердечная недостаточность характеризуется диспноэ, отеками и усталостью. Признаки правожелудочковой сердечной недостаточности (диспноэ, отеки и усталость) возникают вследствие ретроградной недостаточности. В этих условиях и центральное венозное давление, и давление в правом предсердии повышены, что приводит к общему венозному застою. Любое препятствие поступлению крови в правый желудочек или избыточная нагрузка на правый желудочек могут утяжелить это состояние. В результате возникает левожелудочковая недостаточность, т.к. потребность левого желудочка в оксигенированной легочной венозной крови не может быть восполнена.
Компенсаторные рефлексы сначала облегчают, а затем утяжеляют симптомы сердечной недостаточности. Независимо от типа сердечной недостаточности и сердечный выброс, и кровяное давление (часто, но не всегда) снижаются. Сердечно-сосудистая система компенсирует это снижение, поначалу поддерживая адекватное кровоснабжение органов и тканей. Обычно происходят два процесса:
• активация внешних нейрогуморальных рефлексов;
• внутренняя сердечная компенсация.
Совместно оба эти процесса улучшают функцию сердца. Однако при длительном существовании симптомов тяжесть сердечной недостаточности нарастает вследствие неблагоприятного ремоделирования.
Внешние нейрогуморальные рефлексы первоначально способствуют поддержанию величины сердечного выброса и кровяного давления при ЗСН. Гипотензия активирует барорецепторы, которые повышают активность симпатической нервной системы, приводя к учащению сердцебиений и сужению сосудов, поэтому сократимость сердечной мышцы и артериолярная резистентность возрастают. Артериолярная резистентность повышает постнагрузку сердца, определяемую как сопротивление, которое должна преодолеть сердечная мышца, чтобы вытолкнуть кровь из желудочков. Когда сопротивление повышается, выбрасываемая фракция (количество крови, выталкиваемой из желудочков при каждом сердечном сокращении) и перфузия печени, почек и других органов снижаются. Уменьшение кровоснабжения почек активирует ренин-ангиотензиновую систему, вызывая секрецию ренина, повышающего образование ангиотензина II плазмы. Вслед за этим ангиотензин II высвобождает альдостерон из коры надпочечников.
Ангиотензин II вызывает периферическую вазоконстрикцию, тогда как альдостерон повышает задержку Na+, приводя к определенной последовательности событий:
• увеличению задержки воды;
• повышению венозного и артериального кровяного давления;
• увеличению объема сосудистой и интерстициальной жидкости;
• повышению системного и легочного застоя и отека;
• увеличению сердечной преднагрузки.
Внутренние компенсаторные механизмы сердца активируются под влиянием увеличения сердечной преднагрузки. Возникающие изменения сердца включают:
• расширение желудочков. Объем желудочковой камеры возрастает как следствие растяжения, а также гипертрофии и ремоделирования, опосредованных нейрогуморальными механизмами. Сначала это увеличивает объем крови, выталкиваемой при каждом сокращении сердца;
• увеличение давления, генерируемого желудочками.
По мере нарастания преднагрузки увеличиваются наполнение желудочков и конечное диастолическое давление, что первое время поддерживает величину сердечного выброса за счет повышения силы мышечного сокращения (инотропный эффект). Развиваемое в камерах сердечной мышцы давление зависит от степени растяжения мышечного волокна в покое (т.е. преднагрузки в начале сокращения). Это соотношение описывают кривой длина-напряжение сердечной мышцы, эквивалентом которой в интактном сердце является кривая Франка-Старлинга желудочковой функции.
Гипертрофия и растяжение. развивающиеся как следствие ЗСН, увеличивают массу сердечной мышцы, что облегчает желудочковую систолу и повышает эффективность выброса крови из желудочков. Этот адаптивный механизм снижает напряжение стенки желудочков.
Соотношение между напряжением (стрессом) стенки сердца и давлением в желудочковой камере носит название закона Лапласа: Т = (Р X r)/w (где Т — напряжение, развивающееся в стенке сердечной мышцы; Р — трансмуральное давление; r — радиус желудочка; w — толщина стенки). Если не облегчить напряжение стенки желудочка, возникает тяжелое повреждение. Но из закона Лапласа следует, что между изменением напряжения стенки желудочка и ее толщиной существует обратная зависимость, и гипертрофия желудочка может уменьшить развивающееся напряжение стенки по мере увеличения преднагрузки. Однако этот адаптивный процесс не в состоянии долго компенсировать ЗСН. Со временем желудочки обычно становятся гораздо менее работоспособными, чем в норме, и сердечный выброс уменьшается.
Оглавление темы «Лекарства при инфаркте миокарда и сердечной недостаточности»:
Острая правожелудочковая сердечная недостаточность
Острая правожелудочковая сердечная недостаточность возникает в результате патологических состояний, вследствие которых быстро и внезапно ограничивается кровоток в малом круге кровообращения.
ЭТИОЛОГИЯ. Наиболее частыми причинами, вызывающими такое патологическое состояние, являются: тяжелый приступ бронхиальной астмы, ателектаз легкого, гидроторакс, обтурация трахеи и бронхов инородным телом, тромбоэмболия ствола легочной артерии и ее ветвей, синдром дыхательных расстройств у новорожденных, т.е. все патологические состояния, сопровождающиеся острой дыхательной недостаточностью.
Развитие острой правожелудочковой сердечной недостаточности характерно для пороков сердца с уменьшенным легочным кровотоком.
Острая правожелудочковая сердечная недостаточность может возникнуть при быстром переливании цитратной крови, если одновременно не введены кальций и новокаин, а также в результате быстрого внутривенного введения гипертонических растворов или рентгеноконтрастных веществ, вызывающих спазм сосудов малого круга кровообращения и повышающих их сопротивление.
КЛИНИКА острой правожелудочковой сердечной недостаточности характеризуется внезапностью развития, ощущением удушья, одышки, при которой нарушаются частота, ритм, глубина дыхания. Больные жалуются на стеснение за грудиной, боль в сердце, резкую слабость. Отмечается быстрое нарастание центрального цианоза. Кожа покрывается холодным потом. Значительно повышается ЦВД и появляются признаки застоя крови в большом круге кровообращения: набухают шейные вены, быстро увеличивается печень, она становится болезненной за счет растяжения глисоновой капсулы. Пульс слабого наполнения, развивается тахикардия. Тоны сердца ослабленные, размеры сердца увеличены вправо, акцент II тона над легочной артерией.
При рентгенологическом исследовании грудной клетки обнаруживаются увеличение правого желудочка и расширение конуса легочной артерии.
На ЭКГ выявляются признаки острой перегрузки правых отделов сердца: повышение амплитуды зубца Р и его заостренность, отклонение электрической оси вправо, повышение амплитуды зубца R, снижение сегмента ST и амплитуды зубца Т в отведениях III, aVR и в правых грудных отведениях. Иногда зубец Т в этих отведениях становится отрицательным. Может отмечаться картина неполной блокады правой ножки предсердно-желудочкового пучка.
В результате остро развившихся застойных явлений в большом круге кровообращения быстро возникает функциональная недостаточность почек. Биохимические исследования сыворотки крови подтверждают нарушения функции почек и печени.
ЛЕЧЕНИЕ. Неотложная помощь при острой левожелудочковой сердечной недостаточности включает, прежде всего, мероприятия, направленные на восстановление проходимости дыхательных путей. Так, при выраженной тяжести состояния и угрозе остановки сердца и дыхания переводят в отделение реанимации, производят интубацию трахеи и искусственное (аппаратное) управляемое дыхание. В более легких случаях ребенку придают возвышенное положение с опущенными ногами. Обязательно используют оксигенотерапию (30%-й кислород через маску или катетер, введенный в нос). Для устранения пены в дыхательных путях и прекращения ее образования кислород подают через увлажнитель с 30%-м спиртом. Применяют также поверхностно-активное вещество антифомсилан в виде 10%-го спиртового или эфирного раствора. В увлажнитель добавляют 2—3 мл. Дети раннего возраста антифомсилан переносят плохо.
Кроме того, обязательным элементом оказания неотложной помощи являются мероприятия, направленные на разгрузку малого круга кровообращения, борьбу с отеками и уменьшением ОЦК. Для снижения притока крови к правому желудочку необходимо депонировать кровь на периферии. Это возможно при накладывании на конечности на 20— 30 мин венозных жгутов или манжетки аппарата Рива—Роччи, в которых создается давление 30—40 мм рт. ст. Назначают мочегонные препараты (это более эффективно) внутривенно: лазикс — 2—5 мг/кг массы тела. Назначают также спиролактоны — препараты, задерживающие калий в организме (антагонисты альдостерона). Альдоктон (верошпирон) уменьшает выведение калия, увеличивая выведение натрия и воды, не влияет на почечный кровоток и клубочковую фильтрацию. Установлено, что 1 мкг альдоктона блокирует действие 1 мкг альдостерона. Назначают 50—200 мг в сутки. Препарат оказывает положительное инотропное действие на миокард. Вводят внутривенно капельно 2,4%-й раствор эуфиллина: 1 мг на 1 год жизни, но не более 5 мл.
При гиперкинетическом типе нарушения кровообращения используют ганглиоблокирующие препараты. Они блокируют Н-холинорецепторы вегетативых узлов и в связи с этим тормозят передачу нервного возбуждения с преганглионарных на постганглионарные волокна вегетативной нервной системы. При этом происходит снижение АД. Применяют 5%-й раствор пентамина (0,1—0,2 мл), разведенного в 20 мл изотонического раствора натрия хлорида или 5%-го раствора глюкозы.
Вводят медленно под контролем АД.
При гипокинетическом типе нарушения кровообращения используют внутривенное введение симпатомиметических аминов (допамин или добутамин) или сердечных гликозидов (строфантин или дигоксин). В частности, с целью увеличения сердечного выброса используют средние дозы допамина (5—10 мкг/кг/мин внутривенно с помощью инфузионного насоса типа «линиомат»), добутамин дозируют от 2 до 15 мкг/кг/мин.
Важным элементом являются мероприятия, направленные на улучшение обменных процессов в миокарде. С этой целью используют кофакторы синтеза и предшественники нуклеиновых кислот. Это прежде всего витамины: тиамин, цианокобаламин.
Применяют анаболические средства, в частности калия оротат, который детям назначают от 0,1—0,25 до 0,5 г за 1 ч до еды или через 4 ч после еды 2 раза в день. Курс лечения — 20—30 дней. При необходимости через 1 мес курс лечения можно повторить.
Применяют также рибоксин, который проникает через мембрану в клетку, повышает активность ряда ферментов цикла Кребса, стимулирует синтез нуклеотидов, улучшает коронарное кровообращение. Как нуклеотид проникает в миофибриллы, повышает их энергетический потенциал. Детям рибоксин назначают на 2—3 нед. Курс лечения можно повторить. Рибоксин выпускают в таблетках по 0,2 г.
Аналогичным действием обладает фосфаден (АМФ) — основная часть коферментов, регулирующих окислительно-восстановительные процессы в организме. Фосфаден предупреждает снижение содержания адениловых нуклеотидов, креатинфосфата в окислительных форм НАД коферментов в миокарде и печени на фоне гемической гипоксии. АМФ легко проникает через клеточную мембрану и активирует биохимические реакции, благодаря которым увеличивается количество макроэргических фосфорных соединений. АМФ оказывает кардиотропное, коронаролитическое и сосудорасширяющее действие. Детям назначают внутримышечное введение фосфадена по 0,5—1 мл 2—3 раза в сутки на протяжении 2 нед. Затем переходят на прием фосфадена внутрь по 0,025— 0,05 г 2 раза в сутки, 2—3 нед.
Весьма эффективным является панангин — комплексный препарат, содержащий калия аспаргинат и магния аспаргинат. Аспаргинат осуществляет перенос ионов калия и магния внутрь клетки, а сам включается в метаболизм клетки. Обычно назначают внутрь от 0,5 до 2 драже 2— 3 раза в сутки. Для достижения быстрого эффекта вводят внутривенно капельно. Для этого из содержимого ампулы (10 мл панангина) берут возрастную дозу, которую разводят в 50—100 мл изотонического раствора натрия хлорида или 5%-го раствора глюкозы. Вводят капельно с добавлением 1 ЕД инсулина на 3—4 г глюкозы.
Неотложная помощь при острой лравожелудочковой сердечной недостаточности. Необходимо устранить причины, вызвавшие острую правожелудочковую сердечную недостаточность, интенсивное лечение заболеваний, обусловивших острую дыхательную недостаточность (ликвидация пневмоторакса, удаление инородного тела из дыхательных путей, снятие бронхоспазма и др.).
При остром повышении сопротивления в малом круге кровообращения медленно струйно вводят 2,4%-й раствор эуфиллина (1 мл на год жизни, но не более 5 мл). В целях снижения давления в малом круге кровообращения проводят оксигенотерапию. Применяют диуретики (лазикс), способствующие уменьшению ОЦК. Сердечные гликозиды необходимо использовать с большой осторожностью, так как они могут усугубить клинические проявления правожелудочковой сердечной недостаточности и ухудшить прогноз.
При пороках сердца, сопровождающихся уменьшением легочного кровотока, назначают миотропные спазмолитические средства (но-шпа, атропин) и бета-адреноблокаторы (анаприлин, тразикор и др.). Под влиянием указанных препаратов устраняется спазм выносящего тракта правого желудочка, что способствует уменьшению его перегрузки. Острая тромбоэмболия требует назначения гепарина и фибринолитических средств. При угрозе остановки дыхания и сердца больного переводят на ИВЛ и при необходимости проводят реанимационные мероприятия.
Как следует из вышеизложенного, острая сердечная недостаточность требует использования комплекса мероприятий и различных лекарственных препаратов. Среди лекарственных средств главное место занимают сердечные гликозиды.
Сердечные гликозиды повышают сократительную способность миокарда без заметного увеличения потребления кислорода (благодаря урежению сердечных сокращений), стимулируют анаэробный обмен, увеличивают скорость тканевого дыхания, нормализуют образование АТФ, улучшают использование богатых энергией фосфатов.
Под влиянием сердечных гликозидов клинические проявления недостаточности кровообращения уменьшаются или исчезают. Терапевтические дозы сердечных гликозидов оказывают ряд специфических эффектов на функцию сердечно-сосудистой системы:
1. Положительное инотропное действие (повышают сократительную способность миокарда). Сердечные гликозиды оказывают прямое влияние на сократительные белки миокарда.
Они нормализуют белковый и углеводный обмены, электролитный баланс в миокарде. Считают, что положительное инотропное действие сердечных гликозидов связано с блокированием сульфгидрильных групп транспортной Ыа+-К-АТФ-азы мембраны миокардиальной клетки, что тормозит переход калия в клетку и выход натрия из нее. Изменения в обмене калия и натрия сопровождаются дополнительным освобождением из саркоплазматического ретикулума связанных ионов кальция. Повышение содержания кальция внутри клетки способствует активации процесса сокращения миофибрилл.
Благодаря положительному инотропному действию сердечных гликозидов улучшается внутрисердечная и периферическая гемодинамика, что обусловлено: а) увеличением силы и скорости сокращения миокарда (систола становится короче, диастола длиннее); б) снижением конечного диастолического давления в полости сердца; в) увеличением ударного и минутного объемов сердца; г) уменьшением массы циркулирующей крови; д) увеличением скорости кровотока; е) снижением венозного давления; ж) увеличением почечного кровотока (повышается фильтрация, тормозится реабсорбция натрия в проксимальных канальцах, увеличивается диурез; з) нормализацией периферического АД.
2. Отрицательное хронотропное действие. Сердечные гликозиды оказывают прямое влияние на синусно-предсердный узел и действуют опосредованно через блуждающий нерв, угнетая автоматизм и уменьшая частоту ритма сердца. В результате уменьшается тахикардия, удлиняется диастола, что способствует восстановлению энергетических ресурсов в миокарде, уменьшается потребность миокарда в кислороде.
3. Отрицательное дромотропное действие. Сердечные гликозиды, оказывая непосредственное влияние на проводящую систему сердца и повышая тонус парасимпатической части вегетативной нервной системы, замедляют проводимость. Замедляется проведение импульса через предсердно-желудочковый узел, возникает блокада импульсов в нем. Могут вызвать нежелательный эффект — атриовентрикулярную блокаду различной степени. Замедляя проведение импульса в синусно-предсердном узле, сердечные гликозиды могут вызвать синоаурикулярную блокаду. Положительное дромотропное действие сердечные гликозиды оказывают при тахисистолической форме мерцательной аритмии, переводя ее в более благоприятную форму — брадисистолическую.
4. Положительное батмотропное действие. Сердечные гликозиды повышают автоматизм различных отделов мышц предсердий и желудочков, что может приводить к возникновению различных форм аритмий сердца. Чаще аритмия развивается при применении больших доз сердечных гликозидов. Увеличивая мощность сокращения миокарда, сердечные гликозиды повышают его потребность в кислороде. Но так как одновременно уменьшается количество сердечных сокращений, происходит компенсация расхода кислорода.
5. Влияние на тонус сосудов. Сердечные гликозиды оказывают прямое периферическое вазоконстрикторное действие и увеличивают посленагрузку. У здоровых детей данный механизм может нивелировать положительное инотропное действие. Минутный объем сердца может не только не увеличиваться, а даже несколько уменьшаться. При сердечной недостаточности периферические сосуды находятся в состоянии констрикции (за счет катехоламинов и ангиотензина II в ответ на сниженный сердечный выброс) и ухудшения почечной гемодинамики. В таких случаях сосудосуживающий эффект сердечных гликозидов значительно ослабевает, а уменьшение количества катехоламинов и ангиотензина II в результате увеличения сердечного выброса сопровождается вазодилатацией, уменьшением после нагрузки, увеличением ударного и минутного объемов сердца.
В последние годы сведения о коронаросуживающем действии сердечных гликозидов не подтвердились, под влиянием терапевтических доз сердечных гликозидов коронарные сосуды не изменяют свой тонус и суживаются лишь при гликозидной интоксикации.
6. Улучшение почечной гемодинамики. Увеличение диуреза после назначения сердечных гликозидов связано, в основном, с возрастанием фильтрации в клубочках и почечного кровотока. Положительный диуретический эффект приводит к уменьшению ОЦК, венозного возврата, снижению давления в легочной артерии и давления наполнения левого желудочка.
Показаниями для назначения сердечных гликозидов являются острая и хроническая сердечная недостаточность, нарушения ритма сердца: мерцательная тахиаритмия, трепетание предсердий, наджелудочковая пароксизмальная тахикардия, тяжелое течение заболеваний у детей (пневмония, токсикоз и др.).
Противопоказания для назначения сердечных гликозидов: а) абсолютные: интоксикация сердечными гликозидами, гипертрофическая кардиомиопатия, в том числе у новорожденных, детей, матери которых болели сахарным диабетом; б) относительные: выраженное нарушение атриовентрикулярной проводимости, резкая брадикардия.