Феномен "no reflow"
Инфаркт — очаг некроза, развившегося вследствие нарушения кровообращения. Инфаркт называют также циркуляторным, или ангиогенным некрозом. Термин "инфаркт" (от лат. нафаршировать) был предложен Вирховым для формы некроза, при которой омертвевший участок ткани пропитывается кровью.
Острый инфаркт миокарда определяют, пользуясь клиническими, электрокардиографическими, биохимическими и патоморфологическими характеристиками. Признано, что термин «острый инфаркт миокарда» отображает смерть кардиомиоцитов, вызванную длительной ишемией.
Тромбоз сосудов разной локализации занимает одно из ведущих мест среди причин инвалидизации, смертности и сокращения средней продолжительности жизни населения, которые определяют необходимость широкого применения в медицинской практике препаратов с антикоагулянтными свойствами.
Накопленный экспериментальный и клинический опыт лечения инфаркта миокарда, отсутствие ожидаемого положительного эффекта от тромболитической терапии указывает на то, что восстановление коронарного кровотока — «обоюдоострый меч», нередко приводящий к развитию «синдрома реперфузии».
Нарушения липидного спектра крови занимают ведущее место в перечне факторов риска основных заболеван.
Инфаркт миокарда
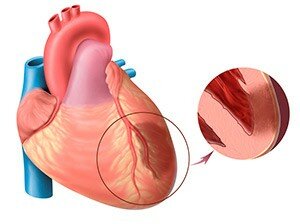
Инфаркт миокарда – форма некроза участка мышцы сердца, возникающего в результате острой недостаточности кровотока в ветвях венечных артерий, обеспечивающих питание сердечных тканей.
Это приводит к тяжелым нарушениям функционирования сердечно-сосудистой системы, что представляет серьезную угрозу жизни человека. Медицинские специалисты рассматривают инфаркт миокарда как острую форму ишемической болезни, для которой характерно нарушение снабжения тканей сердца кислородом и питательными веществами, поступающих с кровью.
I. Этиология инфаркта миокарда (причины инфаркта миокарда)
Причиной возникновения инфаркта миокарда является обтурация (закрытие) просвета кровеносного сосуда, питающего миокард. Подобное происходит в результате атеросклероза венечных (коронарных) артерий, при их спазме и др. Атеросклероз венечных артерий – наиболее распространенный фактор возникновения инфаркта миокарда (примерно 98% всех случаев).
К факторам, способствующим возникновению и развитию инфаркта миокарда относят также: вредные привычки, ожирение, гиподинамию, артериальную гипертонию. Вредные привычки, в частности, курение – вызывает сужение просветов венечных артерий, в результате чего ухудшается снабжение тканей сердца кровью. Ожирение, в свою очередь, способствует развитию атеросклероза и гипертонической болезни. Гипертония же провоцирует утолщение сердечных стенок, вследствие чего увеличивается потребность сердца в кислороде и снижается выносливость сердечных тканей перед гипоксией.
II. Распротраненность инфаркта миокарда
Инфаркт миокарда — чрезвычайно распространенная и наиболее частая причина внезапной смерти. Риск инфаркта миокарда возрастает с возрастом – обычно после 40 лет. Однако в последние годы медицинская статистика фиксирует участившиеся случаи инфаркта и в молодом возрасте.
Группу риска составляют мужчины и женщины 35-50 лет (с возрастом вероятность возникновения инфаркта миокарда увеличивается), страдающие заболеваниями сердечно-сосудистой системы, нарушением обмена веществ, избыточным весом. Многократно увеличивается риск, если человек ведет неправильный, малоподвижный образ жизни, злоупотребляет спиртными напитками и курением, регулярно подвергается негативному воздействию стрессовых ситуаций.
III. Клинические проявления инфаркта миокарда (симптомы инфаркта миокарда)
Об инфаркте миокарда могут свидетельствовать многочисленные симптомы, среди которых выделяют сильнейшую боль за грудиной. Многие пациенты, перенесшие инфаркт миокарда, описывают ее как «жгучую», «давящую», «сжимающую». Нередко с усилением боли возникает ощущение беспокойства, тревоги, страха смерти. Болезненные ощущения сохраняются так же во время полного покоя, наблюдается их иррадиация в шею, челюсть, руку и плечо (чаще всего, с левой стороны).
Боль может быть периодической, а может приобрести постоянный характер. Она может протекать волнообразно, незначительно ослабевая и снова усиливаясь. Обычно боль за грудиной не обладает четкими границами, нося, скорее, размытый распространенный характер.
Помимо боли за грудиной о развитии инфаркта миокарда могут свидетельствовать и такие признаки, как нарушение сердечного ритма, учащенное поверхностное дыхание, ощущение недомогания, сильной слабости. Также могут наблюдаться побледнение кожных покровов, мышечная дрожь, обморочные состояния, потери сознания, обильный холодный пот, тошнота и рвота.
У женщин чаще, чем у мужчин, отмечается нетипичная локализация боли, которая может возникнуть в спине, верхней части живота, иррадиируя под лопатку, в шею, горло или нижнюю челюсть. В некоторых случаях развивающийся сердечный приступ по ощущениям может быть похож на изжогу. Подобное специфическое развитие инфаркта миокарда является довольно опасным, поскольку все указанные признаки могут быть проигнорированы, что, в свою очередь, способно привести к необратимым последствиям.
Различают следующие атипичные формы течения инфаркта миокарда:
— абдоминальная – встречается достаточно редко. Протекает по типу патологии желудочно-кишечного тракта, сопровождаясь болями в животе, подложечной области, возникновением тошноты, рвоты.
— астматическая – распространена у лиц пожилого возраста при обширных или повторных инфарктах. Начинается с сердечной астмы, ведет к возникновению отека легких. В ряде случаев боли отсутствуют.
— мозговая – наиболее часто встречается у лиц пожилого возраста, страдающих склерозом сосудов головного мозга. Характеризуется проявлением симптомов нарушения мозгового кровообращения. Отмечаются потери сознания.
— немая форма – характеризуется первоначальным отсутствием каких-либо симптомов с внезапным ухудшением состояния. Распространена среди лиц пожилого возраста и в случае повторных инфарктов.
— аритмическая – характерный симптом — пароксизмальная тахикардия. Нередко наблюдается отсутствие болевого синдрома.
— тромбоэмболическая.
На всей протяженности инфаркта миокарда медицинские специалисты выделяют следующие периоды:
— острейший – продолжается от нескольких минут до суток, чаще всего 5-6 часов. Возникающие приступы боли свидетельствуют о формировании очага некроза участка миокарда. В данном периоде возникшие изменения еще являются обратимыми.
— острый – наиболее опасный, возникает спустя сутки и может продолжаться до 2 недель от начала инфаркта миокарда. На данном этапе начинается формирование четких границ очага некроза;
— подострый — (до окончания 1-ого месяца) – характеризуется формированием рубца, нормализацией ЭКГ и сократительной функцией сердечной мышцы;
— рубцевание;
— постинфарктный кардиосклероз – (спустя 2 месяца) – зависит от обширности инфаркта, возможных осложнений. Для данного периода характерно окончательное формирование рубца и адаптация сердечной мышцы к новым условиям работы.
К сожалению, медицинская практика показывает, что практически у. пациентов с инфарктом миокарда, процесс его развития происходил бессимптомно («немой сердечный приступ»). Однако отсутствие каких-либо внешних проявлений совершенно не исключает протекающих некротических изменений в сердечной мышце. В данном случае существует реальная угроза жизни пациента.
IV. Диагностика инфаркта миокарда
Своевременная диагностика позволяет многократно снизить угрозу для жизни пациента. Причем клинические проявления такого неотложного состояния, как инфаркт миокарда, для медицинского специалиста являются вспомогательными, но не основными. Для точного установления диагноза используется ЭКГ (электрокардиография), Эхо-КГ (эхокардиография), определение ферментов крови и белков, специфичных для мышцы сердца и др.
V. Лечение инфаркта миокарда
При подозрении на инфаркт миокарда человек нуждается в немедленной госпитализации.
Точный диагноз и необходимая помощь являются задачей исключительно медицинских специалистов! До приезда врачей допускается прием аспирина либо нитроглицерина (при отсутствии медицинских противопоказаний).
Лечение инфаркта миокарда охватывает несколько этапов, после чего наступает этап реабилитации. После оказания необходимой медицинской помощи пациент должен соблюдать щадящий режим в течение 5-7 месяцев. Запрещены любые нагрузки – как физические, так и эмоциональные. Допускаются прогулки и занятия лечебной физкультурой. Медицинский специалист также прописывает особую диету, жестко ограничивающую потребление животных жиров, кофе и крепкого чая. Не рекомендуется употребление продуктов, вызывающих метеоризм. В первые дни заболевания потребление пищи требуется строго ограничить.
VI. Профилактика инфаркта миокарда
Профилактика инфаркта миокарда заключается в ведении здорового и активного образа жизни, отказа от вредных привычек. Учитывая, что ожирение и сердечно-сосудистые заболевания значительно повышают риск возникновения инфаркта, следует поддерживать оптимальный вес и регулярно посещать специалиста для профилактического осмотра. Наибольшее внимание профилактическим мерам должны уделять лица пожилого возраста, а также те, кто страдает сердечно-сосудистыми заболеваниями, избыточной массой тела.
VII. Прогноз при инфаркте миокарда
Учитывая чрезвычайную опасность такого состояния, как инфаркт, в данном случае прогноз является условно неблагоприятным. Примерно у 25% лиц в течение нескольких минут до оказания медицинской помощи наступает летальный исход, 75-84% летальных исходов приходится на первые сутки заболевания. Хуже прогноз у пожилых лиц (старше 60 лет), у больных сахарным диабетом, артериальной гипертензией в анамнезе.
Инфаркт миокарда
Самым уязвимым из всех жизненно-важных органов в организме человека является сердце, именно оно чаще других подвергается инфаркту.
Причины возникновения инфаркта миокарда

Для нормальной работы сердечной мышцы необходимо постоянное насыщение его кислородом и питательными веществами. За их «доставку» отвечает разветвленная сеть сосудов, называемых коронарными. Утрата такими сосудами эластичности приводит к их деформации, сужению просвета, через который производится ток крови. Недостаток кислорода разрушает стенки артерий, и на поврежденных участках (атеросклеротических бляшках) образуются тромбы, полностью перекрывающие доступ кислорода к сердцу.
Таким образом, основная причина развития инфаркта миокарда есть заболевание атеросклерозом, риск возникновения которого повышается при наличии таких условий как табакозависимость, поскольку курение само по себе провоцирует сужение коронарных сосудов, а также ожирение, то есть избыточная масса тела. В значительной степени ускоряет развитие атеросклероза и хроническая артериальная гипертония, так как повышенное артериальное давление неизбежно приводит к утолщению стенок сердечной мышцы, снижает ее выносливость и повышает потребность в кислороде.
Симптомы инфаркта миокарда
Классическая картина стремительно развивающегося инфаркта знакома многим благодаря кинематографу – нередко в фильмах встречаются сцены, где человек, схватившись за грудь, начинает судорожно глотать ртом воздух. Такая симптоматика действительно может присутствовать в случаях возникновения обширного инфаркта. Однако зачастую приступ протекает гораздо мягче, а порой и вовсе без каких-либо явных проявлений.
Кроме того, существенно отличаются симптомы инфаркта у женщин и у мужчин. У первых боль, как правило, локализуется не в области сердца, а, например, в верхней части спины – между лопатками, живота, шеи или челюсти. Как у мужчин, так и у женщин, приступ может сопровождаться тошнотой, рвотой и потерей сознания. Однако единственным прямым признаком инфаркта миокарда является жесткая боль за грудиной, отдающая в другие участки тела и не прекращающейся даже вследствие трехкратного употребления нитроглицерина.
В отличие от приступов стенокардии, когда болевые ощущения усиливаются при определенной нагрузке, боль при инфаркте возникает в состоянии покоя и сопровождается ощущениями нехватки воздуха. Внезапное побледнение кожных покровов и выступающий холодный пот дают основание предположить инфаркт даже при отсутствии болевого синдрома.
Диагностика
Симптомы инфаркта, особенно в случаях его атипичного течения, во многом схожи с признаками других патологий. Так, боль за грудиной может быть следствием остеохондроза, а рвота и потеря сознания – вызваны заболеваниями желудочно-кишечного тракта. Поэтому с достоверностью диагностировать или исключить наличие инфаркта миокарда возможно только в условиях медицинского стационара. Для этого выполняется целый комплекс исследований, в который входят лабораторный анализ крови в целях определения уровня содержания лейкоцитов и скорости оседания эритроцитов (СОЭ), а также электро- и эхокардиограммы, позволяющие отследить изменения в деятельности сердечной мышцы.
Особую сложность для диагностики представляют так называемые атипичные инфаркты, протекающие безболезненно или с наличием симптомов, позволяющих предложить ряд других заболеваний. Как правило, это свойственно пожилым людям. Во избежание постановки ошибочного диагноза, госпитализация больного с подозрением на инфаркт миокарда продолжается в течение нескольких суток независимо от его состояния.
Формы и типы инфаркта миокарда
Классификация инфарктов миокарда производится по нескольким основаниям – в зависимости от размера очага поражения, от его локализации, от симптомов начала заболевания и стадии его развития.
Стадии развития инфаркта миокарда
Фаза повреждения, которую называют острейшим этапом развития заболевания. Именно на этот период приходится самое большое количество смертельных исходов. Продолжительность фазы варьируется от двух часов до суток, в течение этого времени происходит процесс отмирания тканей миокарда в пораженной зоне.
Острая фаза, то есть период уже сформировавшегося некроза. В зоне инфаркта происходит воспаление в пределах очага поражения, сопровождающееся отеками и повышением температуры тела.
Подострая фаза, то есть, собственно, процесс формирования рубца – заживление поврежденных участков соединительной тканью.
Существует также хроническая стадия инфаркта миокарда, характеризующаяся образованием рубца в месте очага поражения. Медицинский контроль за состояние рубца осуществляется постоянно, на протяжении всей жизни больного. Перенесшего инфаркт.
Размеры очага поражения
Исходя из количества тканей, подвергшихся некрозу, врачи различают крупноочаговый и мелкоочаговый инфаркты миокарда.
Крупноочаговый инфаркт неизменно поражает всю толщину миокарда и протекает в трансмуральной (проникающей) форме, то есть распространяющийся на все слои сердца – эпикард, эндокард и собственно миокард.
Мелкоочаговый инфаркт характеризуется развитием одного или нескольких малых очагов некроза в сердечной мышце. Без своевременного купирования мелкоочаговый инфаркт может перерасти в крупноочаговый.
Локализация инфаркта миокарда
В зависимости от места нахождения очага некроза, может быть диагностирован инфаркт левого или правого желудочка сердца. При этом локализация указывается с учетом всех параметров сердечной мышцы, то есть необходимо уточнение диагноза, для чего используются такие термины как переднебоковой инфаркт с переходом на нижнюю стенку, инфаркт верхушки сердца, передне-перегородочный или передне-боковой инфаркт и так далее.
Классификация инфарктов по их клиническому началу
- Ангинозный вариант. Подразумевает классическое начало инфаркта, сопровождающееся развитием болевого синдрома в области сердца или загрудинного пространства.
- Церебральный вариант. В этом случае начало инфаркта обусловлено так называемой «мозговой симптоматикой», то есть у больного наблюдаются частичный парез конечностей или отсутствие речи.
- Абдоминальный вариант – развитие инфаркта, сопровождающееся появлением болей в верхней части живота, нередко протекающее с рвотой.
- Астматический вариант, то есть проявление симптомов астмы – дыхательная недостаточность, одышка или удушье. При этом боли за грудиной могут с равной вероятностью как иметь место, так и отсутствовать полностью.
- Аритмический вариант. Начало инфаркта в этом случае характеризуется изменениями скорости сокращения сердечной мышцы. Болевой синдром при таком течении заболевания, как правило, отсутствует или имеет незначительные проявления.
- Атипичный вариант начала инфаркта – самый сложный для диагностики, поскольку симптоматика инфаркта либо отсутствует, либо проявляется в нетипичных формах, таких как болевые ощущения в челюсти или конечностях.
Лечение инфаркта миокарда
Как правило, при малейших основаниях предполагать у больного инфаркт миокарда, предпринимается незамедлительная госпитализация в отделение реанимации и интенсивной терапии. Это обусловлено, прежде всего, тем, что именно в период острейшей фазы развития заболевания наиболее вероятен смертельный исход.
Так, в течение первых суток с момента начала заболевания принимается комплекс мер медицинского воздействия, направленных на восстановление нормального кровотока в закупоренной коронарной артерии. Для этого пациенту вводят препараты, способные растворить тромб. После этого наступает очередь медикаментов, предотвращающих образование новых тромбов. Самым надежным средством до сих пор считается ацетилсалициловая кислота, то есть обыкновенный аспирин, который значительно уменьшает риск возникновения различных осложнений.
При инфаркте важно снизить потребность миокарда в кислороде, поэтому часто применяется бета-блокаторы, способствующие уменьшить размеры некроза и сделать работу сердца более экономной с точки зрения потребления кислорода. В случаях, когда медикаментозная терапия неэффективна, применяются инвазивные методы лечения. Это может быть агиопластика, то есть нехирургическая процедура раскрытия закупоренных или суженных сосудов, либо операция аортокоронарного шунтирования, восстанавливающая кровоток в артериях сердца при помощи специального шунта, позволяющего обходить суженные участки.
Независимо от тяжести заболевания, инфаркт требует строгого соблюдения постельного режима как минимум в течение трех суток с момента приступа.
Лечение инфаркта миокарда народными средствами допустимо исключительно в виде дополнения к основной терапии и только по окончании острой стадии заболевания. Укреплению сердечной мышцы способствует употребление таких продуктов как курага, изюм, грецкие орехи. Положительное воздействие оказывают также настойки боярышника или пустырника, разведенные в небольшом количестве воды.
В качестве общеукрепляющих средств полезно ежедневное употребление сока моркови с подсолнечным маслом в пропорции 100 и 5 граммов соответственно. Во избежание аллергических реакций и иных осложнений любое применение народных средств лечения инфаркта должно быть в обязательном порядке согласованно с лечащим врачом-кардиологом.
Реабилитация после инфаркта миокарда
Реабилитационный период после перенесенного инфаркта миокарда, как правило, занимает несколько месяцев. Начинается он еще в стационаре, где больной получает соответствующее физиотерапевтическое лечение. Впоследствии показаны занятия лечебной физкультурой с постепенным наращиванием нагрузки. В качестве теста на готовность к выписке на амбулаторное лечение отлично подходит способность больного подняться по лестнице до четвертого этажа без появления одышки и аритмии. Однако прежде, чем приступать к подъемам по лестнице, необходимо несколько дней ходьбы по ровной поверхности.
На протяжении всей жизни больного, перенесшего инфаркт, ему необходимо постоянное наблюдение врача и применение общеукрепляющей терапии. Вопрос продолжения половой жизни также стоит обсудить с лечащим врачом, поскольку половой акт предполагает немалую нагрузку на сердце и организм в целом.
Полезное видео
Инфаркт миокарда в передаче «Жить здорово!».
Наиболее часто возникающие вопросы
Как правильно оказывать первую помощь при инфаркте миокарда?
В первую очередь, необходимо вызвать скорую помощь, до ее приезда следует облегчить больному дыхание, то есть расстегнуть одежду, ослабить галстук, если таковой присутствует, открыть окна в помещении. Для снижения нагрузки на сердце, больного нужно уложить таким образом, чтобы верхняя часть туловища находилась выше нижней. Полезен некрепкий черный чай с добавлением большого количества сахара. Важно постоянно разговаривать с больным, не допускать приступов паники. В отдельных случаях могут потребоваться искусственное дыхание и непрямой массаж сердца.
Какие могут быть осложнения при инфаркте миокарда?
По статистике, смертность от инфаркта миокарда достигает порядка 50 процентов от всех случаев заболевания. При этом самое большое количество летальных исходов приходится на первые часы с момента начала приступа. Однако даже после полноценного лечения инфаркта риск возникновения различных осложнений очень велик, поскольку инфаркт миокарда очень негативно сказывается на работе всего организма. Так, в результате растяжения постинфарктного рубца может развиться хроническая аневризма сердца. Кроме того, сохраняется риск развития патологий других жизненно-важных органов, таких как легочная гипертензия или тахикардия.
Какие меры следует принимать в целях профилактики инфаркта?
Во-первых, и в-главных, необходима ежегодная диспансеризация с целью своевременного выявления заболеваний, провоцирующих развитие инфаркта. Это могут быть атеросклероз, сахарный диабет, ожирение и так далее. Таким образом, по возможности стоит избегать неподвижного образа жизни и переедания.
Кроме того, следует отказаться от курения и чрезмерного употребления спиртных напитков, поскольку эти пагубные привычки негативным образом сказываются на состоянии сосудов и в значительной мере способствуют утрате ими эластичности.
Инфаркт миокарда – это чрезвычайно опасное заболевание. Отказ от медицинской помощи при появлении малейших признаков дискомфорта в области сердца может привести к непоправимым последствиям. Поэтому систематическое посещение врача, а также соблюдение всех мер предосторожности и максимальное исключение всех факторов риска позволит избежать множества проблем со здоровьем, а, возможно, и продлить жизнь.