Профилактика рецидивов АВ реципрокных пароксизмальных тахикардии
Выше кратко рассматривались возможности подбора для отдельных больных профилактических препаратов с помощью программированной электрической стимуляции предсердий или мониторной регистрации ЭКГ в период лекарственных тестов. В этом разделе мы сосредоточимся на оценке наиболее употребляемых средств.
Высокая эффективность внутривенного введения верапамила при подавлении приступов АВ рещшрокных тахикардии породила надежды на то, что этот препарат столь же активно будет противодействовать их повторению. Проверка этого предположения дала противоречивые результаты. К. Rinkenberger и соавт. (1980) применяли верапамил в дозах 60—80 мг через 6—8 ч и сумели воспрепятствовать рецидивам тахикардии только у 20% больных. D. Wu и соавт. (1983) добились успеха у Г)0% больных, принимавших внутрь но 80 мг верапамила через 6 ч. М. Sakurai и соавт. (1983) назначали 14 больным по 80 мг верапамила 4 раза в день; у 8 из них (57%) приступов не было в среднем 15 мес, еще у 5 больных число рецидивов и их продолжительность заметно снизились; 1 больной не реагировал на верапамил. Имеются данные, что при концентрации в плазме рацемического верапамила от 72 до 195 нг/мл профилактический эффект проявляется отчетливо, но все же ни один больной полностью не освобождается от приступов [Mauritson D. et al. 1982].
Как видно, систематический прием измельченных таблеток верапамила может оказаться полезным для части больных, страдающих приступами АВ реципрокной тахикардии. Это особенно относится к больным с АВ узловым re-entry не только из-за большей их чувствительности к верапамилу, но и потому, что при синдроме WPW существуют проблемы, связанные с ФП, при которой верапамил противопоказан. Нужно упомянуть, что переходу тахикардии в синусовый ритм под воздействием верапамила может предшествовать преходящий период ФП [Gulamhusein S. et al. 1982]. Аналогичные соображения можно высказать и по поводу другого Са-блокатора дилтиазема, прием которого больными в дозе 80 мг 3 раза в день предотвращает рецидивы АВ реципрокной ПТ в 77% случаев.
Перспективы профилактики АВ реципрокных ПТ связаны с препаратами подкласса 1С. Е. И. Чазову и соавт. (1984) удавалось с помощью внутривенных инъекций этмозина (1,5— 2 мг/кг за 3 мин) предотвращать искусственное воспроизведение АВ реципрокной узловой тахикардии в 56%, АВ реципрокной тахикардии у больных с синдромом WPW — в 57% случаев.
Согласно наблюдениям Ю. В. Шубика (1988), если в остром электрофизиологическом опыте выявлялось профилактическое действие этацизина, то его назначение для приема внутрь в дозе 100—150 мг в день обеспечивало защиту большинства больных от рецидивов АВ реципрокной ПТ в течение 4—12 мес.
Флекаинид в дозе 15 мг/кг за 15 мин внутривенно предотвращал воспроизведение АВ реципрокной тахикардии у больных с ДП в 50% случаев. У другой половины больных тахикардия воспроизводилась, но с более длинным циклом за счет увеличения интервала V—A [Soon S. et al. 1986]. Энкаинид препятствовал воспроизведению AB реципрокных тахикардии у 53% больных [Prystowsky E. et al. 1984]. Разумеется, эффективность этих препаратов при приеме их внутрь для профилактики приступов АВ реципрокных тахикардии должна быть еще проверена в ходе длительных наблюдений на больших группах больных.
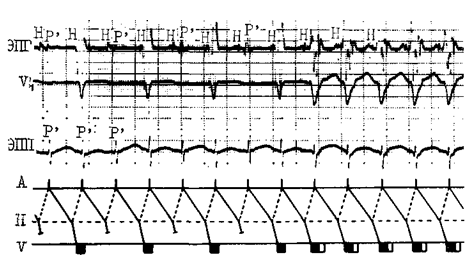
Наиболее реальные возможности профилактики рецидивов тяжело протекающих АВ реципрокных ПТ связаны с кордароном. Опыт нашей клиники [Гришкин Ю. П. 1987] показывает, что введенный внутривенно за 3 мин кордарон в дозе 5 мг/кг препятствует в большинстве случаев воспроизведению АВ реципрокной тахикардии как у больных с АВ узловым re-entry, так и у тех, кто имеет ДП. Происходит замедление антероградной АВ узловой проводимости (удлинение интервала А—Н в среднем на 16%), увеличение антероградного ЭРП АВ узла в среднем на 14,4%, ФРП АВ узла—в среднем на 15,5%.
Мы рекомендуем для больных с частыми рецидивами АВ реципрокных ПТ следующую схему профилактики приступов. В периоде насыщения больные принимают 600 мг кордарона в день (в 2 приема: во время и после завтрака) в течение 7—10 дней. Приступы исчезают не сразу, а через 5—10 дней от начала лечения. В поддерживающем периоде дневная доза препарата колеблется от 200 до 300 мг (один утренний прием). Если эффективное лечение по какой-либо причине прерывают, то свободный от приступов период может сохраняться до 15—30 и больше дней (иногда несколько месяцев). Последнее обстоятельство позволяет без большого риска делать короткие паузы в лечении. Мы, например, советуем некоторым больным прерывать прием кордарона на 1—3 дня после каждых 10 дней лечения с устойчивым результатом.
Некоторые авторы допускают, что в поддерживающем периоде кордарон можно принимать через день [Wellens H. et al. 1983].
Согласно наблюдениям Н. Wellens и соавт. (1983), с помощью поддерживающих доз кордарона (100—200 мг в день) у 90% больных с синдромом WPW удается избежать рецидивов тахикардии в течение нескольких лет (без существенных побочных реакций). У остальных больных приступы возобновляются, но частота тахикардического ритма бывает значительно ниже, чем до лечения кордароном.
При этом у 70% больных с синдромом WPW на фоне длительного приема кордарона, способствующего исчезновению приступов тахикардии, сохраняется возможность их воспроизведения при программированной электрической стимуляции сердца [Wellens H. et al. 1983].
Лечение очаговых тахикардии из АВ соединения. У детей оно чрезвычайно сложно. С помощью противоаритмических средств редко удается предотвратить прогрессирование этой тахикардии в ФЖ или же развитие аритмического шока. При комбинированном применении дигоксина и пропранолола иногда можно достичь замедления тахикардического ритма, но дозы пропранолола должны быть большими. Лучшие результаты дают высокие дозы кордарона [Villain R. et al. 1990]. Отмечается устойчивость тахикардии к электрической кардиоверсии и к искусственной электрической стимуляции сердца.
Взрослым людям свойственна более высокая чувствительность очаговой тахикардии к (3- адреноблокаторам, и с них следует начинать лечение. Однако чередование приступов тахикардии с синусовой брадикардией может затруднить применение В-адреноблокаторов [Ruder M. et al. 1986].
В последние годы появились надежды на радикальное лечение очаговых АВ тахикардии. Мы имеем в виду метод чрезвенозной катетерной электродеструкции (а также крио-, лазерной деструкции) тахикардического очага в стволе пучка Гиса [Бокерия Л. А. 1987; Бредикис Ю. Ю. и др. 1987; Gallagher J. et al. 1982; Scheinmann M. et al. 1982; Gillette P. et al. 1983; Squama U. 1990].
Сайт недоступен
Запрашиваемый вами сайт на данный момент недоступен.
Это могло произойти по следующим причинам:
- Закончился предоплаченный период услуги хостинга.
- Решение о закрытии было принято владельцем сайта.
- Были нарушены правила пользования услугой хостинга.
Прогноз пароксизмальной тахикардии, профилактика
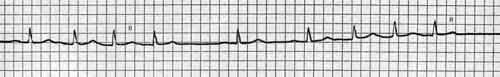
В большинстве случаев сами по себе приступы наджелудочковой формы пароксизмальной тахикардии опасности для жизни не представляют. В.Ф. Зеленин наблюдал у беременной, страдавшей комбинированным митральным пороком, приступ предсердной пароксизмальной тахикардии, который длился 2 мес и закончился вскоре после благополучных родов. Все же длительные приступы тахикардии, особенно у больных с коронарным атеросклерозом и органическими поражениями миокарда, способствуют ухудшению кровоснабжения миокарда, развитию очаговых изменений в нем и появлению сердечной недостаточности.
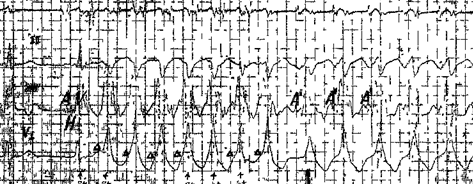
Наиболее опасны приступы желудочковой тахикардии, так как они большей частью наблюдаются при органических заболеваниях сердца и могут перейти в мерцание желудочков.
Внедрение в клиническую практику ряда новых антиаритмических средств и электроимпульсной терапии значительно улучшило прогноз при этом нарушении ритма.
Профилактика пароксизмальной тахикардии
Профилактика пароксизмальной тахикардии включает лечение основного заболевания, прием антиаритмических препаратов (солей калия, панангина, хинидина, бета-адреноблокаторов, верапамила, амиодарона и др.).
Борьба с экстрасистолической аритмией предотвращает развитие пароксизмальной тахикардии.
Проф. А.И. Грицюк
«Прогноз пароксизмальной тахикардии, профилактика» – раздел Неотложные состояния