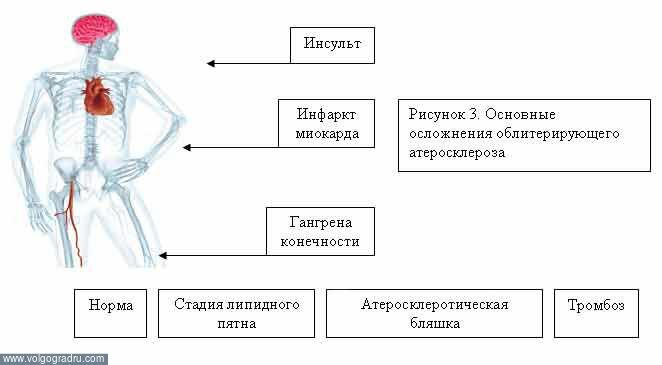
Что такое атеросклеротическая бляшка?
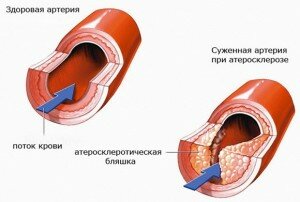 Атеросклеротическая бляшка представляет собой образование в стенке кровеносного сосуда, состоящее из жиров (холестерина) и кальция. По мере прогрессирования вызывающего её заболевания атеросклероза, происходит воспаление бляшки и её изъязвление. Сосуд при этом теряет эластичность и, в итоге, происходит его разрыв, вследствие чего в просвет сосуда попадают активные вещества, способствующие образованию на внутренней его оболочке тромба (скопления клеток, основная часть которых – тромбоциты, задействованные в процессе свёртывания крови и белки). Тромб делает просвет ещё уже, вызывая острый недостаток кислорода в органах. От тромба может оторваться фрагмент, который кровоток несёт по артерии дальше до тех пор, пока диаметр сосуда не сузится и тромб не застрянет. Если это происходит, поставка крови в тот или иной орган прекращается полностью, грозя ему гибелью. Это может быть закупорка артерий ног, почки, кишечника, селезёнки и т.д. Так, если были поражены сосуды, поставляющие кровь сердцу – случается инфаркт, а если те, что питают мозг – инсульт.
Атеросклеротическая бляшка представляет собой образование в стенке кровеносного сосуда, состоящее из жиров (холестерина) и кальция. По мере прогрессирования вызывающего её заболевания атеросклероза, происходит воспаление бляшки и её изъязвление. Сосуд при этом теряет эластичность и, в итоге, происходит его разрыв, вследствие чего в просвет сосуда попадают активные вещества, способствующие образованию на внутренней его оболочке тромба (скопления клеток, основная часть которых – тромбоциты, задействованные в процессе свёртывания крови и белки). Тромб делает просвет ещё уже, вызывая острый недостаток кислорода в органах. От тромба может оторваться фрагмент, который кровоток несёт по артерии дальше до тех пор, пока диаметр сосуда не сузится и тромб не застрянет. Если это происходит, поставка крови в тот или иной орган прекращается полностью, грозя ему гибелью. Это может быть закупорка артерий ног, почки, кишечника, селезёнки и т.д. Так, если были поражены сосуды, поставляющие кровь сердцу – случается инфаркт, а если те, что питают мозг – инсульт.
Причина возникновения атеросклеротических бляшек – хроническое сосудистое заболевание атеросклероз (с греческого «athera» переводится как «кашица», а «sclerosis» – «уплотнение»). При нём и формируются отложения холестерина и кальция в полости сосудов, сопровождающиеся деформацией их стенок и сужением просвета до полной закупорки. Чаще всего атеросклерозом страдают мужчины возрастом от 50-ти до 60-ти лет и женщины, которым за 60. Встречается он и у людей от 35-ти лет, подверженных частому стрессу.
Причины возникновения
Развитию атеросклероза способствует ряд факторов: ожирение, желчнокаменная болезнь, сахарный диабет, подагра и др. Также большую роль играют: малоподвижный образ жизни, психическое перенапряжение, вредные виды труда и т.д.
Теорий причин развития патологии масса. Это и инфекции, среди которых вирус герпеса, и наследственная предрасположенность, и мутация клеток сосудистой стенки.
Все факторы риска делятся на: неустранимые (те, что могут быть устранены) и на потенциально устранимые.
Неустранимые факторы. это те, от которых нельзя избавиться посредством воли больного или посредством медицинской помощи. Среди них: возраст (чем он больше, тем выше риск развития патологии); пол (у мужчин атеросклероз начинается на 10 лет раньше, чем у женщин и процент заболевших выше в 4 раза); неблагоприятная семейная наследственность (часто болезнь появляется у тех, чьи родственники также страдали атеросклерозом).
Устранимые факторы развития болезни те, от которых человек может избавиться самостоятельно, изменив привычный образ жизни на здоровый. Это: отказ от курения (никотин и смолы приводят сосуды в плачевное состояние, во много раз увеличивая вероятность гипертонии, ишемии и т.д.); нерациональное питание (употребление животных жиров в больших количествах, также пагубно сказывающееся на сосудах); недостаточная физическая активность (вызывает нарушение обмена жиров в виде сахарного диабета, ожирения и, конечно – атеросклероза сосудов).
Частично устранимые факторы риска – это нарушения и патологии, которые можно скорректировать при помощи лечения. Среди них: артериальная гипертония (на фоне высокого давления жиры с большей интенсивностью откладываются на стенках сосудов, создавая условия для возникновения атеросклеротической бляшки); нарушение обмена жиров в организме в виде их повышенного содержания и накопления; сахарный обет и избыточный вес повышают риск заболеть атеросклерозом в 7 раз (в основе этих патологий лежит всё то же нарушение жирового обмена); интоксикация и инфекции также повреждают стенки сосудов и артерий, являясь спусковым механизмом для развития атеросклероза.
Все эти факторы риска необходимо знать для профилактики заболевания.
Механизм развития атеросклероза
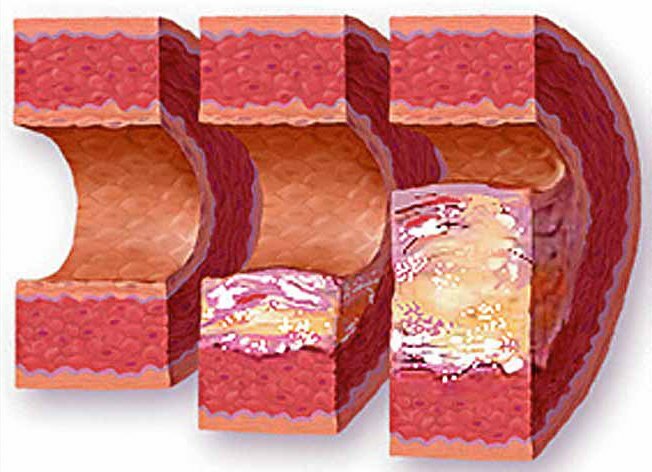
Для отложения жиров в стенке сосуда необходимы особые условия: её микротрещина, замедление в этом месте кровотока. Чаще всего бляшка формируется в месте, где сосуд разветвляется. Его оболочка воспаляется, становится рыхлой. Длительность этого процесса различна. Ферменты стенки сосуда растворяют жиры, пытаясь защитить её целостность. Когда механизм защиты ослабевает, в сосудистой стенке формируется сложное соединение из жиров, белков и холестерина.
Затем в этом месте происходит разрастание соединительной ткани. При этом молодая атеросклеротическая бляшка жидкая и её ещё возможно растворить. Но именно это и опасно – рыхлая корочка часто разрывается. Её оторванные фрагменты могут закупорить просвет артерии. Сосудистая стенка утрачивает эластичность. Она трескается, в ней может произойти кровоизлияние, образующее тромб, что не менее опасно.
Со временем бляшка всё больше уплотняется, в ней откладываются соли кальция. Это завершающая стадия формирования бляшки – атерокальциноз. Закальцинировавшаяся бляшка может оставаться стабильной или медленно продолжать расти, ухудшая кровоснабжение.
Изменения в организме
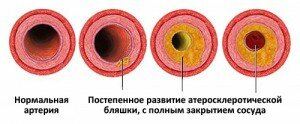 У здорового человека кровь беспрепятственно циркулирует посредством артерий по всему организму, поставляя в ткани и органы кислород и другие питательные вещества. Возникший атеросклероз медленно развивается на протяжении нескольких лет, формируя всё новые атеросклеротические бляшки, поражая всё большее количество сосудов. На начальной стадии выявить заболевание крайне сложно. Лишь когда просвет артерии наполовину сужен, больной впервые начинает ощущать последствия дефицита кровоснабжения того или иного органа.
У здорового человека кровь беспрепятственно циркулирует посредством артерий по всему организму, поставляя в ткани и органы кислород и другие питательные вещества. Возникший атеросклероз медленно развивается на протяжении нескольких лет, формируя всё новые атеросклеротические бляшки, поражая всё большее количество сосудов. На начальной стадии выявить заболевание крайне сложно. Лишь когда просвет артерии наполовину сужен, больной впервые начинает ощущать последствия дефицита кровоснабжения того или иного органа.
Проявления болезни зависят от места, где сформирована бляшка. К примеру, если это место – аорта, это выражается постепенно усиливающейся артериальной гипертонией. В худшем случае это грозит аневризмой аорты, чреватой смертельным исходом.
Если бляшка поразила ветви дуги аорты, от дефицита кровоснабжения страдает головной мозг. Выражается это головными болями, головокружением, обмороками, снижением памяти и может повлечь инсульт. Если бляшка поразила коронарную артерию сердца, это приводит к ишемической болезни сердца.
Поражение артерий, снабжающих питательными веществами кишечник, приводит к тромбозу, когда кровь в просвете сосуда сворачивается. В результате этого ткани стенок кишечника отмирают. Также это влечёт субдиафрагмальную стенокардию (так называемую «брюшную жабу»), когда в животе возникают боли и вздутие, часто сопровождающиеся рвотой.
Атеросклероз артерий питающих почки нарушает их кровоснабжение. Последствия – устойчивая гипертония, плохо поддающаяся лечению. Исход её, как правило, – нефросклероз (разрастание соединительной ткани в почках, из-за чего они уплотняются и сморщиваются) и почечная недостаточность.
Поражение артерий нижних конечностей сопровождается болью в ножных икрах при ходьбе, прекращающейся при остановке (перемежающаяся хромота).
Диагностика
Поражение атеросклеротическими бляшками сосудов головного мозга долгое время может не иметь никаких проявлений, однако с помощью современных методов диагностики заболевание может быть выявлено ещё в начальной стадии. Прежде всего, это ультразвуковая допплерография. Данный метод исследования необходим в качестве профилактики, чтобы уменьшить риск возникновения инсультов. Также изучить состояние артерий и сосудов позволяет коронарография. С её помощью определяют точное место расположения атеросклеротической бляшки и степень, до которой сузился просвет.
При первом признаке нарушения кровоснабжения мозга необходимо обследоваться у врача-кардиолога. Выслушав жалобы больного, узнав симптомы и проведя общий осмотр, он назначит прохождение многоэтапной диагностики, включающей в себя инструментальные и лабораторные методы. Они помогут не только определить место локации атеросклеротических бляшек, но и оценить общее состояние внутренних органов.
Для выявления главного фактора, спровоцировавшего атеросклероз, проводится определение вида нарушения жирового обмена (как правило, это повышенный уровень холестерина в крови). Для обнаружения атеросклероза аорты и для выявления имеющиеся осложнения (деформация аорты, её аневризма, кальциноз и др.) применяют рентгенологическое исследование. Для определения степени нарушения кровообращения в других сосудах в кровь больного вводится особое контрастное вещество, позволяющее увидеть в каком состоянии они находятся. С помощью ультразвукового исследования определяется наличие или отсутствие атеросклеротических бляшек и тромбов, препятствующих нормальной циркуляции крови. Есть и другие методы диагностики, более высокотехнологичные и дорогостоящие.
Какой именно метод обследования нужно пройти пациенту, врач решает в каждом отдельном случае индивидуально. Но, как бы там ни было, точный диагноз устанавливается лишь в результате проведённого комплексного обследования, потому что, чтобы назначить правильную терапию, нужно знать малейшие нюансы патологии.
Заболевания аорты
Понятие об аорте, артериях и их строении
Иногда сердце сравнивают с насосом, который перекачивает кровь в человеческом организме. Если быть более точным, то следует отметить, что этот «насос» состоит из двух половин – правой и левой, которые в норме не сообщаются между собой. Различают правое и левое предсердия, из которых кровь поступает в одноименные желудочки. Если воспользоваться другим сравнением, то артерии можно представить в виде «трубопроводов», по которым происходит отток крови из желудочков сердца и доставка ее ко всем органам и тканям человеческого организма. Между желудочками сердца и отходящими от них артериями находятся клапаны: в правой половине сердца – клапан легочной артерии, в левой половине – аортальный клапан. Из правого желудочка обедненная кислородом венозная кровь поступает в легочную артерию и далее — в легкие, где эта кровь насыщается кислородом6, тогда как из левого желудочка сердца артериальная кровь попадает в аорту. Аорта – самая крупная артерия организма, берущая свое начало из левого желудочка сердца.
Максимальный диаметр аорты в норме составляет около 3 см [1]. По аорте и ее ветвям течет обогащенная кислородом артериальная кровь, снабжающая органы и ткани кислородом и питательными веществами. Аорта имеет несколько отделов: восходящая аорта, дуга аорты и нисходящая аорта. Только нисходящая аорта частично расположена в брюшной полости, остальные же отделы аорты находятся в грудной клетке. От восходящей аорты отходят правая и левая коронарные артерии, кровоснабжающие сердце. От дуги аорты отходят артерии, кровоснабжающие голову, руки, шею, а также трахею и бронхи. Грудная часть нисходящей аорты дает ветви (артерии) к органам грудной клетки и к мягким тканям (коже, мышцам и т.д.) самой грудной клетки. Брюшная часть нисходящей аорты питает стенки самой брюшной полости, а также органы, расположенные внутри нее (желудок, кишечник, печень, поджелудочную железу, селезенку, почки и т.д.). В тазовой области от брюшной аорты отходят две крупные общие подвздошные артерии, а сама аорта становится тонкой ветвью, которая не покидает пределов тазовой области. Каждая из общих подвздошных артерий подразделяется на внутреннюю подвздошную артерию, кровоснабжающую органы тазовой области, и наружную подвздошную артерию, становящуюся впоследствии бедренной артерией.
Сердце перекачивает кровь в течение всей человеческой жизни, столько же времени кровь по артериям доставляется в органы и ткани организма. Средние цифры артериального давления (АД) у здорового человека составляют 120/80 мм.рт.ст. Это означает, что в момент сердечного сокращения давление равно 120 мм.рт.ст. а в течение сердечной паузы оно снижается до 80 мм.рт.ст. Очевидно, «материал» артериальной стенки должен отвечать многим требованиям, чтобы прослужить долгое время в условиях постоянного колебания давления. Стенка любой артерии состоит из трех слоев (оболочек): внутреннего, среднего и наружного — каждый из которых неоднороден по своей структуре. Внутренний слой (интима) выстлан тончайшим гладким покрытием (эндотелием), препятствующим пассивному попаданию в стенку артерий различных веществ из крови. Необходимые для артериальной стенки вещества попадают выборочно через эндотелий посредством специальных так называемых транспортных систем. Во внутреннем и среднем (мышечном) слоях имеются эластические компоненты, которые вместе с мышечными клетками среднего слоя способны растягиваться и спадаться, чтобы продвигать волну крови, распространяющуюся от сердца. В крупных (магистральных) артериях, таких, как аорта, эластических и мышечных волокон значительно больше, чем в мелких артериях. Также в среднем слое содержатся так называемые каркасные коллагеновые волокна. Наружный слой (адвентиция) состоит из рыхлой соединительной ткани, в которой содержатся мельчайшие нервы и сосуды, питающие стенку артерии.
Понятие об атеросклерозе аорты и других артерий
С возрастом в стенке артерий, как и в организме в целом, происходят процессы старения. Прежде всего эти процессы затрагивают внутренний слой артерии, что проявляется его утолщением. Отдельные мышечные клетки из среднего слоя мигрируют во внутренний слой, вокруг них образуются зоны уплотнения. Сосудистая стенка постепенно утрачивает эластичность, становясь плотной и нерастяжимой (ригидной). Развивается деформация артерий, суживается их внутренний просвет, появляется склонность к ломкости. Такая артерия хуже противостоит колебаниям АД, особенно у лиц с артериальной гипертонией. Изменения, происходящие в сосудистой стенке вследствие атеросклероза, имеют свои характерные, отличные от процессов старения особенности. На сегодняшний день нельзя ответить однозначно на вопрос: из-за чего развивается атеросклероз? Существует множество теорий возникновения и развития атеросклероза, однако не все из них получили практическое подтверждение в экспериментальных условиях [9].
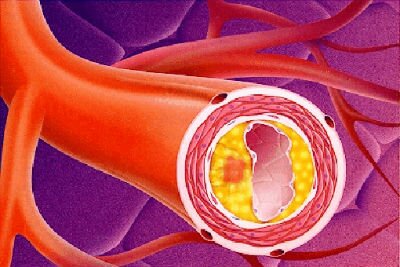
При атеросклерозе внутри интимы артерий образуются плотные, выступающие в просвет артерии, полые образования (атеросклеротические бляшки), содержащие внутри себя жиры (липиды). Первые признаки атеросклероза встречаются даже у детей, однако в дальнейшем развитие атеросклероза приостанавливается до пожилого возраста [3]. У части населения в результате различных причин, главная из которых наследственная предрасположенность, атеросклероз начинает прогрессировать еще до 50-летнего возраста. Большое значение в развитии атеросклероза, особенно у лиц данной возрастной категории, имеют нарушения обмена липидов в организме. Эти нарушения заключаются в повышении содержания в крови жиросодержащих веществ, таких, как холестерин и триглицериды, а также в преобладании среди липидов тех жировых компонентов (липидных фракций), которые в наибольшей степени способствуют прогрессированию атеросклероза. Атеросклеротические бляшки могут развиваться практически в любых артериях организма. Чаще всего бляшки встречаются в брюшной аорте, артериях сердца и почек, артериях ног, а также в артериях головы и шеи. Если у одного и того же человека атеросклерозом одновременно поражено несколько артерий, говорят о мультифокальном атеросклерозе. Наиболее распространены атеросклеротические бляшки в местах отхождения артерий меньшего диаметра от крупных артерий, например, от аорты.
Чем же так опасен атеросклероз? Наличие атеросклеротических бляшек внутри интимы артерий вызывает сужение их просвета, а, следовательно, и нарушения местного кровоснабжения. Эти нарушения обусловлены ростом атеросклеротических бляшек, вследствие чего бляшки все больше и больше суживают просвет артерии. Атеросклеротическая бляшка может полностью перекрыть кровоток в измененной артерии. Остановка кровотока может повлечь за собой серьезные нарушения функции, вплоть до гибели кровоснабжаемых этой артерией органа или конечности. Одновременно бляшки растут и вовнутрь сосудистой стенки, попутно разрушая мышечные и эластические волокна, а также коллагеновый каркас среднего слоя, уменьшая прочность сосудистой стенки. Отдельные бляшки своим основанием могут достигать наружного слоя артерий. Ранняя диагностика атеросклероза, которая сводится в основном к выявлению ультразвуковыми методами атеросклероза сосудов конечностей, головы и шеи, пока не получила такого широкого распространения, как, например, электрокардиография (ЭКГ). Это связано с большими материальными затратами, недостатком ультразвуковых приборов и квалифицированного медицинского персонала. К сожалению, в настоящее время диагностируют атеросклероз тогда, когда его проявления становятся очевидными.
Некоторые атеросклеротические бляшки со временем могут разрушаться, в результате чего внутренняя поверхность артерий из гладкой превращается в шероховатую. На такой измененной атеросклерозом поверхности артерий могут скапливаться различные клеточные составляющие (элементы) крови, в том числе и тромбоциты. В норме тромбоциты отвечают в организме за остановку любого кровотечения, «приклеиваясь» к месту сосудистого повреждения. Скопления тромбоцитов, превращаясь в тромб, могут перекрыть кровоток в артерии, приводя к ее тромбозу. По данным многочисленных исследований установлено, что прогрессированию атеросклероза помимо наследственных факторов и высокого содержания холестерина и липидов способствуют ожирение, сахарный диабет, артериальная гипертония, курение, гиподинамия. Многие из этих так называемых факторов риска являются обратимыми, т.е. после их устранения прогрессирование атеросклероза замедляется.
Аневризмы аорты и других артерий понятие об аневризмах аорты и других артерий
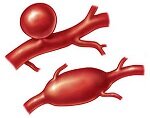
Аневризмой называют расширение стенки аорты или другой артерии в каком-либо ее участке. В процесс образования аневризмы вовлекаются все слои сосудистой стенки. Аневризмы аорты могут образовываться на всем ее протяжении, но чаще всего они возникают в зоне брюшной аорты. Наиболее распространены так называемые веретенообразные аневризмы, образующиеся в результате расширения сосуда во всех направлениях. Реже встречаются так называемые мешковидные аневризмы, при которых выпячивается наружу только часть окружности сосудистой стенки. Особой разновидностью аневризм являются микотические, чаще возникающие в артериях конечностей вследствие воздействия на сосудистую стенку скопления бактерий, попавших в кровоток. Ложными аневризмами называют надрывы внутренней или средней оболочек артерий, вызывающие образование местных выпячиваний, стенкой которых является только наружный слой артерии. Ложные аневризмы, как правило, являются следствием травм.
Причины возникновения аневризм аорты и других артерий
Основной причиной возникновения аневризм аорты и других артерий является атеросклероз, способствующий уменьшению прочности сосудистой стенки артерий. В остальных случаях аневризмы возникают в результате травм, воспалительных заболеваний артерий, сифилиса и др. Одной из причин возникновения аневризм восходящей аорты является так называемый синдром Марфана – наследственное заболевание, при котором отмечаются аномалии среднего слоя артерий, костного скелета, а также нарушения зрения. Иногда встречается так называемая редуцированная (абортивная) форма синдрома Марфана в виде изолированной аномалии сосудистой стенки.
Развитие аневризм аорты и других артерий
Во многих случаях аневризмы развиваются незаметно для больного. Во всяком случае, о давности возникновения аневризмы судить бывает довольно сложно. Очевидно, что аневризмы формируются постепенно. В развитии аневризм основное значение имеет разрушение эластических волокон среднего слоя артерии. В результате этих изменений тонус сосудистой стенки частично утрачивается и она растягивается, что сопровождается увеличением диаметра сосуда. Считается, что изменению свойств сосудистой стенки способствуют артериальная гипертония и курение. Иногда аневризмы сдавливают окружающие ткани, вследствие чего может возникать боль. В ряде случаев в зоне аневризмы происходят процессы тромбообразования: так появляются тромбированные аневризмы. Наибольшая опасность аневризм заключается в возможности их разрыва. Чаще всего разрыву подвергаются мешковидные аневризмы. При разрыве аневризм аорты или крупной артерии развивается внутреннее кровотечение, способное привести к смерти.
По статистическим данным, если диаметр аневризмы брюшной аорты превышает 6 см, то вероятность ее разрыва в течение 10-летнего периода составляет 45-50%. В тех случаях, когда диаметр аневризмы менее 6 см, то вероятность ее разрыва за тот же период времени равняется 15-20% [3]. Приблизительно в 75% случаев встречаются аневризмы брюшной аорты, чаще всего ниже зоны отхождения от нее почечных артерий [3, 9]. Иногда эти аневризмы могут распространяться на одну или обе общие подвздошные артерии. Разрыв аневризм брюшной аорты сопровождается значительной потерей крови и шоком. При своевременном установлении диагноза и проведении хирургического вмешательства есть шанс спасти таким больным жизнь. Аневризмы грудной аорты встречаются реже, чем аневризмы брюшного отдела. Аневризмы восходящей аорты могут сопровождаться расширением кольца аортального клапана (аннулэктазия) с развитием недостаточности аортального клапана (см. главу «Заболевания клапанов сердца»). Аневризмы дуги аорты встречаются намного реже остальных аневризм грудной аорты. Однако именно аневризмы дуги аорты могут «выдавать» себя различными проявлениями, возникающими вследствие сдавления аневризмой окружающих ее органов грудной клетки. Изолированные аневризмы подвздошных и бедренных артерий встречаются редко. Наиболее часто среди других артерий конечностей аневризмы развиваются в подколенных артериях. Разрыв этих аневризм происходит редко, но для них более характерно возникновение тромбоза с резким нарушением кровоснабжения голени и стопы. Аневризмы артерий рук, а также внутренних органов довольно редки. Они себя, как правило, никак не проявляют. Микотические аневризмы могут встречаться в различных артериях. Как правило, они являются следствием заноса инфекции с током крови. Наиболее опасны аневризмы артерий головного мозга, так как они обычно подвержены разрыву с развитием кровоизлияния в ткани мозга (геморрагический инсульт).
Жалобы больных с аневризмами аорты и других артерий
Как говорилось выше, многие аневризмы остаются незаметными вплоть до их разрыва. Наиболее типичной жалобой больных с аневризмами является боль в области аневризмы, которая может иметь постоянный или периодический характер. Кроме того, возможны различные неприятные ощущения внутри тела (дискомфорт). Если аневризма достигает больших размеров, то она может сдавливать окружающие ее органы и ткани. При аневризмах грудной аорты могут отмечаться охриплость голоса, кашель, нарушения глотания (особенно твердой пищи). Если вследствие аневризмы восходящей аорты развивается недостаточность аортального клапана, то возможно появление одышки, усиливающейся при выполнении физической нагрузки, а также быстрой утомляемости. Аневризмы артерий голени, если они тромбируются и при этом перекрывают кровоток, проявляются резкими болями и бледностью кожных покровов. Аневризмы артерий головного мозга могут сопровождаться головной болью и головокружением. Разрыв аневризм аорты сопровождается резкой болью, часто с потерей сознания как вследствие боли, так и в результате внезапного падения артериального давления (АД). Разрыв аневризмы артерий головного мозга, вызывая кровоизлияние в ткани мозга, может проявляться внезапной потерей сознания, нарушениями речи, двигательной активности и т.д.
Диагностика аневризм аорты и других артерий
В ряде случаев большие аневризмы брюшной аорты могут обнаруживать сами больные, описывая их как пульсирующие образования в животе. Иногда такие аневризмы могут быть выявлены врачами путем прощупывания (пальпации) области живота во время проведения обычного осмотра. Выявлению аневризм брюшной аорты способствуют так называемые обзорные рентгенограммы органов брюшной полости, особенно в тех случаях, когда аневризмы содержат вкрапления кальция. Рентгенография органов грудной клетки помогает установить наличие аневризм грудной аорты, проявляющиеся расширением ее тени. Ультразвуковое исследование брюшной полости является недорогим и распространенным методом диагностики аневризм этой зоны. Аневризмы при этом исследовании выглядят как округлые образования. Если во время этого исследования используют ультразвуковой датчик, способный оценивать параметры движения крови (допплерография), то это является большим подспорьем в диагностике аневризм. Ультразвуковое исследование в сочетании с допплерографией (дуплексное сканирование) способно выявлять большинство аневризм артерий, в том числе микотические, тромбированные и ложные. Ультразвуковое исследование сердца (эхокардиография) способствует выявлению аневризм грудной аорты, а также недостаточности аортального клапана. Применение компьютерной томографии (рентгенологический метод с использованием компьютерной обработки данных), дополненное внутривенным введением контрастного вещества, помогает в диагностике аневризм любого месторасположения. Аналогичных результатов можно добиться при выполнении магнито-резонансной томографии – компьютерной обработки данных, получаемых с помощью физических принципов. Наиболее точную информацию о наличии аневризм дает ангиография аорты и других артерий. Этот метод заключается в том, что под местным наркозом пунктируют (прокалывают) артерию, близкорасположенную к области аневризмы, подводят к аневризме трубочку-катетер и вводят контрастное вещество в зону аневризмы. Одновременно осуществляют рентгеновскую съемку. Ангиография аорты и других артерий помогает выявить их расширение и оценить его контуры. Недостатком этого метода является то, что не всегда удается выявить ложные и тромбированные мешотчатые аневризмы.
Лечение аневризм заключается в их хирургическом иссечении с последующей заменой удаленного участка аорты или другой артерии сосудистым синтетическим протезом (трубкой). Если аневризма брюшной аорты распространяется на общие подвздошные артерии, то может быть использован сосудистый протез в виде так называемых «штанишек». Если аневризма расположена в зоне отхождения от аорты других артерий, то такая аневризма иссекается, а устья этих артерий впоследствии вшиваются в сосудистый протез. При аневризмах восходящей аорты, особенно с расширением кольца аортального клапана, выполняют операцию Бенталла. Эта операция заключается в иссечении аневризмы и аортального клапана с последующей их заменой сосудистой трубкой, содержащей искусственный аортальный клапан. В последнее время в качестве сосудистого протеза восходящей аорты используют донорский участок аорты и собственный аортальный клапан больного при условии, что отсутствует аортальная аннулэктазия (операция Якуба). Операция абсолютно показана при аневризмах брюшной аорты диаметром более 6 см и аневризмах грудной аорты диаметром более 7 см из-за угрозы их разрыва [9]. Аневризмы меньшего диаметра обычно подлежат регулярному наблюдению. Ввиду того, что основной причиной возникновения аневризм является атеросклероз, у части больных дополнительно к аневризмам имеется и атеросклероз коронарных артерий и обусловленная им ишемическая болезнь сердца (ИБС). У таких больных иссечение аневризмы должно выполняться тогда, когда риск развития острого инфаркта миокарда или других сердечных осложнений во время операции будет невысоким. Иногда в таких случаях первым этапом хирургического лечения может стать ангиопластика коронарных артерий (с их стентированием или без) или операция коронарного шунтирования (см. главу «Ишемическая болезнь сердца»). Микотические и травматические аневризмы подлежат иссечению, как правило, в независимости от их размера. После операций по поводу иссечения микотических и сифилитических аневризм показана терапия антибиотиками. Разрыв аневризм любого расположения лечится хирургически. В этих случаях операции выполняются по витальным (жизненным) показаниям.
Профилактические меры сводятся прежде всего к устранению факторов риска развития атеросклероза. Необходима коррекция с помощью диеты и специальных лекарств (ловастатин, аторвастатин и др.) повышенного содержания холестерина и триглицеридов на основании изучения биохимического анализа крови. Диета должна исключать жирные сорта мяса, высококалорийные продукты, животные (сливочное и др.) масла. Важен отказ от курения, занятия спортом, лечение артериальной гипертонии и сахарного диабета. Для профилактики развития сифилитических аневризм необходимо своевременное выявление и лечение сифилиса на ранних этапах, так как только в далеко зашедших случаях сифилиса возникает поражение аорты. Для своевременного выявления аневризм аорты и других артерий целесообразно выполнение профилактического ультразвукового исследования сердца, сосудов головы, шеи и конечностей, а также брюшной полости. Сложно рекомендовать периодичность данных исследований. Это должно быть согласовано с лечащим врачом. Во всяком случае, эти исследования показаны лицам старше 45-50 лет, а также более молодым людям с синдромом Марфана.
Расслоение аорты
Расслоение аорты – угрожающее жизни состояние, возникающее в результате проникновения крови внутрь стенки аорты через надрыв ее внутренней оболочки (интимы). При этом состоянии стенка аорты разделяется на слои (расслаивается), что приводит к ряду серьезных последствий, вплоть до смерти больного. Расслоение аорты довольно часто сочетается с аневризмами аорты и имеет в чем-то схожие с ними черты, в частности, непрочность стенки аорты. Основу расслоения аорты составляет различная по своей протяженности неполноценность среднего слоя ее стенки. Именно вследствие того, что средний слой поврежден на некотором протяжении, возможно не только проникновение потока крови в глубь аортальной стенки, но и дальнейшее ее расслоение. «Маршрут» расслоения пролегает между средним и наружным слоями стенки аорты.
Причины возникновения расслоения аорты
Основными причинами возникновения расслоения восходящей аорты и ее дуги являются артериальная гипертония и наследственные заболевания, при которых имеется врожденная неполноценность стенки аорты, например, синдром Марфана. Артериальная гипертония, даже не обязательно многолетняя, способствует нарушению питания сосудистой стенки, что приводит к разрушению ее компонентов. В наибольшей степени страдает средний слой аорты, вплоть до развития в нем необратимых изменений (так называемый медианекроз). В результате наследственных заболеваний, поражающих сердечно-сосудистую систему (синдром Марфана и др.), также разрушается преимущественно средний слой аорты. Обычно синдромом Марфана страдают молодые люди, у которых расслоение аорты зачастую происходит до достижения ими 40-летнего возраста. Наиболее часто расслоение нисходящей и брюшной аорты возникает в результате атеросклеротического изменения стенки аорты и сопутствующей атеросклерозу артериальной гипертонии. Этот зловещий «коктейль» способствует значительному уменьшению прочности сосудистой стенки. У больных старших возрастных групп обычно встречается расслоение нисходящей и брюшной аорты в отличие от случаев расслоения восходящей аорты и ее дуги у более молодых пациентов. Среди больных, которые пережили расслоение и были доставлены для лечения в стационар, преобладают лица с расслоением нисходящей и брюшной аорты, тогда как многие из больных с расслоением восходящей аорты, к сожалению, не всегда успевают дожить до операции.
Развитие расслоения аорты
Расслоение аорты может начаться без видимой причины, однако часто оно возникает в результате выполнения тяжелой физической работы или вследствие резкого подъема артериального давления (АД). В большинстве случаев в момент расслоения возникает боль различной интенсивности, начиная от неприятных болевых ощущений в области расслоения и заканчивая очень сильной болью. Иногда боль может вызывать болевой шок в сочетании с резким снижением АД и последующим обмороком (коллапсом). Расслоению может быть подвержен любой участок аорты, но чаще всего оно возникает в начальных сегментах восходящей и нисходящей аорты – анатомически уязвимых зонах, где внутренний слой аорты испытывает наибольшую нагрузку при движении потока крови. В большинстве случаев расслоение распространяется вниз по ходу аорты. Если расслоение началось в восходящей аорте, то оно может ограничиться только этой зоной. Иногда расслоение с восходящей аорты переходит на ее дугу, нисходящую и брюшную аорту. Крайне редко расслоение, возникшее в нисходящей или брюшной аорте, может распространяться в направлении сердца, захватывая дугу и восходящую аорту.
Процесс расслоения аорты начинается с возникновения надрыва внутреннего слоя (интимы) аорты. Этот надрыв может захватывать всю окружность аорты или только ее часть. Попадающий в такой надрыв поток крови отслаивает на некотором протяжении средний слой стенки аорты от наружного. В результате внутри аорты возникают два просвета (хода): истинный и ложный. В ряде случаев расслоение может остановиться на каком-то участке аорты, как правило там, где структура стенки аорты не изменена. В результате образуется так называемый «слепой» мешок или ход. Этот «слепой» ход с течением времени может полностью заполниться тромбами, в результате чего расслоение самоликвидируется. В большинстве случаев ложный просвет может «найти» себе выход через другой надрыв интимы с образованием так называемой «двустволки» (по аналогии с двуствольным ружьем). Возникает парадоксальная ситуация: в одни артерии, отходящие от аорты, попадает кровь из истинного просвета, а в другие – из ложного.
Поскольку диаметры образовавшихся просветов и интенсивность кровотока в них неодинаковы, возникает дефицит кровоснабжения органов, получающих кровь из просвета с худшими параметрами кровотока, чаще из ложного. В результате могут возникать тяжелые нарушения кровоснабжения сердечной мышцы, головного мозга, органов пищеварения, почек и т.д. При расслоении восходящей аорты часто встречается недостаточность аортального клапана. Ее происхождение может быть различным [3, 6, 9].
- Во-первых, у части больных исходно имеется аневризма восходящей аорты с расширением кольца аортального клапана (аортальная аннулэктазия), нарушающая смыкание створок аортального клапана.
- Во-вторых, скопление значительного объема крови в ложном просвете аорты приводит к сдавлению истинного просвета со значительным повышением уровня давления в нем. Чрезмерный рост давления передается в направлении левого желудочка сердца, что препятствует полноценному смыканию створок аортального клапана.
- В-третьих, довольно редко расслоение напрямую может затрагивать кольцо аортального клапана. Возникновение расслоения восходящей и дуги аорты является наиболее опасным, так как его последствия могут носить угрожающий для жизни характер. Именно от этого участка аорты отходят артерии, кровоснабжающие сердце и головной мозг. Повреждение аорты в этой зоне может приводить к дефициту кровоснабжения сердечной мышцы, а также сопровождаться острым нарушением мозгового кровообращения.
При полном разрыве стенки восходящей аорты кровь из нее начинает изливаться в сердечную оболочку (перикард), что может вызвать тампонаду (сдавление) сердца с последующей его остановкой. При расслоении нисходящей и брюшной аорты прогноз для жизни благоприятней, чем при расслоении восходящей аорты и дуги. Могут отмечаться признаки нарушения деятельности органов грудной клетки и брюшной полости, а также недостаточность функции почек. При полном разрыве стенки аорты в этой зоне развивается внутреннее кровотечение в оболочку легких (плевру) или в окружающие брюшную аорту ткани. При расслоении любого участка аорты через какой-то временной интервал может наступить стабилизация кровообращения в организме. Но нельзя делать никаких прогнозов о продолжительности этого периода, так как любой внезапный подъем АД или физическое напряжение может способствовать прогрессированию расслоения с самыми драматическими последствиями.
Проявления расслоения аорты и жалобы больных
Основной жалобой больных с расслоением аорты является выраженная боль или болевые ощущения, возникающие в момент расслоения. Боль может быть невыносимой, даже неустранимой после однократного введения наркотического обезболивающего. При расслоении восходящей аорты боль ощущается посредине грудной клетки (за грудиной) или в межлопаточной области. Иногда боль может перемещаться по ходу расслоения аорты. При расслоении брюшной аорты «эпицентр» боли находится в области живота. Если в результате расслоения аорты нарушается кровоснабжение сердечной мышцы, то возникают боли, характерные для инфаркта миокарда (см. главу «Ишемическая болезнь сердца»). Также в результате расстройств кровотока по кровоснабжающим сердечную мышцу коронарным артериям могут возникать различные нарушения ритма сердца. Вследствие недостаточного поступления крови в головной мозг могут возникать преходящие нарушения движения в конечностях, расстройства речи, зрения и т.д. Могут отмечаться сбои в работе органов брюшной полости, например, кишечника. При недостаточном кровоснабжении спинного мозга может возникать чувство онемения в руках или ногах, иногда с невозможностью движения в них (парез). При развитии недостаточности аортального клапана, обусловленной поражением восходящей аорты, появляется нарастающая одышка. Если возникает тампонада сердца как следствие кровоизлияния в сердечную сумку (перикард), то резко снижается АД, учащается пульс, появляется выраженная пульсация вен шеи. Без хирургического вмешательства тампонада сердца может привести к смерти.
Диагностика расслоения аорты
Своевременно заподозрить начавшееся расслоение аорты удается далеко не всегда. В связи с тем, что расслоение аорты может «маскироваться» под другие заболевания, его часто принимают за острый инфаркт миокарда, острое нарушение мозгового кровообращения или так называемый «острый живот». В такой ситуации крайне важно исключить острый инфаркт миокарда, так как лечение расслоения аорты и инфаркта миокарда предполагает диаметрально противоположные меры. В пользу диагноза расслоения восходящей аорты свидетельствует несоответствие показателей АД и пульса на обеих руках. Это обусловлено тем, что кровоснабжение одной руки осуществляется из истинного просвета аорты, а другой – из ложного. Болевой приступ при расслоении аорты максимален именно в момент расслоения, что не характерно для инфаркта миокарда. При выслушивании (аускультации) сердца у большинства больных с расслоением восходящей аорты обнаруживается так называемый диастолический шум недостаточности аортального клапана, что также нехарактерно для острого инфаркта миокарда (см. главу «Заболевания клапанов сердца»). Электрокардиография (ЭКГ) при расслоении восходящей аорты позволяет выявить признаки нарушения кровоснабжения миокарда вплоть до характерных признаков инфаркта, а также различные нарушения ритма сердца. ЭКГ-картина может меняться в течение короткого промежутка времени, то возвращаясь к практической норме, то резко ухудшаясь.
Рентгенография органов грудной клетки при расслоении аорты помогает выявить изменения контуров аорты и расположения органов грудной клетки. Довольно часто выявляются аневризмы различных участков аорты. Кроме того, может быть выявлена жидкость в оболочке легких (плевральной полости). Ультразвуковое исследование сердца (эхокардиография, ЭхоКГ) – один из важнейших методов диагностики расслоения восходящей, дуги и нисходящей аорты. Одно из главных преимуществ метода – быстрота выполнения. По данным ЭхоКГ контуры аорты при ее расслоении имеют двойной силуэт. Довольно часто выявляется аневризма восходящей аорты. При возникновении аортальной недостаточности отмечается несмыкание створок аортального клапана во время сердечной паузы (диастолы). ЭхоКГ также позволяет выявить скопление крови в полости перикарда. Более точную информацию об особенностях расслоения можно получить при использовании чреспищеводного эхографического датчика (исследование технически проводится также, как гастроскопия). Пищевод находится непосредственно за сердцем, и такой датчик позволяет получить максимально отчетливую эхо-картинку.
Ультразвуковое исследование брюшной полости позволяет выявить расслоение брюшной аорты. Это исследование дополняют допплерографией – ультразвуковым методом, позволяющим изучить особенности кровотока в брюшной аорте и конечностях. Сочетание этих методов называется дуплексным сканированием. Магнито-резонансная томография (МРТ) органов грудной клетки и брюшной полости – метод компьютерной обработки данных, основанный на применении физических принципов. Он также дает полную информацию о расслоении аорты, но его выполнение требует некоторого времени, около одного часа, что может быть недопустимо в ситуации, когда речь идет об экстренной хирургической операции. Как альтернатива МРТ может быть выполнена компьютерная томография с внутривенным введением контрастного вещества. Этот рентгенологический метод также выполняется с компьютерной обработкой данных. Ангиография аорты (аортография) – эталонный метод диагностики расслоения аорты. Процедура проводится под местным наркозом и контролем рентгено-телевидения. Пунктируют (прокалывают) крупные артерии ноги или руки и проводят тоненькую трубочку-катетер в направлении аорты. При этом по катетеру вводят контрастное вещество и выполняют рентгеновскую съемку. Метод позволяет установить все детали расслоения аорты, однако при расслоении, распространяющемся на конечности, существует вероятность попадания катетера только в ложный просвет аорты. Кроме того, можно невольно спровоцировать расслоение других отделов аорты. Поэтому в последнее время для диагностики расслоения аорты все чаще используют чреспищеводную ЭхоКГ или МРТ. В клиническом (общем) анализе крови может отмечаться увеличение количества лейкоцитов, снижение гемоглобина и эритроцитов как следствие депонирования крови в ложном просвете аорты или как результат кровотечения. При биохимическом исследовании крови изучают содержание маркеров повреждения сердечной мышцы, таких, как креатинфосфокиназа (КФК) и тропонин, количество которых увеличивается при остром инфаркте миокарда.
Лечение больных с расслоением аорты
Тактика лечения больных с расслоением аорты различна в зависимости от давности расслоения и его расположения. Острое расслоение аорты встречается в сроки до 2 недель от начала заболевания, хроническое расслоение – после этого периода. При подозрении на расслоение аорты больной должен быть в экстренном порядке на носилках доставлен в стационар, где ему и дальше будет предписан строгий постельный режим. Любое физическое напряжение может привести к необратимым последствиям. Расслоение восходящей аорты и дуги из-за возможности развития опасных для жизни осложнений в большинстве случаев является абсолютным показанием к экстренной хирургической операции вне зависимости от сроков давности расслоения. При расслоении нисходящей и брюшной аорты в отсутствии непосредственной угрозы для жизни операция может быть выполнена в плановом порядке. Это связано с тем, что расслоение нисходящей и брюшной аорты преимущественно встречается у пожилых больных в результате атеросклероза аорты и артериальной гипертонии. У этих больных высока вероятность атеросклеротического поражения коронарных артерий, кровоснабжающих сердечную мышцу, а также артерий головного мозга. Операция у такой категории больных сопряжена с высоким риском для жизни из-за возможности развития инфаркта миокарда или головного мозга (инсульта) во время операции.
Показаниями к экстренной операции при расслоении нисходящей и брюшной аорты являются угроза дальнейшего расслоения или начинающийся разрыв стенки аорты с внутренним кровотечением. Дополнительным аргументом в пользу выполнения операции у таких больных является развитие аневризмы аорты или прогрессирующее нарушение функции органов грудной клетки и брюшной полости, в частности, почек. Всем больным с расслоением аорты для стабилизации состояния и в качестве предоперационной подготовки, еще до поступления в больницу, а затем и в стационаре, назначают медикаменты (поначалу внутривенно), понижающие АД. Обычно для этих целей используют нитропруссид натрия, так называемые β-адреноблокаторы, антагонисты ионов кальция или лабетолол. Такой подход необходим для того, чтобы в результате повышения АД не произошло дальнейшего расслоения аорты. Хирургическое лечение заключается в иссечении пораженного участка аорты с заменой его синтетическим сосудистым протезом (трубкой), а также в устранении ложного просвета аорты. Если расслоение аорты захватывает только восходящую аорту и дугу, то протезирование этих отделов аорты полностью устраняет расслоение. Если расслоение аорты с восходящего отдела распространяется на нисходящую и брюшную аорту, то первым этапом лечения выполняют протезирование восходящей и дуги аорты, а вторым – замещение синтетическим сосудистым протезом нисходящей и (или) брюшной аорты.
При имеющейся недостаточности аортального клапана производят замещение восходящей аорты (при необходимости и ее дуги) синтетическим сосудистым протезом, содержащим искусственный аортальный клапан, при этом собственный аортальный клапан больного удаляют (операция Бенталла). В последнее время при отсутствии аортальной аннулэктазии в качестве протеза аорты используют донорский материал, к которому подшивают аортальный клапан самого больного (операция Якуба). Необходимо отметить, что во время операции должна быть восстановлена естественная анатомия аорты и отходящих от нее артерий. Для этих целей артерии вшивают в сосудистый протез, а если расслоение затронуло непосредственно и сами артерии, то их протезируют. Во время операций при расслоении аорты может быть использован специальный биологический клей, устраняющий ложные просветы и укрепляющий накладываемые хирургами швы. Всем больным, оперированным по поводу расслоения аорты, одной из причин которого являлась артериальная гипертония, назначают прием, обычно постоянный, понижающих АД медикаментов (см. главу «Гипертоническая болезнь и другие артериальные гипертензии»).
Профилактика расслоения аорты
Необходимо выявлять и лечить артериальную гипертонию, а также устранять факторы риска развития и прогрессирования атеросклероза (повышенное содержание холестерина, курение, гиподинамия, сахарный диабет и т.д.). Кроме того, следует своевременно выявлять и устранять аневризмы аорты. Для этих целей, особенно пациентам с артериальной гипертонией, может быть полезно ежегодное выполнение ЭхоКГ. Лицам с синдромом Марфана и другими наследственными заболеваниями, при которых нарушается прочность аорты (обычно эти болезни имеют семейный характер и о расслоении аорты в таких семьях наслышаны), показано наблюдение у кардиолога. Пациентам, у которых во время операции расслоение было ликвидировано не на всем протяжении, показаны ежегодные ЭхоКГ и МРТ органов грудной клетки и брюшной полости в плановом порядке, а также досрочно при ухудшении их самочувствия.
Неспецифический аортоартериит (болезнь Такаясу)
Неспецифический аортоартериит (болезнь Такаясу) – воспалительное заболевание неизвестной природы, поражающее все слои стенки аорты и ее ветвей. Предполагают, что в основе заболевания лежат нарушения иммунной системы. В результате воспалительных изменений истончаются наружный и средний слои аорты и значительно утолщается ее внутренний слой. Указанные изменения стенки аорты приводят вначале к сужению (стенозу), а затем и к закупорке (окклюзии) ветвей аорты, а также уменьшают прочность сосудистой стенки, что впоследствии способствует формированию аневризм. Первые признаки неспецифического аортоартериита проявляются в основном в молодом возрасте. Среди больных неспецифическим аортоартериитом преобладают женщины, особенно монголоидной расы. В ряде случаев начало неспецифического аортоартериита протекает как большинство воспалительных заболеваний: повышение температуры тела, потливость в ночное время, общее недомогание, боли в суставах (артралгии), потеря аппетита и похудание. Спустя некоторое время развиваются изменения в аорте и ее ветвях. Иногда поражение сосудов отмечается сразу, минуя этап активного воспаления.
Наиболее часто возникает сужение или закупорка начальных отрезков (устьев) ветвей дуги аорты, осуществляющих кровоснабжение головы, шеи и рук, в результате чего могут отмечаться нарушения зрения, головокружение и обмороки, а также быстрая утомляемость жевательных мышц. Поражение артерий рук может приводить к появлению слабости и болезненности в них, ощущениям «ползания мурашек» (парастезий). В некоторых случаях заболевания пульс на руках может не определяться, поэтому неспецифический аортоартериит еще называют «болезнью отсутствия пульса». Прогрессирование заболевания, имеющее волнообразный характер, может вовлекать в воспалительный процесс другие участки аорты. При выраженном сужении просвета брюшной аорты или отходящих от нее почечных артерий развивается реноваскулярная гипертония. Стойкое повышение артериального давления (АД) является результатом последовательных биохимических реакций, развивающихся при ухудшении кровоснабжения почек.
На поздних этапах заболевания развиваются аневризмы различных участков аорты и артерий. При формировании аневризмы восходящей аорты может возникать недостаточность аортального клапана. Иногда в воспалительный процесс вовлекаются кровоснабжающие сердце коронарные артерии, при этом наблюдается картина, типичная для ишемической болезни сердца (ИБС). Диагностика заболевания основана на выявлении признаков (симптомов) заболевания. Отмечается отсутствие пульса и невозможность измерения АД на руках. В начале воспалительных изменений, а также при обострениях заболевания, в клиническом (общем) анализе крови отмечается снижение уровня гемоглобина и количества эритроцитов, увеличение количества лейкоцитов и скорости оседания эритроцитов (СОЭ). Применение ультразвукового исследования сосудов в сочетании с допплерографией, позволяющей оценить особенности и скорость кровотока в артериях, помогает подтвердить диагноз. Наиболее точную информацию о состоянии аорты и ее ветвей дает ангиография аорты (аортография) – рентгено-хирургический метод, основанный на введении контрастного вещества в сосудистое русло.
Начальные воспалительные проявления заболевания поддаются лечению гормональными лекарственными средствами, в частности, преднизолоном или противоопухолевым препаратом циклофосфамидом. При развитии артериальной гипертонии показано ее лечение. Наиболее эффективными препаратами для лечения артериальной гипертонии, связанной с аортоартериитом, являются так называемые ингибиторы ангиотензин-превращающего фермента, такие, как эналаприл, рамиприл и т.д. (см. главу «Гипертоническая болезнь и другие артериальные гипертензии»). Хирургическое лечение неспецифического аортоартериита заключается в восстановлении полноценного кровотока по аорте и ее ветвям. Для этих целей используют так называемую эндартерэктомию – удаление внутренней оболочки сосудистой стенки или наложение обходных сосудистых шунтов («мостиков»). У ряда больных возможно выполнение так называемой баллонной ангиопластики аорты и ее ветвей, которая заключается во введении внутрь сосуда специального катетера с баллоном на конце. Баллон раздувают, и под высоким давлением устраняют сужение сосуда. При развитии аневризмы аорты, особенно ее восходящего отдела с недостаточностью аортального клапана, показано иссечение аневризмы с последующей заменой участка стенки аорты сосудистым протезом-трубкой, при необходимости содержащим искусственный аортальный клапан.
Окклюзия аорты и ее ветвей
Окклюзией (от латинского слова occlusus – «запертый» [2]) называют закупорку аорты или любого другого сосуда вследствие различных причин. В результате окклюзии аорты или любой отходящей от нее артерии прекращается движение крови по ней, что приводит к различным нарушениям в работе кровоснабжаемого этой артерией органа или части тела. Говоря об окклюзии аорты, следует отметить, что врачам в реальной жизни приходится иметь дело с окклюзией конечного (терминального) отдела брюшной аорты. Дело в том, что именно в этом месте аорта имеет наименьший диаметр, и окклюзия, обусловленная, например, ростом атеросклеротической бляшки, скорее всего наступит здесь, чем в участке аорты большего диаметра. Различают острую и хроническую окклюзии. Острая окклюзия аорты или ее ветвей является следствием внезапно образовавшегося внутрисосудистого препятствия кровотоку. Чаще всего таким препятствием является фрагмент (кусочек) тромба или сам тромб, сформировавшийся в камерах сердца или в начальных отделах аорты. Указанное препятствие-тромб — называют эмболом, а само состояние, при котором происходит распространение таких тромбов с кровотоком — тромбоэмболией. Формирование тромбов в камерах сердца может отмечаться при клапанных пороках сердца, мерцательной аритмии, аневризме желудочков сердца, дилатационной кардиомиопатии и др.
В качестве эмбола также могут «выступать» разрушенные инфекцией клапаны сердца при инфекционном эндокардите, фрагменты опухолей сердца и т.д. Острая окклюзия аорты, преимущественно ее брюшного отдела, или любой другой артерии может возникать в результате разрыва атеросклеротической бляшки и образования тромба на ее поверхности (артериальный тромбоз). В редких случаях причиной острой окклюзии является отслоившийся внутренний слой стенки аорты при ее расслоении. Хроническая окклюзия, как понятно из ее названия, развивается постепенно. Наиболее часто ее причиной является прогрессирующий рост атеросклеротической бляшки в просвете сосуда, что вначале приводит к сужению (стенозу) этого сосуда, а затем и к окклюзии. В ряде случаев хроническая окклюзия возникает в результате так называемой фибромышечной дисплазии – врожденного утолщения стенки аорты или других артерий. Наиболее ярко (в виде стойкого повышения артериального давления (АД)) проявляет себя фибромышечная дисплазия почечных артерий, встречающаяся в основном у молодых женщин. Хроническая окклюзия аорты и ее ветвей также может развиваться при воспалительных заболеваниях, например, при неспецифическом аортоартериите (болезни Такаясу).
Еще одной причиной хронической окклюзии артерий, о которой я только упомяну, является сдавление артерии извне (экстравазальная компрессия). Это состояние возникает как при участии естественных анатомических образований организма, например, мышц или связок, так и при росте опухолей, в основном, органов грудной клетки и брюшной полости. Последствия окклюзии аорты и ее ветвей для организма в целом зависят, как минимум, от трех факторов [3, 6, 9]:
- во-первых, от того, насколько быстро возникает окклюзия. При хронической окклюзии часто успевают сформироваться артерии-коллатерали – обходные пути кровоснабжения органа или части тела, чего не наблюдается при острой окклюзии;
- во-вторых, от наличия альтернативных источников кровоснабжения конкретного органа или части тела. Сердце, головной мозг, желудок и некоторые другие органы кровоснабжаются сразу несколькими артериями, поэтому в случае окклюзии только одной артерии эти органы могут сохранять жизнеспособность. В то же время, если произошла тромбоэмболия бедренной артерии, являющейся единственным источником кровоснабжения ноги, и эмбол вовремя не удалить, то возникнет угроза ампутации ноги вследствие гибели ее тканей;
- в-третьих, от того, в какой степени страдает кровообращение конкретного органа или части тела в результате окклюзии. Различные органы и ткани организма по-разному реагируют на прекращение кровотока. Например, в стенке кишечника при острой окклюзии необратимые изменения в тканях развиваются быстрее, чем во многих других органах. Острая окклюзия артерии как правило вызывает омертвение (некроз) «подконтрольных» ей тканей с развитием инфаркта внутреннего органа или гангрены конечности.
Хроническая окклюзия приводит к ишемии органов и тканей или, другими словами, вызывает длительное кислородное голодание. При окклюзии коронарных артерий развивается ишемическая болезнь сердца (ИБС), одно из проявлений которой – инфаркт миокарда. Поражение ветвей дуги аорты приводит, в частности, к нарушению кровоснабжения головного мозга вплоть до его инсульта (инфаркта). Острая окклюзия верхней брыжеечной артерии, являющейся ветвью брюшной аорты, вызывает инфаркт кишечника. В тоже время хроническая окклюзия этой артерии приводит к ишемии кишечника, называемой также «брюшной жабой», по аналогии с «грудной жабой» (стенокардией) при ИБС. Инфаркт почки – следствие острой окклюзии почечных артерий, в то же время хроническая окклюзия почечных артерий и обусловленная ею ишемия почки вызывает артериальную гипертонию почечного происхождения (реноваскулярная или вазоренальная гипертония). Острая окклюзия бифуркации аорты – места, где из брюшной аорты образуются две общие подвздошные артерии, впоследствии дающие начало бедренным артериям, вызывает острую ишемию (дефицит кровоснабжения) ног. В большинстве случаев острая окклюзия бифуркации аорты происходит вследствие тромбоэмболии, и если эмбол вовремя не удалить, то разовьется гангрена обеих ног. Хроническая окклюзия бифуркации аорты способствует развитию хронической ишемии нижних конечностей.
Основными проявлениями острой окклюзии любого месторасположения являются внезапно возникающая боль и нарушения работы кровоснабжаемого закупорившейся артерией органа или части тела. Боль, как правило, очень интенсивная и нарастающая, как, например, при инфаркте миокарда. В результате острой окклюзии брыжеечных артерий развивается картина «острого живота», сопровождаемая рвотой, расстройством стула с примесью крови и резчайшей слабостью. Острая окклюзия почечной артерии проявляется болью в области поясницы и появлением крови в моче (гематурией). Острая окклюзия бифуркации аорты вызывает сильную боль в ногах в сочетании с их нарастающей бледностью и похолоданием. Пульс на ногах ослабевает, а затем и вовсе может не определяться. Хроническая окклюзия аорты и ее ветвей также, как и острая, может проявляться болью, особенно в тех органах и частях тела, где требуется быстрый прирост крови при физической нагрузке (сердце, ноги). В таких случаях боль нарастает во время нагрузки и ослабевает после ее завершения. Помимо боли могут иметь место различные нарушения работы органов и частей тела в виде ИБС, реноваскулярной гипертонии и облитерирующего атеросклероза нижних конечностей. При хронической окклюзии брыжеечных артерий развивается хроническая ишемия органов пищеварения («брюшная жаба»). Это заболевание проявляется болью в области пупка спустя 30-60 минут после употребления пищи, которую кишечник должен переварить, но не может сделать это полноценно из-за дефицита кровоснабжения.
Диагностика острой и хронической окклюзий начинается с изучения жалоб и оценки пульсации доступных для прощупывания (пальпации) органов и частей тела. Огромную роль в диагностике окклюзий и их последствий играют ультразвуковые методы исследования в сочетании с изучением скорости и особенностей кровотока по аорте и ее ветвям (дуплексное сканирование). Эталонный метод диагностики окклюзии любой артерии организма – ангиография. Этот метод диагностики заключается во введении контрастного вещества в измененную артерию с последующей рентгеновской съемкой. При диагностике острой окклюзии артерий кишечника дополнительно используют так называемую обзорную рентгенографию органов брюшной полости. Лечение острой окклюзии заключается в устранении ее причины.
Чаще всего в обычной жизни эмболы из почечных артерий, брыжеечных артерий, бифуркации аорты удаляют хирургически. Если острая окклюзия развилась в результате нахождения тромба в просвете артерии, то могут быть использованы лекарственные средства, растворяющие тромбы (тромболитики). В ситуации, когда в органе или части тела в результате острой окклюзии кровоснабжающих их артерий развивается некроз тканей, врачам приходится удалять часть органа, например, кишечника. Хирургическое лечение хронической окклюзии заключается в операциях шунтирования — создании сосудистых путей в обход мест окклюзии. Альтернативой шунтированию является баллонная ангиопластика артерий, в ходе проведения которой специальными хирургическими инструментами раздавливают атеросклеротическую бляшку, действуя изнутри сосуда, тем самым устраняя место окклюзии.
Атеросклероз
Причины атеросклероза:
- Наследственность
- Малоподвижный образ жизни
- Эндокринные нарушения
- Употребление в пищу большого количества высококалорийной и жирной пищи
Основной причиной развития атеросклероза является повышенное содержание в крови человека холестерина. Холестерин относится к липидам (жирам) и выполняет множество функций в организме человека. Он является строительным материалом для стенок клеток организма, входит в состав гормонов и витаминов. 70 % холестерина образуется в печени, а 30 % поступает с пищей. Главная роль в развитии атеросклероза принадлежит липопротеинам низкой плотности ( ЛПНП ), которые доставляют холестерин из печени в клетки. При повышении количества липопротеинов низкой плотности возникает риск развития атеросклероза. Обратный процесс доставки холестерина из клеток в печень для его утилизации осуществляют липопротеины высокой плотности ( ЛПВП ) – это «хорошие липиды». Повышение уровня холестерина ЛПНП и понижение уровня холестерина ЛПВП увеличивает риск атеросклероза.
Причины атеросклероза:
- Малоподвижный образ жизни
- злоупотребление жирной, богатой холестерином пищей
- злоупотребление алкоголем, курение
- Гипертоническая болезнь
- Сахарный диабет
- Гиперхолестеринемия (повышение уровня холестерина в крови).
- Абдоминальное ожирение (объем талии у мужчин более 102 см и более 88 см у женщин).
- Наследственность
- Мужской пол (мужчины раньше женщин на 10 лет заболевают атеросклерозом).
Симптомы атеросклероза.
В зависимости от места поражения сосудов атеросклеротической бляшкой, атеросклероз может стать причиной развития следующих заболеваний:
- Ишемическая болезнь сердца (стенокардия, инфаркт миокарда, внезапная сердечная смерть, аритмии, сердечная недостаточность).
- Цереброваскулярные заболевания (ишемический инсульт, преходящие нарушения мозгового кровообращения).
- Атеросклероз артерий нижних конечностей (перемежающая хромота, гангрена стоп и голеней).
- Атеросклероз аорты.
- Атеросклероз почечных артерий.
- Атеросклероз мезентериальных артерий (инфаркт кишечника).
Атеросклероз, как правило, может одновременно поражать несколько сосудов. При перенесенном инсульте риск развития инфаркта миокарда выше в 3 раза, а атеросклероз артерий конечностей увеличивает риск развития инфаркта миокарда в 4 раза, инсульта – в 3 раза.
Все формы ишемической болезни сердца протекают на фоне атеросклероза. На кардиальные проявления атеросклероза приходится примерно половина всех атеросклеротических поражений.
Атеросклероз аорты часто проявляется после 60 лет. При атеросклерозе грудного отдела аорты появляются сильные боли за грудиной жгучего характера, отдающие в шею, спину, верхнюю часть живота. При физической нагрузке и на фоне стресса боль усиливается. В отличие от стенокардии боль продолжается сутками, то усиливается, то ослабевает. Для атеросклероза брюшного отдела аорты характерны боли в животе, вздутие живота, запоры. Опасным осложнением атеросклероза аорты является аневризма (расслоение) и разрыв аорты.
Для инфаркта кишечника характерны резкие режущие боли в животе во время приема пищи, длительностью 2 – 3 часа, вздутие живота, нарушение стула.
Для атеросклероза почечных артерий характерно стойкое повышение артериального давления и изменениями в анализе мочи.
Атеросклероз артерий нижних конечностей проявляется слабостью и повышенной утомляемостью мышц ног, ощущением зябкости в конечностях, во время ходьбы появляется боль в ногах, из-за которой приходится часто останавливаться.
Диагностика атеросклероза.
- Врачебный осмотр с измерением артериального давления, определения индекса массы тела, выявления факторов риска (гипертоническая болезнь, сахарный диабет, ожирение).
- Определение в крови уровня липидов (холестерина, липопротеинов высокой и низкой плотности, триглицеридов, индекса атерогенности.
- Электрокардиография ЭКГ
- Ультразвуковое исследование сердца, аорты.
- Дуплексное и триплексное сканирование сосудов: сонных артерий,артерий нижних и верхних конечностей. При УЗИ сосудов выявляют атеросклеротические бляшки в артериях, оценивается состояние кровотока в сосудах.
Определить степень риска для пациентов без клинических проявлений атеросклероза позволяет шкала SCORE (системная оценка коронарного риска), с помощью которой можно оценить вероятность возникновения сердечно — сосудистых заболеваний (инфаркт миокарда, инсульт) в течение 10 лет. Низкий риск — < 4 %, умеренный риск — 4 – 5 %, высокий риск — 5 – 8 % и очень высокий риск — > 8 %.
Лечение атеросклероза
Всем людям, которые имеют признаки атеросклеротического поражения показано немедикаментозное лечение и медикаментозная терапия.

- Коррекция массы тела.
- Увеличение физической активности. Пациентам без клинических проявлений атеросклероза показаны физические нагрузки в течение 40 мин, ежедневно. Интенсивность нагрузок должна составлять 60 % максимальной частоты сердечных сокращений (рассчитывается = 220 – возраст). Полезны ходьба, плавание, танцы. Недопустимы силовые нагрузки.
- Отказ от курения и злоупотребления алкоголя