КАЧЕСТВО ЖИЗНИ ПАЦИЕНТОВ С АТРИОВЕНТРИКУЛЯРНЫМИ УЗЛОВЫМИ РЕЦИПРОКНЫМИ ТАХИКАРДИЯМИ ДО И ПОСЛЕ РАДИОЧАСТОТНОЙ АБЛАЦИИ МЕДЛЕННОЙ ЧАСТИ АТРИОВЕНТРИКУЛЯРНОГО СОЕДИНЕНИЯ
Ключевые слова
качество жизни, радиочастотная катетерная аблация, опросник «Short Form Health Survey» (SF-36), атриовентрикулярное соединение, пароксизмальная атриовентрикулярная узловая тахикардия
Аннотация
С целью оценки динамики качества жизни после выполнения радиочастотной катетерной аблации медленной части атриовентрикулярного соединения у больных с пароксизмальными атриовентрикулярными узловыми тахикардиями с помощью опросников «Short Form Health Survey» (SF-36) и «Жизнь больного с аритмией» обследован 61 больной с тахикардиями и 20 пациентов контрольной группы.

Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ) относится к числу часто встречающихся нарушений ритма сердца. Среди всех наджелудочковых тахикардий, за исключением мерцательной аритмии, на долю пароксизмальных атриовентрикулярных реципрокных тахикардий приходится около 85%, из них 35-40% составляют АВУРТ [1, 6].
Возникнув однажды, АВУРТ в большинстве случаев протекает проградиентно, что приводит к значительному снижению трудоспособности, ухудшает качество жизни (КЖ) пациентов. Своевременная диагностика и лечение АВУРТ является актуальной проблемой клинической кардиологии, так как в подавляющем большинстве случаев аритмия развивается в трудоспособном возрасте.
Препаратами выбора для купирования АВУРТ являются верапамил и аденозинтрифосфат (АТФ), эффективность которых достигает 90-95% [1, 6]. Однако эффективность антиаритмической терапии (ААТ), направленной на предупреждение приступов АВУРТ, низкая и составляет всего 30-50% [1, 4, 5, 6].
Методика катетерной радиочастотной аблации (РЧА) медленных путей атриовентрикулярного соединения (АВС) получила широкое распространение благодаря своей безопасности и высокой эффективности при лечении пациентов с АВУРТ [1, 3]. Однако в раннем послеоперационном периоде у пациентов нередко сохраняются перебои в работе сердца, ощущения неритмичного сердцебиения. Некоторые исследователи связывают это с нарушением автономной регуляции сердца после РЧА медленного канала АВС [9, 10, 11].
Для оценки эффективности лечения пациентов с АВУРТ методом РЧА используют такие критерии, как частота положительных результатов, количество рецидивов, характер осложнений от выполненной операции. Однако характеристики параметров КЖ у пациентов с АВУРТ в период до и после лечения аритмии методом РЧА на сегодняшний день изучены недостаточно.
В настоящее время эффективность метода РЧА в лечении тахиаритмий целесообразно оценивать не только по широко применяющимся критериям выживаемости и продолжительности жизни, но и по показателям, характеризующим качество жизни пациентов [2, 7, 8], особенно когда речь идет о таком распространенном и социально значимом заболевании, как АВУРТ.
Цель исследования: изучить параметры качества жизни у больных с атриовентрикулярной узловой реципрокной тахикардией до и после операции катетерной радиочастотной аблации.
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
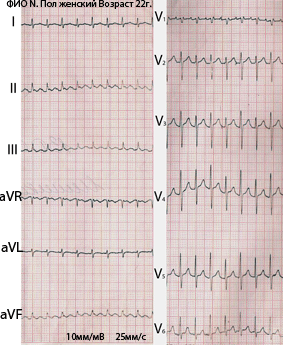
Контингент обследованных лиц В наше исследование был включен 81 пациент. Все пациенты были разделены на две группы: основную и группу клинического сравнения. Основную группу составил 61 (75,3%) пациент с АВУРТ в варианте типичного течения (slow-fast). Средний возраст — 45,3±15,1 лет, мужчин — 44 (72%), женщин — 17 (28%). Аритмический анамнез составил 10,7±8,5 лет.
В группу клинического сравнения вошли 20 практически здоровых лиц в возрасте 41,9±5,3 лет, у которых в результате проведенных исследований не было выявлено структурной патологии со стороны сердечно-сосудистой системы. Среди них мужчин было 15 (75%), женщин — 5 (25%). Группы обследованных лиц по возрасту и полу были сопоставимы.
На основании анализа жалоб больных и изучения анамнеза заболевания выявлено, что у 11 (18%) пациентов с АВУРТ провоцирующим фактором аритмии являлось физическое либо эмоциональное перенапряжение, у одного пациента выявлена четкая связь с употреблением алкоголя. У большинства пациентов не удалось установить факторы, провоцирующие возникновение аритмии.
Каждый второй пациент помимо АВУРТ страдал хроническими заболеваниями сердечно-сосудистой системы: ишемическая болезнь сердца (ИБС) и постмиокардитический кардиосклероз были верифицированы у 12 (20%) больных, гипертоническая болезнь — у 17 (26%) (табл. 1). Методика проведения эндокардиального электрофизиологического исследования и РЧА АВУРТ Протокол катетерной РЧА у больных с АВУРТ состоял из трех этапов. На первом этапе выполняли эндокардиальное электрофизиологическое исследование (эндо-ЭФИ), на втором — собственно РЧА — модификацию медленной части АВС и на третьем — повторное контрольное эндо-ЭФИ для подтверждения эффективности РЧА. Все три процедуры выполнялись последовательно в ходе одной операционной сессии с использованием электрофизиологической станции PRUСKA фирмы «General Electric», станции RECOR-EPCOR или AXIOM Sensis фирмы «Siemens».
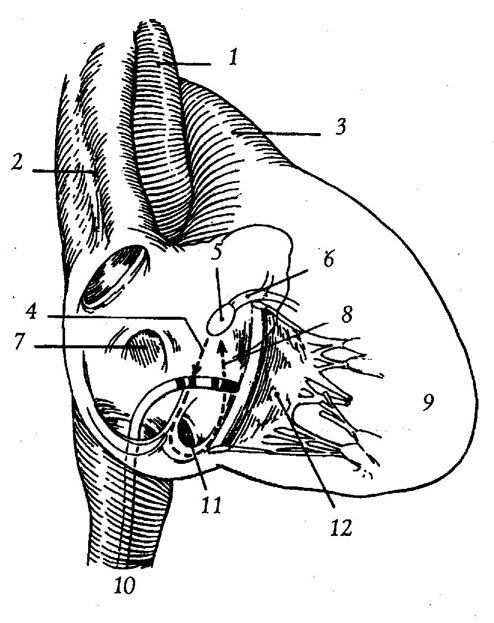
На первом этапе операции под местной анестезией Sol. Novocaini 0,5%-60 мл по методике Сельдингера выполнялась катетеризация правой и левой общей бедренных вен. Через доставочные системы вводились четыре диагностических электрода, которые устанавливались в верхне-латеральном отделе правого предсердия (HRA), области близкой к компактной части пучка Гиса (His), верхушке правого желудочка (RVA) и коронарном синусе (Cs).
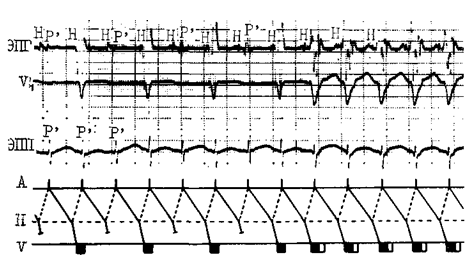
Протокол эндо-ЭФИ включал в себя определение значений антероградного эффективного рефрактерного периода (ЭРП) быстрой и медленной частей АВ-соединения, точки Венкебаха, режима индукции и купирования тахикардии, методику введения синхронизированного желудочкового экстрастимула из верхушки правого желудочка и парагисиальную стимуляцию (para-Hisian pacing) для верификации АВУРТ.
После установления диагноза АВУРТ переходили к следующему этапу операции — РЧА модификации медленной части АВС. Использовались стандартные деструктирующие электроды с возможностью температурного контроля и величиной деструктирующего наконечника 4 мм. Оптимальными точками для радиочастотной аппликации явились классические потенциалы Джекмана и/или Эсагера [12, 13].
Для подтверждения эффективной модификации медленной части АВС переходили к третьему этапу операции, в ходе которого выполняли контрольное стандартизированное эндо-ЭФИ. Оценка качества жизни Для изучения качества жизни пациентов применялись русифицированные версии общего опросника «Short Form Health Survey» (SF-36) и специфический опросник «Жизнь больного с аритмией».
Опросник SF-36 состоит из 36 вопросов и позволяет оценить следующие параметры КЖ: физическую активность (ФА), роль физических нагрузок в ограничении жизнедеятельности (РФ), боль (Б), общее здоровье (ОЗ), жизнеспособность (ЖС), социальную активность (СА), роль эмоциональных проблем в ограничении жизнедеятельности (РЭ), психическое здоровье (ПЗ). Критерии ФА, РФ, Б, ОЗ характеризуют состояние физического здоровья, остальные отражают состояние эмоционального здоровья пациента.
Анкета «Жизнь больного с аритмией» состоит из 29 вопросов, на каждый из которых предлагается пять вариантов ответов (0-5 баллов), отражающих степень влияния аритмии на КЖ респондентов. Суммарный показатель КЖ более 40 баллов соответствует низкому КЖ, «0» баллов — максимально высокому.
Указанные исследования проводились до операции, через 2, 6 и 12 мес после РЧА медленной части АВС.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Всего в нами с 1999 г. было выполнено 176 катетерных РЧА по поводу АВУРТ. В настоящем исследовании проведен комплексный анализ ближайших и отдаленных результатов РЧА у 61 больного с типичной АВУРТ. Эффектность РЧА за 1 год наблюдения составила 95,1%. Рецидив тахикардии в периоде наблюдения до 1 года возник у 3 (4,9%) больных. Повторная РЧА у всех обследованных была эффективной. В ближайшем послеоперационном периоде у 2 (3,3%) пациентов развились следующие осложнения: у одного больного (1,6%) — проксимальная полная АВ-блокада, потребовавшая имплантации постоянного водителя ритма; у одной пациентки (1,6%) — сформировалось артерио-венозное соустье между общей бедренной артерией и общей бедренной веной (в месте пункции), потребовавшее в последующем оперативного вмешательства — лигирования артерио-венозного шунта. Оценка параметров качества жизни у больных с типичной АВУРТ У больных с типичной АВУРТ до оперативного вмешательства параметры КЖ при использовании опросника SF-36 были достоверно ниже по сравнению с контрольной группой (практически здоровые лица). Необходимо отметить, что наиболее низкие параметры были выявлены по шкалам, оценивающим РФ, СА и РЭ (табл. 2).
Результаты, полученные нами через 2 мес после операции, показали значительное улучшение всех параметров КЖ по сравнению с дооперационным периодом у больных с типичной АВУРТ. Однако, у пациентов с типичной АВУРТ в отличие от здоровых добровольцев сохранялось незначительное снижение физической активности.
Через 6 мес после РЧА отсутствовали значимые различия между параметрами КЖ у больных с типичной АВУРТ и у практически здоровых лиц. Через 12 мес после РЧА полученные результаты изучаемых параметров КЖ показали, что физическая активность, роль физичес ких проблем в ограничении жизнедеятельности, общее здоровье, жизнеспособность, социальная активность, роль эмоциональных проблем, психическое здоровье пациентов с типичной АВУРТ были достоверно выше по сравнению с их же аналогичными параметрами до операции и не отличались от характеристик группы клинического сравнения.
Исключение составил параметр физического здоровья — боль, который через 12 мес после РЧА не претерпел существенных изменений. Это, вероятно, связано с тем, что болевой синдром отмечался только у тех пациентов с типичной АВУРТ, у которых помимо аритмического синдрома были отмечены такие сопутствующие заболевания, как ИБС, гипертоническая болезнь и остеохондроз позвоночника с выраженным корешковым синдромом.
Таким образом, анализ динамики изменений параметров КЖ больных с типичной АВУРТ подтверждает, что показатели, характеризующие как физическое, так и эмоциональное здоровье пациентов, уже через 2 мес после РЧА приближаются к аналогичным характеристикам группы клинического сравнения, а через 6 мес не отличаются от таковых у лиц контрольной группы (рис. 1 и 2).
Полученные результаты анкетного опроса «Жизнь больного с аритмией» у больных с типичной АВУРТ до оперативного лечения позволили утверждать, что основными причинами снижения КЖ были: 1) приступы сердцебиения, общая слабость, чувство беспокойства, тревоги за свое здоровье у всех пациентов (100%); 2) снижение настроения, чувство подавленности у 96,3% пациентов; 3) фиксация внимания на работе сердца, ожидание приступов аритмии у 59 (97%) больных; 4) необходимость самоограничения в употреблении алкоголя, кофе, крепкого чая, курения, а также затруднения реализации привычного стереотипа отдыха, работы по дому, занятий спортом, хобби у 95,1% пациентов. Среднее значение КЖ до оперативного лечения больных с АВУРТ составило 52,2±9,5 балла, что соответствует низкому КЖ. На рис. 3 продемонстрировано улучшение КЖ у больных с типичной АВУРТ через 2, 6 и 12 мес после РЧА.
Через 2 мес после операции РЧА КЖ больных с типичной АВУРТ составило 37,4±6,7 балла, что было достоверно лучше по сравнению с исходными характеристиками до РЧА (p
Спросите врача!
© 2015, Pacient.info
Информация на Сайте не считается достаточной консультацией, диагностикой или назначенным врачом методом лечения. Контент Сайта не заменяет профессиональную очную медицинскую консультацию, осмотр врача, диагностику или лечение. Информация на Сайте не предназначена для самостоятельной постановки диагноза, назначения медикаментозного или иного лечения. При любых обстоятельствах Администрация или авторы указанных материалов не несут ответственности за любые убытки, возникшие у Пользователей в результате использования таких материалов.
Радиочастотная абляция аритмии. РЧА
Что такое радиочастотная абляция сердца.
Определение или что такое катетерная деструкция или радиочастотная абляция (аблация) сокращенно РЧА? В данном контенте радиочастотная абляция это локальное микроволновое электромагнитное повреждающее лечебное воздействие на патологический очаг повышенной возбудимости сердечной мышцы или проводящие пути. Применение метода внутрисердечной радиочастотной абляции аритмии при помощи высокочастотного электромагнитного излучения, стало возможным благодаря успехам в электрофизиологическом исследовании ЭФИ сердца. По своей сути ЭФИ это электрокардиографическое исследование сердца. По данным обычной электрокардиографии, врач может дать заключение, в каком отделе сердца находится очаг, который вызывает экстрасистолию в правом или левом желудочке, соответственно и определить источник желудочковой тахикардии, так как желудочковая тахикардия, это когда ритм сердца состоит из желудочковых экстрасистол. На электрокардиограмме, врач видит, wpw синдром, то есть делает заключение, что виновник аритмии этот синдром, а точнее добавочные пути проведения электрических импульсов, но не может сказать, где точно проходят эти добавочные пути. Электрофизиологическое исследование сердца, используя дополнительные отведения, в том числе и с различных точек эндокарда, с внутренней поверхности сердца, дает ответ, где точно локализуется очаг аритмии, глубину его залегания в толще сердечной мышцы. Кроме того, при ЭФИ проводится электрическая кардиостимуляция сердца из различных отделов внутренней поверхности сердца, предсердий и желудочков, и, исследуя электрические потенциалы этой стимуляции, определяется локализация, дополнительных патологических путей проведения электроимпульса. Путем введения по зонду катетеру внутрисердечно различных лекарственных антиаритмических препаратов, ЭФИ изучает их эффективность, и дает в последующем рекомендации по медикаментозному лечению аритмии. Из вышесказанного можно сделать вывод, что эффективность радиочастотной абляции во многом зависит от точности определения очага аритмии, а это в свою очередь зависит не только от квалификации специалиста выполняющего электрофизиологическое исследование, но и во многом зависит от оборудование, которое применяется при этом исследовании. Сегодня появились такие системы, которые позволяют воссоздать трехмерное изображение любой камеры сердца и распространение возбуждения мышцы сердца в режиме реального времени. Естественно наличие такого оборудования в клинике способствует повышению качества и эффективности операции лечебного прижигания патологических очагов и проводящих путей сердца методом РЧА.
На мой взгляд, мы разобрались, что за метод радиочастотной абляции сердца, теперь попробуем разобраться в каких случаях его применяют, и каков механизм его лечебного действия.
Показания к проведению радиочастотной абляции.
Попытаюсь доступным языком объяснить в каких, случаях показана операция абляции.
- Часто рецидивирующие пароксизмальные наджелудочковые тахикардии по типу мерцания или трепетания предсердий, которые с трудом поддаются медикаментозному лечению и их медикаментозная профилактика не эффективна. Проще говоря если приемом лекарственных препаратов трудно предупредить появление тахикардии и она возникает часто и купирование такой тахикардии затруднительно, не редко со временем появление такой тахикардии осложняется острой сердечной недостаточностью в виде низкого артериального давления, головокружения, или одышки. При таких тахикардиях показана абляция атриовентрикулярного узла с одновременной имплантацией искусственного водителя ритма для желудочков. То есть методом абляции создается искусственная атриовентрикулярная блокада, когда импульсы из предсердий не проводятся к желудочкам, а к желудочкам фиксируется зонд электрод, через который от имплантированного кардиостимулятора подаются импульсы, которые вызывают сокращение желудочков сердца с нужной частотой.
- Хронические наджелудочковые тахикардии при которых невозможно нормализовать частоту сердечных сокращений при помощи медикаментов. Длительное существование таких тахикардий чревато развитием сердечной недостаточности, а если такая тахикардия возникает на фоне сердечной недостаточности, то усугубляет ее течение.
- Частые пароксизмальные тахикардии, которые возникают на фоне брадикардий. Медикаментозное лечение и профилактика таких тахикардий затруднительна.
- Здесь необходимо отметить, что в некоторых случаях предпочтительнее начать хирургическое лечение хронических и пароксизмальных мерцательных тахикардий с лечения методом торакоскопической изоляции легочных вен. Дело в том, что часто виновником мерцательной тахикардии становятся мышечные клетки, которые находятся в устье легочных вен, которые приносят кровь из легких в левое предсердие. Суть метода состоит в том. Что через небольшой надрез в грудной клетке выделяют эти вены и проводят абляцию этих мышечных клеток. Так вот когда к этой операции есть противопоказания, показана абляция проводящих путей сердца, как и в пункте 1.
- Часто рецидивирующие желудочковые тахикардии, на сегодняшнем этапе лечение таких тахикардий методом абляции находится в стадии разработки.
Цель написания статьи дать представление читателю о хирургических методах лечения тахикардий. Если у посетителя страницы была такая операция, прошу оставить свои отзывы об этой операции, как и где, делали, какая цена, стоимость. Ваши рекомендации и советы, если таковые есть.
С уважением Баснин Михаил Александрович.

24мая 2016 мне была сделана операция радиочаcтотной катетерной аблации медленного пути АВ-соединения,начало было лучше,нормализовалось давление,пульс,сейчас скачет давление,причём почти нет разрыва,например 138/110,108/98бывает очень тяжело,возникает боль слева,хотелось бы лучшего,буду ждать,принимаю-лозап-50/2 раза,конкор 5 мг утром,аторвастатин-10,тромбо-асс -100 ,галвус-50/2,/L-тироксин -150 до еды