Пароксизмальные тахикардии.
Основную трудность испытывает врач, сталкиваясь с остро развившимся пароксизмом тахикардии. Во-первых, ургентность ситуации лимитирует время на принятие решения и ограничивает возможности обследования больного для наиболее полного диагноза – решение зачастую приходится принимать только на основе объективного осмотра пациента и данных ЭКГ. Во-вторых, диагностику затрудняет отсутствие ЭКГ в динамике, особенно на фоне синусового ритма – что бывает особенно важно при регистрации пароксизмальной тахикардии с широкими комплексами. Для облегчения оказания помощи больным при возникновении пароксизмального НРС разработан диагностический алгоритм (3)
Пароксизмальные тахикардии с узкими комплексами — всегда являются суправентрикулярными (СВТ). К ним относятся: синусовая тахикардия — реципрокная и фокусная, предсердная тахикардия; атриовентрикулярная (АВ) узловая реципрокная и фокусная тахикардии; ортодромная АВ реципрокная тахикардия при синдроме WPW и скрытых дополнительных АВ соединениях (ДС), мерцательная аритмия (МА) — трепетание и фибрилляция предсердий. Дифференциальная диагностика в этом случае касается определения точной локализации и механизма тахикардии.
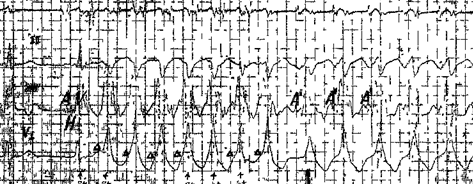
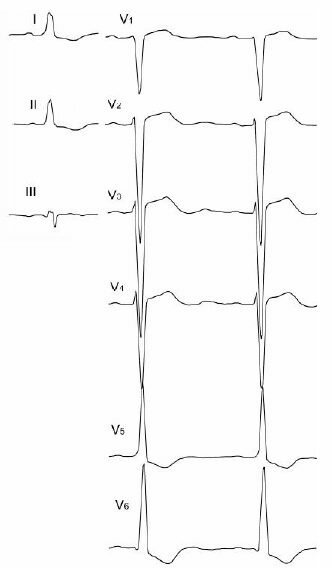
Рисунок 12. Суправентирккулярная тахикардия
#image.jpg
При неравномерных интервала R-R наиболее частой причиной пароксизма является фибрилляция предсердий. Диагноз становится несомненным, если между комплексами QRS регистрируются волны f.
В случае регистрации регулярной тахикардии существенным подспорьем в дифференциальной диагностике является форма и положение зубца Р’ по отношению к комплексу QRS, если Р’ удается увидеть на ЭКГ.
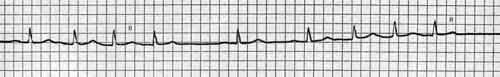
Рисунок 13. RP’>P’R (P’ во второй половине кардиоцикла)
#image.jpg
В случае, когда интервал RP’ длиннее интервала P’R (Р’ во второй половине цикла R-R), наиболее вероятным является диагноз предсердной тахикардии (рисунок 13). Возможен также вариант реципрокной АВ тахикардии с вовлечением медленно проводящих дополнительных путей, атипичной АВ узловой реципрокной тахикардии, илиочаговой АВ тахикардии – однако такие ситуации встречаются значительно реже. При атипичной АВ узловой реципрокной тахикардии антеградное проведение в круге осуществляется по быстрым путям и ретроградное – по медленным. В этом случае отрицательный в отведениях III и AVF зубец Р’ может располагаться перед QRS комплексом.
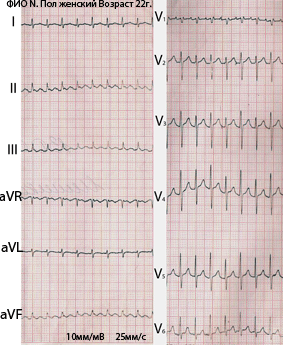
Рисунок 14. Синусовая тахикардия
#image.jpg
Предсердная тахикардия (Рисунок 15). Возможные механизмы – аномальный автоматизм, триггерная активность или micro re-entry внутри одного очага в предсердиях. Точный механизм тахикардии обычными методами диагностики установить затруднительно. ЧСС колеблется от 100 до 200 уд/мин, регистрируется негативная или двухфазная Р’ волна во второй половине кардиоцикла, но ближе к середине (при замедлении АВ проведения Р’ волна может наблюдаться даже в первой половине). Если ведущим механизмом является аномальный автоматизм – для пароксизма характерен феномен «разогрева и охлаждения» тахикардии – когда возникновение тахикардии сопровождается постепенным нарастанием ее частоты, а прекращению ПТ предшествует постепенное замедление предсердного ритма. Так как в источник тахикардии не вовлечен АВ узел (АВУ), то блокада проведения по нему не прерывает тахикардию – таким образом, регистрация эпизодов АВ блокады, не прерывающей пароксизм, подтверждает предсердный характер тахикардии. Этот вид тахикардии часто встречается у пожилых пациентов на фоне ИБС.
Рисунок 15. Предсердная тахикардия
#image.jpg
В случае, когда Р’ регистрируется в первой половине кардиоцикла – то есть Р’ следует за комплексом QRS, в циркуляцию волны re-entry, наиболее вероятно вовлечен атрио-вентрикуярный узел. Это может быть АВУ реципрокная тахикардия или АВ реципрокная тахикардия с вовлечением ДС. В случае АВУ реципрокной тахикардии (АВУРТ) циркуляция волны re-entry осуществляется внутри АВУ. При АВ реципрокной тахикардии (АВРТ) в циркуляцию волны re-entry вовлекается дополнительное АВ соединение. Таким образом, при АВУРТ длина циркулирующей волны меньше, что отражается на ЭКГ. При АВУРТ зубец Р находится близко к комплексу QRS или сливается с ним – как правило интервал между ними не превышает 0,07 сек. При АВРТ волна re-entry выходит за пределы АВУ и путь, который она должна пробежать, увеличивается — поэтому зубец Р отодвигается от QRS более чем на 0,07 сек, но остается в первой половине кардиоцикла (рисунок 16).
#image.jpg
АВ узловая реципрокная тахикардия (АВУРТ) наиболее распространенный вариант ПСВТ, чаще наблюдает у женщин и редко сочетается со структурной патологией сердца (рисунок 17). Само понятие реципрокной тахикардии подразумевает, что в основе патогенеза нарушения ритма лежит механизм циркуляции волны re-entry. При АВУРТ циркуляция волны возбуждения происходит внутри АВУ между двумя функционально и анатомически диссоциированными путями проведения (a- и b-пути).
При типичной АВУРТ антеградное АВ проведение идет по медленным путям и ретроградно – по быстрым. В результате при записи ЭКГ Р-волна сливается с комплексом QRS или находится близко к нему (< 70 мс). В случаях, когда Р-волна не визуализируется, может быть полезным запись чреспищеводной электрокардиограммы.
Рисунок 17. Атрио-вентрикулярная узловая тахикардия
#image.jpg
Если Р-волна отделяется от QRS более чем на 70 мс(0,07 сек) — скорее всего, мы имеем дело с АВРТ (ортодромный вариант). При ортодромном варианте реципрокной АВ тахикардии антеградное проведние осуществляется через АВУ, а ретроградное – через ДС (рисунок 18). В этом случае антеградное проведение идет через АВУ, а возврат волны re-entry — через ДС. При этом возбуждение проводится на желудочки физиологическим путем и комплексы QRS остаются узкими. Циркуляция волны re-entry осуществляется по большему кругу, чем при АВУРТ, поэтому зубец Р отстоит от комплекса QRS более чем на 0,07 сек (рисунок 19). В то же время при регитсрации такой ЭКГ следует помнить о возможности предсердной тахикардии с функциональным замедлением АВ проведения (как было сказано выше).
Рисунок 18. Схема движение волны re-entry при ортодромной АВРТ.
Пароксизмальная АВ узловая реципрокная тахикардия необычного типа (желудочковый экстрастимул)
По цитируемой нами работе В. Strasberg и соавт. (1981) ретроградный ЭРП быстрого канала в среднем равнялся 445 ±94 мс с колебаниями от 290 до 620 мс. Ретроградный ЭРП медленного канала в среднем равнялся 349 ±115 мс с колебаниями от 210 до 550 мс. При таком соотношении рефрактерности преждевременный желудочковый экстрастимул может блокироваться у входа в быстрый канал и распространяться кверху по медленному ретроградному узловому каналу.
Повторный вход становится возможным в момент «критического» замедления ВА проводимости по этому каналу. При нарастающей по частоте желудочковой стимуляции у больных происходит постепенное удлинение V—А интервала в форме периодики Венкебаха, что подтверждает факт ретроградного ВА узлового проведения. На это же указывает то, что активация пучка Гиса (потенциал Н) предшествует активации предсердия (А).
Такое же соотношение наблюдается при экстрастимуляции желудочков (H3 опережает А.%). В. Strasberg и соавт. (1981) вызывали одиночные эхокомплексы необычного типа (f/s) у всех больных, имевших два ретроградных канала в АВ узле. Однако вызвать необычную АВ узловую реципрокную тахикардию им удалось только у 4 из 31 больного (около 13%). У остальных больных медленный канал не способен был проводить в ретроградном направлении больше чем один импульс.
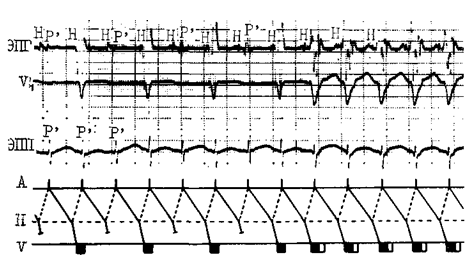
Согласно представлениям P. Brugada и соавт. (1981), АВ тахикардия необычного типа не индуцируется предсердными экстрастимулами, не возникает спонтанно без желудочковой экстрасистолы с «критическим» интервалом сцепления. Внутривенное введение атропина сульфата как будто не повышает вероятности воспроизведения этой тахикардии.
Недавно В. Lerman и соавт. (1987) удалось вызвать такую тахикардию у 5 больных как с помощью желудочковой, так и предсердной программированной электрической стимуляции. В этом отношении интересным представляется и тот факт, что из 31 больного, обследованного В. Strasberg и соавт. у 11 (35,5%) в АВ узле, помимо двух ретроградных каналов, были найдены два антероградных канала.
Одинаковая последовательность ретроградного возбуждения предсердий при обычном и необычном типах АВ узлового re-entry указывала на то, что в действительности у этих больных имелись только два узловых канала, способных проводить импульсы в ретроградном и антероградном направлениях. Легко себе представить, что при благоприятных обстоятельствах у некоторых из этих больных могли развиваться приступы, как обычной, так и необычной АВ узловой реципрокной ПТ.
«Аритмии сердца», М.С.Кушаковский
Читайте далее:
Пароксизмальная АВ узловая реципрокная тахикардия необычного типа
Неотложная помощь при пароксизмальных реципрокных АВ тахикардиях
Наиболее распространены формы наджелудочковой пароксизмальной тахикардии; их ошибочно многие десятилетия относили к предсерднои «классической» тахикардии. В настоящее время доказано, что в основе таких тахикардии лежит круговое движение импульса в области АВ соединения. Можно выделить несколько вариантов пароксизмальных реципрокных АВ тахикардии.
АВ узловую реципрокную тахикардию, АВ реципрокную тахикардию у лиц с синдромом WPW, АВ реципрокную тахикардию у лиц со скрытыми добавочными путями, проводящими импульс только в ретроградном направлении от желудочков к предсердиям, АВ реципрокную тахикардию у лиц с синдромом LGL.
Все эти варианты имеют ряд общих признаков:
- внезапное начало приступа после одной или нескольких экстрасистол (чаще предсердных с удлинением интервала Р- R);
- правильность (регулярность) тахикардического ритма без периода «разогрева»;
- узкие наджелудочкового вида комплексы QRS;
- устойчивость АВ проведения 1:1 и прекращение приступа при развитии блокады в каком-либо звене петли re-entry, в частности в АВ узле либо в добавочном пути;
- острое окончание приступа, за которым может следовать посттахикардическая пауза.
Больные, страдающие приступами АВ узловой реципрокной тахикардии, старше по возрасту, чем лица с другими формами АВ реципрокной тахикардии; у половины из них находят органические изменения в сердце.
Для прекращения приступов этой тахикардии больные сами прибегают к вагусным приемам. Со временем их эффект понижается. Это обстоятельство, а также тот факт, что при затягивании приступа могут возникнуть нарушения кровообращения, заставляет больных обращаться за врачебной помощью. Препаратом выбора является верапамил (изоптин). Изоптин быстро (иногда «на игле») устраняет приступы у 85 — 90% больных. Сначала в вену вводят за 2 мин 2 мл 0,25 % раствора изоптина (5 мг), при необходимости — еще по 5 мг через каждые 5 мин до общей дозы 15 мг. В более устойчивых случаях можно сочетать инъекции изоптина с вагусными приемами.
Все же у 10-15% больных не удается добиться эффекта. В подобной ситуации (не ранее чем через 15 мин после изоптина) лучше испробовать действие новокаинамида: 10 мл 10% раствора новокаинамида вводят в вену медленно вместе с 0,3 мл 1 % раствора мезатона. Последний не только противодействует понижению артериального давления, но через барорецеп-торный рефлекс стимулирует вагусное антероградное торможение АВ узла. Предпочтительным представляется медленное введение новокаинамида по описанной выше методике — не более 50 мг в течение 1 мин. В некоторых случаях прибегают к электрической кардиоверсии. После успешной ликвидации приступа, при отсутствии осложнений, больные могут оставаться дома.
Первые приступы тахикардии у больных с синдромом WPW нередко начинаются еще в детстве или в юности. У многих из них, помимо приступов тахикардии и признаков синдрома WPW, не удается выявить каких-либо других изменений сердца.
При лечении этих пароксизмов тахикардии поступают уже известным образом:
- вагусные приемы (массаж синокаротидной области);
- внутривенное введение 10 мг изоптина, что может быть эффективным;
- внутривенное введение 5-10 мл 10% раствора новокаинамида;
- электрическая кардиоверсия. Если пароксизм высокой частоты удается устранить одним электрическим разрядом, то это может служить дополнительным указанием на то, что импульс распространялся по длинной петле (добавочный вне-узловой путь).
Часто встречается форма АВ реципрокной тахикардии, связанная е функционированием скрытых ретроградных желудочково-предсердных добавочных путей. У таких больных, преимущественно молодых людей без органических изменений в сердце, на ЭКГ нет признаков синдрома WPW. Лечение приступов этой тахикардии осуществляется так же, как и других приступов АВ реципрокной тахикардии. После внутривенного введения изоптина можно видеть, непосредственно перед окончанием приступа, чередование длинных и коротких интервалов R -R.
Последняя форма АВ реципрокной тахикардии наблюдается у лиц с ЭКГ признаками синдрома LGL. Пароксизмы этой тахикардии подавляют с помощью лечебных мер, описанных выше. Госпитализация больных производится только при наличии осложнений.
Под ред. В. Михайловича
«Неотложная помощь при пароксизмальных реципрокных АВ тахикардиях» и другие статьи из раздела Неотложная помощь в кардиологии