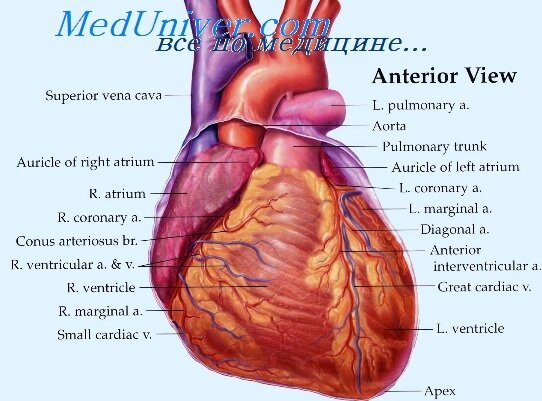
Механизмы компенсации гемодинамики при сердечной недостаточности
Опубликованный материал нарушает авторские права? сообщите нам.
Здоровый организм обладает многообразными механизмами, обеспечивающими своевременную разгрузку сосудистого русла от избытка жидкости. При сердечной недостаточности «включаются» компенсаторные механизмы, направленные на сохранение нормальной гемодинамики. Эти механизмы в условиях острой и хронической недостаточности кровообращения имеют много общего, вместе с тем между ними отмечаются существенные различия.
Как и при острой, так и при хронической сердечной недостаточности все эндогенные механизмы компенсации гемодинамических нарушений можно подразделить на интракардиальные: компенсаторная гиперфункция сердца (механизм Франка-Старлинга, гомеометрическая гиперфункция), гипертрофия миокарда и экстракардиальные: разгрузочные рефлексы Бейнбриджа, Парина, Китаева, активация выделительной функции почек, депонирование крови в печени и селезенке, потоотделение, испарение воды со стенок легочных альвеол, активация эритропоэза и др. Такое деление в некоторой степени условно, поскольку реализация как интра-, так и экстракардиальных механизмов находится под контролем нейрогуморальных регуляторных систем.
Механизмы компенсации гемодинамических нарушений при острой сердечной недостаточности. На начальной стадии систолической дисфункции желудочков сердца включаются интракардиальные факторы компенсации сердечной недостаточности, важнейшим из которых является механизм Франка-Старлинга (гетерометрический механизм компенсации, гетерометрическая гиперфункция сердца). Реализацию его можно представить следующим образом. Нарушение сократительной функции сердца влечет за собой уменьшение ударного объема крови и гипоперфузию почек. Это способствует активации РААС, вызывающей задержку воды в организме и увеличение объема циркулирующей крови. В условиях возникшей гиперволемии происходит усиленный приток венозной крови к сердцу, увеличение диастолического кровенаполнения желудочков, растяжение миофибрилл миокарда и компенсаторное повышение силы сокращения сердечной мышцы, которое обеспечивает прирост ударного объема. Однако если конечное диастолическое давление повышается более чем на 18-22 мм рт.ст. возникает чрезмерное перерастяжение миофибрилл. В этом случае компенсаторный механизм Франка-Старлинга перестает действовать, а дальнейшее увеличение конечного диастолического объема или давления вызывает уже не подъем, а снижение ударного объема.
Наряду с внутрисердечными механизмами компенсации при острой левожелудочковой недостаточности запускаются разгрузочные экстракардиальные рефлексы, способствующие возникновению тахикардии и увеличению минутного объема крови (МОК). Одним из наиболее важных сердечно-сосудистых рефлексов, обеспечивающих увеличение МОК, является рефлекс Бейнбриджа увеличение частоты сердечных сокращений в ответ на увеличение объема циркулирующей крови. Этот рефлекс реализуется при раздражении механорецепторов, локализованных в устье полых и легочных вен. Их раздражение передается на центральные симпатические ядра продолговатого мозга, в результате чего происходит повышение тонической активности симпатического звена вегетативной нервной системы, и развивается рефлекторная тахикардия. Рефлекс Бейнбриджа направлен на увеличение минутного объема крови.
Рефлекс Бецольда-Яриша — это рефлекторное расширение артериол большого круга кровообращения в ответ на разражение механо- и хеморецепторов, локализованных в желудочках и предсердиях.
В результате возникает гипотония, которая сопровождается бра-
дикардией и временной остановкой дыхания. В реализации этого рефлекса принимают участие афферентные и эфферентные волокна n. vagus. Этот рефлекс направлен на разгрузку левого желудочка.
К числу компенсаторных механизмов при острой сердечной недостаточности относится и повышение активности симпатоадреналовой системы, одним из звеньев которого является высвобождение норадреналина из окончаний симпатических нервов, иннервирующих сердце и почки. Наблюдаемое при этом возбуждение β -адренорецепторов миокарда ведет к развитию тахикардии, а стимуляция подобных рецепторов в клетках ЮГА вызывает усиленную секрецию ренина. Другим стимулом секреции ренина является снижение почечного кровотока в результате вызванной катехоламинами констрикции артериол почечных клубочков. Компенсаторное по своей природе усиление адренергического влияния на миокард в условиях острой сердечной недостаточности направлено на увеличение ударного и минутного объемов крови. Положительный инотропный эффект оказывает также ангиотензин-II. Однако эти компенсаторные механизмы могут усугубить сердечную недостаточность, если повышенная активность адренергической системы и РААС сохраняется достаточно продолжительное время (более 24 ч).
Все сказанное о механизмах компенсации сердечной деятельности в одинаковой степени относится как к лево-, так и к правожелудочковой недостаточности. Исключением является рефлекс Парина, действие которого реализуется только при перегрузке правого желудочка, наблюдаемой при эмболии легочной артерии.
Рефлекс Ларина — это падение артериального давления, вызванное расширением артерий большого круга кровообращения, снижением минутного объема крови в результате возникающей брадикардии и уменьшением объема циркулирующей крови из-за депонирования крови в печени и селезенке. Кроме того, для рефлекса Парина характерно появление одышки, связанной с наступающей гипоксией мозга. Полагают, что рефлекс Парина реализуется за счет усиления тонического влияния n.vagus на сердечно-сосудистую систему при эмболии легочных артерий.
Механизмы компенсации гемодинамических нарушений при хронической сердечной недостаточности. Основным звеном патогенеза хронической сердечной недостаточности является, как известно, постепенно нарастающее снижение сократительной функции ми-
окарда и падение сердечного выброса. Происходящее при этом уменьшение притока крови к органам и тканям вызывает гипоксию последних, которая первоначально может компенсироваться усиленной тканевой утилизацией кислорода, стимуляцией эритропоэза и т.д. Однако этого оказывается недостаточно для нормального кислородного обеспечения органов и тканей, и нарастающая гипоксия становится пусковым механизмом компенсаторных изменений гемодинамики.
Интракардиальные механизмы компенсации функции сердца. К ним относятся компенсаторная гиперфункция и гипертрофия сердца. Эти механизмы являются неотъемлемыми компонентами большинства приспособительных реакций сердечно-сосудистой системы здорового организма, но в условиях патологии могут превратиться в звено патогенеза хронической сердечной недостаточности.
Компенсаторная гиперфункция сердца выступает как важный фактор компенсации при пороках сердца, артериальной гипертензии, анемии, гипертонии малого круга и других заболеваниях. В отличие от физиологической гиперфункции она является длительной и, что существенно, непрерывной. Несмотря на непрерывность, компенсаторная гиперфункция сердца может сохраняться в течение многих лет без явных признаков декомпенсации насосной функции сердца.
Увеличение внешней работы сердца, связанное с подъемом давления в аорте (гомеометрическая гиперфункция), приводит к более выраженному возрастанию потребности миокарда в кислороде, чем перегрузка миокарда, вызванная повышением объема циркулирующей крови (гетерометрическая гиперфункция). Иными словами, для осуществления работы в условиях нагрузки давлением мышца сердца использует гораздо больше энергии, чем для выполнения той же работы, связанной с нагрузкой объемом, а следовательно, при стойкой артериальной гипертензии гипертрофия сердца развивается быстрее, чем при увеличении объема циркулирующей крови. Например, при физической работе, высотной гипоксии, всех видах клапанной недостаточности, артериовенозных фистулах, анемии гиперфункция миокарда обеспечивается за счет увеличения минутного объема сердца. При этом систолическое напряжение миокарда и давление в желудочках возрастают незначительно, и гипертрофия развивается медленно. В то же время при гипертонической болезни, гипертензии малого круга, стено-
зах клапанных отверстий развитие гиперфункции связано с повышением напряжения миокарда при незначительно измененной амплитуде сокращений. В этом случае гипертрофия прогрессирует достаточно быстро.
Гипертрофия миокарда — это увеличение массы сердца за счет увеличения размеров кардиомиоцитов. Существуют три стадии компенсаторной гипертрофии сердца.
Первая, аварийная, стадия характеризуется, прежде всего, увеличением интенсивности функционирования структур миокарда и, по сути, представляет собой компенсаторную гиперфункцию еще не гипертрофированного сердца. Интенсивность функционирования структур — это механическая работа, приходящаяся на единицу массы миокарда. Увеличение интенсивности функционирования структур закономерно влечет за собой одновременную активацию энергообразования, синтеза нуклеиновых кислот и белка. Указанная активация синтеза белка происходит таким образом, что вначале увеличивается масса энергообразующих структур (митохондрий), а затем — масса функционирующих структур (миофибрилл). В целом увеличение массы миокарда приводит к тому, что интенсивность функционирования структур постепенно возвращается к нормальному уровню.
Вторая стадия — стадия завершившейся гипертрофии — характеризуется нормальной интенсивностью функционирования структур миокарда и соответственно нормальным уровнем энергообразования и синтеза нуклеиновых кислот и белков в ткани сердечной мышцы. При этом потребление кислорода на единицу массы миокарда остается в границах нормы, а потребление кислорода сердечной мышцей в целом увеличено пропорционально возрастанию массы сердца. Увеличение массы миокарда в условиях хронической сердечной недостаточности происходит за счет активации синтеза нуклеиновых кислот и белков. Пусковой механизм этой активации изучен недостаточно. Считается, что определяющую роль здесь играет усиление трофического влияния симпатоадреналовой системы. Эта стадия процесса совпадает с длительным периодом клинической компенсации. Содержание АТФ и гликогена в кардиомиоцитах также находится при этом в пределах нормы. Подобные обстоятельства придают относительную устойчивость гиперфункции, но вместе с тем не предотвращают исподволь развивающихся в данной стадии нарушений обмена и структуры миокарда. Наиболее ранними признаками таких нарушений являются
значительное увеличение концентрации лактата в миокарде, а также умеренно выраженный кардиосклероз.
Третья стадия прогрессирующего кардиосклероза и декомпенсации характеризуется нарушением синтеза белков и нуклеиновых кислот в миокарде. В результате нарушения синтеза РНК, ДНК и белка в кардиомиоцитах наблюдается относительное уменьшение массы митохондрий, что ведет к торможению синтеза АТФ на единицу массы ткани, снижению насосной функции сердца и прогрессированию хронической сердечной недостаточности. Ситуация усугубляется развитием дистрофических и склеротических процессов, что способствует появлению признаков декомпенсации и тотальной сердечной недостаточности, завершающейся гибелью пациента. Компенсаторная гиперфункция, гипертрофия и последующая декомпенсация сердца — это звенья единого процесса.
Механизм декомпенсации гипертрофированного миокарда включает следующие звенья:
1. Процесс гипертрофии не распространяется на коронарные сосуды, поэтому число капилляров на единицу объема миокарда в гипертрофированном сердце уменьшается (рис. 15-11). Следовательно, кровоснабжение гипертрофированной сердечной мышцы оказывается недостаточным для выполнения механической работы.
2. Вследствие увеличения объема гипертрофированных мышечных волокон уменьшается удельная поверхность клеток, в связи с
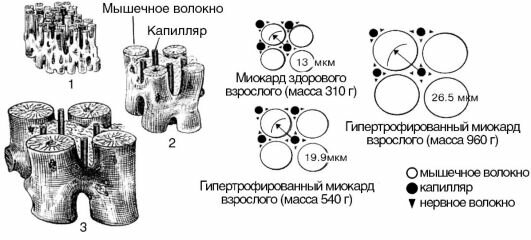 Рис. 5-11. Гипертрофия миокарда: 1 — миокард здорового взрослого; 2 — гипертрофированный миокард взрослого (масса 540 г); 3 — гипертрофированный миокард взрослого (масса 960 г)
Рис. 5-11. Гипертрофия миокарда: 1 — миокард здорового взрослого; 2 — гипертрофированный миокард взрослого (масса 540 г); 3 — гипертрофированный миокард взрослого (масса 960 г)
этим ухудшаются условия для поступления в клетки питательных веществ и выделения из кардиомиоцитов продуктов метаболизма.
3. В гипертрофированном сердце нарушается соотношение между объемами внутриклеточных структур. Так, увеличение массы митохондрий и саркоплазматического ретикулума (СПР) отстает от увеличения размеров миофибрилл, что способствует ухудшению энергоснабжения кардиомиоцитов и сопровождается нарушением аккумуляции Са 2 + в СПР. Возникает Са 2 +-перегрузка кардиомиоцитов, что обеспечивает формирование контрактуры сердца и способствует уменьшению ударного объема. Кроме того, Са 2 +-перегрузка клеток миокарда повышает вероятность возникновения аритмий.
4. Проводящая система сердца и вегетативные нервные волокна, иннервирующие миокард, не подвергаются гипертрофии, что также способствует возникновению дисфункции гипертрофированного сердца.
5. Активируется апоптоз отдельных кардиомиоцитов, что способствует постепенному замещению мышечных волокон соединительной тканью (кардиосклероз).
В конечном итоге гипертрофия утрачивает приспособительное значение и перестает быть полезной для организма. Ослабление сократительной способности гипертрофированного сердца происходит тем скорее, чем сильнее выражены гипертрофия и морфологические изменения в миокарде.
Экстракардиальные механизмы компенсации функции сердца. В отличие от острой сердечной недостаточности роль рефлекторных механизмов экстренной регуляции насосной функции сердца при хронической сердечной недостаточности сравнительно невелика, поскольку нарушения гемодинамики развиваются постепенно на протяжении нескольких лет. Более или менее определенно можно говорить о рефлексе Бейнбриджа, который «включается» уже на стадии достаточно выраженной гиперволемии.
Особое место среди «разгрузочных» экстракардиальных рефлексов занимает рефлекс Китаева, который «запускается» при митральном стенозе. Дело в том, что в большинстве случаев проявления правожелудочковой недостаточности связаны с застойными явлениями в большом круге кровообращения, а левожелудочковой — в малом. Исключение составляет стеноз митрального клапана, при котором застойные явления в легочных сосудах вызваны не декомпенсацией левого желудочка, а препятствием току крови через
левое атриовентрикулярное отверстие — так называемым «первым (анатомическим) барьером». При этом застой крови в легких способствует развитию правожелудочковой недостаточности, в генезе которой рефлекс Китаева играет важную роль.
Рефлекс Китаева — это рефлекторный спазм легочных артериол в ответ на повышение давления в левом предсердии. В результате возникает «второй (функциональный) барьер», который первоначально играет защитную роль, предохраняя легочные капилляры от чрезмерного переполнения кровью. Однако затем этот рефлекс приводит к выраженному повышению давления в легочной артерии — развивается острая легочная гипертензия. Афферентное звено этого рефлекса представлено n. vagus, a эфферентное — симпатическим звеном вегетативной нервной системы. Негативной стороной данной приспособительной реакции является подъем давления в легочной артерии, приводящий к увеличению нагрузки на правое сердце.
Однако ведущую роль в генезе долговременной компенсации и декомпенсации нарушенной сердечной функции играют не рефлекторные, а нейрогуморальные механизмы, важнейшим из которых является активация симпатоадреналовой системы и РААС. Говоря об активации симпатоадреналовой системы у пациентов с хронической сердечной недостаточностью, нельзя не указать, что у большинства из них уровень катехоламинов в крови и моче находится в пределах нормы. Этим хроническая сердечная недостаточность отличается от острой сердечной недостаточности.
Компенсаторные механизмы
Информация, релевантная «Компенсаторные механизмы»
При любой эндокринной патологии, как и при всех заболеваниях, наряду с нарушением функций развиваются компенсаторно-приспособительные механизмы. Например, при гемикастрации – компенсаторная гипертрофия яичника или семенника; гипертрофия и гиперплазия секреторных клеток коркового вещества надпочечника при удалении части паренхимы железы; при гиперсекреции глюкокортикоидов – уменьшение их
Размер почки уменьшен за счет гибели нефронов. Компенсаторные механизмы велики: при 50% гибели нефронов ХПН еще не развивается. Запустевают клубочки, гибнут канальцы, идут фибропластические процессы: гиалиноз, склероз оставшихся клубочков. Относительно сохранившихся клубочков существуют 2 точки зрения: 1) Они берут на себя функцию тех нефронов, которые погибли (1:4) — клетки увеличиваются в
Физиологическая реакция организма в ответ на изменения [H+] во времени подразделяется на три фазы: 1) немедленная химическая реакция буферных систем; 2) дыхательная компенсация (при метаболических нарушениях кислотно-основного состояния); 3) более медленная, но более эффективная компенсаторная реакция почек, способная ТАБЛИЦА 30-1. Диагностика нарушений кислотно-основного состояния Нарушение
Следует выделить три основные группы механизмов выздоровления: 1) срочные (неустойчивые, «аварийные») защитно-компенсаторные реакции, возникающие в первые секунды и минуты после воздействия и представляющие собой главным образом защитные рефлексы, с помощью которых организм освобождается от вредных веществ и удаляет их (рвота; кашель, чиханье и т.д.). К этому типу реакций следует отнести
При описании нарушений кислотно-основного состояния и компенсаторных механизмов необходимо использовать точную терминологию (табл. 30-1). Суффикс «оз» отражает патологический процесс, приводящий к изменению рН артериальной крови. Нарушения, которые приводят к снижению рН, называют ацидозом, тогда как состояния, которые вызывают увеличение рН,— алкалозом. Если первопричиной нарушений является
Терминальные состояния — это своеобразный патологический симптомокомплекс, проявляющийся тяжелейшими нарушениями функций органов и систем, с которыми организм без помощи извне справиться не может. Другими словами это состояния пограничные между жизнью и смертью. К ним относятся все стадии умирания и ранние этапы постреанимационного периода. Умирание может быть следствием развития любого тяжелого
Недостаточность внешнего дыхания (НВД) – это патологическое состояние, развивающееся вследствие нарушения внешнего дыхания, при котором не обеспечивается нормальный газовый состав артериальной крови или он достигается в результате включения компенсаторных механизмов, приводящих к ограничению резервных возможностей организма. Формы недостаточности внешнего дыхания
Повышение рН артериальной крови угнетает дыхательный центр. Снижение альвеолярной вентиляции приводит к увеличению PaCO2 и сдвигу рН артериальной крови в сторону нормы. Компенсаторная реакция дыхания при метаболическом алкалозе менее предсказуема, чем при метаболическом ацидозе. Гипоксемия, развивающаяся в результате прогрессирующей гиповентиляции, в конечном счете активирует чувствительные к
Первый ЭКГ признак Поскольку экстрасистола — это внеочередное возбуждение, то на ЭКГ ленте месторасположение ее будет раньше предполагаемого очередного синусового импульса. Поэтому пред экстрасистолический интервал, т.е. интервал R(синусовый) — R(экстрасистолический) будет меньше интервала R(синусовый) — R(синусовый). Рис. 68. Предсердная экстрасистола. В отведении III
Активный экстрасистолический очаг находится в желудочках. Первый ЭКГ признак Этот признак характеризует экстрасистолу как таковую, вне зависимости от места расположения эктопического очага. Краткая запись — интервал R(с)—R(э) 

Компенсаторные механизмы сердечной недостаточности. Сердечные гликозиды — дигоксин
Компенсаторные механизмы. активируемые во время ЗСН, проявляются в виде положительной инотропии. Повышение силы сокращения мышц ([+dP/dt]max) носит название положительной инотропии. Она возникает как следствие усиленной симпатической стимуляции сердца и активации (З1-адренорецепторов желудочков и ведет к повышению эффективности систолического выброса. Но благоприятный эффект этого компенсаторного механизма не может поддерживаться долго. Развивается недостаточность в результате перегрузки желудочков, возникающей вследствие повышения давления в желудочках при их наполнении, систолического стресса стенки и повышенной потребности миокарда в энергии.
Лечение застойной сердечной недостаточности. Существует две фазы ЗСН: острая и хроническая. Лекарственная терапия должна не только облегчить симптомы заболевания, но и снизить смертность. Эффект лекарственной терапии наиболее благоприятен в тех случаях, когда ЗСН возникла вследствие кардиомиопатии или артериальной гипертензии. Цель лечения состоит в том, чтобы:
• уменьшить застой (отеки);
• улучшить систолическую и диастолическую функции сердца. Для достижения этой цели используют различные лекарственные средства.
Сердечные гликозиды используют для лечения сердечной недостаточности более 200 лет. Дигоксин — прототипичный сердечный гликозид, экстрагируемый из листьев пурпурной и белой наперстянки (Digitalis purpurea и D. lanata соответственно). Дигоксин — наиболее распространенный препарат из группы сердечных гликозидов, применяемых в США.

Все сердечные гликозиды обладают сходной химической структурой. Дигоксин, дигиталис и оубаин содержат агликоновое стероидное ядро, имеющее значение для фармакологической активности, а также ненасыщенное, связанное с С17 лактоновое кольцо, обладающее кардиотоническим действием, и связанный с С3 углеводный компонент (сахар), влияющий на активность и фармакокинетические свойства гликозидов.
Сердечные гликозиды ингибируют мембраносвязанную Nа+/К+-АТФазу, улучшая симптоматику ЗСН. Эффекты сердечных гликозидов на молекулярном уровне обусловлены ингибированием мембраносвя-занной Nа+/К+-АТФазы. Этот фермент участвует в создании мембранного потенциала покоя большинства возбудимых клеток посредством выведения трех ионов Na+ из клетки в обмен на поступление двух ионов К+ в клетку против градиента концентрации, тем самым создавая высокую концентрацию К+ (140 мМ) и низкую концентрацию Na+ (25 мМ). Энергию для этого насосного эффекта дает гидролиз АТФ. Ингибирование насоса приводит к повышению внутриклеточной цитоплазматической концентрации Na+.
Повышение концентрации Na+ ведет к ингибированию мембраносвязанного Ка+/Са2+-обменника и как следствие — к повышению концентрации цито-плазматического Са2+. Обменник представляет собой АТФ-независимый антипортер, вызывающий в обычных условиях вытеснение Са2+ из клеток. Повышение концентрации Na+ в цитоплазме пассивно снижает обменную функцию, и из клетки вытесняется меньше Са2+. Затем Са2+ в повышенной концентрации активно нагнетается в саркоплазматический ретикулум (СР) и становится доступным для высвобождения в течение последующей клеточной деполяризации, тем самым усиливая связь возбуждение-сокращение. Результатом является более высокая сократимость, известная как положительная инотропия.
При сердечной недостаточности положительное инотропное действие сердечных гликозидов изменяет кривую Франка-Старлинга желудочковой функции.
Несмотря на широкое применение дигиталиса, отсутствуют убедительные доказательства того, что он благоприятно влияет на отдаленный прогноз при ЗСН. У многих пациентов дигиталис улучшает симптоматику, однако не снижает смертность от ЗСН.
Оглавление темы «Лекарства при инфаркте миокарда и сердечной недостаточности»: