Этиология и патогенез хронической сердечной недостаточности
Основные причины, приводящие к развитию хронической систолической сердечной недостаточности. приведены в таблице.
Под влиянием перечисленных причин нарушается насосная функция сердца. Это приводит к уменьшению сердечного выброса. В результате развивается гипоперфузия органов и тканей. Наибольшее значение имеет снижение перфузии сердца, почек, периферических мышц. Уменьшение кровоснабжения сердца и развитие его недостаточности ведут к активации симпатико-адреналовой системы и учащению ритма сердца. Уменьшение перфузии почек обусловливает стимуляцию ренин-ангиотензиновой систеПроявления
Клинические проявления сердечной недостаточности существенно зависят от её стадии.
Стадия I. Признаки (быстрая утомляемость, одышка и сердцебиение) появляются при обычной физической нагрузке, в покое проявлений сердечной недостаточности нет.
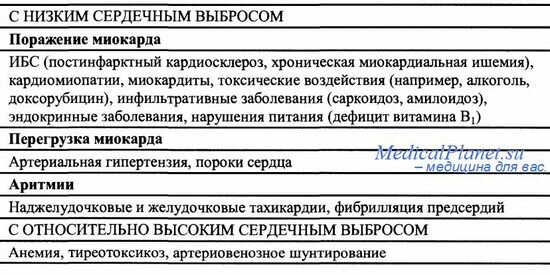 Основные причины хронической систолической сердечной недостаточности.
Основные причины хронической систолической сердечной недостаточности.
Стадия IIА. Слабовыраженные нарушения гемодинамики. Клинические проявления зависят от преимущественно поражённых отделов сердца (правых или левых).
• Левожелудочковая недостаточность характеризуется застоем в малом круге кровообращения. Проявляется одышкой при умеренной физической нагрузке, приступами пароксизмальной ночной одышки, быстрой утомляемостью.
• Правожелудочковая недостаточность характеризуется формированием застойных явлений в большом круге кровообращения. Пациентов беспокоят боль и тяжесть в правом подреберье, уменьшение диуреза. Характерно увеличение печени. Отличительной особенностью сердечной недостаточности стадии ПА считают полное компенсирование состояния на фоне лечения, т.е. обратимость сердечной недостаточности в результате адекватной терапии.
Стадия IIБ. Развиваются глубокие нарушения гемодинамики. В процесс вовлечена вся система кровообращения. Одышка возникает при малейшей физической нагрузке. Больных беспокоят чувство тяжести в правой подрёберной области, общая слабость, нарушение сна. Характерны ортопноэ, отёки, асцит (вследствие увеличения давления в печёночных венах усиливается транссудация и жидкость в избытке накапливается в брюшной полости), гидроторакс, гидроперикард.
Стадия III. Конечная (дистрофическая) стадия с глубокими необратимыми нарушениями обмена веществ. Как правило, состояние больных в этой стадии тяжёлое. Одышка выражена даже в покое. Характерны массивные отёки, скопление жидкости в полостях тела (асцит, гидроторакс, гидроперикард, отёк половых органов). На этой стадии возникает кахексия, обусловленная следующими причинами.
• Увеличение секреции фактора некроза опухоли.
• Усиление метаболизма вследствие увеличения работы дыхательных мышц, повышения потребности гипертрофированного сердца в кислороде.
• Снижение аппетита, тошнота, рвота центрального генеза, а также вследствие интоксикации гликозидами, застоя в брюшной полости.
• Ухудшение всасывания в кишечнике из-за застоя в системе воротной вены.
Лечение хронической сердечной недостаточности
При лечении хронической сердечной недостаточности необходимо в первую очередь оценить возможность воздействия на её причину. В ряде случаев эффективное этиотропное. воздействие (например, хирургическая коррекция порока сердца, реваскуляризация миокарда при ИБС) может значительно уменьшить выраженность проявлений хронической сердечной недостаточности.
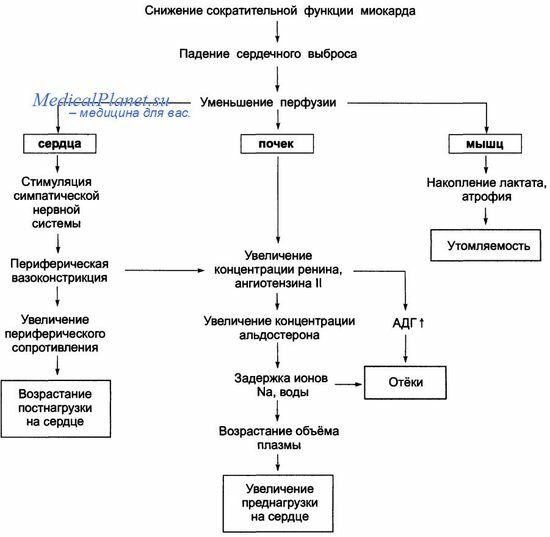 Патогенез хронической систолической сердечной недостаточности.
Патогенез хронической систолической сердечной недостаточности.
В лечении хронической сердечной недостаточности выделяют немедикаментозные и лекарственные методы терапии. Следует отметить, что оба вида лечения должны дополнять друг друга.
• Немедикаментозное лечение. Включает ограничение употребления поваренной соли до 5—6 г/сут, жидкости до 1—1,5 л/сут и оптимизацию физической активности. Умеренная физическая активность возможна (ходьба как минимум по 20—30 мин 3—5 раз в неделю). Полный физический покой следует соблюдать при ухудшении состояния (в покое уменьшается ЧСС и работа сердца).
• Лекарственное лечение
Конечная цель лечения хронической сердечной недостаточности — повышение качества жизни и увеличение её продолжительности. Для достижения этой цели стимулируют сократительную функцию миокарда, уменьшают ОЦК (снижение преднагрузки), снижают ОПСС (уменьшение постнагрузки), устраняют чрезмерное влияние на сердце симпатической нервной системы, предотвращают или устраняют расстройства системы гемостаза (профилактика тромботического синдрома и ДВС), устраняют нарушения ритма сердца.
Из ЛС в лечении хронической сердечной недостаточности (в зависимости от клинических проявлений заболевания) применяют диуретики, ингибиторы АПФ, сердечные гликозиды, другие кардиотонические средства, вазодилататоры, р-адреноблокаторы, антикоагулянты, антиаритмические средства.
• Хирургические методы лечения хронической сердечной недостаточности. При развитии хронической сердечной недостаточности на фоне ИБС решают вопрос о своевременной реваскуляризации миокарда. При наличии сердечной недостаточности на фоне брадиаритмии показана электрокардиостимуляция. Частые пароксизмы желудочковой тахикардии считают показанием для имплантации кардиовертера-дефибриллятора. Крайняя мера в лечении рефрактерной сердечной недостаточности — пересадка сердца. Пятилетняя выживаемость при своевременно проведённой пересадке сердца составляет 70%.
Оглавление темы «Сердечная недостаточность.»:
Образ жизни больного с хронической сердечной недостаточностью. Сердечная недостаточность образ жизни


Образ жизни больного с хронической сердечной недостаточностью
Как помочь сердцу, когда диагноз «хроническая сердечная недостаточность» уже поставлен? Как улучшить качество жизни людям, страдающим этим заболеванием?
Анализ причин госпитализации больных с хронической сердечной недостаточностью (ХСН) показал, что в большинстве случаев последнюю можно было предотвратить: в 64% случаев усиление симптомов ХСН было обусловлено несоблюдением больными предписанной медикаментозной терапии и образа жизни.
Таким образом, успех борьбы с сердечной недостаточностью во многом зависит от желания и действий самого больного, поскольку в определенных границах он ответственен за сохранение стабильности функций организма.
Каким же должен быть образ жизни больного с хронической сердечной недостаточностью?
Самоконтроль включает:
1. Изменение распорядка дня;
2. Контроль веса тела;
3. Регулярный прием лекарств;
4. Диета. Ограничение потребление соли;
5. Регулярные физические нагрузки;
6. Симптомы, предвещающие обострение обострение сердечной недостаточности;
7. Визиты к врачу и обследование;
8. Дополнительные рекомендации.
Важно задать врачу все вопросы, которые вас волнуют.
Изменение распорядка дня
1. Продолжительность сна должна быть не менее 8 часов в сутки.
2. Необходимо создать условия для глубокого и полноценного сна.
3. Желательно найти время на дневной сон в течение 1-2 часов.
4. Продолжительность дневной полноценной активности необходимо обсудить с лечащим врачом.
Контроль веса тела
1. Ежедневное взвешивание и поддержание оптимального веса.
2. Взвешивание до завтрака, в одной и той же одежде, без обуви.
3. Запись данных в таблице самоконтроля.
4. При необходимости (по рекомендации лечащего врача) ежедневный контроль количества выпитой и выделенной жидкости.
5. При увеличении веса на 1 кг в день или на 2-2,5 кг за 3-4 дня необходимо проконсультироваться с лечащим врачом.
Обсудите с доктором все препараты, которые Вы принимаете.
Регулярный прием лекарств
1. Постоянный прием всех лекарств, назначенных лечащим врачом.
2. Прием лекарств, в дозах прописанных лечащим врачом, ни в коем случае не внося коррективы в их дозировки.
3. Не пропускать прием препаратов, даже при хорошем самочувствии.
4. Если прием препаратов пропущен, не следует вслед принимать две дозы сразу.
5. Попросить врача рассказать о наиболее обычных побочных эффектах каждого их назначенных лекарств.
6. незамедлительное сообщение врачу о появлении признаков аллергии и побочных эффектов от приема лекарств.
Полезно составить список вопросов и взять его с собой на визит к врачу.
Диета. Ограничение потребление соли
1. Соблюдение диеты, согласованной с лечащим врачом.
2. Необходимо следить за калорийностью пищи. Пища должна быть легкоусвояемая, пониженной суточной энергетической ценности (1400-1500 ккал).
3. Есть следует маленькими порциями, 4-5 раз в день.
4. Последний ужин должен быть за 3 часа до сна.
5. Ограничение приема поваренной соли, не более 2 гр. сутки, а в определенных случаях и менее 1 гр.
6. Пищу не досаливать.
7. Не держать солонку на столе.
8. Для определения количества NaCl в продуктах необходимо использовать указания на упаковке и список продуктов с данными о содержании в них соли.
9. Постоянно следить за объемом употребляемой жидкости. В сутки следует выпивать от 1,5 до 2 литров жидкости. При необходимости (по рекомендации врача) ограничивается количество жидкости (до 800 мл – 1 л в сутки).
Обязательно придерживаться списка запрещенных и разрешенных при ХСН продуктов:
Запрещены:
Разрешены:
Крепкий черный чай, кофе, какао,
пряные и копченые продукты,
консервы, острые или соленые закуски, крепкие мясные и рыбные бульоны,
жареное мясо, жирная рыба, свиное сало, бараний и говяжий жиры,
а также продукты, вызывающие метеоризм (капуста, бобовые)
Молочные и молочнокислые продукты, сливочное масло, яйца (в любом виде), нежирное отварное мясо и рыба,
супы (на слабом мясном бульоне или молочные, овощные, фруктовые), рассыпчатые каши, пудинги, запеканки, макаронные блюда, компоты и кисели. Особенно полезны ягоды и фрукты, богатые калием.
В рацион должны быть включены продукты, богатые калием: курага, урюк, изюм, бананы, печеный картофель и др.
Регулярные физические нагрузки
1. Виды физических нагрузок, их продолжительность и интенсивность подбираются врачом, в зависимости от выраженности сердечной недостаточности и других факторов после проведения соответствующего теста.
2. Стараться заниматься в одно и то же время суток.
3. Рекомендуется начинать нагрузку в медленном темпе и увеличивать ее постепенно.
4. Планировать период покоя до и после физической нагрузки во избежание чрезмерной усталости.
5. Никогда не следует выполнять физические упражнения сразу после еды, на полный желудок.
6. Любая физическая нагрузка или активность должна быть немедленно прекращена при появлении чувства усталости..
7. Не делать упражнения, которые вызывают боль в груди, головокружение, чувство дурноты или затрудненное дыхание. При появлении этих симптомов, а так же по любой причине плохого самочувствия, необходимо немедленно прервать упражнения.
8. Не проявлять физическую активность при чрезмерно жаркой или влажной, холодной или ветреной погоде.
9. Не проявлять физическую активность при лихорадке, инфекции или плохом самочувствии.
10. Не заниматься упражнениями, связанными с поднятием тяжестей и избегать контактных и соревновательных видов спорта.
11. Завершение физической нагрузки также должно быть постепенным, до приведения организма в состояние, близкое к исходному.
Симптомы, предвещающие обострение сердечной недостаточности
Необходимо незамедлительно обратиться к врачу при появлении следующих признаков ухудшения сердечной недостаточности:
1. Увеличение веса на 1 кг в день или на 2,5 кг за 3-4 дня.
2. Появление отеков на ногах, лодыжках, руках или увеличение живота.
3. Нарастание одышки или увеличение кашля.
4. Появление ощущение слабости, головокружения или обмороков.
5. Появление чувства усталости чаще, чем обычно. Нарастание усталости, не проходящее в покое, или сохраняющееся на следующий день.
6. Появление боли, давления, чувства тяжести и дискомфорта в грудной клетке, плечевом поясе и т.д.
Визиты к врачу и обследования
1. Визиты к врачу и обследования должны проводиться на регулярной основе.
2. Целесообразно обсуждение с врачом вопроса о вакцинации против гриппа и гепатита В.
3. Обсуждение с врачом необходимости и возможности приема витаминов и биодобавок.
Дополнительные рекомендации
1. Желательно избегать чрезмерного эмоционального напряжения.
2. Усталость может появиться даже после небольшой физической нагрузки (умывание, прием пищи). При ее появлении необходим отдых.
3. Избегать инфекционных и простудных заболеваний и обязательно использовать маску.
4. Избегать посещения сауны и бани.
5. Необходим контроль за частотой стула. При отсутствии стула более 2 дней, необходимо предпринять меры, предварительно проконсультировавшись с лечащим врачом.
6. Прием спиртных напитков свести к минимуму: до 20 мл. этанола в сутки.
7. Алкоголь строго запрещен больным с алкогольными кардиомиопатиями.
8. Наиболее безвредным является прием красного вина (не более 1 бокала в день).
9. Необходимо избегать объемных перегрузок (пиво).
10. Курение строго и абсолютно не рекомендуется всем пациентам с ХСН,
11. Необходимо приложить максимальные усилия к тому, чтобы бросит курить.
12. Не рекомендуется пребывать в условиях высокогорья, высоких температур, влажности.
13. Желательно проводить отпуск в привычной климатической зоне.
14. При выборе транспорта предпочтение должно отдаваться непродолжительным (до 2-2,5 часов) авиационным перелетам.
15. При любой форме путешествий противопоказано длительное вынужденное фиксированное положение. Специально рекомендуется вставание, ходьба или легкая гимнастика каждые 30 минут.
Все рекомендации направлены на улучшение самочувствия и нормализацию работы сердца. Их выполнение день за днем поможет сердцу, убережет его от лишних нагрузок и в результате улучшится самочувствие. А с улучшение самочувствия придет хорошее настроение и радость жизни.
Для информации:
http://www.heartfailurematters.org – первый образовательный веб-сайт, предназначенный для людей, страдающих сердечной недостаточностью, их родственников, и членов семей. Сайт разработан кардиологами, участковыми врачами и другими медицинскими работниками, членами ассоциации по сердечной недостаточности Европейского общества кардиологов.
Острая сердечно-сосудистая недостаточность
Серде́чная недоста́точность — комплекс расстройств, обусловленных, главным образом, понижением сократительной способности сердечной мышцы. Возможен летальный исход от острой сердечной недостаточности, особенно в случае неоказания медицинской помощи. Хроническая сердечная недостаточность — обычно терминальное заболевание.
Содержание
Возникает при перегрузке и переутомлении сердца (вследствие артериальной гипертонии, пороков сердца и др.), нарушении его кровоснабжения (инфаркт миокарда), миокардитах, токсических влияниях (например, при базедовой болезни) и т. д.
Застой крови, поскольку ослабленная сердечная мышца не обеспечивает кровообращения. Преимущественная недостаточность левого желудочка сердца протекает с застоем крови в малом круге кровообращения в крови скапливается большое количество углекислого газа. (что сопровождается не только одышкой, цианозом, но кровохарканьем и т. д.), а правого желудочка — с застоем в большом круге кровообращения (одышка, отёки, увеличенная печень). В результате сердечной недостаточности возникают гипоксия органов и тканей, ацидоз и другие нарушения метаболизма.
Острая сердечная недостаточность (ОСН), являющаяся следствием нарушения сократительной способности миокарда и уменьшения систолического и минутного объёмов крови, проявляется крайне тяжелыми клиническими синдромами: кардиогенным шоком, отеком лёгких, острой почечной недостаточностью.
Острая сердечная недостаточность чаще бывает левожелудочковой и может проявляться в виде сердечной астмы, отёка лёгких или кардиогенного шока.
В зависимости от результатов физикального исследования определяются классы по шкале Killip:
- I (нет признаков СН),
- II (слабо выраженная СН, мало хрипов),
- III (более выраженная СН, больше хрипов),
- IV (кардиогенный шок, систолическое артериальное давление ниже 90 мм рт. ст)
Классификация по В.Х. Василенко, Н.Д. Стражеско, Г.Ф.Ланга. [ править | править вики-текст ]
Согласно этой классификации в развитии хронической сердечной недостаточности выделяют три стадии:
- I ст. (HI) начальная, или скрытая недостаточность. которая проявляется в виде одышки и сердцебиения только при значительной физической нагрузке, ранее не вызывавшей её. В покое гемодинамика и функции органов не нарушены, трудоспособность несколько понижена.
- II стадия — выраженная, длительная недостаточность кровообращения, нарушение гемодинамики (застой в малом круге кровообращения) при незначительной физической нагрузке, иногда в покое. В этой стадии выделяют 2 периода. период А и период Б.
- Н IIА стадия — одышка и сердцебиение при умеренной физической нагрузке. Нерезкий цианоз. Как правило, недостаточность кровообращения преимущественно по малому кругу кровообращения: периодический сухой кашель, иногда кровохарканье, проявления застоя в лёгких (крепитация и незвучные влажные хрипы в нижних отделах), сердцебиение, перебои в области сердца. В этой стадии наблюдаются начальные проявления застоя и в большом круге кровообращения (небольшие отеки на стопах и голени, незначительное увеличение печени). К утру эти явления уменьшаются. Резко снижается трудоспособность.
- Н IIБ стадия — одышка в покое. Вся объективная симптоматика сердечной недостаточности резко усиливается: выраженный цианоз, застойные изменения в лёгких, длительные ноющие боли, перебои в области сердца, сердцебиение; присоединяются признаки недостаточности кровообращения по большому кругу кровообращения, постоянные отеки нижних конечностей и туловища, увеличенная плотная печень (кардиальный цирроз печени), гидроторакс, асцит, тяжёлая олигурия. Больные нетрудоспособны.
- III стадия (Н III) — конечная, дистрофическая стадия недостаточности. Кроме нарушения гемодинамики, развиваются морфологически необратимые изменения в органах (диффузный пневмосклероз, цирроз печени, застойная почка и др.). Нарушается обмен веществ, развивается истощение больных. Лечение неэффективно.
Лечение острой сердечной недостаточности [ править | править вики-текст ]
Острая сердечная недостаточность требует принятия экстренных мер по стабилизации кровообращения (гемодинамики). В зависимости от причины, вызвавшей недостаточность кровообращения принимают меры, направленные на повышение (стабилизацию) артериального давления, нормализацию сердечного ритма, купирование болевого синдрома (при инфарктах). Дальнейшая стратегия подразумевает лечение заболевания, вызвавшего недостаточность.
Лечение хронической сердечной недостаточности [ править | править вики-текст ]
Целями лечения ХСН являются нормализация сократительной способности миокарда, его ритма, стабилизация гемодинамических показателей (пульс, давление), выведение избытка жидкости (отеки). Крайне важными являются немедикаментозные средства: ограничение жидкости и соли, диета, направленная на нормализацию массы тела, соответствующая физическая нагрузка.
Из медикаментов для лечения ХСН применяются:
- Сердечные гликозиды — улучшают сократительную способность миокарда.
- Ингибиторы АПФ — комплексное воздействие на сердечно-сосудистую систему, снижение АД, уменьшение кардиологического риска.
- Мочегонные (диуретики) — выведение избытка жидкости, снижение АД.
- Нитраты — уменьшение преднагрузки на сердце, купирование стенокардических болей.
В случае тяжелой ХСН прибегают к высокотехнологичным методам лечения: методы реваскуляризации миокарда, пересадка сердца.
БАДы и недоказанные методики [ править | править вики-текст ]
Важнейшими звеньями патогенеза хронической сердечной недостаточности являются нарушения внутриклеточного метаболизма макроэнергетических соединений и активизация свободно-радикальных реакций, что запускает каскад процессов, ведущих к прогрессированию сердечной недостаточности. Именно дефицит энергетического обеспечения миокарда обуславливает эффективность использования препаратов коэнзима Q10 в комплексной терапии этого тяжёлого хронического заболевания[1].
Эффективность данного подхода продемонстрирована в многочисленных клинических исследованиях[2][3][4][5].
Есть данные, что флавоноиды, содержащиеся в шоколаде могут улучшать эндотелиальную функцию у больных ХСН [6]. В исследовании пациентам предлагалось принимать 2 плитки какао-содержащего шоколада в день в течение 4 недель. Результат показал, что как в коротком периоде, так и при длительном приеме это улучшает показатели эндотелий-зависимой растяжимости брахиальной артерии, в отличие от приема плацебо (шоколад без какао), при котором этого эффекта не наблюдалось. Эффект был связан с угнетением тромбоцитарной функции под влиянием флавоноидов шоколада. Но не все исследования показали положительный эффект. Поэтому использование препаратов коэнзима Q10 возможно только по согласованию с врачом в дополнение к стандартной терапии.[7] То же самое относится даже к таурину, хотя врачи иногда наблюдают полное излечение при приёме таурина. Действительно, в меньшинстве случаев сердечная недостаточность может быть следствием дефицита различных химических элементов, аминокислот, пептидов и т. д. и тогда больному помогает их приём, хотя избыток этих веществ тоже может быть очень опасен, в связи с чем обязательно согласование с врачом, который может назначить предварительные исследования, но чаще всего ХСН является исходом ИБС, артериальной гипертензии, кардиомиопатий, не только идиопатических, но, в том числе, связанных с приёмом наркотических веществ, включая алкоголь, анаболических стероидов и самолечением, поэтому различные экспериментальные терапии обычно не помогают.
- ↑ Кравцова Л. А. Березницкая В. В. Школьникова М. А. Применение коэнзима Q10 в кардиологической практике. // Российский вестник перинаталогии и педиатрии. 2007;5:51-8.
- ↑ Munkholm H, Hansen HHT, Rasmussen K. Coenzyme Q10 treatment in serious heart failure. Ann Intern Med 1999;9:285-9.
- ↑ Sander S, Coleman CI, Patel AA, Kluger J, White CM. The impact of coenzyme Q10 on systolic function in patients with chronic heart failure. J Card Fail 2006;12:464-72.
- ↑ Soja AM, Mortensen SA. Treatment of congestive heart failure with coenzyme Q 10 illuminated by meta-analyses of clinical trials. Mol Aspects Med 1997;18:s159-68
- ↑ W.V. Judy, J.H. Hall, P.D. Toth and K. Folkers, Double blind-double crossover study of coenzyme Q10 in heart failure, in: Biomedical and Clinical Aspects of Coenzyme Q, (Vol. 5), K. Folkers and Y. Yamamura, eds, Elsevier, Amsterdam, 1986, pp. 315—323
- ↑ Andreas J. Flammer; Isabella Sudano; et al. Cardiovascular Effects of Flavanol-Rich Chocolate in Patients With Heart Failure
- ↑ Coenzyme Q10 | University of Maryland Medical Center
Болезни сердечно-сосудистой системы (I00—I99) Артериальная гипертензияИшемическая болезнь сердцаЦереброваскулярные болезниЛёгочная патологияПерикардЭндокард/ Клапаны сердцаМиокардПроводящая система сердцаДругие болезни сердца Артерии, артериолы, капиллярыВены, лимфатические сосуды,