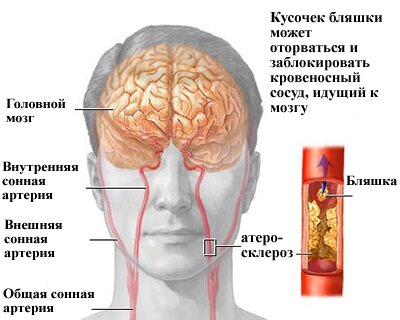
Показания к тромболитической терапии. Ведение пациентов с инсультом.
Показана ли тромболитическая терапия.
Тромболитическая терапия должна проводиться только в специализированных отделениях. На практике тромболитическую терапию удается провести только у небольшой части больных. Показания к ее проведению:
— Имеется возможность начать лечение в первые 3 ч от появления симптомов (включая время, необходимое для проведения КТ).
— Гемипарез или другой отчетливый неврологический дефицит.
Противопоказания.
— Кровоизлияние в мозг.
— Обширная зона ишемического поражения мозга по данным КТ (является маркером риска геморрагической трансформации инфаркта мозга).
— Выраженная артериальная гипертензия или другие общие противопоказания для проведения тромболитической терапии.
Какова локализация инсульта.
Ориентируйтесь на клинические признаки.
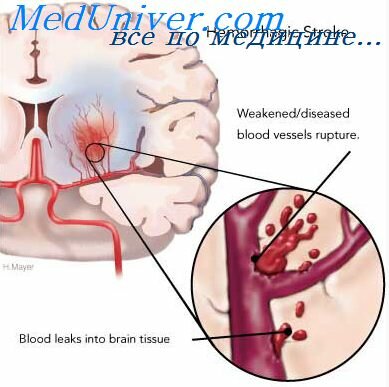
Необходима ли экстренная КТ.
КТ должна быть выполнена экстренно, если:
— Предполагается проведение тромболитической терапии.
— Имеются признаки черепно-мозговой травмы.
— Пациент принимает варфарин или имеет склонность к кровотечениям.
— Имеется прогрессирующее ухудшение сознания (следует подумать о нейрохирургическом вмешательстве с целью удаления гематомы или устранения обструктивной гидроцефалии).
— Имеются подозрения на менингит, энцефалит или абсцесс мозга.
— Диагноз инсульта сомнителен.
У других пациентов с подозрением на инсульт КТ следует выполнить в течение 48 ч.
Необходимо исключить следующие заболевания.
— Субарахноидальное кровоизлияние.
— Гематому мозжечка.
— Кардиогенную тромбоэмболию.
— Расслоение сонной или позвоночной артерий (предшествовала ли развитию симптоматики травма шеи, даже незначительная, или ишемический инсульт сочетается с краниоцер-викальной болью на стороне поражения, синдромом Гор-нера или пульсирующим шумом в ушах; при наличии подозрений обсудите дальнейшую тактику с невропатологом).
— Вазоокклюзионный криз при серповидно-клеточной анемии.
— Васкулит (например, артериит сосудов головы, СКВ).
Что делать дальше.
Для улучшения исхода инсульта было опробовать множество схем лечения, но кроме оказания помощи в специализированном отделении, приема аспирина и тромболитической терапии, эффективность других методов лечения не была доказана. Если нет возможности сразу госпитализировать пациента в специализированное отделение, после стабилизации состояния его следует перевести туда для дальнейшего лечения и реабилитации.
Аспирин при ишемическом инсульте.
Назначьте по 300 мг ежедневно (внутрь, через назогастральный зонд или ректально) в течение 14 дней, затем 75—150 мг ежедневно.
Тщательный контроль водного баланса.
— Следует избегать как дегидратации (может вызвать сгущение крови и ухудшение мозгового кровообращения), так и гипергидратации (возможно усиление отека мозга).
— Если пациент находится в сознании, проверьте, может ли он нормально проглотить небольшое количество воды в положении сидя. При положительном результате пробы жидкость можно давать через рот.
— При нарушении сознания, отсутствии или слабой выраженности рефлекторного кашля или невозможности приема воды через рот пероральную регидратацию назначать не следует. Начните внутривенную или подкожную инфузию (обычно 2 л/сут) или установите тонкий назогастральный зонд.
— В первые 24 ч заболевания используйте 0,9 % раствор хлорида натрия. Введения глюкозы следует избегать, так как повышение содержания глюкозы в крови может ухудшить прогноз.
Питание.
Если пациент не способен нормально глотать через 4 дня после инсульта, установите тонкий назогастральный зонд для кормления. Если глотание не восстановилось через 2 недели после инсульта, кормление можно осуществлять через чрескожную гастростомическую трубку.
Оглавление темы «Неотложная помощь при неврологической патологии.»: