Статья Блокада передней ветви левой ножки пучка Гиса
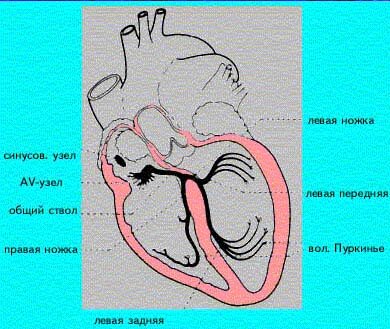
Ножки пучка Гиса являются элементом проводящей системы сердца. Они отвечают за проведение электрического возбуждения по желудочкам сердца. Пучок Гиса разделяется на заднюю ножку пучка Гиса и две передних: левая передняя и левая задняя. Задняя ветвь идет вниз, она толще остальных и является как–бы продолжением общего ствола, далее от общего ствола отделяется вначале правая, а затем и левая передняя ветвь (отвечает за передне–левый отдел межжелудочковой перегородки и передне–боковую стенку левого желудочка). Задняя ветвь отвечает за задне–левый отдел межжелудочковой перегородки и заднюю (нижнюю) стенку левого желудочка. Между передней и задней ветвями левой ножки пучка Гиса имеется сеть анастомозов.
Исходя из строения ветвей пучка Гиса различают однопучковые, двухпучковые и трехпучковые блокады. При любом виде однопучковой блокады комплекс QRS расширен незначительно, его ширина остаётся в пределах верхней границы нормы или слегка увеличивается (0,08 — 0,11 сек.) При блокаде правой ножки Гиса, однако, он может быть расширен до 0,12 сек. и более.
Причины
Передний или передне–боковой инфаркт миокарда, кардиосклероз, заболевания, сопровождающиеся выраженной гипертрофией левого желудочка (артериальная гипертензия, аортальные пороки сердца, недостаточность митрального клапана; дефект межпредсердной перегородки, идиопатический кальциноз проводящей системы сердца, миокардит,кардиомиопатия, миокардиодистрофия
Классификация
Симптомы
При такой патологии нарушается проведение возбуждения по передне–боковой стенке левого желудочка. Вначале по левой задней ветви пучка Гиса возбуждаются межжелудочковая перегородка и нижние отделы задней стенки, а затем (через 0,02 с) — переднебоковая стенка левого желудочка (по анастомозам системы волокон Пуркинье).
Блокада передней ветви левой ножки пучка Гиса — Нарушения ритма и проводимости сердца
Страница 27 из 37
10.4.3. Блокада передней ветви левой ножки пучка Гиса (БПВЛНПГ)
Блокада передней ветви левой ножки пучка Гиса (БПВЛНПГ) — самое частое (0,5—4,5%) нарушение внутрижелудочковой проводимости. Она чаще возникает в возрасте от 60 до 68 лет.
При остром инфаркте миокарда БПВЛНПГ наблюдается в 4—18% случаев. По нашим данным [Рейнгардене Д. 1975], частота блокады передней ветви левой ножки пучка Гиса при переднем инфаркте миокарда достигала 17%, при заднем—1,5%, в итоге — среди всех больных с различной локализацией инфаркта —у 9,85%.
Этиология. Самые частые причины БПВЛНПГ — это ИБС (63—85%), гипертоническая болезнь (12—20%) и аортальные пороки (4—10%). Если причиной БПВЛНПГ является острый инфаркт миокарда, то чаще передний и трансмуральный. На вскрытии или при коронарографии у больных с БПВЛНПГ, обусловленной острым инфарктом миокарда или хронической ИБС, обычно находят тромбоз или резкие изменения передней нисходящей артерии.
Реже БПВЛНПГ могут вызвать и другие причины: кардиомиопатия, болезнь Lev, хирургическая коррекция аортального стеноза, дефекта межжелудочковой перегородки, коллагенозы (склеродермия, дерматомиозит), атрофическая миотопия, прогрессирующая мышечная дистрофия, атаксия Фридрейха, гиперкалиемия, амилоидоз, саркоидоз сердца, гемохроматоз, различные врожденные дефекты сердца, миокардиты, левая селективная коронарография, ожирение, диабет.
Клиническая картина. БПВЛНПГ не имеет каких-либо специфических проявлений. При гемодинамических исследованиях функция левого желудочка обычно нормальная, после перенесенного инфаркта миокарда — может быть пониженной.
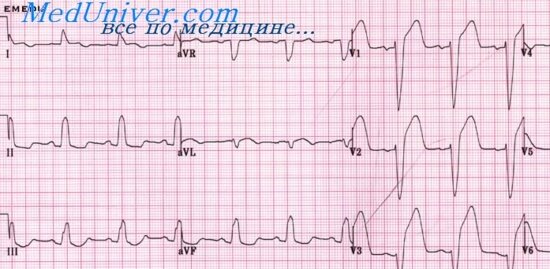
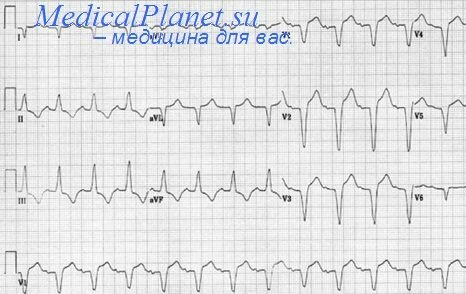
Диагностические ЭКГ-к р и т е р и и (рис. 42,Б): отклонение электрической оси влево; A QRS больше — 45°; глубокий зубец 5п, m.avF с тенденцией его появления и в отведениях Vs,6; небольшой зубец q1, аvl с тенденцией к уменьшению или исчезновению в отведениях Vs,6; небольшой зубец Гц, in.avF; продолжительность QRS нормальная или незначительно удлинена, по не более чем па 0,02 с.
Некоторые авторы [Castellanos D. et al. 1969] считают возможным диагностировать БПВЛНПГ при A QRS, равном — 30°. Считается, что более высокое отклонение электрической оси влево отражает более обширное повреждение левого переднего пучка. Появилось мнение, что можно ставить диагноз БПВЛНПГ и при отсутствии qt, avL зубцов. В этих отведениях в 8,1—27% случаев при БПВЛНПГ зубцы q могут быть не выражены.
Лечение. Блокада передней ветви левой ножки пучка Гиса в специальном лечении не нуждается. При необходимости проводят лечение основного заболевания.
Прогноз при БПВЛНПГ, не связанной с органическим заболеванием сердца, благоприятен. В других случаях прогноз решает не само нарушение внутрижелудочковой проводимости, а течение основного заболевания. БПВЛНПГ никогда не переходит в полную АВ блокаду, при электрофизиологических исследованиях всегда находят интервал Н—V нормальной продолжительности. У больных с БПВЛНПГ несколько чаще (в 2,4% случаев) развивается блокада правой ножки пучка Гиса. БПВЛНПГ редко (0,8%) переходит в блокаду левой ножки пучка Гиса. Если БПВЛНПГ появляется во время приступа стенокардии, это указывает на обструкцию передней нисходящей ветви и несет в себе угрозу развития острого инфаркта миокарда.
Прогноз БПВЛНПГ при остром инфаркте миокарда, по нашим данным, благоприятен, хотя мнения на этот счет противоречивы. Обычно БПВЛППГ не увеличивает летальности больных; не учащает возникновения нарушений сердечного ритма, никогда не переходит в полную АВ блокаду. Только сердечная недостаточность иногда возникает чаще в группе больных БПВЛНПГ. На отдаленный прогноз БПВЛНПГ не влияет.
Блокада передней ветви левой ножки — Аритмии сердца (4)
Страница 33 из 37
Этиология. Блокада передней ветви левой ножки (БПВЛН), не сопровождающаяся блокадой других ветвей, может развиваться в процессе старения без каких-либо признаков специфического заболевания сердца. Подобная аномалия проведения может возникнуть вследствие дефекта проведения в ПГ, ишемии, инфаркта передней стенки сердца, болезни Чагаса, склеродегенеративных изменений, кардиомиопатии, кальцификации створок аортального клапана [147], гиперкалиемии [93], миокардита, инфильтративных и дегенеративных процессов или травмы. У взрослых это нарушение обычно рассматривается как относительно доброкачественная аномалия, однако, по данным одного из исследований, больные с БПВЛН, подвергшиеся коронарной ангиографии в связи с подозрением на заболевание коронарных артерий, имели 50 % вероятность окклюзии (на 95 % или более) левой передней нисходящей коронарной артерии [148]. Иногда БПВЛН является врожденной, и ее выявление у младенцев часто указывает либо на дефект межпредсердной перегородки типа ostium primum
(обычно в сочетании с НБПН или БПН), либо на атрезию трехстворчатого клапана [149]. Однако БПН и БПВЛН могут быть и приобретенными дефектами проведения при ostium primum [150]. Блокада передней ветви левой ножки может наблюдаться у 5 % госпитализированных больных. При аутопсии сердца больных с БПВЛН выявляется фиброз в области разветвления ЛНП. В одном из исследований фиброз наблюдался всегда в передней ветви, но часто захватывал и волокна септальной и задней ветвей [151].
Клинические признаки. Изменения, связанные с блокадой передней ветви левой ножки, определяются влиянием сопутствующих заболеваний. Прогноз при БПВЛН зависит от возраста, в котором блокада возникла впервые, и от сопровождающей ее сердечной патологии. Существенного влияния БПВЛН на прогноз не отмечается, если блокада возникает в процессе старения (особенно у лиц старше 70 лет) в отсутствие явных заболеваний сердца. Вероятность ее прогрессирования до одновременной блокады двух ветвей составляет 7 %, а до полной поперечной АВ-блокады—3% [138]. Кроме того, наличие или возникновение БПВЛН не повышает смертности и не усугубляет течения острого инфаркта миокарда [106, 152].
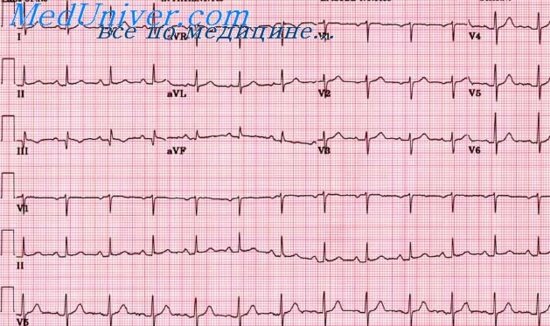
Электрокардиографические проявления. Изменения, связанные с БПВЛН, часто проявляются в большинстве из 12 ЭКГ-отведений (рис. 5.10; см. табл. 5.1 и 5.2). В отведениях II, III и aVF чаще всего наблюдаются комплексы rS, а в отведении I и aVL.—qR [153]. Такие глубокие терминальные зубцы S в отведениях II, III и aVF и терминальные зубцы R в отведении aVR почти всегда означают наличие блокады передней ветви даже в присутствии комплексов QS при инфаркте передней стенки сердца. В левосторонних грудных отведениях ?V4—V6 комплексы QRS приобретают бифазную форму типа RS, а в правосторонних грудных отведениях иногда появляются небольшие дополнительные зубцы Q [80, 154]. Таким образом, БПВЛН может имитировать боковой или переднесептальный инфаркт миокарда, а дополнительный начальный зубец г в нижних отведениях способен скрыть инфаркт нижней стенки сердца [25]. Ось сердца обычно находится между —30° и —90°, но может перемещаться в правый верхний квадрант на фронтальной плоскости вплоть до угла —110°. Зубцы R в отведениях I и aVF при БПВЛН имеют тенденцию к повышению, так что использование обычного диагностического критерия гипертрофии левого желудочка в этих отведениях нецелесообразно [25]. Зубцы Т в отведениях I и аVL могут быть инвертированными, а в отведениях II, III и aVL. — направленными вверх, что иногда скрывает инверсию зубцов Т в нижних отведениях, обусловленную другой патологией. Аналогичным образом возрастает направленность вверх зубцов Г в левых грудных отведениях, где комплексы QRS имеют бифазную форму. Сопутствующие изменения зубца T и сегмента ST помогают дифференцировать зубцы Q в правых грудных отведениях при переднесептальном инфаркте и зубцы Q, иногда появляющиеся в этих отведениях вследствие БПВЛН. Кроме того, зубцы Q, обусловленные инфарктом, часто бывают более широкими (> 0,04 с) и уплощенными.
Развитие БПВЛН сопровождается небольшим расширением комплекса QRS (в среднем он увеличивается на 25 мс). Чем сильнее выражено отклонение оси сердца влево, тем больше расширение комплекса QRS [155]. Задержка появления на ЭКГ дефлексии комплекса в отведении aVL (более 50 мс) и более продолжительное (на 10 мс) время возникновения начального отклонения в отведении аVL по сравнению с отведением Ve также используются в качестве критерия БПВЛН [156], как и смещение зубцов в первые 0,02 с вниз и вправо [157].
Блокада задней ветви левой ножки
Этиология. Блокада задней ветви левой ножки (БЗВЛН) может возникать изолированно (без блокады других ветвей) в результате хронического дегенеративного или фиброзного процесса специализированной проводящей системы желудочков, гиперкалиемии, миокардита, инфильтративных заболеваний, болезни Чагаса и, возможно, острого легочного сердца, а также вследствие ишемического процесса, затрагивающего собственно заднюю ветвь или, возможно, систему волокон Пуркинье либо рабочий миокард, для которого задняя ветвь обычно служит специализированным проводящим путем [158].
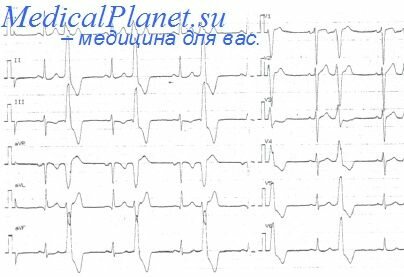
Электрокардиографические проявления. При блокаде задней ветви левой ножки ось сердца обычно отклоняется вправо так, что в отведении I и (часто) в отведении aVL, вольтаж зубца R оказывается сниженным, а зубец S бывает отрицательным и имеет большую амплитуду, тогда как в отведениях II, III и aVF отмечаются низкоамплитудный зубец Q и высокий зубец R (см. табл. 5.1 и 5.2). Такая картина напоминает инфаркт нижней стенки или же скрывает инфаркт боковой стенки сердца [25]. Однако некоторые исследователи считают, что отклонение оси сердца вправо — явление необычное и диагноз следует ставить на основании других описанных изменений, включающих уплощение начальной и конечной частей комплекса QRS, а также задержку начала зубца R в дефлексии более чем на 45 мс в отведении aVF [159]. В левосторонних грудных отведениях, таких как V5 и V6, иногда отмечаются бифазные комплексы QRS. В отведении V1 комплекс QRS в основном отрицательный, что позволяет исключить ГПЖ. Если БЗВЛН сопровождается появлением положительного комплекса QRS в отведении V1 из-за БПНП, диагноз ГПЖ следует исключать только на основании клинических данных. Если отклонение оси сердца вправо является результатом позиционных изменений, возникающих при хроническом заболевании легких, то зубцы R в отведениях II, III и aVF бывают невысокими (как это наблюдается при БЗВЛН) и вольтаж комплексов в большинстве из 12 отведений, как правило, снижен. У детей и молодых людей отклонение оси вправо часто является нормой, поэтому дифференциация ювенильных отклонений и изменений, связанных с БЗВЛН, затруднена.
Зубцы Т часто имеют большую направленность вверх в отведениях I и aVL, и эта тенденция может маскировать патологически небольшие или слегка инвертированные зубцы Т, появляющиеся в этих отведениях в отсутствие дефекта проведения. У больных с БЗВЛН иногда наблюдается инверсия зубцов Г в отведениях II, III и aVF, что может имитировать активный или ишемический процесс в задней стенке сердца.
Острое легочное сердце или переднебоковой инфаркт миокарда может вызвать изменения, аналогичные наблюдаемым при БЗВЛН. Таким образом, для точной диагностики БЗВЛН необходимы выяснение всех клинических корреляций и тщательное изучение других электрокардиографических данных.
Блокада септальной ветви левой ножки
Этиология. Блокада септальной ветви левой ножки (БСВЛН) была продемонстрирована анатомически [160, 161]; чаще всего она выявляется у больных с ишемической болезнью сердца, особенно при наличии стенокардии и дисфункции папиллярной мышцы. К другим этиологическим факторам относятся сахарный диабет и гипертрофическая кардиомиопатия. Нарушение проведения связано с фиброзом септальной ветви ЛНПГ [162].
Клинические признаки. Симптомы и признаки БСВЛН у больных определяются основным заболеванием. Если БСВЛН связана с дисфункцией папиллярной мышцы, часто выявляются систолические шумы.
Электрокардиографические проявления. В правых грудных отведениях четко определяются зубцы R [162], аналогичные наблюдаемым при «истинном» инфаркте задней стенки; или возможно появление зубцов Q в тех же отведениях [163].
Блокада правой ножки в сочетании с блокадой передней ветви левой ножки
Этиология. К основным причинам БПН с БПВЛН относятся склеродегенеративные поражения специализированной проводящей системы желудочков (преимущественно у пожилых людей) [147], ишемическая болезнь сердца [164], особенно инфаркт миокарда [165], захватывающий межжелудочковую перегородку, а также гипертензия [164] и болезнь Чагаса (в Южной Америке). Блокада правой ножки пучка Гиса с БПВЛН может наблюдаться как чисто врожденная аномалия [142, 166] или же в связи с прогрессирующей офтальмоплегией [167]. Существует также семейная форма, сопровождающаяся обмороками, при которой высока вероятность внезапной смерти [168—170]. Этот дефект проведения может быть также обусловлен травмой груди [171, 172], гиперкалиемией [93], миокардитом, поражением аортального клапана, кардиомиопатией или гранулематозным заболеванием желудочков, таким как саркоидоз [173]. При патологоанатомическом исследовании нередко обнаруживаются фиброз, кальцификация и жировые изменения в центральном фиброзном теле, в ПГ, проксимальных частях обеих ножек, в средней части ПН и волокнах передней ветви ЛН (3, 10, 22, 174, 175]. Нарушение проведения может также возникать в результате хирургической коррекции тетрады Фалло или ДЖП. Внутрисердечные определения времени проведения в правом желудочке показывают, что наличие БПН с БПВЛН в этих условиях указывает на повреждение специализированной проводящей системы, тогда как присутствие только БПН отражает лишь вызванное операцией повреждение периферических волокон системы Пуркинье [176]. БПН с БПВЛН, возникшая вследствие хирургической операции, является угрожающим признаком и требует имплантации постоянного пейсмекера [177]; однако при отсутствии признаков постоянной или транзиторной блокады всех трех ветвей левой ножки [178] прогноз может быть благоприятным даже без применения искусственного водителя ритма, по крайней мере в течение нескольких лет [179]. В отсутствие постоянной или транзиторной АВ-блокады, по-видимому, не отмечается повышения смертности как при наличии хронического заболевания коронарных артерий, так и без него [58].
Клинические признаки. Объективное исследование при БПН с БПВЛН может обнаруживать то же изменение сердечных шумов, которое наблюдается при изолированной БПН, т. е. расширение второго тона сердца. Фонокардиограмма, запись пульсации в сонной артерии и кардиограмма показывают позднее начало и медленное развитие фазы изгнания крови из желудочков [180]. Короче говоря, данные объективного исследования соответствуют этиологии заболевания. Частота прогрессирования хронической БПН с БПВЛН до АВ-блокады более высокой степени составляет 10 % [181] или более [182] у больных, наблюдавшихся в течение различных периодов времени, и 19 % — при 5-летнем наблюдении [58]. При наличии органического заболевания сердца частота прогрессирования до АВ-блокады более высоких степеней варьирует от 14 до 100 % [72, 183, 184]. БПН с БПВЛН, возникающая во время острого переднесептального инфаркта, значительно изменяет прогноз выживаемости больного после острой фазы [185], особенно если интервал H—V на гистограмме увеличен [186]. Может развиться полная АВ-блокада, и, поскольку одновременная блокада двух ветвей свидетельствует о поражении обширного участка миокарда, вероятность кардиогенного шока у таких больных выше, чем без блокады двух ветвей. Использование искусственного трансвенозного водителя ритма может не повлиять на выживаемость больных с острым переднесептальным инфарктом, осложненным БПН с БПВЛН. Однако большинство клиницистов-кардиологов рекомендуют в такой ситуации использовать временный трансвенозный пейсмекер [187], даже если БПН наблюдалась и до инфаркта [106]. Если блокада двух ветвей предшествует острому инфаркту миокарда, то смертность в течение первого года составляет 65 %, хотя внезапная смерть маловероятна [43]. Если дефект внутрижелудочкового проведения не исчезает [187—189] и особенно если наблюдаются кратковременные эпизоды АВ-блокады II или III степени [189—191], то постоянный водитель ритма способен продлить жизнь больного [191—193]. Эти рекомендации пригодны (в меньшей степени) и в случае развития БЛН или изолированной БПН (без БПВЛН); в случае же острого инфаркта миокарда, сопровождающегося изолированной БПВЛН или БЗВЛН без блокады правой ножки, они, вероятно, неприемлемы.
Прогноз у бессимптомных амбулаторных больных с хронической БПН и БПВЛН благоприятный [194], тогда как госпитализированные больные с аналогичными нарушениями имеют высокий риск внезапной смерти или развития полной АВ-блокады [195], особенно если интервалы Н—Q значительно увеличены [186, 196]. Хотя существует определенная корреляция между увеличением интервалов Р—R и длинными интервалами Я—Q [197], при БПН с БПВЛН большинство интервалов H—Q сопровождаются нормальными интервалами Р—R [198]. У больных с БПН, БПВЛН и большими интервалами Н—Q вероятность наличия более серьезного заболевания сердца с присоединением кардиомегалии и сердечной недостаточности выше, чем у больных с нормальными интервалами Н—Q [199]. Достоверные данные о том, что имплантация пейсмекеров больным с хронической БПН и БПВЛН изменяет риск внезапной смерти (за исключением случаев АВ-блокады II степени), отсутствуют. Например, причиной смерти многих больных с болезнью Чагаса и блокадой ножки пучка Гиса является скорее фибрилляция желудочков, нежели АВ-блокада [200]. У больных с БПН и БПВЛН без сердечных симптомов развитие Н—Q -блокады II степени при частой стимуляции предсердий [100] или во время анестезии [54, 201] вряд ли возможно, если такая блокада не наблюдалась раньше; правда, описан один случай возникновения транзиторной АВ-блокады во время интубации у больного 44 лет с БПН и БПВЛН [202]. Одна группа исследователей сообщила о 12 % 3-летней смертности в результате сердечно-сосудистой патологии у больных с блокадой двух ветвей [98]. Другие исследователи показали, что вероятность внезапной смерти больных с БПН, БПВЛН и с удлиненными интервалами Н—Q снижается при использовании постоянных водителей ритма [203], тогда как, по данным группы, отметившей высокую частоту внезапной смерти (10 % — в течение первого года, 13 % — в течение второго и 16 % —в течение третьего) больных с хронической блокадой двух ветвей, смерть
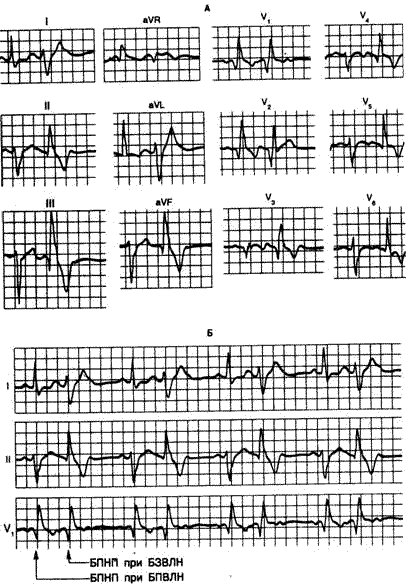
Рис. 5.11. Электрокардиограмма в 12 отведениях (А): в каждом отведении две Р-волны проводятся и одна Р-волна блокируется. (Бигеминия лучше всего видна на записях, представленных на фрагменте Б.)
Фрагмент А: первый из каждой пары комплексов QRS имеет признаки блокады правой ножки пучка (БПНП) при блокаде передней ветви левой ножки (БПВЛН). Второй из каждой пары комплексов QRS указывает на БПНП при блокаде задней ветви левой ножки (БЗВЛН). Зубцы Q обоих комплексов в правых грудных отведениях указывают на переднесептальный инфаркт миокарда. Однако в отведениях
II, III и aVL. зубцы Q присутствуют только во втором из каждой пары комплексов, свидетельствуя о том, что БЗВЛН имитирует инфаркт задненижней стенки или же что БПВЛН может скрыть эту патологию. Итак, здесь имеет место постоянная БПНП и блокада 3:1 в передней и задней ветвях левой ножки, однако не одновременная, а со смещением в один цикл, что вызывает альтерацию формы QRS и АВ-блокаду 3:2.
в описанных случаях была вызвана скорее фибрилляцией желудочков, нежели АВ-блокадой.
Электрокардиографические проявления. Блокада правой ножки пучка Гиса и БПВЛН по-разному изменяют форму комплексов QRS и зубцов Т, которые иногда накладываются друг на друга (рис. 5.11; см. табл. 5.1 и 5.2). В отведениях I и aVL. обычно отмечаются высокий зубец Т и терминальный уплощенный зубец S, а небольшой зубец Q может присутствовать или отсутствовать. В отведениях II и aVF обычно наблюдаются низкоамплитудные зубцы R и глубокие, расширенные зубцы S. В отведении II, а иногда и в отведениях II и aVF выявляется низкоамплитудный зубец R, а также глубокий и расширенный зубец S или глубокий зубец S и терминальный уплощенный зубец R. Зубцы Т в отведениях I, aVL, а иногда и в отведениях II, III и aVF нередко более направлены вверх, что может скрывать небольшие или инвертированные зубцы Т, которые местами могут присутствовать. В отведении V1, а иногда и в отведениях V2 и V3 отмечается терминальный уплощенный зубец R. В этих отведениях часто происходит инверсия зубца Т, что иногда имитирует переднесептальную ишемию. Правые грудные отведения могут также обнаруживать небольшой зубец Q, а также высокий, расширенный и уплощенный зубец R или R’ с инвертированным зубцом T ; в этом случае диагноз недавнего переднесептального инфаркта миокарда исключается на основании других клинических или электрокардиографических данных, таких, как наличие только узких зубцов Q или исчезновение БПН и БПВЛН одновременно с переднесептальными зубцами Q и инверсией зубца Г. Желудочковые комплексы в левых грудных отведениях являются двухфазными с уплощенными терминальными зубцами S. Ось сердца во фронтальной плоскости, определенная на основании вольтажа зубцов R и S, отклонена влево.