А. Врожденные пороки развития органов и
Пороки последа
11. Прочие пороки
Б. Множественные врожденные пороки:
Хромосомные синдромы
Генные синдромы
Синдромы, обусловленные экзогенными
факторами (многофакторные)
Синдромы неустановленной этиологии
Множественные пороки неуточненные
Основные принципы взаимосвязи между воздействием на плод каких-либо факторов и формированием порока:
— Специфичность тератогена. Тератогенный фактор (ТФ) вызывает возникновение специфических ВПР или пороков определенного типа.
— Время воздействия ТФ. Существуют терминационные периоды для различных органов и систем, и только воздействие в этот критический период приведет к формированию ВПР соответствующего органа, системы или ряда систем, если терминационные периоды совпадают.
— Доза тератогена. Для многих ТФ существует порог концентрации, ниже которого
статистическая вероятность тератогенного эффекта ничтожно мала.
— Генетическая конституция матери и плода во многом определяет устойчивость к воздействию ТФ (например, только у 11% матерей, принимавших во время беременности дифенилгидантоин, развился гидантоиновый синдром плода).
Выделяют тератогенные факторы биологической (инфекционной), физической и химической природы.
* Среди биологических факторов значительная роль принадлежит инфекционным агентам (особенно ТОRCH -инфекциям ):
— токсоплазмоз — нарушение роста плода и развития мозга;
— сифилис — нарушение роста плода, развитие мозга и скелета;
— вирус краснухи — вызывает катаракту, глухоту, задержку умственного развития, ВПС;
— цитомегаловирус — нарушение роста плода, аномалии ссо стороны ЦНС, иногда
только потеря слуха;
— вирус герпеса — обычно не вызывает пороков, ноо при пренатальном заражении
может привести к развитию энцефалита новорожденных.
* Химические вещества и медицинские препараты:
— Алкоголь — нарушает рост плода, приводит к развитию аномалий головного мозга, лицевого дисморфизма, ВПС (у 30-40% детей от матерей, часто употребляющих алкоголь во время беременности, развивается алкогольный синдром плода. Частота в популяции 1-2:1000 новорожденных).
— Гидантоин — нарушение рроста плода, развитие аномалий скелета и ЦНС
(гидантоиновый синдром).
— Талидомид — пороки развития конечностей и расщелины неба.
— Ретиноевая кислота — ВПР головного мозга, уха и сердца.
— Тетрациклин — образование темных пигментных пятен на поверхности зубов.
— Варфарин — кровотечения, атрофии зрительной системы (варфариновый синдром).
— Другие препараты — антиконвульсанты, антикоагулянты, антитиреоидные препараты, химиопрепараты, йодсодержащие вещества, свинец, литий, ртуть, противозачаточные препараты.
* Радиационные воздействия — ТФ, который может вызывать ВПС, нарушая деление клеток и органогенез. Преимущественно поражается нервная система и череп (микро- и гидроцефалия), глаза (катаракта, колобома).
* Метаболические нарушения у матери:
— при сахарном диабете — 10-15% риск возникновения у детей ВПР сердца, скелета, ЦНС.
Основной ТФ — гипергликемия.
— при фенилкетонурии — почти всегда формируются ВПС и дефекты ЦНС.
Основной ТФ — избыточная концентраация метаболитов фенилаланина.
* Механические воздействия на плод
— внутриматочные (неправильное анатомическое строение матки, внутриматочные опухоли или фибромы) — ограничивают движения и рост плода, что может прривести к развитию ягодичного предлежания, деформаций лица, вывиха бедра, косолапости. При маловодии может возникнуть гипоплазия легких, деформации лица и др. аномалии (синдром Поттер).
— внешние — способствуют развитию нарушений кровоснабжения плода, образованию складок амниотического мешка (амниотические сращения — тяжи Симонара), результатом чего может стать гипоплазия конечностей или поперечные ампутации (амниотические перетяжки).
Приводим краткое описание основных ВПР (с кодами МКБ-10, Класс XVII).
• Анэнцефалия — полное или частичное отсутствие головногоо мозга, костей свода черепа и мягких тканей. При этом поверхность головы образует беспорядочная масса кистозно измененной соединительной ткани с элементами нервной, покрытая прозрачной мембраной. Частота — 3,3:10 000 новорожденных. Q00-Q00.0.
• Спинномозговая грыжа (spina bifida) — выпячивание мозговых оболочек, корешков и вещества спинного мозга через отверстие, образованное в результате незаращения позвоночника (аплазия дужек и остистых отростков различного числа позвонков). Наиболее частая локализация — пояснично-крестцовый отдел, редкая — в шейном отделе.
Спинномозговые грыжи классифицируются в зависимости от степени дефекта и содержимого грыжевого выпячивания:
— менингоцеле — выбухание в дефект позвоночника только оболочек спинного мозга,
содержащих ликвор.
— миеломенингоцеле — вовлечение спинного мозга, при этом он недоразвит, с участками глиоза, расширенным центральным каналом.
— полный рахизхиз — расщелина позвонков с дефектом мозговых оболочек и мягких покровов. Грыжевое выпячивание отсутствует, спинной мозг лежит в области дефекта открыто и имеет вид деформированной тонкой пластинки или желоба.
Частота порока — 6,6:10 000 новорожденных. Q05 .
Не учитывается spina bifida occulta — самая легкая форма порока, проявляющаяся ограниченным втягиванием кожи, гематомами, родимыми пятнами, ростом волос над пораженным участком позвоночника.
* Энцефолоцеле — черепно-мозговые грыжи, которые обычно располагаются в местах соединения костей черепа: между лобными костями, теменной и височной, теменных и затылочных костей и т.д. Дефект может иметь разные размеры — от неизменяющих нормальную конфигурацию черепа до значительных, когда в отверстие проникает большая часть головного мозга. Различают две основные формы черепно-мозговых грыж:
— менингоцеле (см. выше).
— менингоэнцефалоцеле .
Частота порока — 1,1:10 000 новорожденных. Q01 .
* Гидроцефалия врожденная (врожденная водянка головного мозга) — расширение
желудочков мозга и субарахноидальных пространств за счет избыточного количества цереброспинальной жидкости. При этом увеличивается окружность черепа (до 80-100 см в диаметре), нарушается пропорция головы и тела (в норме окружность головы на 2 см больше, чем окружность груди), отмечается расхождение швов и увеличение размеров родничка.
Частота порока — 3,9:10 000 новорожденных. Q03 .
* Микротия, анотия — аномалия развития ушной раковины. Наиболее тяжелая форма (анотия) — полное отсутствие ушной раковины и слухового канала. Порок обычно правосторонний. Частота -0,9:10 000. Q16 .
* Расщелина неба (“волчья пасть”) — расщелина мягкого и/или твердого неба (сообщение между полостью носа и ротовой полостью), расположенная по средней линии, без расщелины губы или альвеолярного отростка. Расщелина бывает полной (щель в мягком и твердом небе), частичной (щель только в мягком или твердом небе), сквозной или подслизистой.
Частота порока — 5,9:10 000 новорожденных. Q35 .
* Незаращение губы (“заячья губа)” — дефект тканей верхней губы, идущей от красной каймы к носу. Часто сопровождается незаращением неба и дефектом альвеолярного отростка. Различают одностороннюю (чаще левостороннюю) и двустороннюю расщелины губы с расщелиной или без расщелины неба. Частота — 8,3:10 000 новорожденных. Q36-Q37 .
* Транспозиция крупных сосудов — отхождение аорты от правого желудочка, легочной артерии — от левого. При отсутствии свободных шунтов (дефектов перегородок, открытого артериального протока) порок несовместим с жизнью. Включает различные степени транспозиций крупных сосудов и инверсию сердечных камер. Наиболее характерные клинические проявления — цианоз, одышка, сердечные шумы над дефектом, судороги. Чаще всего порок диагностируется на вскрытии. Частота — 3,2:10 000 новорожденных. Q20.3 .
* Гипоплазия левого сердца — летальный порок сердца, резкое недоразвитие левого желудочка в результате атрезии или стеноза аортального или митрального клапана или их комбинация. Смерть наступает в первые недели жизни. Диагноз устанавливается на вскрытии. Частота — 1,3:10 000 новорожденных. Q23.4 .
* Атрезия пищевода — сужение или непроходимость пищевода с трахеопищеводным свищом или без него. Существуют различные типы атрезии, однако в 90% случаев верхняя часть пищевода слепо заканчивается, а нижняя имеет соустье (фистулу) с трахеей. Клинически проявляется рвотой не створоженным молоком, приступами удущья и кашлем во время или после кормления ребенка.
Частота — 2,9:10 000 новорожденных. Q39-Q39.0-Q39.3 .
* Атрезия ануса — отсутствие анального отверстия и прямой кишки. Может включать в себя: отсутствие ануса (“неперфорированный анус”), отсутствие прямой кишки и/или анального канала или их сочетание.
Неперфорированный анус клинически проявляется слепо заканчивающимся углублением или выпячиванием пигментированной кожи. Пороки вышерасположенных отделов часто сопровождаются образованием фистул с уретрой, мочевым пузырем или влагалищем. При всех типах аноректальных атрезий дефекация невозможна. Без оперативного лечения порок несовместим с жизнью. Частота порока — 3,2:10 000 новорожденных. Q42.0-Q42.3 .
* Агенезия и дисгенезия почек — двустороннее или одностороннее отсутствие почек. Арения -несовместимый с жизнью порок, приводящий к смерти ребенка в течение первых часов после рождения. Частота пороков — 1,9:10 000 новорожденных. Q60-Q60.0- Q60.5 .
* Редукционные пороки конечностей — группа пороков, характеризующаяся значительным варьированием клинических проявлений: от отсутствия фаланги пальцев либо отдельных структур конечностей до отсутствия всей конечности — амелия. Различают следующие типы РПК:
— поперечные — все ВПР ампутационного типа, на любом уровне конечности, при этом дистальные отделы конечности отсутствуют.
— продольные — редукции компонентов конечности вдоль ее продольной оси (тибиальные или фибулярные части конечности редуцированы либо отсутствуют, дистальные отделы полностью или частично сохраняются. Наибоолее частая форма — радиальная аплазия (“лучевая косорукость”), часто с отсутствием большого пальца.
— интеркалярные — редукционный порок, при котором длинные кости средней части конечности либо значительно укорочены, либо отсутствуют.
Поперечные редукции чаще односторонние, продольные и интеркалярные — двусторонние.
Частота пороков — 5,6:10 000 новорожденных. Q71, Q72, Q73 .
* Диафрагмальные грыжи — перемещение органов брюшной полости в грудную вследствие дефекта в диафрагме. Различают истинную и ложную ДГ.
Истинная — грыжевое мешковидное выпячивание в грудную полость истонченной диафрагмы, листка брюшины и висцеральной плевры.
Ложная — грыжевой мешок отсутствует, а органы брюшной полости, перемещенные в грудную клетку через расширенное естественное отверстие (щель Бохдалека или Лоррея) или эмбриональный дефект в диафрагме, сдавливают легкие и органы средостения. Без оперативного лечения половина детей умирает на первой неделе жизни. Частота — 2,8:10 000 новорожденных. Q79.0, Q79.1 .
* Множественные врожденные пороки развития — представляют собой различные по этиологии, гетерогенные случаи пороков, локализованных в органах двух и более систем.
При диагностике исключают синдромы МВПР с известной этиологией (например, моногенные и хромосомные) Частота МВПР — 15,8:10 000 новорожденных. Q89.7 .
Раздел 7. Мультифакториальные заболевания.
Мультифакториальные заболевания (наследственно предрасположенные, многофакторные, — это большая и нозологически разнообразная группа болезней, развитие которых определяется взаимодействием определенных наследственных факторов (мутаций или сочетаний аллелей) и факторов среды. Этиология и патогенез данных болезней сложны, многоступенчаты и во многом еще неясны и, естественно, разные для каждой болезни.
Широкий генетический полиморфизм популяций человека обеспечивает генетическую уникальность каждого индивида, которая выражается не только в физических отличиях, способностях, характере, но и в реакциях организма на патогенные факторы внешней среды.
Болезни с наследственной предрасположенностью возникают у лиц с соответствующим генотипом (сочетание “предрасполагающих” аллелей) при провоцирующем действии факторов среды. Наследственная предрасположенность к болезни может иметь полигенную и моногенную основу. Соотносительная роль генетических и средовых факторов различна не только для данной болезни, но и для каждого больного.
С определенной долей условности мультифакториальные болезни можно разделить на:
1) врожденные пороки развития, 2) распространенные психические и нервные болезни,
3) распространенные болезни “среднего” возраста.
ВПР мультифакториальной природы — расщелина губы и неба, спинно-мозговая грыжа, стеноз привратника, анэнцефалия и черепно-мозговая грыжа, вывих бедра, гидроцефалия, гипоспадия, косолапость. Данные о частоте приведены в предыдущей главе.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
ВРОЖДЕННЫЕ ПОРОКИ РАЗВИТИЯ ПЛОДА
Надежда Зарецкая
ММА им. И. М. Сеченова,
акушер-гинеколог, к.м.н.
П оявление на свет ребенка с врожденными дефектами развития всегда ошеломляет семью; эта тема — одна из самых тяжелых в акушерстве. Супруги в первый момент испытывают ни с чем не сравнимый психологический шок, который затем переходит в чувство вины, им кажется, что у них уже никогда не будет здорового ребенка.
Следует сразу сказать, что ребенок с врожденными пороками может появиться на свет абсолютно в любой семье — молодой, здоровой, без вредных привычек, с нормально протекающей беременностью. По данным многолетней статистики, во всем мире около 5% детей рождается с врожденными заболеваниями.
Врожденные пороки развития плода можно разделить на две большие группы — наследственно обусловленные (то есть заложенные в генах и хромосомах, передающиеся по наследству) и собственно врожденные (приобретенные в ходе внутриутробного развития). Такое деление довольно условно, так как большинство дефектов развития вызываются сочетанием наследственной предрасположенности и неблагоприятного внешнего воздействия, представляя собой мультифакториальные аномалии.
Проблема врожденных пороков развития плода очень многообразна, изучением этого вопроса занимаются различные специалисты — генетики, неонатологи, эмбриологи, специалисты по дородовой (пренатальной) диагностике. Разобраться в причинах всегда бывает непросто.
НАСЛЕДСТВЕННО ОБУСЛОВЛЕННЫЕ ЗАБОЛЕВАНИЯ
В основе наследственно обусловленных заболеваний лежат мутации. Благодаря современным леденящим кровь триллерам, слово это вызывает сейчас у многих почти суеверный ужас. На самом деле латинское слово mutatio означает «изменение» — не более того. Мутация — это изменение наследственных свойств организма в результате перестроек в структурах, ответственных за хранение и передачу генетической информации. Заболевания, связанные с патологическими изменениями в хромосомах, обычно так и называют хромосомными заболеваниями . Под собственно наследственными заболеваниями понимают нарушения, обусловленные генными мутациями.
В приведенной ниже Таблице 1 перечислены в качестве примера лишь некоторые из совместимых с жизнью наследственных аномалий.
ПОРОКИ СЕРДЦА ВРОЖДЕННЫЕ
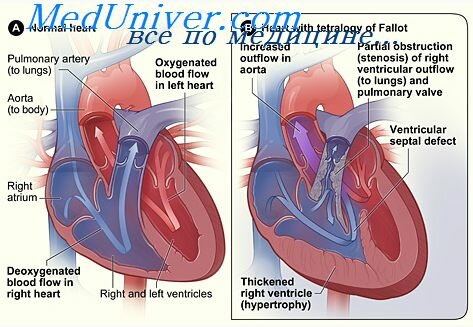
— дефекты развития сердца и крупных сосудов. Выделяют врожденные пороки, протекающие с выраженным цианозом (тетрада Фалло, комплекс Эйзенменгера, транспозиция больших сосудов) и без цианоза (дефект межжелудочковой перегородки, дефект межпредсердной перегородки, незаращение боталлова протока, стеноз устья легочной артерии, субаортальный стеноз, коарктация аорты).
Тетрада Фалло — сочетание сужения легочной артерии, дефекта межжелудочковой перегородки, транспозиции аорты с ее отхождением от обоих желудочков, гипертрофии правого желудочка. Этот порок — один из наиболее частых врожденных пороков и выявляется обычно в раннем детстве выраженным цианозом. Рост ребенка замедлен, при физическом напряжении возникает одышка. Во время обследования находят изменение формы пальцев (пальцы в виде барабанных палочек), систолический шум, особенно интенсивный на легочной артерии. Рентгенологическое исследование обнаруживает увеличение правого желудочка, гипертрофия которого отражается на ЭКГ. Выраженность симптомов может значительно варьировать в зависимости от выраженности составляющих этот комплекс дефектов. Окончательно диагноз уточняют при катетеризации сердца с рентгеноконтрастным исследованием.
Лечение — хирургическое, без которого дети доживают в среднем до 15 лет; известны лишь редкие случаи продолжительности жизни до 60 лет.
Комплекс Эйзенменгера’— довольно редкий дефект. Отличается от тетрады Фалло отсутствием сужения легочной артерии. Цианоз появляется позже, чем при тетраде Фалло. В целом этот порок протекает несколько легче, чем другие дефекты с цианозом. Пальцы в виде барабанных палочек встречаются относительно редко. Выслушивается обычно громкий систолический шум в третьем — четвертом межреберье у края грудины за счет дефекта межжелудочковой перегородки. Смерть при невозможности своевременного хирургического лечения в большинстве случаев наступает в возрасте 25—30 лет.
Транспозиция больших сосудов заключается в том, что аорта отходит от правого, а легочная артерия — от левого желудочка. Порок этот практически несовместим с более или менее длительной жизнью, такие больные погибают в первые дни, недели, изредка — месяцы жизни. В редких случаях при частичной транспозиции сосудов этот порок встречается у взрослых, протекая с выраженным цианозом, — одышкой, обмороками. Окончательный диагноз возможен лишь при ангиокардиографическом исследовании.
Дефект межжелудочковой перегородки (болезнь Толочинова — Роже) — наиболее часто встречающийся врожденный порок. Дефект может быть различной величины и длительное время не вызывать существенных нарушений гемодинамики; общее развитие при нем не страдает, как правило, долго сохраняется трудоспособность. Наиболее характерен грубый продолжительный систолический ♦ шум в третьем — четвертом межреберье у левого края грудины, хорошо проводящийся во всех направлениях. При ощупывании области сердца в той же области определяется систолическое дрожание. Иногда бывает акцент второго тона на легочной артерии. Размеры сердца чаще не меняются. На ЭКГ изредка встречается нарушение предсердно-желудочковой и внутрижелудочковой проводимости.
Небольшой дефект не ограничивает сам по себе, продолжительность жизни. Прогноз значительно ухудшается при развитии- затяжного септического эндокардита. В редких случаях при большом дефекте может развиться тяжелая легочная гипертония, особенно при высоко расположенном дефекте перегородки. У таких больных может быть предпринято хирургическое вмешательства. У остальных больных специальное лечение не требуется. Средняя, продолжительность жизни составляет около 60 лет, хотя некоторые больные доживают до 80 лет и более.
Дефект межпредсердной перегородки обнаруживается обычно в зрелом возрасте, причем встречается чаще у женщин, чем у. мужчин (в отношении 4:1). Клинически проявляется лишь дефект диаметром более 1 см. Сброс крови обычно происходит из левого предсердия в правое, в связи с чем цианоз чаще отсутствует, однако при физическом напряжении направление тока крови через дефект в перегородке может измениться, в связи, с чем развивается легкий цианоз.
Заболевание может проявляться общей слабостью, повышенной наклонностью к острым респираторным заболеваниям; больные нередко бледны. Возможны нарушение предсердно-желудочковой проводимости, мерцательная аритмия. При выслушивании определяется громкий систолический шум во втором— третьем межреберном промежутке слева от грудины. Шум обычно слабее, чем при дефекте межжелудочковой перегородки. У взрослых, как правило, имеются признаки повышения давления в легочной артерии с гипертрофией правого желудочка, выявляемой при рентгенографии и на ЭКГ. Легочная гипертония постепенно приводит к развитию сердечной недостаточности по большому кругу. Для диагноза решающим являются данные зондирования сердца. Средняя продолжительность жизни 35 лет, однако отдельные больные доживают до 80 лет. При значительном дефекте перегородки, не дожидаясь развития легочной гипер-тензии, показано’хирургическое вмешательство с закрытием отверстия.
Незаращение артериального (боталлова) протока. Боталлов проток соединяет легочную артерию с дугой аорты и закрывается вскоре после рождения ребенка (до 3 мес). При его незаращении имеется постоянный ток крови из аорты в легочную артерию с переполнением кровью легких. Работа обоих желудочков сердца увеличивается, так как значительная часть крови (до 70%), выбрасываемой в аорту из левого желудочка, может попадать в артериальный проток.
Симптомы. Если просвет протока невелик и сброс крови мал, порок может протекать без жалоб и обнаруживается при случайном врачебном осмотре. При более значительном сбросе крови в легочную артерию могут быть отставание в росте; головокружение, склонность к обморокам. Цианоз отсутствует. Обычно имеются признаки перегрузки левого желудочка, отмечаются его увеличение при рентгеноскопии и признаки гипертрофии на ЭКГ. Типичным симптомом является громкий, дующий шум, более интенсивный и грубый в период систолы, но в большинстве случаев сохраняющийся и в период диастолы. Шум лучше всего выслушивается во втором—третьем межреберье слева, несколько отступя от края грудины; второй тон на легочной артерии обычно усилен. Пульсовое Давление выше чем в норме.
Для диагноза решающими являются данные ангиокардиографии и зондирования сердца. Порок может осложняться септическим эндокардитом. Иногда развивается гипертония малого круга. Средняя продолжительность жизни без лечения составляет 35 лет.
Лечение, хирургическое — перевязка боталлова протока, что сравнительно несложно по сравнению с вмешательствами при других врожденных пороках.
Стеноз устья легочной артерии. Клинические признаки весьма варьируют в зависимости от степени стеноза. При небольшом стенозе больные в течение всей жизни не предъявляют жалоб и могут дожить до глубокой старости. В более тяжелых случаях развиваются одышка, сердцебиение, боль в сердце, головокружение, склонность к обморокам, кашель. В связи с ранней перегрузкой правого желудочка могут образоваться сердечный горб и выраженная пульсация вобласти абсолютной тупости сердца и подложечной области. При выслушивании определяется систолический шум во втором межреберном промежутке слева от грудины с характерным проведением его к нижнему углу левой лопатки. Шум обычно сопровождается систолическим дрожанием. Второй тон на легочной артерии ослаблен. При выраженном стенозе рано могут появиться признаки правожелудочковой недостаточности с застоем по большому кругу. Электрокардиографически и рентгенологически обнаруживаются признаки увеличения правого желудочка. Уточнению диагноза способствует зондирование сердца. Средняя продолжительность жизни 20 лет.
Своевременное хирургическое лечение, показанное при выраженном стенозе, значительно улучшает прогноз.
Субаортальный стеноз заключается в сужении выходного отдела левого желудочка. Аортальные клапаны обычно бывают нормальными. Наблюдается чаще у мужчин. Иногда проявляется лишь в период полового созревания.
Симптомы. Больные жалуются на одышку, утомляемость, боль в области сердца, сердцебиение, иногда бывают обмороки. При обследовании находят увеличение левого желудочка, что проявляется в усилении верхушечного толчка, а иногда пульсации всей области сердца. Систолическое дрожание и грубый систолический шум определяются во втором межреберье справа. Шум. проводится преимущественно на сосуды шеи, но определяется нередко по всей передней поверхности грудной клетки. Рентгенологическое исследование, ЭКГ обнаруживают признаки гипертрофии левого желудочка. Течение болезни может быть весьма разнообразным. В легких случаях субаортальный стеноз может протекать длительное время практически без жалоб и выявляться лишь при случайном обследовании.
При выраженном стенозе показано оперативное лечение.
Коарктация аорты — сужение перешейка аорты. Наиболее часто располагается несколько ниже места отхождения левой подключичной артерии. В связи с этим повышается артериальное давление в сосудах верхних конечностей и сонных артериях.
Симптомы. Умеренная коарктация не вызывает какого-либо недомогания. При более выраженном сужении симптомы складываются из гипертонии в сосудах верхней половины тела: пульсации в голове, головной боли, реже обмороках, тошноте, рвоте, нарушении зрения и носовых кровотечений и проявлений недостатка кровоснабжения нижних конечностей (онемение, тяжесть, слабость при ходьбе, иногда судороги). Сердце обычно увеличено нерезко, относительно негромкий систолический шум выслушивается во втором—четвертом межреберье у края грудины и сзади между лопатками, где иногда, он бывает более громким. Заболевание приводит к левожелудочковой недостаточности в детстве или у взрослых.
Для диагноза характерно повышение артериального давления на руках, преимущественно систолического, в то время как давление на бедренной артерии остается нормальным или пониженным. Для его измерения манжету накладывают на нижнюю треть’ бедра и выслушивают тоны в подколенной ямке (в норме систолическое давление при этом превышает давление на плече на 10—20 мм рт. ст. при коарктации аорты давление на руках может превышать давление на бедренной артерии до 100 мм рт. ст.). При рентгенологическом исследовании видны узоры ребер вследствие расширения межреберных сосудов, являющихся анастомозами. обеспечивающими коллатериальное .кровообращение. Диагноз уточняют при ангиокардиографии. Средняя продолжительность жизни при этом пороке 35 лет, однако некоторые больные доживают до 75 лет.
Лечение оперативное в выраженных случаях коарктации.