Кардиалгический синдром Х: вопросы дифференциальной диагностики и терапии
РЕКЛАМА
Проблема болевого синдрома в левой половине грудной клетки, или кардиалгического синдрома, постоянно приковывает к себе внимание врачей: совершенствуются подходы к оценке этих болей, пополняются дифференциальные ряды (см. таблицу ). Но окончательно разрешить эту проблему так и не удалось. Особо актуальной эта тема может считаться из-за высокого риска связи кардиалгий с острыми заболеваниями и состояниями, которые могут привести к летальному исходу. Врачи общей практики зачастую вынуждены первыми решать вопросы диагностики, дифференциальной диагностики и тактики в отношении лиц с болью в прекардиальной области.
В последние годы в медицинской литературе все больше внимания уделяется относительно новому патологическому состоянию, которое, несомненно, относится к разряду кардиалгий, — синдрому Х. Для обозначения данного состояния используются русскоязычные и иноязычные синонимы: кардиалгический (кардиальный) синдром Х (syndrome X), стенокардия с поражением сосудов малого диаметра, болезнь малых сосудов (small vessel disease), синдром Джорлина-Лайкоффа (Gorlin-Licoff syndrome), микроваскулярная болезнь и др. Мы полагаем, что наиболее распространенным и соответствующим современному взгляду на данную проблему можно считать определение «кардиалгический синдром Х» [1]. Этим термином мы и будем пользоваться в дальнейшем, так как он указывает на основной клинический синдром болезни — боль в левой половине грудной клетки, а также отражает сложность понимания этиопатогенетических механизмов этой патологии.
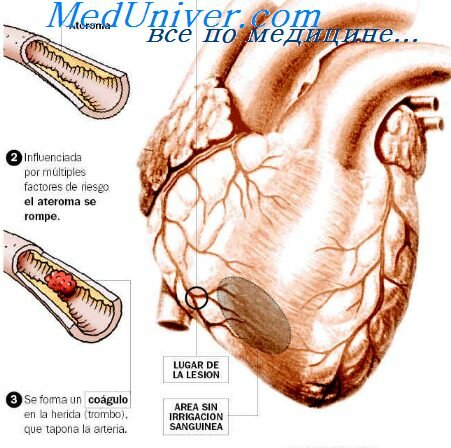
Кардиалгический синдром Х (КСХ) — это патологическое состояние, характеризующееся наличием признаков ишемии миокарда (типичных приступов стенокардии и депрессии сегмента ST≥1,5 мм (0,15 мВ) продолжительностью более 1 мин, установленной при 48-часовом мониторировании ЭКГ) на фоне отсутствия атеросклероза коронарных артерий и спазма эпикардиальных венечных артерий при коронарографии.
Выделение КСХ произошло благодаря развитию и совершенствованию современных методов диагностики. Первое описание больного с длительно протекавшей стенокардией, у которого на аутопсии были обнаружены абсолютно нормальные коронарные артерии, принадлежит У. Ослеру и относится к 1910 году, позднее об этом феномене не упоминали. Только в 1967 году были представлены уникальные сообщения о двух больных с неизмененными при коронарографии венечными артериями и загрудинными болями, к 1973 году Кемпом были собраны данные о 200 таких пациентах [2]. Из этой группы была отобрана часть больных, у которых удалось доказать наличие признаков ишемии (продукция лактата во время болей, ишемические изменения сегмента ST при нагрузочных пробах). В связи с имеющимися объективными признаками сомнений в наличии этого патологического состояния в настоящее время нет, но и единое, взвешенное мнение о причинах его возникновения и патогенетических признаках, объединяющих пациентов, страдающих данным заболеванием, также отсутствует.
Этюды патогенеза. По современным представлениям, в основе развития КСХ лежит дефектная эндотелин-зависимая вазодилатация мелких миокардиальных артерий. Иначе говоря, во время физической нагрузки потребности миокарда в кислороде резко повышаются, что в норме приводит к расширению сосудистого русла сердечной мышцы, тогда как при КСХ этого не происходит. По каким-то неясным причинам мелкие артериальные сосуды утрачивают способность к дилатации, что на фоне все возрастающего уровня физической нагрузки провоцирует возникновение болей стенокардитического характера.
Возникновение дефектной вазодилатации может быть обусловлено перечисленными ниже причинами [1]:
- Снижение выработки мозгового натрийуретического пептида (brain-BNP) — биологически активного вещества, которое продуцируется миокардом и оказывает местное вазодилатирующее действие (несколько противоречит этому предположению тот факт, что ряд исследователей обнаруживают дефектную вазодилатацию не только в сосудах миокарда, но и в сосудах предплечья, то есть процесс носит распространенный характер).
- Снижение продукции адреномедуллина — вазоактивного пептида, вырабатываемого клетками мозгового слоя надпочечников и эндотелиоцитами, который снижает активность пролиферации гладких миоцитов и препятствует развитию гипертрофии сосудистой стенки. По данным же гистологических исследований, в сердечной мышце при КСХ обнаруживаются явления пролиферации гладкомышечных клеток медиального слоя мелких артерий.
- Чрезмерное образование эндотелина — непростаноидной субстанции, которая продуцируется эндотелиоцитами (под действием стрессов, гипоксии, ангиотензина-II, серотонина, повреждения интимы сосуда) и способствует пролиферации гладких миоцитов сосудов, что тоже может вызывать вышеописанные морфологические изменения. Кроме того, эндотелиин повышает концентрацию внутриклеточного кальция, а эффективность антагонистов кальция при КСХ можно считать доказанной.
- Тканевая инсулинорезистентность, приводящая к нарушению утилизации глюкозы миокардом и расстройствам деятельности эндотелия эпикардиальных сосудов [3, 4].
Еще одним очень важным патогенетическим моментом является снижение у большинства больных с КСХ порога восприятия боли; такие пациенты более чувствительны к ноцицептивным стимулам. Отмечается, что даже малая ишемия может приводить к яркой клинике стенокардии. Причиной возникновения болей считают нарушенный автономный контроль со стороны вегетативной нервной системы.
Ключевую роль в патогенезе заболевания может играть также и нарушение метаболизма аденозина. Когда это вещество накапливается в избытке, оно может вызывать ишемическое смещение ST и повышенную чувствительность к болевым стимулам. В пользу этого говорит положительный эффект на терапию аминофиллином.
Обобщая вышесказанное, можно отметить, что основными факторами, определяющими развитие загрудинных болей при данной патологии, являются дефектная эндотелинзависимая вазодилатация и снижение порога восприятия боли (рис. 1).
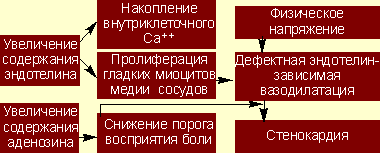
Рисунок 1. Схема основных звеньев патогенеза кардиалгического синдрома X
Клинические аспекты. Среди больных с КСХ преобладают лица среднего возраста, соотношение полов 1:1 с некоторым преобладанием женщин. В качестве основной жалобы фигурируют эпизоды болей за грудиной стенокардитического характера, возникающих во время физической нагрузки или провоцирующихся холодом, эмоциональным напряжением; с типичной иррадиацией в ряде случаев боли более продолжительные, чем при ИБС, и не всегда купируются приемом нитроглицерина (у большинства больных препарат ухудшает состояние).
При инструментальном обследовании у существенной части пациентов обнаруживаются приходящие или стойкие нарушения проводимости (по типу блокады левой ножки пучка Гиса). При ЭКГ покоя во время приступа загрудинных болей, пробах с физической нагрузкой и 48-часовом мониторировании по Холтеру обнаруживаются признаки ишемической депрессии сегмента ST, превышающие 1,5 мм по амплитуде и 1 мин по времени. Суточный профиль эпизодов ишемии показывает их высокую частоту в утренние и дневные часы; ночью и ранним утром ишемия встречается редко (как и у больных с ИБС). При нагрузочной сцинтиграфии миокарда с 201Tl имеются типичные ишемические очаговые нарушения накопления препарата.
Лабораторно во время приступа выявляется накопление миокардиального лактата. При проведении дипиридамоловой пробы у больных не отмечается увеличения коронарного кровотока на уровне мелких коронарных сосудов, клинически это проявляется усилением выраженности ишемии, появлением болей в грудной клетке. Положительной является эргометриновая проба, причем при оценке сердечного выброса отмечается его уменьшение на фоне введения препарата.
Сегодня в качестве диагностических критериев выделяются [1, 2, 5]:
- типичная боль в грудной клетке и значительная депрессия сегмента ST при физической нагрузке (в том числе на тредмиле и велоэргометре);
- преходящая ишемическая депрессия сегмента ST≥1,5 мм (0,15 мВ) продолжительностью более 1 мин при 48-часовом мониторировании ЭКГ;
- положительная дипиридамоловая проба;
- положительная эргометриновая (эрготавиновая) проба, снижение сердечного выброса на ее фоне;
- отсутствие атеросклероза коронарных артерий при коронароангиографии;
- повышенное содержание лактата в период ишемии при анализе крови из зоны коронарного синуса;
- ишемические нарушения при нагрузочной сцинтиграфии миокарда с 201Tl.
Дифференциальный диагноз. При первом обращении больного с кардиалгией всегда встает вопрос о дифференциальной диагностике этого состояния. На данном этапе важно правильно расспросить больного, выяснить особенности болевого синдрома и проанализировать прежде всего, насколько они соответствуют типичным проявлениям стенокардии.
При сборе анамнеза стоит обратить внимание на возраст и пол больного, наличие факторов риска и профессиональных вредностей. Существенную помощь может оказать имеющаяся медицинская документация, указывающая на сопутствующую патологию (порок сердца, длительно сохраняющуюся анемию, тиреотоксикоз, хронические заболевания легких и т. д.), которая способна симулировать клинику стенокардии. При объективном исследовании выявляются признаки, характерные для имитирующих стенокардию заболеваний: увеличение щитовидной железы, боль при пальпации области грудного отдела позвоночника, межреберных промежутков, плечевого сустава, изменение дыхательных шумов, тахикардия, аритмия, шумы в области сердца. Даже если на основании беседы с больным, изучения медицинской документации и объективного исследования вы убедились в том, что кардиалгия связана не с ИБС или КСХ, а с какой-то иной причиной, не стоит пренебрегать дополнительными обследованиями, которые могут опровергнуть ваши данные.
План дополнительного обследования пациента должен включать:
- общий анализ крови (исключение анемии, воспалительных изменений, которые могут быть связаны с латентно протекающей инфекцией, признаков активности ревматологического заболевания);
- липидный спектр (определение вероятности атеросклероза);
- уровень глюкозы натощак и/или при необходимости тест глюкозотолерантности (исключение сахарного диабета как фактора риска ИБС);
- острофазовые показатели (С-реактивный белок, сиаловые кислоты, серомукоид, фибриноген), ревматоидный фактор — для исключения ревматологической патологии;
- УМСС или реакцию Вассермана (для исключения сифилиса);
- стандартную ЭКГ и/или пробы с нагрузкой, холтеровское мониторирование;
- рентгенографию грудной клетки (размеры сердца, легочные поля), которая позволяет исключить наличие пневмонии, туберкулезного процесса в легких, плевральных наложений;
- при наличии признаков, указывающих на возможность выявления остеохондроза или другой патологии позвоночника, — рентгенографию грудного и шейного отделов позвоночника в прямой и боковой проекциях, функциональные пробы;
- ЭхоКГ — при наличии сердечных шумов, изменении размеров сердца при топографической перкуссии или по данным рентгенографии;
- ФГДС — при наличии жалоб со стороны пищеварительной системы и одновременно жгучих болей за грудиной (для исключения гастроэзофагеальной рефлюксной болезни);
- УЗИ органов брюшной полости — для исключения иррадиирующих болей, вызванных холециститом, панкреатитом и др.;
- коронароангиографию — проводится у пациентов, у которых окончательно нельзя исключить атеросклеротическое поражение коронарных артерий.
Перечисленные исследования в большинстве случаев позволяют точнее дифференцировать заболевания, входящие в «синдром болей в левой половине грудной клетки»; при этом исследования можно проводить по алгоритму оптимальной диагностической целесообразности. Иначе говоря, основываясь на данных субъективного и объективного методов обследования, следует составить план дальнейшего исследования (с учетом экономических затрат и уменьшения времени диагностики).
В качестве ориентира можно предложить алгоритм, представленный на рис. 2. Задачей диагностического поиска в этом случае является разделение кардиальных и экстракардиальных причин болей; отправным методом проведения диагностики избрана электрокардиография (рутинная, нагрузочные пробы или холтеровское мониторирование), которая доступна в большинстве лечебных учреждений и отличается простотой в использовании и дешевизной. Обнаружение любых(!) изменений на ЭКГ в более чем 90-95% случаев настораживает в плане кардиального генеза болевого синдрома (хотя стоит помнить и о возможности сочетания кардиальных и экстракардиальных причин), а их отсутствие убеждает в обратном. Далее необходимо разделить больных по возрасту и полу, после чего проанализировать наиболее вероятные кардиалгии в той или иной возрастно-половой группе и методы верификации диагноза. Эпидемиологический подход с учетом факторов возраста и пола существенно удешевляет и ускоряет процедуру дополнительного исследования.
Для уточнения экстракардиальной причины боли необходим поиск дополнительного синдрома, который осуществляется на основании жалоб больного, сбора анамнеза, а также минимального физикального исследования. После уточнения синдрома (патологии органов пищеварения, дыхания, костно-мышечной системы и т. д.) круг диагностического поиска еще более сузится.
Таким образом, при дифференциальной диагностике кардиалгий в качестве основных методов должны рассматриваться беседа с больным, физикальное исследование, электрокардиография (рутинная и мониторирование и/или нагрузочная), выделение ведущих синдромов с использованием принципа оптимальной диагностической целесообразности. Имеют значение эпидемиологические факторы (пол, возраст, курение).
Вопросы лечебной тактики у больных с кардиалгическим синдромом Х до конца не отработаны, но с учетом имеющихся в литературе данных стоит расставить некоторые принципиальные акценты. Необходимо в зависимости от ситуации проводить терапию в целях купирования болей в области сердца либо их предупреждения.
При приступе стенокардии на фоне КСХ больному назначается β-блокатор под язык (анаприлин в дозе 20-40 мг), антагонист Ca++ (нифедипин 5-10 мг) или вводится внутривенно 5-15 мл 2,4%-ного раствора аминофиллина (эуфиллина) в течение 15 мин [5]. От приема нитратов лучше воздержаться.
Для профилактики появления болей в области сердца обсуждается использование препаратов теофиллина длительного действия (теопека, теодура, теотарда и др.), особенно это показано больным с отсутствием тахикардии, сопутствующей обструктивной патологией дыхательных путей (бронхиальная астма, хронический обструктивный бронхит); при наличии тенденции к артериальной гипертонии препаратами выбора могут стать нифедипин длительного действия или амлодипин. Используются также психокорректоры (обычно антидепрессанты, в частности имипрамин) [6], антиагреганты.
Прогноз при синдроме Х в целом благоприятный и риск летальности, несмотря на яркую клиническую симптоматику, крайне низок. Однако при благоприятном общем прогнозе для больных с КСХ характерно низкое качество жизни, что обусловлено ограничением физической активности и выраженным болевым синдромом. Отмечена тенденция к переходу заболевания в дилатационную кардиомиопатию (особенно при наличии блокады левой ножки пучка Гиса по ЭКГ), в типичную ИБС.
Кардиалгический синдром Х — это заболевание, которое очень трудно выявить, оно может рассматриваться скорее как диагноз исключения, в связи с этим особенно важно уметь его дифференцировать.
Литература
- Калягин А. Н. Кардиалгический Х-синдром // Сибирский мед. журнал. 2001. Т. 25. № 2. С. 9-14.
- Костюк Ф. Ф. Х-синдром // Кардиология. 1992. Вып. 32. № 1. С. 80-82.
- Кудрявцев С. А. Особенности патогенеза, клиники и неинвазивной диагностики ишемической болезни сердца с ангиографически неизмененными коронарными артериями: Автореф. канд. мед. наук, 1998.
- Майчук Е. Ю. Мартынов А. И. Виноградова Н. Н. Макарова И. А. Синдром Х // Клин. медицина. 1997. № 3. С. 4-7.
- Иоселиани Д. Г. Ключников И. В. Смирнов М. Ю. Синдром Х (вопросы определения, клиники, диагностики, прогноза, лечения) // Кардиология. 1993. Вып. 33. № 3. С. 80-85.
- Метелица В. И. Новое в лечении хронической ишемической болезни сердца. М. Инсайт, 1999. 212 с.
А. Н. Калягин, ИГМУ, Иркутск
Дифференциальный диагноз болевого синдрома в области сердца: Методическая разработка для практических занятий
Содержание работы
Методическая разработка
для практических занятий со студентами 6 курса лечфака по теме: "ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ БОЛЕВОГО СИНДРОМА В ОБЛАСТИ СЕРДЦА"
Боли в области сердца, грудины или левой половины грудной клетки, т.е. сердечно-болевой синдром — частая жалоба больных, с которой они обращаются к врачам различных специальностей.
Боль — это внешнее сходство различных по патогенезу и клинической картине заболеваний, диктует необходимость тщательным образом исследовать больных с так называвемой кардиалгией, чтобы подтвердить или отвергнуть коронарную патологию.
Правильная оценка генезаа этого синдрома является залогом успешной диагностики, предупреждения диагностических ошибок и ят-
рогений.
ЦЕЛЬ ЗАНЯТИЯ — проверить знания студентов в вопросах диф. диагностики кардиалгий, вызванныхх различными заболеваниями с/с системы и болями в грудной клетке, обусловленными патологией дру-
гих органов и систем.
Студент ДОЛЖЕН ЗНАТЬ: этиологию кардиалгий, кардиалгии коронарогенной природы, их клинические особености, некоронарогенные кардиалгии и их отличительные признаки.
Студент ДОЛЖЕН УМЕТЬ: использовать анамнестические, клинико-Э.К.Г. лабораторные, рентгенданные для диагностики кардиалгий, решать вопросы индивидуализированной терапии кардиалгий. Решать с использованием теоретических знаний вопросы ВТЭ; рекомендации относительно физических нагрузок, психических перенапряжений и др. Определять программу реабилитационных мероприятий, осуществлять терапию кардиалгий.
МЕСТО ПРОВЕДЕНИЯ ЗАНЯТИЙ — учебный класс, палата в специализированном отделении кардиологической клиники.
ФОРМА ЗАНЯТИЯ: опрос по теме домашнего задания с активным обсуждением узловых вопросов. Тематический обход больных с различными вариантами кардиалгий (коронарогенного и некоронарогенного генеза). Самостоятельное выяснение студентами анамнестических данных, проведение объективного исследования больных, интерпретация данных результатов лабораторного и рентгенологического исследования. Оценка функциональных проб с дозированной нагрузкой и фармопроб.
Решение вопросов дифференцированного лечения кардиалгий с обращением внимания на неотложную терапию в ургентных ситуациях.
ОСНАЩЕНИЕ ЗАНЯТИЯ
Таблицы и слайды с классификациями кардиалгий. Набор ЭКГ с различными видами ИБС. ЭКГ после велоэргометрии, ЭКГ с калием, индералом, ЭКГ при миокардитах, перикардитах, функциональных миокардиопатиях. Рентгенограммы позвоночника при остеохондрозе шейного и грудного отдела позвоночника, рентгенограммы пищевода и желудка с наличием дивертикулеза или грыжи пищеводного отверстия. Рентгенограммы при патологии в обл. средостения. Набор медикаментов для лечения кардиалгий (антиангинальные средства, В-блокаторы, анальгетики, препараты К и др.). Тематические больные.
ОРГАНИЗАЦИОННО-МЕТОДИЧЕСКИЕ УКАЗАНИЯ К СОДЕРЖАНИЮ
ЗАНЯТИЯ
а) Обеспечить активное участие студентов в обсуждении основных вопросов темы. Выяснить знания студентов в вопросах классификации кардиалгий различного происхождения.
б) Проверить знания студентов в области фармакотерапии кардиалгий, механизм действия лекарственных веществ, их оптимальную дозировку, возможные побочные действия лекарственных веществ.
в) Практическое решение студентами вопроса диф. диагностики кардиалгий.
г) При проведении клинического разбора выяснить умение студенами детально уточнять анамнестические сведения, проводить объективное исследование больных, интерпретировать результаты параклинических исследований, решать вопросы индивидуальной патогенетической терапии кардиалгий, оказания больным неотложной
помощи.
ВИДЫ КАРДИАЛГИЙ:
1. Коронарогенные
2. Некоронарогенные
При разборе проведения дифдиагноза болевого синдрома в области сердца прежде всего необходимо дать четкую характеристику истиной ангинальной (коронарогенной) боли с учетом следующих параметров:
1. Характер боли
2. Причина и частота возникновения
5. Толерантность к физическим нагрузкам
Это коронарогенная кардиалгия.
4. Постинфарктный кардиосклероз
5. Нарушения сердечного ритма
6. Сердечная недостаточность.
НЕКОРОНАРОГЕННЫЕ КАРДИАЛГИИ:
— Воспалительныыые заболевания миокарда и перикарда
— Заболевания плевры, лёгких, стредостения
— Заболевания периферической нервной системы
— Патология ребер
— Патология брюшной полости (эзофагит, грыжа, язва, холецистит и др.)
— Хронические тонзиллиты
— Климактерические кардиалгии
— Истерические кардиалгии
Обратить внимание на факторы риска и патогенетические моменты, которые могут указывыать на коронарогенные кардиалгии.
ЭТИОЛОГИЯ ИБС
Основной причиной развития ИБС является атеросклероз коронарных артерий. К основным факторам риска относятся:
1) гиперхолестеринемия (атерогенные классы):
а) липопротеиды низкой плотности (ЛПНП)
б) липопротеиды очень низкой плотности (ЛПОНП)
2) артериальная гипертония
Функциональная патология сердца. Дифференциальный диагноз кардиалгии при вегето-сосудистой дистонии
Базисная терапия кардиофобического синдрома связана преимущественно с психотерапией. Поддерживающая и профилактическая терапия этой формы НЦД будет изложена в отдельной статье на нашем сайте МедУнивер.
Представление о кардиалгии при функциональных нарушениях со стороны сердца как о чисто неврогенном должно быть изменено. В работе описаны существенные структурные нарушения сердца со значительным снижением как сердечного выброса, так и активной диастолы.
Болевой симптом как клинический признак неоднозначен в своем патогенезе. Этот симптом может отражать как доминирующее изменение самого сердца, как состояние нервной вегетативной дизрегуляции, а также как процесс реперкуссии.
Истинная картина функционального сердца у больных НЦД может быть понята только в связи с применением нагрузочных, гипоксических и фармакологических проб. Они позволяют исключить коронарные нарушения.
Наряду с анализом болевого синдрома и механической функции сердца в практике врача целесообразно выявить: 1) нарушение ритма; 2) состояние тоничностк сердечной мышцы и пролапса клапанов; 3) рефлекторную вегетативную дисфункцию сердца; 4) степень дистрофических и обменных нарушений; 5) состояние коронарного кровообращения; 6) нарушение электрическо го поля сердца; 7) влияние изменения функции сердца на артериальное и венозное давление; 8) влияние изменения функции сердца на мозговое кровообращение.
Состояние функции сердца может быть установлено только в комплексной оценке гемодинамики, периферического и микроциркуляторного кровотока.
Дифференциальный диагноз нейроциркуляторной дистонии должен быть проведен с другими заболеваниями: ИБС. миокардитами, обструктивными и дилатационными кардиопатиями, пороками сердца. Но так как эти вопросы и литературе достаточно хорошо изложены, мы посчитали этот вопрос в данном разделе не затрагивать.
Функциональная патология сердца имеет две основы: первая — собственно дизрегуляция, как отражение нейровегетативных сдвигов (по симпатическому или патосимпатическому типу), вторая — формирование гиперкинетического синдрома, как необходимое условие преодоления различных блокад транспорта и создание новых типов циркуляции.
Перегрузка миокарда в начале заболевания отражается на рецепторном аппарате сердца (нейрокардиаль-ный синдром), а затем тоничности самой сердечной мышцы. При этом формируются самые различные болевые ощущения. С течением времени перегрузка миокарда завершается дистрофическими его изменениями и нарушением сердечного ритма (миокардиальный синдром). В процессе формирования функциональных и структурных нарушений со стороны сердца создаются условия для появления отраженных рефлексов на переднюю грудную стенку (реперкуссивный синдром). При этом возникают кожные зоны повышенной чувствительности, спазм отдельных мышечных групп грудной клетки, а затем и дистрофические изменения в подкожной клетчатке. Болевой синдром становится при этом варианте течения упорным и значительным по своей силе и распространенности.
Динамика функциональной недостаточности сердца начинается со снижения активной диастолы сердца (в результате чего повышается венозное давление и ухудшается система оттока из органов и систем, особенно с нижних конечностей), а затем и падает величина сердечного выброса (но преимущественно при физической нагрузке). Компенсация устанавливается за счет повышенной частоты сердечных сокращений, что крайне нерационально, так как это способствует усугублению дистрофических изменений миокарда и создает условия для возникновения аритмий.