Стадии атеросклероза
Атеросклероз – наиболее распространенное хроническое заболевание, являющееся ведущей причиной смерти людей старше 50 лет. Первичным субстратом. вызывающим структурные изменения в сосудах, является холестерин, который доставляется в стенку артерии липопротеидами низкой и очень низкой плотности.
Атеросклероз встречается в основном в артериях эластического и мышечно-эластического типа среднего и крупного диаметра. Причем та или иная артерия поражается не по всей ее длине, а отдельными очагами. Более того, существуют «излюбленные места «, которые первыми вовлекаются в процесс. В основном это аорта, коронарные артерии, сосуды головного мозга, почечные и артерии нижних конечностей.
Вначале в процесс формирования атеросклеротической бляшки вовлекается внутренняя оболочка артерий или интима, затем средняя оболочка (мышечный слой) или медиа. Вены никогда не поражаются атеросклерозом.
Всякая атеросклеротическая бляшка проходит в своем развитии определенные стадии .
Липидные пятна и полоски
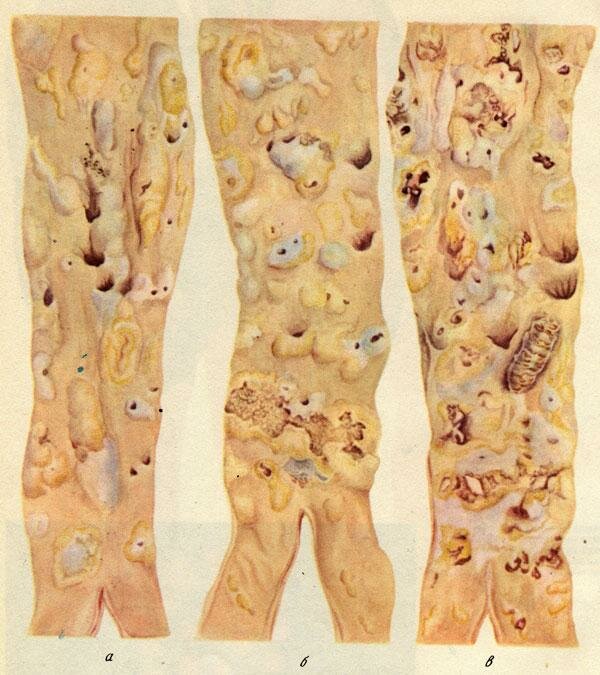
Известно, что липидные пятна появляются уже в 10-летнем возрасте и занимают 10% от площади аорты (картинка). К 25 годам до 30-50% ее поверхности. К 15 годам липидные пятна образуются в коронарных артериях, а к 35-45 годам они появляются в сонных артериях и артериях головного мозга.
Липидные пятна практически безопасны. они не суживают просвет сосудов и никогда не осложняются. Со временем они или претерпевают обратное развитие, или стабилизируются и не прогрессируют.
Фиброзные бляшки
Фиброзные бляшки образуются на месте липидных пятен в результате прогрессирования атеросклероза, преимущественно они появляются в местах делений сосудов (бифуркаций ).
Фиброзные бляшки растут в просвет сосуда, постепенно суживая его диаметр. Кровь через суженный участок течет быстрее, но в очень малом количестве. Такого объема кровотока обычно недостаточно для работы органов и систем с повышенной нагрузкой. Возникают так называемые ишемические боли и нарушения функций этих органов. Например, боли в области сердца свидетельствуют о развитии ишемической болезни сердца.
Дальнейшая судьба фиброзных холестериновых бляшек может протекать в двух вариантах. Первый – процессы воспаления внутри бляшки стихают, она становится плотной, с ровными гладкими стенками, со временем такие бляшки кальцинируются, т.е. становятся плотными наподобие камня .
Единственная угроза кальцинированных бляшек в том, что они суживают просвет сосуда. Но в таком кальцинированном состоянии холестериновые бляшки остаются всю оставшуюся жизнь.
Второй вариант мене благоприятный. Фиброзная бляшка имеет своем составе внутреннее холестериновое ядро и покрышку, которая отделяет внутреннею часть от просвета сосуда (от кровотока).
По разным причинам покрышка может разрываться. и тогда кровь начинает реагировать с кристаллами холестерина, формируется тромб. Последний может закрывать полностью просвет сосуда, преграждая ток крови. Такая ситуация очень опасна и грозит развитием инфарктов различных органов. Но об инфаркте более подробно я расскажу в следующем посте.
Вы это еще не читали? А Зря:
Атеросклероз (атерогенез): поздние стадии
Роль гладкомышечных клеток. Атеросклеротическая бляшка развивается из липидного пятна (см. » Липопротеиды: накопление и модификация в организме «, но не все пятна становятся бляшками. Липидные пятна имеются и у людей, у которых обычно не возникает бляшек (например, у африканских негров). Почему же не все липидные пятна превращаются в бляшки? Каков механизм этого превращения? Если для липидных пятен характерно накопление ксантомных клеток. то для бляшек — фиброз. Межклеточное вещество в бляшке синтезируют в основном гладкомышечные клетки. миграция и пролиферация которых — вероятно, критический момент в образовании фиброзной бляшки на месте скопления ксантомных клеток.
Проведенные исследования позволили понять, что вызывает миграцию в липидное пятно гладкомышечных клеток. их пролиферацию и синтез межклеточного вещества. На них действуют цитокины и факторы роста. выделяемые под влиянием модифицированных липопротеидов и других веществ макрофагами и клетками сосудистой стенки. Так, тромбоцитарный фактор роста. выделяемый активированными эндотелиальными клетками. стимулирует миграцию гладкомышечных клеток из медии в интиму ( рис. 242.1. Е). Образуемые локально факторы роста вызывают деление как собственных гладкомышечных клеток интимы, так и клеток, пришедших из медии. Один из мощных стимуляторов синтеза этими клетками коллагена — трансформирующий фактор роста бета. Кроме паракринной (факторы поступают от соседних клеток) происходит и аутокринная (фактор вырабатывается самой клеткой) регуляция гладкомышечных клеток. В результате происходящих с ними изменений ускоряется переход липидного пятна в атеросклеротическую бляшку. содержащую много гладкомышечных клеток и межклеточного вещества.
Множество исследований было посвящено пролиферации гладкомышечных клеток при атеросклерозе. Однако в бляшках она идет довольно медленно: в каждый момент в митозе находится не более 1% клеток. Не исключено, что на определенных этапах происходит усиление пролиферативной активности, например под действием тромбина. появляющегося в результате кровоизлияния в бляшку или образования мелкого тромба в месте слущивания эндотелия.
С другой стороны, еще со времен Вирхова (середина ХIХ века) важной составляющей атерогенеза считали гибель клеток. Действительно, в сформированной бляшке часто виден лишь фиброз и нет обилия клеток, характерного для более ранних стадий; гладкомышечных клеток относительно мало. Последнее можно объяснить тем, что на поздних стадиях преобладают цитокины. тормозящие деление гладкомышечных клеток. — трансформирующий фактор роста бета и интерферон гамма. Как и макрофаги. эти клетки могут вступать в апоптоз. его вызывают цитокины. способствующие развитию атеросклероза.
Развитие осложненной бляшки. Кроме обычных факторов риска и описанных выше цитокинов на поздних стадиях развития атеросклероза важная роль принадлежит изменениям в свертывающей системе крови. Показано, что для появления липидных пятен не требуется повреждения или слущивания эндотелия. Но в дальнейшем в нем могут возникать микроскопические разрывы. На обнаженной базальной мембране происходит адгезия тромбоцитов. и в этих местах образуются мелкие тромбоцитарные тромбы. Активированные тромбоциты выделяют ряд веществ, ускоряющих фиброз. Кроме тромбоцитарного фактора роста и трансформирующего фактора роста бета на гладкомышечные клетки действуют низкомолекулярные медиаторы, например серотонин. Обычно эти тромбы растворяются, не вызывая никаких симптомов, и целость эндотелия восстанавливается.
По мере развития бляшки в нее начинают обильно врастать vasa vasorum. Новые сосуды влияют на судьбу бляшки несколькими путями. Они создают обширную поверхность для миграции лейкоцитов как внутрь бляшки, так и из нее. Кроме того, новые сосуды — источник кровоизлияния в бляшку: как и при диабетической ретинопатии. они ломкие и склонны к разрыву. Возникающее кровоизлияние ведет к тромбозу, появляется тромбин. Он не только участвует в гемостазе. но и влияет на клетки интимы: стимулирует деление гладкомышечных клеток и выработку ими цитокинов. а также вызывает синтез эндотелием факторов роста. например тромбоцитарного фактора роста. В результате кровоизлияний бляшки часто содержат фибрин и гемосидерин.
Таким образом, развитие атеросклеротического поражения — это совокупность процессов поступления в интиму и выхода из нее липопротеидов и лейкоцитов, пролиферации и гибели клеток, образования и перестройки межклеточного вещества, а также разрастания сосудов и обызвествления. Эти процессы управляются множеством сигналов, часто разнонаправленных. Накапливается все больше данных о сложной патогенетической связи между изменением функции клеток сосудистой стенки и мигрировавших в нее лейкоцитов и факторами риска атеросклероза.
БИОЛОГИЯ ЧЕЛОВЕКА: СОДЕРЖАНИЕ
Изменения в организме при атеросклерозе, стадии атеросклероза
Патоморфология
Атеросклеротический процесс поражает преимущественно артерии эластического типа, развиваясь особенно часто в аорте, венечных сосудах, а также в мозговых, главных почечных артериях и артериях конечностей. Холестерин откладывается во внутренней оболочке артерий (tunica intima) в виде отдельных очагов или бляшек. Динамика отложения позволяет выделить в развитии атеросклероза ряд стадий.
I стадия (липоидоз) характеризуется отложением и скоплением во внутренней оболочке липоидных масс.
В очагах поражения постепенно развивается фиброз (липосклероз) — II стадия.
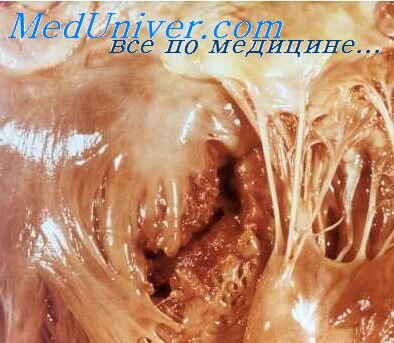
Возникшая бляшка распадается, превращается в крошковатую массу (кашицу), которая может смываться током крови, в связи с чем обнажается язвенная поверхность бляшки (III стадия — атероматоз).
В III стадии возможно образование тромбов на месте изъязвления, а также развитие тромбоэмболических осложнений. В бляшке могут откладываться соли кальция (IV стадия — кальциноз).
Атеросклеротический процесс носит волнообразный характер. Бляшки могут подвергаться обратному развитию. В дальнейшем вновь появляется отложение липоидов. Постепенно их количество может увеличиваться. Фиброз и кальциноз приводят к уплотнению стенки сосуда, что в свою очередь обусловливает нарушение кровообращения в различных органах. Нарушается их питание, в результате в этих органах развиваются ишемия и дистрофия, возникают очаги некроза и фиброза.
Проф. Г.И. Бурчинский
«Изменения в организме при атеросклерозе, стадии атеросклероза» — статья из раздела Кардиология