Сердечные гликозиды.
СЕРДЕЧНО-СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ
Арфонад ампулы 0,25
Гигроний ( Hygronium) флакон 10 мл, вв капельно Б
Ганглиоблокаторы
СРЕДСТВА, ПРИМЕНЯЕМЫЕ ПРИ ОТЕКЕ ЛЕГКИХ
ПРОТИВОКАШЛЕВЫЕ
Sirupi Dr.Taiss 100 ml все при кашле с плохоотходящей мокротой
Средства которые устраняют кашель. Кашель – это рефлекторный акт в ответ на раздражение рецептора слизистой оболочки верхних дыхательных путей. Регулируется кашлевым центром. Противокашлевые делятся на центрального и периферического действия. Противокашлевые центрального действия угнетают кашлевой центр, к ним развивается пристрастие и наркомания. Поэтому выпускаются на спецбланках в смеси с другими в-ми с гербовой печатью. Алкалоид опия Кодеин и кодеина фосфат 0,015. Входит в состав таблеток «Codterpinum» Синетический препарат Этилморфин гидрохлорид ( Дионид) таблетки 0,01 0,015 А
Периферические противокашлевые защищают чувствительные рецепторы дых. Путей от раздражения. И обладают бронхолитическим действием, расслабляют тонус гладких мышц бронхов, не вызывают зависимости, слабее. Либексин т 0,1 Глауцин сироп 60 мл темный, драже 0,01 Тусупрекс т 0,01 Бромгексин Sirupi 100 мл таблетки 0,004
Отек легких может возникнуть при воспалении легких, но основной причиной является с/с недостаточность. При сердечно сосудистой недостаточности ослабляется сердечная мышца, происходит застой крови в легких и других органах. В легких накапливается до 300 мл жидкости. При дыхании она вспенивается и образуется 8-10 литров пены. Применяют препараты – пеногасители: спирт этиловый 70%. Вводят 1-2 мл в трахею. А так же с помощью аппарата Боброва вводят спиртовые пары. При отеке легких эффективны осмотические диуретики, которые повышают давление крови и жидкости в легких. Что способствует переходу жидкости в сосуды. Применяются сосудорасширяющие средства – ганглиоблокаторы. Бензогексоний, гигроний. Pentamin 2 ml 5%. Расширяются сосуды и жидкость переходит в сосуды. Применяются сердечные гликозиды. Если отек связан с сердечной недостаточностью. Высокоэффективны глюкокортикоиды, например преднизолон.
Спирт этиловый 70% 100 мл.
Диуретики: Манит флаконы 500мл, ампулы 15% 200 мл в/в ( осмот). Фуросемид таблетки 0,04 ампулы 1% 2 мл Б в/в в/м
Urea pro inyectionibus 30% 100 мл в/в
Строфантин К 0,05% 1 мл. А в-в медленно
Коргликон 0,06% 1 мл Б в/в медленно
Бензогексоний ампулы 2,5% 1 мл п/к таблетки 0,1 Б в/в
Пентамин 2 ml 5% ампулы
Это лекарственные средства растительного происхождения, содержащие в своей хим. Структуре 2 части сахаристую – гликон и не сахаристую – агликон. Фармакодинамика сердечных гликозидов заключается в том, что они избираетльно повышают тонус сердечной мышцы, поэтому их применяют при сердечно сосудистой недостаточности. Усиливают и урежают сокращение сердца. Сердце перекачивает больше крови.ССН сопровождается одышкой, цианазом кожи, посинением губ. Боль в области сердца. ССн не является самостоят. Заболеванием. Она сопровождает все С-С заболевания, например инфаркт миокарда, стенокардия, пороки сердца. ССН бывает хронической и острой. Хроническая постепенно, острая мгновенно при инфаркте миокарда. Сердечные гликозиды содержатся в наперстянке, горицвете весеннем, строфантае, ландыше. Сердечные гликозиды бывают замедленного действия – наперстянка( применять при хронической ССН) 2) средней продолжительности – горицвет весенний. 3) Быстрого действия – при экстренной помощи, это строфант и ландыш. В организме все сердечные гликозиды накапливаются. Их обязательно разводят в 40% р-ре глюкозы, вводят 5-6 минут.
Препараты наперстянки – Дигоксин таблетки 0,00025, ампулы 1 мл 0,025% А в/в медленно, Дигитоксин таблетки 0,0001 свечи рекатльные 0,00015 А, Целанид таблетки 0,00025, амплы 0,02% 1 мл, флаконы 0,05% 10 мл. А В таблетках эффект через 2 дня, в ампулах через 30-40 минут.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Лечение отека легких — Клиническая фармакология
Страница 46 из 102
Последовательность лечебных мероприятий и выбор препаратов при различных гемодинамических вариантах отека легких
После постановки диагноза отека легких больному необходимо придать сидячее или полусидячее положение (даже при инфаркте миокарда) со спущенными ногами, так как уже это несложное мероприятие, уменьшая венозный возврат к сердцу2 способно улучшить состояние больного.
Практически во всех случаях лечение должно начинаться с внутривенного введения морфина или других наркотических анальгетиков и нейролептиков, которые дают быстрый седативный эффект, снимают возбуждение и уменьшают одышку, понижают артериальный и венозный тонус.
Дальнейший выбор препаратов определяется уровнем артериального давления (схема 15). При повышенном АД состояние больного, как правило, быстро улучшается после его нормализации. С этой целью используют ганглиоблокаторы и а-адреноблокаторы.
Лечение отека легких, развившегося на фоне нормального АД при достаточном ударном объеме сердца, должно быть направлено на уменьшение венозного притока крови к правому желудочку. В этом случае основой терапии является применение мощных быстродействующих диуретиков.
Схема 15
Выбор препаратов для лечения отека легких в зависимости от уровня артериального давления
Диуретики уменьшают повышенное давление наполнения и разгружают малый круг кровообращения. Однако они не влияют на величину сердечного выброса и не улучшают состояние гипоперфузии. Более того, они могут ухудшить эти показатели. Аналогичный гемодинамический эффект дают венозные вазодилататоры (нитроглицерин), положительное действие которых, так же как и диуретиков, реализуется только при условии повышенного давления наполнения.
В качестве мероприятия, уменьшающего преднагрузку на сердце, применяется наложение жгутов на конечности. Вместо жгутов могут быть использованы манжеты от сфигмоманометров, в которых увеличивают давление до уровня, превышающего уровень диастолического АД на 10 мм рт. ст. Такой уровень компрессии не препятствует артериальному кровотоку, но ограничивает венозный возврат. Одновременно могут быть сдавлены только три конечности с поочередной сменой жгутов (или манжет) каждые 15—20 мин. Кровопускание как мера, уменьшающая преднагрузку, осуществляется только в крайне тяжелых случаях. При этом быстрое извлечение 300—500 мл крови производится через катетер большого диаметра, введенный в правое предсердие. При снижении сердечного выброса на фоне удовлетворительного уровня АД рекомендуется применение смешанных вазодилататоров, например нитропруссида натрия, который вызывает уменьшение венозного возврата крови, снижает сосудистое сопротивление, повышает ударный объем сердца и снимает симптомы гипоперфузии.
Вопрос о применении быстродействующих сердечных гликозидов не решается однозначно и зависит от этиологии отека легких. При отеке легких вызванном инфарктом миокарда использование сердечных гликозидов и других положительных инотропных агентов нежелательно, так как эти препараты в большей степени влияют на функциональное состояние неповрежденного правого желудочка и могут благодаря этому даже способствовать увеличению кровенаполнения малого круга кровообращения. Положительный эффект сердечных гликозидов отмечается при отеке легких и суправентрикулярной тахикардии на фоне митрального стеноза, а также в случаях, когда укороченный диастолический период наполнения желудочка вызывает повышение давления в левом предсердии. Вызываемое гликозидами замедление ритма сердечных сокращений (в результате восстановления синусного ритма или удлинения эффективного рефрактерного периода атриовентрикулярной проводящей системы сердца) дает положительный гемодинамический эффект.
Применять или нет сердечные гликозиды у больных, уже получающих препараты дигиталиса, зависит от решения вопроса, спровоцирован отек легких гликозидной интоксикацией или ситуация требует дополнительного введения препарата. Такие симптомы, как тошнота, рвота, пароксизмальная мерцательная аритмия с атриовентрикулярной блокадой, узловая непароксизмальная тахикардия, частая желудочковая экстрасистолия, желудочковая тахикардия и гипокалиемия, свидетельствуют в пользу интоксикации гликозидами. Если этих признаков нет, то внезапное появление супервентрикулярной тахикардии с высокой частотой желудочковых сокращений даже у больного, получающего препараты дигиталиса, требует введения полной дозы быстродействующих сердечных гликозидов для замедления ритма сердечных сокращений.
Для уменьшения вспенивания богатой белком жидкости, проникшей в альвеолы и трахеобронхиальное дерево рекомендуется ингалируемый кислород пропускать через увлажнитель с пеногасителями (этиловый спирт, антифомсилан). Однако в концентрациях, достаточных для противовспенивающего эффекта (50%), этиловый спирт оказывает резко выраженное раздражающее действие и плохо переносится больными. Раздражающее действие производных силикона менее выражено, однако они менее эффективны. При обильном образовании пены она должна быть механически удалена из верхних дыхательных путей и трахеи с помощью отсоса.
У больных с отеком легких, как правило, наблюдается бронхоспазм той или иной степени выраженности. Для улучшения альвеолярной вентиляции в комплекс терапевтических мероприятий целесообразно включить и внутривенное введение эуфиллина.
Сочетание отека легких с низким артериальным давлением наблюдается при тяжелом шоке и имеет крайне неблагоприятный прогноз. Большинство упомянутых выше методов лечения при артериальной гипотензии неэффективны. Терапия в этих случаях должна прежде всего включать применение активных положительных инотропных и вазопрессорных средств (изопротеренол, допамин, норадреналин).
/ Венгеровский / 36-37 Сердечные гликозиды
ЛЕКЦИЯ 36
СЕРДЕЧНЫЕ ГЛИКОЗИДЫ (ФАРМАКОДИНАМИКА И ФАРМАКОКИНЕТИКА)
Сердечные гликозиды (греч. glykys — сладкий) — безазотистые соединения растительного происхождения, обладающие кардиотоническим действием на декомпенсированный миокард, применяются для лечения сердечной недостаточности.
Термином «сердечная недостаточность» обозначают группу различных по механизму развития патологических состояний, при которых сердце постепенно утрачивает способность обеспечивать адекватное кровоснабжение органов и тканей. Самая распространенная форма — сердечная недостаточность, обусловленная систолической дисфункцией левого желудочка. При этой патологии снижается сердечный выброс, возрастают преднагрузка, частота сердечных сокращений, объем циркулирующей крови, возникают артериальная вазоконстрик-ция и гипертрофия миокарда.
Сердечной недостаточностью страдают 0,5-2% населения, 10% людей пожилого и старческого возраста. Ежегодная заболеваемость достигает 300 случаев на 100 тысяч населения, летальность — от 15 до 50% в зависимости от тяжести течения. Средняя продолжительность жизни после установления диагноза составляет 1,7 года у мужчин и 3,2 года у женщин.
Природные источники сердечных гликозидов — наперстянка пурпуровая (Западная Европа), наперстянка крупноцветная (Европейская часть России, Северный Кавказ, Урал), наперстянка шерстистая (Балканский полуостров, Молдавия, Приднестровье), желтушник раскидистый (Европейская часть России, Средняя Азия, Крым, Северный Кавказ), горицвет весенний (средняя полоса и юг Европейской части России, Украина, Предкавказье, Средняя Азия, Сибирь), ландыш майский (Европейская часть России. Кавказ), строфант Комбе (древовидная лиана Восточной Африки), морской лук (Средиземноморье).
Лечебные свойства растений, содержащих сердечные гликозиды, были известны в Древнем Египте. За 1600 лет до н.э. морской лук использовали вследствие его раздражающих свойств как рвотное, слабительное, противовоспалительное и мочегонное средство.
Применение сердечных гликозидов в научной медицине началось в конце XVIII века. В 1785 г. вышла в свет монография английского врача Уильяма Уитеринга (1741-1799 гг.) «Сообщение о наперстянке и некоторых лечебных сторонах ее действия: заметки из практики при лечении отеков и некоторых других заболеваний». Уитеринг провел анализ историй болезни 163 пациентов. Все они страдали «водянкой» и получали с лечебной целью порошок или настой листьев наперстянки пурпуровой. Уитеринг впервые описал правила сбора растений и приготовления лекарственных форм; указал дозу порошка листьев наперстянки (0.12-0,36 г 2 раза в день) и схему применения («назначать до появления признаков интоксикации, а затем отменять на некоторое время»). В книге также перечислены симптомы интоксикации (рвота, возбуждение, нарушение цветового зрения, недержание мочи, брадикардия, судороги), поставлен вопрос о необходимости индивидуального лечения. Уитеринг установил, что наперстянка усиливает сердечные сокращения, а ее мочегонный эффект при «водянке» является вторичным. Сведения о лечебном действии листьев наперстянки Уитеринг почерпнул из списка трав, которые применяла знахарка графства Шропшир. В 1875 г. Освальд Шмидеберг выделил гликозид наперстянки дигитоксин.
В России изучение наперстянки как сердечного средства начато в 1785 г. хирургом С.А. Рейхом.
Освоение географических ареалов растительного мира способствовало открытию новых гликозидсодержащих растений. В 1865 г. Д. Ливингстон и Д. Кирк описали брадикардическое действие африканского стрельного яда из семян строфанта гладкого. Кирк обратил внимание на изменение работы своего сердца каждый раз, когда чистил зубы зубной щеткой, лежавшей в сумке рядом с образцами яда из строфанта.
В этом же году профессор Петербургской военно-медицинской академии Евгений Венцеславович Пеликан представил доказательства специфического действия на сердце строфанта, а год спустя — олеандра. В 1885-1890 гг. английский ученый Томас Фрезер выделил строфантин.
В конце XIX века крупнейшим центром изучения сердечных гликозидов стала клиника С.П. Боткина, в которой экспериментальную лабораторию возглавлял И.П. Павлов. Ученики С.П. Боткина и И.П. Павлова установили благоприятное влияние на кровообращение горицвета (Н.А. Бубнов), морозника (Н.Я. Чистович), кендыря (Д.А. Соколов).
В 1896 г. основатель кафедры фармакологии Томского университета П. В. Буржинский открыл, что гликозид периплоцин, выделенный химиком Э.А. Леманом из корня обвойника греческого, действует на сердце подобно гликозидам наперстянки, описал переходную и токсическую фазы интоксикации сердечными гликозидами.
В 20-е годы XX века Н.В. Вершинин предложил заменить западноевропейскую наперстянку пурпуровую отечественной наперстянкой крупноцветной, во время Великой Отечественной войны Н.В. Вершинин, Е.М. Думенова, Д.Д. Яблоков ввели в медицинскую практику препараты желтушника, оказывающие подобно строфантину лечебный эффект при острых расстройствах сердечной деятельности.
В растениях присутствуют первичные (генуинные) сердечные гликозиды. В процессе сушки и хранения растений от сердечных гликозидов отщепляется 1 молекула глюкозы, при этом образуются вторичные сердечные гликозиды. В медицинской практике применяют первичные и вторичные сердечные гликозиды.
Молекулы сердечных гликозидов состоят из двух частей — сахаристой (гликона) и несахаристой (агликона), соединенных эфирной связью.
Гликоны влияют на фармакокинетику сердечных гликозидов. Они представлены сахарами, широко распространенными в природе, -D-глюкозой, D-фруктозой, D-ксилозой, L-рамнозой, а также сахарами, входящими в состав только сердечных гликозидов, — D-дигитоксозой, D-цимарозой, D-олеандрозой. Сердечные гликозиды со специфическими сахарами медленнее подвергаются биотрансформации в печени и действуют длительнее. У гликозидов наперстянки шерстистой и олеандра к сахарам присоединены остатки уксусной кислоты.
Агликоны являются носителями биологической активности, но также влияют на фармакокинетику сердечных гликозидов. Они имеют стероидную структуру с цис-конфигурацией колец (циклопентанпергид-рофенантрен). Метильные и альдегидные группы в стероидном кольце повышают кардиотоническое действие.
Важное значение для фармакодинамики сердечных гликозидов имеет ненасыщенное лактоновое кольцо, присоединенное в положении C17 стероидного ядра. Сердечные гликозиды с пятичленным лак-тоновым кольцом получили название карденолиды. Вещества, включающие шестичленное лактоновое кольцо, относят к классу буфадие-нолидов. Карденолидами являются большинство сердечных гликозидов. Буфадиенолиды обнаружены в морском луке, морознике и секрете кожных желез жаб ( Bufo ). Животные в эволюции стали синтезировать сердечные гликозиды как средства защиты от хищников.
Количество гидроксилов в агликонах определяет их полярность и, соответственно, растворимость в липидах и воде.
ФАРМАКОДИНАМИКА СЕРДЕЧНЫХ ГЛИКОЗИДОВ В ТЕРАПЕВТИЧЕСКИХ ДОЗАХ
Влияние сердечных гликозидов на сердце
Сердечные гликозиды оказывают положительные инотропный, тонотропный. отрицательные хронотропный и дромотропный эффекты.
Положительное инотропное (кардиотоническое, систолическое) действие
Сердечные гликозиды обладают положительным инотропным (греч. /s, род. падеж ‘ inos — волокно, мускул; tropos — направление) влиянием при сердечной недостаточности, а также усиливают сокращения здорового сердца.
У здоровых людей сердечные гликозиды одновременно с увеличением сократительной функции миокарда вызывают брадикардию и спазм периферических артерий, поэтому минутный объем крови снижается, а усиление сердечной деятельности направлено на преодоление повышенного сосудистого сопротивления и не сопровождается улучшением кровотока в органах.
При сердечной недостаточности сердечные гликозиды, снижая увеличенный симпатический тонус и избыточное образование катехоламинов и ангиотензина II, нормализуют частоту сердечных сокращений, способствуют расширению артерий и уменьшению их сопротивления. В итоге усиление сокращений декомпенсированного миокарда улучшает кровоснабжение органов.
Под влиянием сердечных гликозидов систола становится более энергичной и короткой, кривая Франка-Старлинга (зависимость силы сокращений сердца от давления крови в полости желудочков) сдвигается вверх и влево. Таким образом, при лечении сердечной недостаточности рост систолического выброса обусловлен не повышенным растяжением мышечных волокон (тоногенная дилатация), а увеличением сократимости миокарда. Это имеет большое терапевтическое значение, так как при выраженной дилатации левого желудочка (конечный диастолический объем более 260 мл) или повышении конечного диастолического давления в его полости более 18-20 мм рт.ст. механизм Франка-Старлинга перестает действовать. Дальнейшее наполнение желудочков кровью вызывает падение сердечного выброса, митральную регургитацию и рост потребности сердца в кислороде.
Сердечные гликозиды оказывают кардиотоническое действие, изменяя обмен электролитов и биоэнергетику сократительного миокарда. Они усиливают сокращения изолированных папиллярных мышц, полосок верхушки миокарда, сердца эмбриона, когда еще не развились проводящая система и нервный аппарат.
Влияние сердечных гликозидов на электролитный обмен миокарда
Сердечные гликозиды повышают в кардиомиоцитах содержание свободных ионов кальция. Это обусловлено рядом механизмов, среди которых основное значение имеет блокада Na/К-АТФ-азы — фермента сарколеммы, осуществляющего реполяризацию (восстановление потенциала покоя). Na/К-АТФ-аза удаляет из клеток 3 иона натрия, вошедших при деполяризации, в обмен на возврат двух ионов калия. Транспорт ионов происходит активно, против электрохимического градиента с использованием энергии внутриклеточной АТФ.
В терапевтических дозах сердечные гликозиды обратимо, примерно на 35%, блокируют фосфорилированную форму Na/К-АТФ-азы, взаимодействуя лактоновым кольцом с сульфгидрильными группами -субъединицы фермента на внешней поверхности сарколеммы. Ионы калия дефосфорилируют Na/K-АТФ-азу, что ослабляет блокирующий эффект сердечных гликозидов.
Неполярные липофильные сердечные гликозиды уменьшают активность Na/К-АТФ-азы, нарушая связи фермента с фосфолипидами сарколеммы, модифицируя его конформацию и подвижность в мембране.
Как известно, ионы кальция поступают в кардиомиоциты по потенциалозависимым каналам L-типа при деполяризации сарколеммы. В клетках вошедшие ионы становятся пусковым механизмом для освобождении ионов кальция из саркоплазматического ретикулума (депо, в котором Са 2+ связан с белком кальсеквестрином). При концентрации в цитоплазме более 10″ 6 М свободные ионы кальция устраняют тропомиозиновую депрессию актомиозина и активируют АТФ-азу миозина. Повышается образование сократительного белка актомиозина в миофибриллах.
При реполяризации сарколеммы в период диастолы ионы кальция удаляются во внеклеточную среду и возвращаются в саркоплазмати-ческий ретикулум при участии кальцийзависимой АТФ-азы.
Блокада Na + /К АТФ-азы сердечными гликозидами компенсаторно увеличивает натрий/кальциевый обмен. Удаление трех ионов натрия во внеклеточную среду сопровождается входом в кардиомиоциты одного иона кальция, в свою очередь освобождающего его дополнительное количество из саркоплазматического ретикулума. Таким образом, создается дополнительный фонд свободных ионов кальция в период реполяризации. Кальцийзависимая АТФ-аза резистентна к действию сердечных гликозидов в терапевтических дозах.
Эндогенными лигандами Na / К-АТФ-азы являются дигиталисоподобные вещества — кардиодигины (олигопептиды), выделяемые гипоталамусом, а также атриальный (28 аминокислот), мозговой (26 аминокислот) и печеночный (28 аминокислот) натрийуретические пептиды. В крови преобладает атриальный натрий-уретический пептид. Он синтезируется в миоэндокринных клетках предсердий при их механическом растяжении, задержке ионов натрия в организме и под влиянием гуморальных факторов — ангиотензина II. катехоламинов, глюкокорти-коидов. Натрийуретические пептиды оказывают следующие физиологические эффекты:
• Усиливают сердечные сокращения, блокируя Na/К-АТФ-азу кардиомиоцитов;
• Расслабляют гладкие мышцы артерий и вен, снижают АД;
• Повышают проницаемость гистогематических барьеров и транспорт воды из крови в тканевую жидкость;
• Оказывают мочегонное действие, так как улучшают почечный кровоток, фильтрацию, тормозят реабсорбцию воды. Na», Сl. Са 2 ^ и Мд 2 « в почечных канальцах (действуют в 1000 раз сильнее фуросемида);
• Подавляют секрецию ренина и образование ангиотензина II;
• Снижают внутриглазное давление, расслабляют гладкие мышцы бронхов и кишечника.
Толерантность к кардиотоническому действию сердечных гликозидов может быть вызвана десенситизацией Na /К-АТФ-азы под влиянием натрийурети-ческих пептидов.
Сердечные гликозиды увеличивают поступление ионов кальция в клетки миокарда также в результате других механизмов. Они устанавливают координационную связь с фосфолипидами сарколеммы, саркоплазматического ретикулума и митохондрий, что нарушает депонирование ионов кальция; образуют хелатные комплексы с внеклеточными ионами кальция, облегчая их транспорт внутрь клеток.
Сердечные гликозиды устраняют дефицит ионов калия в кардиомиоцитах, вызванный при сердечной недостаточности избыточной секрецией минералокортикоида альдостерона. Сердечные гликозиды ликвидируют гиперальдостеронизм:
• Уменьшают секрецию ренина — стимулятора ангиотензин-альдостероновой системы;
• Улучшают кровоснабжение печени с ростом инактивации альдостерона;
• По принципу отрицательной обратной связи снижают синтез альдостерона в надпочечниках (имеют структурное сходство с гормоном). Только при интоксикации сердечными гликозидами возникает дефицит ионов
калия в миокарде (гипокалигистия), так как нарушается возврат этих ионов в
клетки из-за выраженной блокады Na /К -АТФ-азы.
Влияние сердечных гликозидов на энергетический обмен миокарда
Сердечные гликозиды не повышают кислородный запрос миокарда на единицу выполняемой работы. Коэффициент полезного действия сердца при терапии возрастает. Этот благоприятный эффект на метаболизм обусловлен улучшением утилизации молочной кислоты, глюкозы, жирных кислот, повышением сопряженности окисления и фосфорилирования, синтеза макроэргов и гликогена. Сердечные гликозиды снижают кислородный запрос сердца, уменьшая тахикардию и прекращая растяжение стенки левого желудочка остаточным объемом крови.
Положительное тонотропное действие
Сердечные гликозиды препятствуют миогенной дилатации желудочков при сердечной недостаточности. При их применении утрачивается значение тоногенной дилатации в обеспечении адекватного сердечного выброса, улучшаются биоэнергетика и синтез гликогена в миокарде.
Отрицательное хронотропное (диастолическое) действие
Сердечные гликозиды в терапевтических дозах нормализуют частоту сердечных сокращений, устраняя тахикардию.
При сердечной недостаточности тахикардия является вторым после тоногенной дилатации адаптационным механизмом, направленным на поддержание минутного сердечного выброса. Однако укорочение диастолы при тахикардии ухудшает кровоснабжение сердца и истощает его энергетические ресурсы.
Тахикардия у больных сердечной недостаточностью развивается на фоне снижения парасимпатического тонуса и роста симпатического тонуса. Низкий сердечный выброс сопровождается ослаблением артериального барорефлекса (барорецепторы аорты и каротидного синуса поддерживают нормальный тонус блуждающего нерва и тормозят симпатическую активность).
Симпатическую активацию вызывает также раздражение барорецепторов правого предсердия и вен застойным объемом крови (рефлекс Бейнбриджа). В крови больных сердечной недостаточностью повышаются содержание норадреналина, вазопрессина (антидиуретический гормон), ангиотензина II и активность ренина.
Кардиотонический эффект сердечных гликозидов, создавая мощную пульсовую волну крови в период систолы левого желудочка, усиливает артериальный барорефлекс. Кроме того, сердечные гликозиды сенситизируют барорецепторный механизм в каротидном синусе (в афферентных волокнах, идущих от барорецепторов в продолговатый мозг, учащается спонтанная импульсация). Импульсы от артериальных барорецепторов повышают тонус блуждающего нерва, что подавляет избыточную симпатическую активность. Сердечные гликозиды увеличивают также освобождение ацетилхолина из холинергических окончаний в сердце; устраняют рефлекс Бейнбриджа. повышая возврат венозной крови в сердце.
Сердечные гликозиды в эквивалентных дозах обладают примерно одинаковым кардиотоническим влиянием, но отличаются по способности оказывать отрицательное хронотропное действие. Наибольшее снижение частоты сердечных сокращений наступает при приеме гликозидов наперстянки — дигитоксина, дигоксина и целанида.
При тахикардии на фоне тампонады сердца и перикардита, когда отсутствует декомпенсация миокарда, сердечные гликозиды не нормализуют частоту сердечных сокращений.
Отрицательное дромотропное действие
Сердечные гликозиды замедляют проведение возбуждения по проводящей системе сердца, особенно в атриовентрикулярном узле, так как повышают влияние блуждающего нерва на сердце и прямо удлиняют рефракторный период атриовентрикулярного узла. Напротив, сердечные гликозиды укорачивают рефракторный период предсердий и волокон Пуркинье в желудочках.
Сердечные гликозиды применяют при желудочковой тахикардии у пациентов с трепетанием и мерцанием предсердий.
Влияние сердечных гликозидов на гемодинамику
Сердечные гликозиды оказывают благоприятное влияние на гемодинамику у больных сердечной недостаточностью:
• Увеличивают минутный объем крови за счет усиления сердечных сокращений, несмотря на ликвидацию тахикардии;
• Нормализуют АД;
• Вызывают разгрузку венозной части большого круга кровообращения, снижают венозное давление;
• Уменьшают остаточный объем крови, ее диастолическое давление в желудочках, напряжение стенки желудочков и потребность миокарда в кислороде, улучшают субэндокардиальный кровоток;
• Снижают давление крови в сосудах малого круга кровообращения, что уменьшает риск отека легких, улучшает газообмен и насыщение крови кислородом (исчезают цианоз, одышка, гипоксия тканей. метаболический ацидоз);
• Повышают скорость кровотока, улучшают реологические свойства крови.
Мочегонное действие сердечных гликозидов
Сердечные гликозиды уменьшают объем циркулирующей крови и ликвидируют отеки у больных сердечной недостаточностью, повышая кровоток в почках и фильтрацию первичной мочи. Они также подавляют секрецию альдостерона и вазопрессина, вследствие чего ослабляют реабсорбцию ионов натрия и воды, сохраняют в организме ионы калия.
Мочегонное действие сердечных гликозидов отсутствует при отеках, не связанных с сердечной недостаточностью.
ФАРМАКОКИНЕТИКА СЕРДЕЧНЫХ ГЛИКОЗИДОВ
Фармакокинетика сердечных гликозидов зависит от их физико-химических свойств. Неполярные сердечные гликозиды хорошо растворяются в липидах и легко преодолевают клеточные мембраны, полярные вещества растворимы в воде и имеют низкую способность к проникновению через мембраны.
Сердечные гликозиды накапливаются в скелетной мускулатуре, в миокард поступает не более 1% введенной дозы. У истощенных больных с плохо развитой мускулатурой и у детей концентрация сердечных гликозидов в крови повышается.
В крови сердечные гликозиды депонированы в связи с белками. При тиреотоксикозе связывание сердечных гликозидов возрастает, напротив, при гипотиреозе оно снижается. Соответственно концентрация свободной фракции в крови людей, страдающих патологией щитовидной железы, ниже или выше. чем у здоровых лиц. Дигоксин проникает через плаценту.
Элиминация сердечных гликозидов происходит путем биотрансформации и экскреции неизмененных веществ или их метаболитов с мочой или желчью.
По фармакокинетическим параметрам сердечные гликозиды можно разделить на 3 группы.
Неполярные липофильные сердечные гликозиды
Дигитоксин содержит только одну гидроксильную группу в стероидном ядре.
При приеме внутрь в кровь всасывается 95-97% дозы дигитоксина. С белками прочно связано 95-97% молекул, поэтому проникновение в миокард происходит медленно. Низкое содержание белков в крови детей и больных гепатитом или нефрозом уменьшает связанную фракцию дигитоксина, что сказывается на эффективности и элиминации. Снижение доли связанной фракции всего на 1% увеличивает активную свободную фракцию почти вдвое.
Дигитоксин полностью реабсорбируется в почечных канальцах, подвергается энтерогепатической циркуляции, обладает выраженной способностью к материальной кумуляции. Коэффициент элиминации (часть дозы, элиминируемая за сутки) составляет всего 7%. Для удаления из организма дигитоксин окисляется в печени в более полярный дигоксин.
Лекарственный препарат ДИГИТОКСИН (КАРДИГИН, КРИСТОДИГИН) назначают внутрь. Его кардиотонический эффект наступает через 1.5-2 часа, однократно введенная доза покидает организм только спустя 14-21 день.
Сердечные гликозиды промежуточной полярности и липофильности
Дигоксин содержит два гидроксила в стероидном ядре.
Биодоступность дигоксина составляет 70-80%, с белками плазмы связано 20-40% молекул, проникновение в миокард более быстрое, чем у дигитоксина.
У 10% людей в кишечнике присутствуют бактерии Eubacterium lentum , превращающие дигоксин в неактивное соединение. Это может стать причиной толерантности.
Дигоксин выводится с мочой в неизмененном виде, умеренно ку-мулирует. коэффициент его элиминации равен 20%.
Лекарственные препараты ДИГОКСИН (ЛАНИКОР, НОВОДИГАЛ) и ЦЕЛАНИД (ИЗОЛАНИД; первичный гликозид наперстянки шерстистой — ланатозид С) принимают внутрь (начало действия — через 40-60 минут) и вводят в вену (начало действия — через 10-20 минут). Полная терапевтическая доза элиминируется в течение 5-7 дней.
Дигоксин является наиболее широко применяемым препаратом сердечных гликозидов благодаря «удобной» фармакокинетике и доступной методике определения концентрации в крови. Целанид обладает меньшей биодоступностью (40-60%), слабым кардиотоническим эффектом и реже используется в медицинской практике.
Полярные водорастворимые сердечные гликозиды
Строфантин и конваллятоксин содержат 4-5 гидроксилов в агликоне. При приеме внутрь они практически не всасываются (биодоступность — 3-8%). В крови незначительно связываются с белками. Быстро проникают в миокард. Выводятся в неизмененном виде с мочой и желчью, слабо кумулируют. Коэффициент элиминации строфантина и конваллятоксина — 40%.
Лекарственные препараты СТРОФАНТИН и КОРГЛИКОН (смесь гликозидов ландыша конваллязида и конваллятоксина) вводят в вену. Их кардиотоническое действие возникает через 3-10 минут. Полная терапевтическая доза элиминируется в течение 2-3 дней.
К полярным сердечным гликозидам относят также гликозиды морского лука. В медицинской практике используют средство для приема внутрь МЕПРОСЦИЛЛАРИН (КЛИФТ).
Параметры фармакокинетики, начало и продолжительность действия сердечных гликозидов приведены в таблицах 36.1 и 36.2.
СЕРДЕЧНЫЕ ГЛИКОЗИДЫ (ПРИМЕНЕНИЕ И ТОКСИКОЛОГИЯ). НЕСТЕРОИДНЫЕ КАРДИОТОНИЧЕСКИЕ СРЕДСТВА
ПРИМЕНЕНИЕ И ТОКСИКОЛОГИЯ СЕРДЕЧНЫХ ГЛИКОЗИДОВ
Применение сердечных гликозидов
Сердечные гликозиды в настоящее время редко применяют при острой сердечной недостаточности, чаще — при хронической сердечной недостаточности. Они показаны больным хронической застойной сердечной недостаточностью 11-IV функциональных классов с фракцией выброса менее 30-35%, вызванной систолической дисфункцией левого желудочка, в сочетании с мерцательной тахиаритмией. Сердечные гликозиды назначают также для купирования и курсовой терапии мерцания и трепетания предсердий и суправентрикулярной пароксизмальной тахикардии.
При острой сердечной недостаточности вливают в вену строфантин, коргликон или дигоксин. Их действие продолжается несколько часов, что затрудняет прекращение эффекта в случае появления интоксикации. К тому же больные острой декомпенсацией миокарда всегда принимают мочегонные средства, вызывающие гипокалиемию.
При хронической сердечной недостаточности назначают внутрь дигоксин, целанид или дигитоксин.
Более половины больных умеренной сердечной недостаточностью с синусовым ритмом не нуждаются в терапии сердечными гликозидами, а их лечение можно ограничить введением диуретиков и средств. влияющих на ренин-ангиотензиновую систему.
Иногда сердечные гликозиды принимают профилактически при заболеваниях, вызывающих декомпенсацию миокарда (пневмония, отравления). Не рекомендуется использовать сердечные гликозиды с профилактической целью у пациентов с бессимптомной или малосимптомной дисфункцией левого желудочка и синусовым ритмом.
При мерцании и трепетании предсердий и суправентрикулярной пароксиз-мальной тахикардии выбирают препараты с выраженным отрицательным дромотропным эффектом — дигитоксин, дигоксин или целанид. Эти гликозиды наперстянки значительно уменьшают количество импульсов, поступающих из предсердий в желудочки через атриовентрикулярный узел, а также снижают автоматизм и увеличивают максимальный потенциал покоя в предсердиях и атриовентрикулярном узле.
Чувствительность больных сердечной недостаточностью к действию сердечных гликозидов зависит от многих факторов. Основное значение имеют:
• Гипокалиемия или гиперкалиемия;
• Гипомагниемия, гиперкальциемия;
• Нарушение кислотно-основного равновесия;
• Ишемия миокарда;
• Миокардит, кардиомегалия;
• Заболевания щитовидной железы;
• Почечная недостаточность;
• Печеночная недостаточность (для дигитоксина);
• Заболевания органов дыхания;
• Сопутствующая лекарственная терапия;
• Функциональный класс сердечной недостаточности.
Пути введения сердечных гликозидов
При назначении сердечных гликозидов внутрь необходимо учитывать раздражающее действие и инактивацию кишечной микрофлорой и пищей (рекомендуют прием через 1.5 часа после еды). У больных с застоем крови в системе воротной вены всасывание сердечных глико-зидов в кишечнике существенно замедляется, однако по мере ликвидации застойных явлений биодоступность возрастает, что потребует коррекции дозы.
Ректальный путь введения сердечных гликозидов в настоящее время практически не применяют вследствие медленного наступления эффекта и сильного раздражающего влияния.
При вливании сердечных гликозидов в вену следует помнить о быстром создании в крови высоких концентраций. Это увеличивает опасность передозировки и интоксикации. Для равномерного распределения в организме сердечные гликозиды вводят в вену медленно, в течение 3-5 минут в 10-20 мл 5% раствора глюкозы.
Сердечные гликозиды не вводят в мышцы из-за опасности некроза.
Критерии эффективности терапии сердечными гликозидами
• Уменьшение клинических симптомов сердечной недостаточности (одышки, цианоза, размеров печени и периферических отеков);
• Снижение частоты сердечных сокращений до 60-70 в покое;
• Повышение толерантности к физической нагрузке (учащение сердечного ритма до 120 в минуту на фоне умеренной физической нагрузки);
• Изменения ЭКГ (удлинение до нормы интервала Р-Р, умеренное удлинение интервала Р-0. сокращение комплекса ORS , уплощение зубца Г. снижение сегмента S-T);
• Улучшение показателей внутрисердечной и системной гемодина-мики;
• Терапевтическая концентрация сердечных гликозидов в крови, определенная радиоиммунным методом (для дигоксина терапевтическая концентрация — 1-2 нг/мл, токсическая концентрация -2-2,5 нг/мл).
Принципы назначения сердечных гликозидов
Различают полную терапевтическую и поддерживающую дозы сердечных гликозидов. Полная терапевтическая доза обеспечивает оптимальный гемодинамический и клинический эффекты согласно перечисленным критериям. Поддерживающая доза составляет ту часть полной терапевтической дозы, которая элиминируется в течение суток. Она позволяет сохранять концентрацию препаратов в крови на постоянном уровне, несмотря на кумуляцию. Рассчитывается по формуле (КЭ — коэффициент элиминации в %):
Если сердечная недостаточность была результатом нарушения деятельности сердца вследствие ревмокардита, декомпенсации врожденных или приобретенных пороков, то после ликвидации острого состояния сердечные гликозиды принимают либо постоянно (врожденные пороки), либо продолжительный период времени. При внекардиальной этиологии сердечной недостаточности (пневмония, токсикозы, шок) проводят короткий, в течение нескольких дней, курс терапии.
В настоящее время используют медленное насыщение сердечными гликозидами. Этот самый удобный и безопасный метод терапии. Больные получают сердечные гликозиды внутрь в фиксированной дозе, примерно равной поддерживающей дозе. Содержание сердечных гликозидов в крови медленно нарастает и через 5-8 дней в организме находится полная терапевтическая доза, а суточная элиминация восполняется поддерживающей дозой (уравновешенное состояние). Улучшение клинического состояния с уменьшением симптомов сердечной недостаточности наступает уже в первые дни лечения.
Насыщение медленным темпом тем более оправдано, что зависимость положительного инотропного эффекта сердечных гликозидов от дозы не является линейной. 2/3 кардиотонического эффекта полной дозы развивается при назначении половинной дозы. После достижения определенной концентрации сердечных гликозидов в крови дальнейшее повышение дозы усиливает терапевтическое влияние лишь незначительно, однако возрастает вероятность интоксикации.
Быстрое и умеренно быстрое насыщение сердечными гликозидами используют редко.
Быстрое насыщение — введение больному сердечных гликозидов в полной терапевтической дозе на протяжении суток. Полную терапевтическую дозу разделяют на 4-5 равных частей. Очередную часть дозы принимают через 1 час после оценки терапевтического эффекта от предыдущего введения. При достижении оптимального терапевтического действия или появлении первых симптомов интоксикации насыщение заканчивают, со 2-го дня пациента переводят на поддерживающую терапию.
Быстрое насыщение необходимо только при острой декомпенсации миокарда. проводится в условиях специализированного кардиологического стационара. У 40-50% больных при быстром насыщении не удается избежать интоксикации.
Умеренно быстрое насыщение проводят в течение 3 дней. В первые сутки больной принимает 50% средней полной терапевтической дозы, во 2-е сутки — примерно 40%, в 3-й день — оставшуюся дозу для достижения наилучшего эффекта, с 4-го дня переходят на поддерживающий режим.
В связи с особенностями фармакокинетики после внутривенного вливания строфантина, дигоксина или целанида в течение 2 дней назначают дигитоксин в удвоенной дозе. затем переходят на его обычные поддерживающие дозы. Напротив, после длительной терапии дигитоксином необходимо сделать двухдневный перерыв прежде, чем переходить на поддерживающие дозы дигоксина.
ПРОТИВОПОКАЗАНИЯ К НАЗНАЧЕНИЮ СЕРДЕЧНЫХ ГЛИКОЗИДОВ
Абсолютные противопоказания:
‘ Интоксикация сердечными гликозидами или подозрение на нее;
• Атриовентрикулярная блокада 11-111 степени;
• Аллергические реакции (бывают редко).
Относительные противопоказания:
• Синдром слабости синусного узла;
• Выраженная синусовая брадикардия (пульс менее 50 в минуту);
• Мерцание предсердий с редким ритмом (мерцательная брадиаритмия);
• Атриовентрикулярная блокада 1 степени;
• Синдром Вольфа-Паркинсона-Уайта (импульсы из-за сниженной атриовентрикулярной проводимости распространяются по дополнительному пути, создавая опасность пароксизмальной тахикардии);
• Желудочковые аритмии;
• Тяжелая гипертоническая болезнь сердца;
• Ишемическая болезнь сердца (особенно после трансмурального инфаркта миокарда);
• Хроническое легочное сердце;
• Гипокалиемия;
• Гиперкальциемия;
• Почечная недостаточность;
• Тяжелые заболевания легких (дыхательная недостаточность 11-111 степени).
Сердечные гликозиды бесполезны при диастолической дисфункции левого желудочка или состояниях с сердечным выбросом более 45%. По этой причине их не назначают больным гипертрофической кардиомиопатией, митральным и аортальным стенозом, констриктивным и экссудативным миокардитом, если только эти заболевания не сопровождаются мерцательной тахиаритмией.
При аортальном стенозе выходной тракт закрывается асимметрически гипертрофированной межжелудочковой перегородкой, что нарушает выброс крови из левого желудочка в аорту. В этой ситуации сердечные гликозиды, ускоряя формирование обструкции, способствуют снижению сердечного выброса.
При митральном стенозе сердечные гликозиды, повышая силу сокращений левого желудочка, ухудшают условия его диастолического заполнения кровью через стенозированное левое атриовентрикулярное отверстие. У больных значительно возрастает давление в системе легочной артерии, появляется риск отека легких.
ОТРАВЛЕНИЕ СЕРДЕЧНЫМИ ГЛИКОЗИДАМИ
Интоксикация сердечными гликозидами различной степени тяжести наблюдается у 5-15% больных, при быстром насыщении ее частота возрастает до 40-50%. Сердечные гликозиды обладают малой широтой терапевтического действия.
Симптомы интоксикации условно делят на кардиальные и внекардиальные.
Кардиальные симптомы
Нарушения со стороны сердца наблюдаются в 51-90% случаев интоксикации сердечными гликозидами.
П.В. Буржинский впервые описал 2 стадии отравления — переходную и токсическую.
В переходной фазе возрастает пульсовое артериальное давление, возникает брадикардия, замедляется атриовентрикулярное проведение. Эти нарушения гемодинамики обусловлены рефлекторным повышением тонуса блуждающего нерва.
В токсической фазе возвращаются симптомы сердечной недостаточности, появляются коронарная недостаточность и аритмия:
• Желудочковая экстрасистолия по типу би- и тригеминии;
• Политопная (полиморфная) желудочковая экстрасистолия;
• Непароксизмальная тахикардия из атриовентрикулярного узла;
• Пароксизмальная предсердная тахикардия в сочетании с атриовен-трикулярной блокадой;
• Остановка синусного узла с замещающим ритмом из атриовентрикулярного узла;
• Атриовентрикулярная блокада II степени.
В токсической дозе сердечные гликозиды, блокируя Na/КАТФ-азу на 60% и более, вызывают гипокалигистию — дефицит ионов калия в кардиомиоцитах. Совместно с задержкой ионов натрия гипокалигистия уменьшает поляризацию сарколеммы и отрицательный потенциал покоя. Это нарушает деполяризацию и ослабляет сокращения мио-фибрилл. Гипокалигистия отрицательно сказывается на синтезе макроэргов, гликогена, белка в клетках миокарда, способствует развитию внутриклеточного ацидоза и внеклеточного алкалоза. В крови уровень ионов калия повышается как результат блокады Na/К-АТФ-азы скелетных мышц.
В области миофибрилл значительно увеличивается содержание ионов кальция (усиливается натрий/кальциевый обмен, нарушается удаление Са 2+ из-за блокады кальцийзависимой АТФ-азы).
Мембранная Na / К-АТФ-аза сердца имеет неодинаковую чувствительность к сердечным гликозидам. Они в 2,5 раза сильнее блокируют Na / К-АТФ-азу проводящей системы, чем соответствующий фермент сократительного миокарда. По этой причине в картине интоксикации ведущую роль играют нарушения сердечного ритма. Избыточное поступление в клетки проводящей системы ионов кальция, а также освобождение норадреналина из симпатических окончаний сопровождаются появлением дополнительных очагов автоматизма, способных к спонтанной деполяризации.
Ионы кальция препятствуют развитию диастолы (возникает гиподиастолия); повреждая лизосомы, освобождают ферменты, вызывающие некроз миокарда.
Ослабление систолы и нарушение диастолы ухудшают изгнание крови из полостей желудочков, что нарушает кровоток под эндокардом и усугубляет ишемию миокарда.
Сердечные гликозиды в токсических дозах увеличивают тонус вен и артерий. Рост преднагрузки и постнагрузки на сердце ускоряет прогрессирование декомпенсации.
Внекардиальные симптомы
Внекардиальные симптомы интоксикации сердечными гликозида-ми — диспептические (у 75-90% больных), неврологические (30-90%), смешанные (37%) и редко встречающиеся (тромбоцитопения, аллергический васкулит, гинекомастия, бронхоспазм).
Диспептические нарушения:
• Анорексия (снижение аппетита) в результате накопления норадре-налина в пищевом центре гипоталамуса;
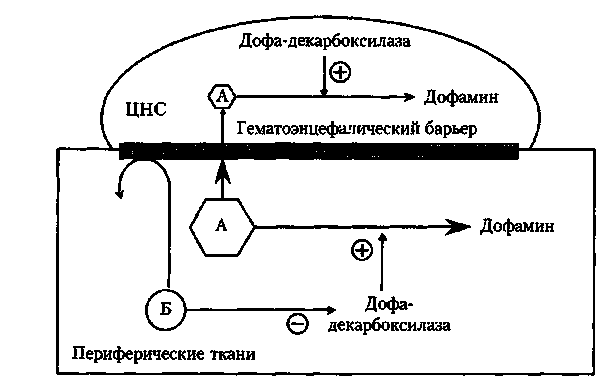
• Тошнота и рвота, вызванные действием избытка дофамина на триг-герную зону рвотного центра;
• Спастическая боль в животе и диарея на фоне повышенного тонуса блуждающего нерва;
• Некроз кишечника из-за спазма сосудов брыжейки.
Неврологические проявления интоксикации обусловлены блокадой Na /К -АТФ-азы нейронов центральной и периферической нервной системы. При этом нарушаются выделение и кругооборот нейромеди-аторов. У пострадавших появляются
• Утомление, головная боль, мышечная слабость;
• Страх, бред, галлюцинации, судороги;
• Микро- или макропсия, ксантопсия (предметы кажутся окрашенными в желтый или зеленый цвет), выпадение полей зрения.
Лечение интоксикации сердечными гликозидами
Прежде всего необходимо отменить препарат сердечного гликозида и другие лекарственные средства, повышающие уровень сердечных гликозидов в крови и чувствительность к ним (хинидин, амиодарон); назначить физические антагонисты — 50-100 г угля активированного или 4-8 г колестирамина (в том числе при введении сердечных гликозидов в вену, так как они подвергаются энтерогепатической циркуляции); определить концентрацию электролитов в крови; проводить мониторирование ЭКГ.
Наибольшую сложность представляет купирование аритмий, вызванных сердечными гликозидами в токсических дозах. Противоарит-мическая терапия включает следующие мероприятия:
• Ликвидацию гипокалигистии и уменьшение связывания сердечных гликозидов с Na/К-АТФ-азой (при уровне ионов калия в крови ниже 4 мэкв/л вливают в вену препараты калия совместно с его проводниками через мембраны — панангин или поляризующую смесь*);
• Ликвидацию гиперкальциемии (вводят в вену комплексонообразо-ватели — натрия цитрат, динатриевую соль этилендиаминтетраук-сусной кислоты).
• Назначение противоаритмических средств, не вызывающих нарушений атриовентрикулярной проводимости и ослабления сократительной способности сердца (в вену — лидокаин, дифенин);
• Уменьшение аритмогенного действия норадреналина (в вену -адреноблокатор анаприлин);
• Уменьшение брадикардии и атриовентрикулярной блокады (под кожу — М-холиноблокаторы атропин, метацин);
• Химическую инактивацию сердечных гликозидов в крови (в мышцы -донатор сульфгидрильных групп унитиол. в вену — Fab-фрагменты специфических антител к дигоксину и дигитоксину);
• Электроимпульсную терапию при неэффективности медикаментозного лечения.
НЕСТЕРОИДНЫЕ КАРДИОТОНИЧЕСКИЕ СРЕДСТВА
Препараты этой группы разделяют на несколько классов:
1. Ингибиторы фосфодиэстеразы:
• Производные бипиридина — амринон, милринон;
• Производные имидазола — эноксимон, пироксимон, феноксимон;
• Производные бензимидазола — пимобендан.
2. Симпатомиметические амины — преналтерол, ксамотерол.
3. Препараты с другим механизмом кардиотонического действия — веснаринон. форсколин.
Сначала применение нестероидных кардиотонических средств представлялось не только патогенетически обоснованным, но и перспективным. Первые препараты — амринон, милринон и преналтерол показали высокую клиническую и гемодинамическую эффективность при приеме внутрь в виде коротких курсов. Однако неожиданно выяснилось. что при лечении летальность возрастала в среднем на 78%. Ингибиторы фосфодиэстеразы повышали летальность в 1,39 раза, симпатомиметические амины — в 2,1 раза. Причины неблагоприятного влияния препаратов — повышение энергетических затрат кардиомиоцитов, неадекватное совершаемой работе, артериальная гипотензия и развитие злокачественных желудочковых аритмий.
В настоящее время нестероидные кардиотонические средства назначают только при хронической сердечной недостаточности HI-IV функциональных классов, когда отсутствует эффект настойчивой комбинированной терапии с использованием сердечных гликозидов, мочегонных средств, ингибиторов ангиотензинпревращающего фермента или блокаторов АТ1 -рецепторов.
Ингибиторы фосфодиэстеразы применяют с 1980-х годов, хотя способность кофеина и теофиллина блокировать этот фермент известна более 35 лет. Открыто 7 изоэнзимов фосфодиэстеразы, к действию ингибиторов чувствительна фосфодиэстераза III, катализирующая зависимый от цГМФ гидролиз цАМФ. При блокаде фосфодиэстеразы накапливается цАМФ — активатор кальциевых каналов сарколеммы и саркоплазматического ретикулума, возрастает поступление ионов кальция к миофибриллам.
Производные бипиридинаАМРИНОН (ИНОКОР) и МИЛРИНОН (КОРОТРОП) усиливают сердечные сокращения без изменения их частоты, расширяют сосуды с уменьшением пред- и постнагрузки, стимулируют липолиз, тормозят агрегацию тромбоцитов и продукцию цитокинов. Милринон в 10 раз активнее амринона.
Препараты принимают внутрь и вводят в вену. Период полуэлиминации амринона составляет 2-3 часа, милринона — 30-60 минут, при сердечной недостаточности он удлиняется вдвое. После введения в вену гемодинамический эффект амринона наступает через 5-10 минут и длится 1 час, при приеме внутрь действие амринона развивается спустя 2 часа и продолжается 4-6 часов.
У 10% больных амринон вызывает тяжелую тромбоцитопению. Амринон и милринон противопоказаны при значительной артериальной гипотензии, шоке, инфаркте миокарда, нежелателен длительный прием препаратов.
Производное бензимидазола ПИМОБЕНДАН не только блокирует фосфодиэстеразу III, но и повышает чувствительность актомиозина к ионам кальция.
Избирательные агонисты 1 -адренорецепторов ПРЕНАЛТЕРОЛ и КСАМО-ТЕРОЛ повышают сердечный выброс, но минимально влияют на частоту сердечных сокращений и АД. увеличивают потребность сердца в кислороде, оказывают слабый мочегонный эффект. Ксамотерол на фоне высокого симпатического тонуса может проявлять свойства р-адреноблокатора.
ВЕСНАРИНОН способствует открытию потенциалозависимых натриевых и кальциевых каналов, пролонгирует потенциалы действия в клетках миокарда, в 10 раз сильнее ингибирует фосфодиэстеразу III сердца и почек, чем фермент аорты и тромбоцитов. Усиливает сердечные сокращения, уменьшает тахикардию, обладает противоаритмическим и слабым сосудорасширяющим влиянием, подавляет в лимфоцитах продукцию провоспалительных цитокинов.
В отличие от других нестероидных кардиотонических средств веснаринон после 12 недель назначения на 50% снижал летальность больных сердечной недостаточностью III функционального класса.