Презентация на тему: Инфаркт Миокарда
Описание слайда:
Екатеринбург, 2011 ГБОУ ВПО УГМА Минсоцздрава России кафедра внутренних болезней, клинической фармакологии и эндокринологии ИНФАРКТ МИОКАРДА Исполнитель: Ферштер Анна ОЛД — 410
Описание слайда:
Острая форма ИБС представляющая ишемический некроз сердечной мышцы, возникающий вследствие острого несоответствия между потреблением миокарда в кислороде и доставке по коронарным артериям
Описание слайда:
О2 < О2 для потребления в миокарда поступающий по коронарным артериям
Описание слайда:
атеросклероз коронарных артерий Хирургическая обтурация тромбоз обтурация бляшкой перевязка артерии диссекция при ангиопластике 93-98 % Этиология
Описание слайда:
эмболизация коронарной артерии спазм коронарных артерий тромбоз при коагулопатии жировая эмболия Этиология
Физиологический и патологический гастроэзофагеальный рефлюкс и ГЭРБ в педиатрической практике
Методика раскрытия полостей различных групп зубов
Диагностика и лечение острых и хронических заболеваний периферических вен верхних и нижних конечностей
Циркулярный верхушечный инфаркт миокарда левого желудочка
Дата добавления: 2015-03-11 ; просмотров: 17
При такой локализации инфаркта очаговое поражение охватывает верхушку сердца и прилегающие к ней нижние отделы передней, задней, боковой стенок левого желудочка и межжелудочковой перегородки.
Характерные патологические изменения регистрируются одновременно в отведениях I, II, III и aVF, V3-V5 (или V2-V6).
В отведениях I и aVL в дальнейшем можёт не формироваться патологический зубец Q.
Реципрокные изменения появляются в отведениях aVR, V1-V2, V3R.
Инфаркт миокарда правого желудочка изолированно встречается крайне редко.
При трансмуральном инфаркте миокарда нижней и задней стенок левого желудочка распространение очагового процесса на заднюю стенку правого желудочка встречается чаще (в 25% случаев и более).
На ЭКГ в 12 общепринятых отведениях ,характерных для инфаркта правого желудочка изменений практически не выявляют.
Эти изменения появляются в дополнительных правых грудных отведениях V3 R -V4 R. элевация сегмента SТ более 1 мм с обычной для инфаркта миокарда динамикой, формирование патологического зубца Q или комплекса QS и отрицательного зубца Т.
Эти изменения могут регистрироваться и в отведениях V5R, V6R, с возможной реципрокной депрессией сегмента SТ в отведениях V7 -V9 .
Инфаркт миокарда предсердий встречается редко и практически не бывает изолированным.
К признакам, позволяющим заподозрить инфаркт предсердий, относят: деформацию зубца Р, элевацию сегмента РQ более 0,5 мм или его депрессию не менее 1,5 мм, возникновение упорных предсердных нарушений сердечного ритма (предсердные экстрасистолы, трепетание и мерцание предсердий, миграция водителя ритма по предсердиям), синоатриальные блокады, возникающие на фоне инфаркта миокарда левого желудочка.
О наличии мелкоочагового инфаркта миокарда (инфаркт без зубца Q) свидетельствует выявление на ЭКГ лишь транзиторных изменений сегмента STи стойких изменений зубца Т.
При мелкоочаговом инфаркте некроз расположен интрамурально (интрамуральный инфаркт) или субэндокардиально (субэндокардиальный инфаркт).
При интрамуральном инфаркте миокарда в начале болевого приступа возможна небольшая монофазная элевация сегмента SТ в одном или нескольких отведениях.
Наиболее характерным признаком этого мелкоочагового инфаркта является формирование отрицательного коронарного зубца Т.
Эволюция зубца Т продолжается в течение 2-3 нед (иногда больше) от начала болевого приступа и заканчивается его реверсией или уплощением.
Возможна повторная инверсия зубца Т в тех же отведениях, что является наиболее убедительным признаком мелкоочагового инфаркта миокарда.
При значительном размере инфаркта отмечается снижение амплитуды зубца Rв отведениях с отрицательными зубцами Т .
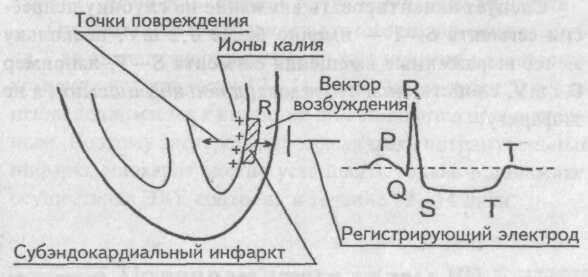
Субэндокардиальный инфаркт миокарда проявляется выраженной депрессией сегмента STв нескольких грудных отведениях (чаще от V3 до У6, а иногда и в других отведениях.
При этом наблюдается элевация сегмента SТ в отведении аVR, аналогичная по форме депрессии.
Зубец Т в соответствующих отведениях чаще отрицательный и сливается со сниженным сегментом SТ, но может быть двухфазным или положительным.
Возможно снижение амплитуды зубца Rв этих же отведениях.
Наиболее характерной динамикой субэндокардиального инфаркта является постепенное приближение сегмента STк изоэлектрической линии, формирование отрицательного коронарного зубца Т.
При мелкоочаговых инфарктах миокарда изменения сегмента ST и зубца Т могут быть весьма вариабельны и неспецифичны, поэтому диагноз часто устанавливают на основании клинической симптоматики, лабораторных и биохимических данных.
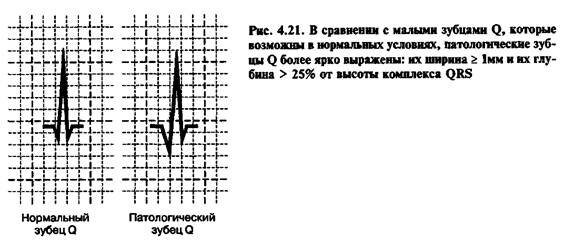
Не всегда имеется четкая связь между изменениями на ЭКГ, характерными для инфаркта, и степенью повреждения миокарда, однако появление патологического зубца Q (QS) или исчезновение зубца R обычно позволяет с большей вероятностью диагностировать крупноочаговый (трансмуральный) инфаркт миокарда.
Необходимо учитывать, что появление транзиторного или постоянного патологического зубца Q может быть обусловлено и другими причинами.
Так, транзиторный зубец Q может регистрироваться при значительном коронароспазме, а также при метаболических расстройствах, сопровождающих шок различной этиологии, или тяжелый панкреатит.
Постоянный патологический зубец Q может формироваться при различных поражениях миокарда: гипертрофической и дилатационной кардиомиопатии, выраженной гипертрофии левого желудочка и межжелудочковой перегородки, миокардите, амилои-дозе сердца, склеродермии, саркоидозе с вовлечением в патологический процесс сердца, первичных и метастатических опухолях сердца, травмах сердца, аномалиях коронарных артерий, нейромышечных заболеваниях (прогрессирующей мышечной дистрофии, атрофической миотонии, атаксии Фридрейха).
Зубец Q может возникнуть при поражении легких (хронических обструктивных процессах), тромбоэмболии легочной артерии, спонтанном пневмотораксе, внутриче-репных кровоизлияниях.
Псевдоинфарктные изменения могут наблюдаться при блокаде левой ножки или левой передней ветви пучка Гиса, синдроме WPW, искусственном водителе ритма сердца.
Внутрижелудочковые блокады наиболее часто создают затруднения при электрокардиографической диагностике инфаркта миокарда.
Это обусловлено значительной деформацией желудочкового комплекса, особенно при возникновении блокады левой ножки пучка Гиса, которая может имитировать признаки инфаркта (наличие комплексов QS в отведениях V1-V3, и (или) III, aVF) или скрывать его ЭКГ-проявления.
Инфаркт миокарда может не сопровождаться появлением патологического зубца Q и других характерных изменений.
Внезапное возникновение блокады левой ножки пучка Гиса на фоне болевого приступа свидетельствует о развитии инфаркта миокарда.
После исчезновения блокады выявляют характерные для инфаркта изменения.
Появление комплекса QS в отведениях V5 —V6 на фоне блокады левой ножки пучка Гиса позволяет с уверенностью диагностировать инфаркт миокарда, однако патологический комплекс обнаруживают только при трансмуральном распространенном инфаркте миокарда.
На инфаркт миокарда передней стенки при блокаде левой ножки пучка Гиса могут указывать и другие признаки: появление зубца q или его эквивалентов — комплекса rs или ранней зазубрины (0,04 с) в восходящей части зубца Rв отведениях I аVL, V5- V6 и снижение зубца rв отведениях от V1-V2 до V3-V4. сглаженность (зазубренность) зубца S длительностью 0,05 с в его восходящей части, особенно в отведении V3 -V4 ; положительный зубец Т в отведениях I, аVL V5 ,V6 с положительным комплексом QRS; изменения в динамике сегмента SТ, зубца Т и комплекса QRS.
На инфаркт миокарда нижней и задней стенок при блокаде левой ножки пучка Гиса могут указывать следующие изменения ЭКГ: появление в отведениях II, III и aVF перед широким зубцом R небольшого зубца q или его эквивалента — ранней зазубрины на восходящей части зубца R; наличие комплекса QS в отведениях II, III и aVF; изменения в динамике конечной части желудочкового комплекса, в виде депрессии сегмента SТ в отведениях II, III и аVF и (или) инверсии зубца Т в этих отведениях.
Блокада правой ножки пучка Гиса обычно (не) затрудняет диагностику крупноочагового инфаркта миокарда.
Сложности возникают только при определении глубины и распространенности инфаркта.
При трансмуральном переднем инфаркте миокарда желудочковый комплекс в правых грудных отведениях имеет форму не QS, a QR.
При задненижнем инфаркте в сочетании с блокадой правой ножки пучка Гиса патологический зубец Q регистрируют в отведениях II, III, aVF, в отведении V1 наблюдаются одиночный расширенный зубец R, а зубец Т становится сглаженным или положительным в отведении V1 или V2
Иногда типичный желудочковый комплекс rSR, характерный для блокады правой ножки пучка Гиса, из-за не выраженного зубца r можно принять за комплекс типа QR.
Это часто может имитировать задненижний инфаркт (если такой комплекс регистрируют в отведениях III, аVF), реже — передний инфаркт (если он определяется в правых грудных отведениях).
Диагностика инфаркта миокарда затруднена у лиц с имплантированным кардиостимулятором.
Эндокардиальная стимуляция правого желудочка во многом сходна с блокадой левой ножки пучка Гиса.
Диагностические признаки инфаркта миокарда такие же, как и на фоне блокады левой ножки пучка Гиса.
Зачастую возникают сложности при электрокардиографической диагностике повторного инфаркта миокарда.
При развитии повторного очага некроза можно выделить различные варианты динамики изменений на ЭКГ:
1. Появление признаков острого повторного инфаркта на противоположной рубцовым изменениям стенке.
1.1. При более обширном повторном инфаркте значительно уменьшаются или полностью исчезают признаки ранее перенесенного инфаркта. Характерные признаки острого инфаркта, несмотря на обширность поражения, будут менее выражены.
1.2. Менее обширный повторный инфаркт миокарда приводит к уменьшению, но не исчезновению признаков перенесенного инфаркта. При таком варианте может не сформироваться патологический зубец Q.
1.3. Острый повторный инфаркт миокарда примерно равен по размерам рубцовым изменениям. При данном варианте могут нивелироваться признаки перенесенного инфаркта и не проявляться признаки повторного (ложноположительная динамика ЭКГ), то есть может происходить так называемая псевдонормализация.
2. Повторный острый инфаркт миокарда возникает на периферии старых рубцовых изменений. Характерные для инфаркта изменения появляются в отведениях, расположенных рядом с теми, что отображают рубцовые изменения.
3. Повторный острый инфаркт миокарда возникает в рубцовой зоне. Признаки острого инфаркта можно выявить только при сопоставлении ЭКГ после перенесенного инфаркта и снятой вновь. Такими признаками являются углубление и расширение патологического зубца Й, снижение или исчезновение зубца К, реверсия отрицательного зубца Т в этих же отведениях.
4. Повторный инфаркт имеет не прежнюю локализацию, но и не диаметрально противоположную рубцовым изменениям. При таком варианте могут регистрироваться признаки острого инфаркта и рубцовых изменений.
При распознавании повторного инфаркта миокарда важно учитывать изменения на ЭКГ, предшествующие его развитию, и последующую динамику очага некроза.
Их обязательно сопоставляют с данными клинического, биохимического и других инструментальных (эхокардиография, радионуклидная вентрикулография, сцинтиг-рафия миокарда) исследований.
Несоответствие результатов исследований ЭКГ-данным чаще всего свидетельствует о ложноположительной динамике ЭКГ и повторном инфаркте миокарда, локализующемся в симметрично расположенной области сердечной мышцы.
Возникновение нарушений сердечного ритма и проводимости может затруднять электрокардиографическую диагностику повторного инфаркта миокарда.
В таких случаях необходимо тщательно анализировать ЭКГ в динамике после нормализации сердечного ритма.
ДИАГНОСТИКА ИБС, ИНФАРКТА МИОКАРДА
Связь между диаграммой и исходными данными, по которым она построена, осуществляется с помощью формулы ряда.
Ее содержание отображается в строке формул при выделении ряда данных. Функция РЯД() имеет 4 параметра:
1. Имя ряда – текстовая константа, или ссылка на ячейку, содержащую имя ряда, которое используется в легенде.
2. Адреса категорий – абсолютная ссылка на ячейки рабочего листа, содержащие имена категорий (для оси категорий (X)).
3. Адреса значений – определяет, какие ячейки рабочего листа содержат значения ряда данных (для оси значений (Y)).
4. Порядковый номер ряда – устанавливает порядок расположения рядов данных на диаграмме.
Содержимое формулы ряда можно изменить:
1. непосредственно в строке формул.
2. на вкладке Ряд окна диалога Исходные данные.
Изменение внешнего представления отдельных элементов диаграммы («косметическая» настройка) выполняется, в основном, через диалоговые окна Формат соответствующего объекта. Состав этих окон зависит от объекта диаграммы, подвергающегося форматированию. С их помощью можно изменять внешний вид как текстовых, так и графических объектов диаграммы. При этом способы форматирования – традиционные:
1. для текстовых объектов – это настройка параметров шрифта и их выравнивание, а
2. для графических – изменение типа и толщины линий, способа заливки, вращение трехмерных диаграмм и т.д.
Инфаркт миокарда– ишемический некроз участка сердечной мышцы, возникающей вследствие внезапного несоответствия между потребностью миокарда в кислороде и его доставкой.
История изучения инфаркта миокарда тесно связана с именами отечественных исследователей Н.Д. Стражеско и В.П. Образцова (1909 год), впервые описавших клиническую картину коронаротромбоза.
Основными патогенетическими вариантами развития ИМ являются:
1. Окклюзия коронарной артерии, чаще всего тромбом, образующимся при разрыве липидной бляшки.
2. Длительный выраженный спазм коронарных артерий.
3. ИМ, связанный с коронарной интервенцией (АКШ, стентирование и др.).
Классификация
По патологоанатомическим, клиническим и электрокардиографическим признакам выделяют инфаркт:
1. ИМ с зубцом Q (трансмуральный, или крупноочаговый);
2. ИМ без зубца Q (нетрансмуральный, или мелкоочаговый):
В зависимости от локализации различают передний, задний, боковой, перегородочный, верхушечный инфаркт миокарда и различные комбинации между ними.
Клинические проявления
В клиническом течении инфаркта миокарда можно выделить четыре периода:
§ острейший период (первые два часа от начала заболевания);
§ острый период (до 10 дней от начала заболевания);
§ подострый период (продолжительностью до 4-8 недель);
§ постинфарктный период (продолжительностью до 2-6 месяцев).
Клиническая картина острейшего и острого периода весьма многогранна и является отражением изменений, обусловленных нарушением анатомической и функциональной целостности сердечной мышцы, электрической нестабильностью сердца, развитием недостаточности кровообращения и других осложнений.
Доминирующим синдромом является боль в области сердца. По данным различных авторов в первые сутки заболевания болевой синдром наблюдается у 82-97% больных инфарктом миокарда. Боль носит характер стенокардии, но отличается длительностью (более 30 мин), как правило, большей интенсивностью и отсутствием эффекта от применения нитроглицерина. Болевой приступ сопровождается общей слабостью, возбуждением, которое затем сменяется выраженной подавленностью, чувством страха смерти, бледностью, потливостью. Нередко отмечается одышка.
Объективно выявляются бледность кожных покровов с цианозом. Артериальное давление может несколько повыситься в первые часы заболевания, а затем остаётся обычным или снижается, главным образом за счет систолического. При неосложненном инфаркте размеры сердца определяются предшествующими заболеваниями: артериальная гипертония, атеросклеротический и постинфарктный кардиосклероз и т.д. Увеличение размеров сердца вследствие самого инфаркта может быть при разрыве межжелудочковой перегородки, образовании аневризмы левого желудочка, его дилатации из-за относительной митральной недостаточности (дисфункция и разрыв сосочковой мышцы) или обширного некроза. При аускультации сердца выслушиваются глухие тоны, особенно I тон на верхушке. Реже определяется ритм галопа. У 90-95% больных регистрируются различные нарушения ритма и проводимости.
Клиническим проявлением резорбционно-некротического синдрома является подъём температуры тела в первые несколько дней развития инфаркта миокарда. Субфебрильная и фебрильная лихорадка появляются обычно на второй день болезни и сохраняются несколько дней, но, как правило, не более недели. Помимо упомянутых выше симптомов клиническая картина инфаркта миокарда определяется также теми или иными осложнениями.
Факторами риска в острый период ИМ являются:
1. Гипотония.
2. Злокачественная аритмия.
3. Ранняя постинфарктная стенокардия.
4. Стойкий болевой синдром.
5. Сохраняющаяся сердечная недостаточность.
Клинические варианты начала инфаркта миокарда
В зависимости от особенностей симптоматики начала развивающегося инфаркта миокарда можно выделить типичный вариант – болевой (ангинальный, ангинозный) и атипичные клинические варианты:
— астматический;
— абдоминальный (гастралгический);
— аритмический;
— цереброваскулярный;
— малосимптомный (бессимптомный).
Астматический .Ведущая жалоба больного – приступ одышки, удушья. Боли в области сердца отсутствуют, либо незначительны и пациент не фиксирует на них внимание врача, либо развиваются после развития приступа удушья. Такой вариант возникает преимущественно при повторных инфарктах, постинфарктном кардиосклерозе и способствует возникновению острой застойной сердечной недостаточности. Возникновение свежих очагов некроза среди рубцовых полей не сопровождается болями из-за отсутствия болевой рецепции.
Абдоминальный (гастралгический).Для этого варианта характерно сочетание болей в верхних отделах живота с диспептическими расстройствами (тошнотой, неоднократной рвотой, почти не приносящей облегчения, отрыжкой воздухом). Может развиться парез желудочно-кишечного тракта с резким вздутием живота. Боли могут иррадиировать в лопаточную область, межлопаточное пространство, передние отделы грудной клетки. При абдоминальном варианте брюшная стенка верхних отделов живота напряжена и нередко болезненна при пальпации.
При данном варианте начала инфаркта миокарда нередко возникают значительные диагностические трудности, в особенности, если боль локализуется в правом подреберье, а также при наличии у больного грыжи пищеводного отверстия диафрагмы, язвенной болезни желудка или 12-ти перстной кишки, желчнокаменной болезни. Сложность диагностики усугубляется возможными изменениями ЭКГ при тяжелом остром панкреатите, сходными с имеющимися при диафрагмальном инфаркте миокарда.
Аритмический. Нарушения сердечного ритма возникают почти у всех больных с инфарктом миокарда. При аритмическом варианте в клинической картине не просто имеются, но обязательно превалируют нарушения сердечного ритма и обусловленные ими симптомы. Наиболее часто аритмический вариант протекает в виде несвойственного больному пароксизма желудочковой или наджелудочковой тахикардии, а также полной атриовентрикулярной блокады; значительно реже бывает пароксизм мерцательной тахиаритмии или неполной атриовентрикулярной блокады. Боли при этом могут отсутствовать или же они вызваны тахикардией и прекращаются вместе с ней.
Цереброваскулярный. К этому варианту относятся случаи возникновения инфаркта миокарда с преобладающими симптомами нарушения мозгового кровообращения. Чаще всего речь идёт об обмороках; возможны головокружения, тошнота, рвота (центрального генеза), а также развитие очаговой неврологической симптоматики. Боли в грудной клетке у таких больных слабо выражены или даже полностью отсутствуют.
Малосимптомный вариант. Относительно небольшая интенсивность болей (а иногда серия обычных для больного, но частых приступов стенокардии), кратковременный пароксизм одышки, другие не тяжелые и не продолжительные симптомы нередко не запоминаются больным, а электрокардиографические признаки инфаркта миокарда иногда обнаруживаются случайно.
Изредка развивается действительно бессимптомное течение инфаркта миокарда. Своеобразным вариантом бессимптомного течения является его возникновение на операционном столе, когда пациент находится под наркозом.
В клинической ситуации, соответствующей ишемии миокарда, диагноз острого ИМ подтверждается:
1. Биохимическими исследованиями – маркерами гибели клеток миокарда, определяемыми в образцах крови.
Согласно Международным рекомендациям 2008 г. выделяют два основных биохимических маркера ИМ: МВ-КФК и тропонин. МВ-КФК (составляет 25% от общей КФК) должна быть увеличена в 2 раза и более. Диагностически значимый уровень достигается через 4-6 ч, максимум – к концу первых суток, а к середине вторых суток цифры уже не диагностические.
Тропонин также увеличивается не менее чем в 2 раза. Повышение наблюдается уже через 2 ч. Высокий уровень сохраняется 2 дня.
2. ЭКГ – наличие ишемии миокарда (изменения по ST), потеря электрической активности тканью миокарда (з. Q).
3. Визуализацией – снижение или отсутствие перфузии ткани, нарушения движения стенки.
4. Патологоанатомически.
Критерии перенесенного ИМ:
1. Наличие патологического з. Q.
2. Акинезия и гипокинезия при УЗИ.
3. Рубцы в миокарде на секции.
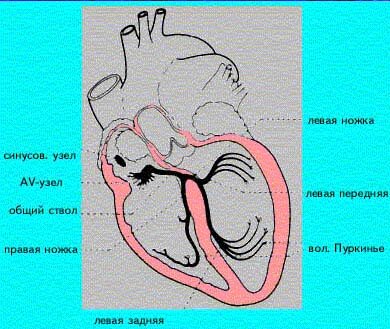
Электрокардиографическая диагностика инфаркта миокарда
В центре патологического очага находится зона некроза (инфарктная зона, отражающаяся на ЭКГ патологическим зубцом Q), далее по периферии располагается зона повреждения (на ЭКГ зона представлена сегментом SТ) и ещё далее – зона ишемии (на ЭКГ – зубец Т). Через 2-6 мес. на месте некроза возникает соединительнотканный рубец, замещающий мышечную ткань.
Используя ЭКГ, можно судить о6
· локализации инфаркта миокарда,