ИНСУЛЬТ
Какие основные формы инсульта выделяют в клинической практике?
Инсульт — проявление острого нарушения кровообращения мозга. Инсульт может быть ишемическим или геморрагическим. Ишемические поражения мозга встречаются в 3—4 раза чаще геморрагических.
В каких случаях возникает и как проявляется ишемический инсульт?
Ишемический инсульт может возникать при атеросклерозе, гипертонической болезни, артериитах, болезнях крови. При этом происходит закупорка (тромбоз) одного из сосудов мозга. Инсульт, как правило, развивается у лиц пожилого и среднего возраста. Для ишемического инсульта характерно постепенное начало: больные отмечают в анамнезе периодические приступы расстройства кровообращения.
Клиническая картина инсульта определяется локализацией ишемического очага у больных наблюдаются параличи, расстройство речи, нарушения сознания.
Каковы клинические проявления геморрагического инсульта?
Геморрагический инсульт (кровоизлияние в мозг), как правило, возникает внезапно, чаще днем.
Начальными симптомами заболевания являются внезапная головная боль, рвота, потеря сознания, учащенное громкое дыхание с одновременным развитием двигательных нарушений. Степень нарушения сознания может быть различной — от незначительного оглушения до глубокой комы.
Как проводится дифференциальная диагностика ишемического и геморрагического инсультов?
Единственным достоверным дифференциальным тестом отличия геморрагического инсульта от ишемического является исследование цереброспинальной жидкости: обнаружение крови свидетельствует о наличии геморрагического инсульта.
Каковы основные принципы лечения больного?
На начальном этапе лечение инсульта направлено на нормализацию жизненно важных функций (дыхание, сердечно-сосудистая деятельность, гомеостаз) и дополняется профилактикой возможных осложнений — пневмонии, тромбоэмболии, пролежней. Прежде всего, необходимо обеспечить проходимость дыхательных путей — отсосать слизь, при западении языка выдвинуть вперед нижнюю челюсть. Если больной находится в сопорозном или коматозном состоянии, показана ингаляция кислорода через носовой катетер.
Лечение больных инсультом в начальный период проводят, как правило, в палате интенсивной терапии, где пациент находится под постоянным наблюдением врача и медсестры. Больному вводят для поддержания сердечной деятельности строфантин (0,5 мл 0,05 % раствора медленно). Проводят терапию мочегонными средствами (лазикс, урегит). Назначают также эуфиллин, средства, снижающие давление (при необходимости). При коллапсе внутривенно вводят 5 % раствор глюкозы, реополиглкжин. Используют в этом случае и глюкокор-тикоидные гормоны.
Как осуществляется уход за больными?
Ежедневно утром медсестра совершает туалет полости рта больному, следит за опорожнением мочевого пузыря. При необходимости больному проводят катетеризацию. Для профилактики пролежней больному протирают спину и ягодицы камфорным спиртом, следят за состоянием постели.
Постельный режим сохраняется в течение 6 недель. Через 6—7 недель больному разрешают ходить. Медсестра по назначению врача проводит с больным необходимый комплекс физических упражнений. При нарушении двигательных функций помогает ходить, совершать туалет и т. д.
Проявление галлюцинаций после инсульта
 Галлюцинации – это состояние организма, в котором органы чувств воспринимают внешний мир определёнными негативными образами, происходит обманное восприятие реальности.
Галлюцинации – это состояние организма, в котором органы чувств воспринимают внешний мир определёнными негативными образами, происходит обманное восприятие реальности.
Возникновение галлюцинаций впоследствии инсульта – это процесс, который развивается произвольно, без всевозможных раздражителей.
Причины проявления этого состояния до конца не исследованы, хотя есть подтверждение, что основой служат болезненные процессы определённых частей мозга, ответственных за реакцию на окружающие раздражители.
Лечение такого состояния достаточно долгое и очень сложное, координированное с общими терапевтическими методологиями. Следует помнить, что расстройства психики могут сопровождаться депрессией, делирий (безумие), появиться бессонница. различными психозами.
Как характеризуются постинсультные галлюцинации.
Постинсультные галлюцинации определяют как бессвязная болтология, неосуществимые иллюзии,
полный бред. Их классифицируют следующим образом:
- Истинные. Имеют отношения к реальной действительности, выглядят очень правдоподобно, не возникают сомнения в действительности происходящего.
- Ассоциированные. Обман восприятия, характеризующийся закономерным и методическим элементами создающими образ (слышат голос, который рассказывает о будущих событиях).
- Императивный. Вербальные обманы, которые доходят до сознания в виде распоряжения или приказа,
подразумевающего опасность, жестокость, садизм, направляющий действовать больного.
- Рефлекторный. Переживают в одном анализаторе при влиянии действительного раздражителя на другой анализатор (слух, зрение, обоняние).
- Экстракампинный. Ощущение образов, не попадающих в зрительное поле (сзади, сбоку).
- Псевдогаллюцинации. Воспринимают несуществующие явления и предметы, не имеют характерно-
объективной реальности.
- Функциональные. Сквозь внешний шум однозвучного раздражителя, слышат голос обидчиков.
Это самые распространённые виды. Но по утверждению медиков, чаще всего приходится общаться
с пациентами, страдающими именно истинными галлюцинациями.
Методы борьбы с галлюцинациями.
- Чтобы не допустить психологические проблемы у пациента, необходимо провести
профилактические процедуры.
- Очень важно вести наблюдение за больным. Нужно не пропустить развитие депрессии,
необъяснимой агрессии или бессонницу. При выявлении этих признаков, следует предупредить лечащего врача, который внесёт коррективы в назначенное лечение, предотвратив более серьёзные проблемы.
- Если пропустили момент и начались осложнение, то неизбежно будет лечение у психиатра в стационаре.
- Прежде чем назначить лечения, необходимо обследование у таких специалистов как нарколог,
невролог и онколог.
- В основном при лечении назначают антипсихотические медикаменты в сочетании с
нейролептиками. А близкие больного должны обезопасить его во время приступов.
Хочу добавить, что после инсульта нужно проходить мрт и узи, поэтому не лишним будет знать сколько стоит аппарат УЗИ .
Международный неврологический журнал 5 (51) 2012
Вернуться к номеру
Атипичные проявления мозговых инсультов (Литературный обзор и собственное наблюдение)
Авторы: Мироненко Т.В. Мироненко М.О. Лошак А.М. Диденко Л.В. — Луганский государственный медицинский университет
Версия для печати
Резюме / Abstract
Авторами проведен аналитический обзор литературных источников, посвященных атипичным клиническим проявлениям мозговых инсультов.
Систематизированы наиболее часто встречаемые неврологические нарушения при атипичном течении мозговых инсультов в виде нервно-психических расстройств, изолированного поражения черепных нервов, экстрапирамидно-пирамидных двигательных расстройств, эпилептических пароксизмов.
Отмечена диагностическая информативность нейровизуализационных методов обследования больных
с атипичным течением мозговых инсультов.
Приведено клиническое наблюдение пациента с мозговым инсультом, проявившимся изолированным парезом конечностей по ульнарному типу.
Авторами проведений аналітичний огляд літературних джерел, присвячених атиповим клінічним проявам мозкових інсультів.
Систематизовані неврологічні порушення, що найбільш часто зустрічаються при атиповому перебігу мозкових інсультів у вигляді нервово-психічних розладів, ізольованого ураження черепних нервів, екстрапірамідно-пірамідних рухових розладів, епілептичних пароксизмів.
Відмічена діагностична інформативність нейровізуалізаційних методів обстеження хворих із атиповим клінічним перебігом мозкових інсультів.
Наведене власне клінічне спостереження пацієнта з мозковим інсультом, що проявився ізольованими парезами кінцівок за ульнарним типом.
The authors have carried out an analytical review of literature sources about atypical clinical manifestations of cerebral strokes.
There were generalized more common neurological disorders at atypical course of cerebral strokes, such as neuropsychic disturbances, focal lesion of cranial nerves, extrapyramidal and pyramidal movement disorders, epileptic paroxysms.
Diagnostic value of neuroimaging examination of patients with atypical course of cerebral strokes is marked.
Case study of patient with head stroke with cerebral stroke manifested with isolated limb paresis by ulnar type is given.
Ключевые слова / Key words
мозговые инсульты, атипичные клинические проявления.
мозкові інсульти, атипові клінічні прояви.
cerebral strokes, atypical clinical manifestations.
Сосудистые заболевания головного мозга являются актуальной проблемой современной медицины и определяют самостоятельное ее направление — ангионеврологию. В свою очередь, в структуре цереброваскулярной патологии ведущее место занимают мозговые инсульты (МИ). Это связано с сохраняющейся в мире тенденцией к их постоянному росту.
Ежегодно в мире мозговой инсульт переносят около 15 млн человек, из которых 5 млн умирают, а у 5 млн пациентов остается стойкий неврологический дефицит. Во многих странах мира мозговой инсульт является наиболее распространенной причиной нетрудоспособности и третьей по частоте причиной смерти, по данным ВОЗ. Развитие острой неврологической симптоматики, наблюдаемой в клинике мозгового инсульта, диктует необходимость практикующим врачам проводить дифференциальную диагностику с другими сходны заболеваниями центральной нервной системы (ЦНС). Крайне важна своевременная диагностика МИ, поскольку именно она определяет срок проведения неотложной медикаментозной коррекции [4, 6].
По мнению ряда исследователей, всех пациентов с острой сосудистой патологией, поступающих в неврологический стационар, можно условно разделить на четыре группы. Первая группа включает пациентов с очевидным мозговым инсультом, например пожилых людей с недолеченной фибрилляцией предсердий, у которых внезапно развились афазия и гемипарез. Ко второй группе относят больных, вызывающих сомнение в отношении острой цереброваскулярной патологии, например пациентов без сосудистых факторов риска с односторонней слабостью лицевой мускулатуры в сочетании с гиперакузией и стойким изменением вкуса при наличии пареза мимических мышц нижней половины лица. К третьей группе относят больных с предполагаемым мозговым инсультом, однако возможны и другие сосудистые заболевания, такие как конверсионные расстройства, паралич Тодда (синдром продолжительных моторных расстройств после эпилептического приступа, с афазией или без) или гемиплегическая мигрень. Среди иных патологических состояний, сходных с мозговым инсультом, наиболее частыми являются гипогликемия, синкопе, липотимии, синдром Меньера [1, 3, 9, 19]. При проведении тромболизиса особое внимание уделяется дифференциальной диагностике инсульта. В связи с этим большой практический интерес вызывает группа пациентов с острым мозговым инсультом, имеющим необычные или атипичные клинические проявления. Д. Хафф называл подобные случаи мозговых инсультов «инсультамихамелеонами» [12].
Пропущенным или несвоевременно диагностированным мозговым инсультам уделяется гораздо меньше внимания, поэтому вполне обоснованным является обобщение данных литературы по вопросам особенностей диагностики и клинического течения атипичных форм МИ, что и находится в фокусе настоящего обзора.
Атипичные симптомы, наблюдаемые при МИ, возникают по различным причинам. Вопервых, в первые минуты или часы развития МИ на догоспитальном этапе часто отсутствует вся полная медицинская информация, необходимая для постановки правильного клинического диагноза. Кроме того, необходимо учитывать и тот факт, что неврологическая симптоматика у пациентов с МИ может развиваться пролонгированно по времени («инсульт в ходу»). Вовторых, развитие неклассических проявлений МИ нередко связано со значительной (анатомической) вариабельностью классических бассейнов кровоснабжения головного мозга. Установить диагноз лакунарного инсульта клинически сложнее у пациентов с небольшими размерами очага поражения, в ранние сроки мозгового инсульта, у лиц молодого возраста, при локализации нарушений мозгового кровообращения в вертебробазилярной системе и при отсутствии латерализации двигательного или речевого дефицита.
В данном литературном обзоре проанализированы причины диагностических сложностей неклассических проявлений с целью точной и своевременной диагностики острого периода. Хотя основное внимание в обзоре литературы уделено острому периоду ишемического инсульта, также затронуты и отдельные аспекты диагностических ошибок при геморрагических инсультах, в том числе внутримозговых кровоизлияниях (ВМК), субарахноидальных кровоизлияниях (САК) и кровоизлияниях в результате тромбоза церебральных вен и синусов (ТЦВС).
Мозговой инсульт обычно характеризуется внезапным развитием очагового неврологического дефицита в виде гемипареза, афазии или гемианопсии в зависимости от локализации очагов поражения головного мозга или заинтересованного сосудистого бассейна. В отдельных случаях клинические проявления мозговых инсультов могут выражаться нечетким фокальным дефицитом, а также рассеянной неврологической симптоматикой.
К числу подобных проявлений относят прежде всего нервнопсихические расстройства.
Согласно литературным данным, указанные нервнопсихические симптомы дифференцированы в следующие клинические формы: остро развивающаяся спутанность сознания, количественно измененный уровень сознания [4, 8, 11]. У 3 % пациентов мозговой инсульт в остром периоде проявляется психическими расстройствами в виде делирия, бреда, остро развившейся деменции или мании, имитируя клинику психических заболеваний. Очаговые неврологические нарушения при этом часто отсутствуют или носят легкий, преходящий характер, поэтому их легко пропустить. Подобные симптомы обычно наблюдаются у больных с очаговым инсультом в лобной или теменной области правого (недоминантного) полушария. Некоторые очаговые симптомы, связанные с МИ, такие как анозогнозия, афазия, акинетический мутизм, абулия и апросодия, могут быть неверно интерпретированы практикующими врачами как проявление депрессии. Например, пациенты с локализацией МИ в правой лобной или теменной области неспособны правильно воспринимать и выражать соответствующие эмоциональные интонации изза апросодии, их речь бывает монотонной, в связи с чем таким больным устанавливается ошибочный диагноз аффективных расстройств.
Мозговой инсульт в области хвостатого ядра в бассейне кровоснабжения передних лентикулостриарных артерий нередко проявляется только стертыми нервнопсихическими или поведенческими нарушениями, такими как абулия, умственная и эмоциональная инертность, снижение или отсутствие инициативы (мотивации) двигательной активности в разговоре и обычной повседневной деятельности. Сходные признаки наблюдают у пациентов с изолированными МИ в лобных долях и субкортикальных структурах, они обусловлены повреждением лимбикофронтальных путей и их связей со зрительным бугром. У пациентов с правосторонним очаговым поражением орбитофронтальной коры, зрительного бугра и височнотеменной области нередко развиваются маниакальные состояния, сопровождающиеся психозом. Сложные парциальные эпилептические приступы, обусловленные локализацией МИ в височных долях, часто сопровождаются психотическими расстройствами у многих больных.
Насильственный смех и плач, а также неадекватные ситуации неконтролируемых приступов смеха и плача являются распространенными последствиями МИ, хотя наблюдаются относительно редко. Эти симптомы обычно встречаются при МИ, связанных с двусторонним поражением надъядерных двигательных путей, в области моста, базальных ганглиев или перивентрикулярных подкорковых областей, базальных отделов лобных или теменных долей. Такие психоэмоциональные расстройства, как отчаяние и безысходность, тревога, агрессия и отказ от лечения, также не являются редкостью у больных с каротидным инсультом (особенно при поражении подкорковых отделов всего полушария).
Остро развивающаяся спутанность сознания нередко сопровождает клинику делирия. У отдельных пациентов начальным проявлением мозгового инсульта может быть именно делирий, особенно при его полушарной локализации. Указанные психические расстройства чаще наблюдаются при геморрагическом, чем при ишемическом, инсульте. МИ с локализацией в правой височной извилине, правой нижней теменной доле или затылочной доле проявляются острыми психотическими состояниями, спутанностью сознания, возбуждением, беспокойством и стертой неврологической симптоматикой, вследствие чего нередко ошибочно диагностируют у подобных больных делирий. Острая ишемия в вертебробазилярном бассейне, приводящая к поражению зрительного бугра, особенно его парамедианных ядер, иногда проявляется необъяснимо быстрым развитием угнетения сознания с последующей семантической амнезией и минимальным неврологическим дефицитом, что нередко дает основание предположить острую психическую патологию. Указанную форму амнезии следует отличать от транзиторной глобальной амнезии (внезапной транзиторной потери памяти на недавние события и нарушения способности к сохранению новой информации при нормальных результатах неврологического обследования) [5, 26].
Инсульт в области мозолистого тела проявляется симптомами межполушарного разобщения, вследствие чего у больных диагностируют только состояние спутанности сознания. Пациентов с МИ, у которых наблюдается преимущественно афазия рецептивного типа, также довольно часто ошибочно воспринимают как пациентов со спутанностью сознания. Пациенты с семантической афазией изза сложности речевого контакта иногда производят впечатление наличия у них спутанности сознания. В подобных случаях сложно выявить у больного наличие гемианопсии, особенно без специального тестирования, подробно исследовать функцию речи, провести периметрию. Наличие сосудистого анамнеза, ясного сознания у подобных больных, острое развитие неврологических расстройств несомненно облегчают постановку правильного клинического диагноза в пользу сосудистого характера процесса.
Острые нарушения мозгового кровообращения, сопровождающиеся двусторонним поражением первичной зрительной ассоциативной зоны, часто проявляются зрительной агнозией, прозоагнозией или анозогнозией. Эти зрительные расстройства сложно диагностировать при недостаточном опыте у практикующего врача и можно ошибочно принять за состояние спутанности сознания. Классическим примером подобных нарушений служит синдром Антона, возникающий при билатеральном затылочном инфаркте мозга, проявляющийся корковой слепотой и характеризующийся отрицанием факта слепоты с фантастическими ответами. В литературе описан синдром Балинта, обусловленный также двусторонними затылочнотеменными МИ, который характеризуется нарушением зрительного восприятия и неспособностью распознать более одного объекта одновременно [30].
Измененный уровень сознания у больных с МИ в виде быстрого снижения уровня сознания и отсутствия реакции на внешние стимулы является начальным проявлением обширных мозговых инсультов, особенно геморрагических, обусловленных быстрым повышением внутричерепного давления. Указанные признаки могут быть проявлением иктальной или постиктальной невосприимчивости, развившейся после эпилептического приступа [23]. Заслуживают внимания два уникальных патологических синдрома, наблюдаемых при мозговых инсультах, локализованных в вертебробазилярном бассейне. В первом случае, при эмболической окклюзии центральной артерии Першерона (вариант артериального кровоснабжения, при котором поражаются медиальные перфорирующие артерии зрительного бугра или ростральные перфорирующие артерии), вызывающей инфаркт этих областей, пациенты поступают в состоянии мозговой комы, другие неврологические расстройства у них часто отсутствуют. Второй синдром, описанный в литературе как синдром дистального отдела базилярной артерии, обусловлен эмболической окклюзией дистальной части базилярной артерии в том месте, где она разветвляется на задние мозговые артерии. У пациентов с МИ в указанной зоне при поступлении в стационар, как правило, отсутствует сознание, имеет место квадриплегия, иногда недержание мочи и кала. Диагностическое значение при этом имеют такие признаки, как патология со стороны зрачков (грубый миоз) или глазодвигательные нарушения (плавающие движения глазных яблок, часто двусторонние), которые выявляются более чем у 40 % пациентов [22].
Традиционно считается, что мозговой инсульт чаще всего сопровождается выпадением двигательных функций. Тем не менее в небольшом количестве наблюдений в начальном периоде МИ у пациентов нередки различные дискинезии (гиперкинезы, гипокинезы или моторные нарушения по типу судорог).
В литературе описаны разнообразные виды дискинезий, наблюдаемых в остром периоде МИ. К их числу относят дистонию, хорею, атетоз, тремор, миоклонус, конвульсивные подергивания, дрожание конечностей и астериксис. В реестре мозговых инсультов г. Лозанны (Швейцария) распространенность двигательных расстройств у 2500 пациентов с острым инсультом составила 1 %, при этом самыми распространенными экстрапирамидными симптомами оказались гемихорея, гемибализм и дистония. Небольшие субтенториальные мозговые инсульты с вовлечением в патологический процесс базальных ганглиев чаще ассоциировались с дискинезиями. По мнению других исследователей, у больных с мозговым инсультом и дискинезиями отсутствует связь дискинезии с пораженным сосудистым бассейном, стороной инсульта, его подтипом. Развитие дискинезий в дебюте заболевания происходит на фоне атеросклероза с поражением крупных внутримозговых сосудов, кардиогенной эмболии, внутримозговых кровоизлияний, поражения зрительного бугра, мозжечка и ствола головного мозга [2, 14, 21].
J. Handley et al. с 1966 по 2008 год проанализировали 2942 работы, посвященные изучению постинсультных двигательных расстройств, и пришли к выводу, что дистония, хорея и гемибализм чаще всего обусловлены МИ в области базальных ганглиев, тремор чаще всего развивается при поражении задних отделов зрительного бугра или денторуброталамических путей, МИ в области полосатого тела или чечевицеобразных ядер вызывают паркинсонизм. М. GhikaSchmid et al. (2007) сообщили, что синдром, характеризующийся мышечной дистонией, отрывистыми движениями, чувством «неуклюжей» руки, специфически связан с малыми инсультами в зоне кровоснабжения задней хориоидальной артерии. Миоклонии чаще всего наблюдаются при локализации инсультов в вертебробазилярном бассейне. Сегментарный миоклонус также описан при инсультах в области среднего мозга и моста, небный миоклонус (регулярные ритмические сокращения мягкого неба) является единственным проявлением лакунарного инсульта в области моста [10].
Нередко при наличии непроизвольных, повторяющихся гиперкинезов конечностей практические врачи диагностируют парциальные моторные эпилептические приступы и своевременно не диагностируют МИ. Небольшие мозговые инсульты области основания моста клинически проявляются непроизвольными тоническими спазмами и контралатеральным гемипарезом. Подобные клонические движения конечностей, напоминающие судороги или состояния застывания, наблюдаются также при глубинных инсультах с локализацией в области ствола головного мозга и зрительного бугра [15, 24, 27]. Эти аномальные движения связаны с нарушениями функции кортикоспинального тракта (нисходящих тормозных волокон, оказывающих влияние на мотонейроны передних рогов, мотонейроны пораженных конечностей). Подобные двигательные расстройства иногда наблюдаются у пациентов с синдромом поражения дистального отдела базилярной артерии и нередко ошибочно трактуются как эпилептический статус. В подобных случаях наличие сопутствующих глазодвигательных расстройств, чаще двусторонних, отсутствие типичных эпилептиформных разрядов на ЭЭГ во время пароксизмов дискинезий служат дополнительным подспорьем в постановке правильного клинического диагноза. Знание подобных моторных расстройств несомненно облегчит раннюю и своевременную диагностику МИ, а также проведение адекватной терапии.
В остром периоде мозгового инсульта нередки и эпилептические приступы, которые встречаются с частотой от 1,5 до 5,7 % наблюдений, согласно проведенным исследованиям. Эпилептические приступы, как дебют мозгового инсульта, обычно наблюдаются у молодых людей, чаще на фоне внутримозговых геморрагий, при кортикальных инфарктах, а также при локализации их в зоне смежной васкуляризации в бассейне внутренней сонной артерии [3, 5]. Как указывалось ранее, для клиницистов очень важно дифференцировать двигательный дефицит, вызванный мозговым инсультом и сопровождающийся судорогами в начале заболевания, от постиктального паралича Тодда. Провести такую дифференциальную диагностику на основании одного только клинического обследования в первые минуты и часы развития заболевания довольно сложно. Необходимо использование современных методов нейровизуализации — магнитнорезонансной ангиографии, позитронноэмиссионной томографии, перфузионной магнитнорезонансной томографии (МРТ).
Распространенность эпилептических приступов особенно высока при тромбозе церебральных вен и синусов, венозных инфарктах. Так, в ходе международного исследования пациентов с тромбозами церебральных вен и синусов твердой мозговой оболочки эпилептические приступы были зафиксированы в 40 % случаев. В анамнезе у подобных больных наблюдались постоянные головные боли и другие признаки повышенного внутричерепного давления (отек дисков зрительных нервов и др.).
Одним из самых необычных и атипичных проявлений МИ является так называемый синдром чужой руки, при котором одна рука действует независимо от произвольного контроля пациента. Этот синдром может наблюдаться при локализации МИ в области мозолистого тела, лобных долей или заднелатеральной части теменной доли [13, 25]. Синдром чужой руки является результатом нарушения связей между первичной моторной зоной коры, где проецируется рука, и премоторной корой. При этом у пациентов сохраняется способность к выполнению движений. Врачи, не знающие об этом необычном синдроме, интерпретируют его как психическую дисфункцию. При наличии вышеописанного синдрома целесообразно провести тест на лево или праворукость.
Имеются также сообщения о лакунарном инфаркте с изолированным поражением вестибулярных ядер. В данном случае вестибулярные нарушения сопровождаются более выраженным изменением походки и другими неврологическими проявлениями (сенсорные, кохлеарные расстройства), что учитывается при дифференциации с острым вестибулярным синдромом периферического генеза. Для дифференциации глазодвигательных нарушений может помочь определение истинной причины заболевания, сочетание отрицательных результатов теста толчка головы с одновременным отклонением глазных яблок и нистагмом (меняющим направление или вертикальным), подтверждающие центральный генез глазодвигательной дисфункции.
Изолированное или почти изолированное поражение краниальных нервов вследствие инфаркта в области ядер или повреждения волокон при выходе нерва из ствола мозга является редкостью, но все же встречается. Это относится к поражению III и VII пар черепных нервов, которое наблюдается в связи с системной ангиопатией на фоне сахарного диабета, артериальной гипертензии, гиперлипидемии, сложных васкулитов.
Одновременное поражение слуха и системное головокружение наводят на мысль о периферическом генезе указанных симптомов, при МИ в бассейне передней нижней мозжечковой артерии может страдать как слух, так и вестибулярная функция. Острая потеря слуха нередко бывает связана с инфарктом лабиринта при поражении лабиринтной артерии (тромбозе) [6, 7].
Острый монопарез (изолированная односторонняя слабость мышц лица, верхней или нижней конечности) также является еще одним атипичным проявлением МИ. В двух больших исследованиях с общим количеством 6805 больных частота встречаемости монопареза (к которому в одном исследовании отнесли и изолированную слабость лицевой мускулатуры) варьировала от 2,5 до 4,1 %. У некоторых из этих пациентов была установлена подкорковая локализация МИ.
Синдром «корковой» руки является классическим, но редко встречающимся синдромом при МИ. Поскольку анатомическое образование, известное как «корковый бугорок руки», достаточно велико (относительно количества обслуживаемых анатомических образований), то инсульт в этой области прецентральной извилины при его небольших размерах может вызвать очень небольшой по объему дефицит, поражая только кисть, несколько пальцев или даже один большой палец. Учитывая тот факт, что в клинике преобладает поражение лучевой или локтевой стороны, то нередко в подобной ситуации ошибочно диагностируют дискогенное поражение шейного отдела позвоночника с нейропатией лучевого или локтевого нервов. При этом имеет диагностическое значение тщательное исследование сложных видов чувствительности, в том числе стереогноза, двухмернопространственного чувства и кинестетической чувствительности. МИ, проявляющиеся синдромом «корковой» руки, нередко возникают в результате артериоартериальной эмболии на фоне ипсилатерального атеросклероза сонной артерии или вследствие кардиогенной эмболии [12, 18, 25].
Парез руки или кисти встречается гораздо чаще, в то время как в трети случаев повторных МИ наблюдаются монопарезы нижней конечности. Классическим примером этого является локализация инсульта в бассейне передней мозговой артерии, когда страдает медиальная поверхность прецентральной извилины. У большинства таких пациентов возникает едва различимая слабость ипсилатеральной икроножной мышцы, в некоторых случаях нарушается чувствительность на паретичной конечности, что выявляется при целенаправленном исследовании чувствительности. При подкорковой локализации МИ часто наблюдается монопарез как верхних конечностей, так и нижних. Вовлечение в патологический процесс преимущественно нижней конечности также характерно для мозговых инсультов с локализацией в бассейне средней мозговой артерии, ВМК и кровоизлияний вследствие ТЦВС [16].
Наконец, аналогично синдрому «корковой» руки в ряде случаев при ишемических и геморрагических инсультах развивается синдром «корковой» стопы. У больных с этим синдромом наблюдается изолированное провисание стопы, которое имитирует поражение малоберцового нерва.
Приводим следующие клинические наблюдения МИ с псевдопериферическими двигательными расстройствами.
Клиническое наблюдение
Больной М. 51 год, поступил в клинику нервных болезней 20.01.11 с жалобами на головные боли, головокружение, связанные с повышением АД, слабость в левой кисти, особенно в IV и V ее пальцах, ограничение движений в них, невозможность сжать кисть в кулак, онемение по наружному краю кисти.
Болеет в течение 1,5 месяца. Заболел остро, проснулся утром и обратил внимание на слабость в пальцах левой кисти. Заболевание ни с чем не связывает, однако в анамнезе отмечается артериальная гипертензия более 10 лет, повышенное артериальное давление было и у матери пациента, которая скончалась от внутримозгового кровоизлияния. Обратился к врачу по месту жительства, была диагностирована невропатия левого лучевого нерва. После проведенного курса лечения пациент не отмечал улучшения состояния и в последующем был направлен на консультацию в областную поликлинику, где назначена госпитализация в неврологическое отделение ОКБ № 2. Курит. В 1986 году находился на аварийноспасательных работах на ЧАЭС. Из перенесенных заболеваний отмечает хронический гастродуоденит, хронический необструктивный бронхит, ишемическую болезнь сердца.
При поступлении: среднего роста, пониженного питания, АД 160/90 мм рт.ст. пульс 92 уд/мин, ритмичный.
В неврологическом статусе: астенизирован, частая инсомния, церебральная микросимптоматика в виде сглаженности левой носогубной складки, положительных рефлексов орального автоматизма. Сухожильные и периостальные рефлексы с верхних и нижних конечностей оживлены, S > D, ограничены движения в IV и V пальцах слева — затруднение при сжатии кисти в кулак, положительный тест Вендеровича слева, не может двигать левым мизинцем по столу, гипестезия по ульнарному типу слева, мышечная сила в IV и V пальцах левой кисти снижена до 3 баллов (рис. 1, 2).
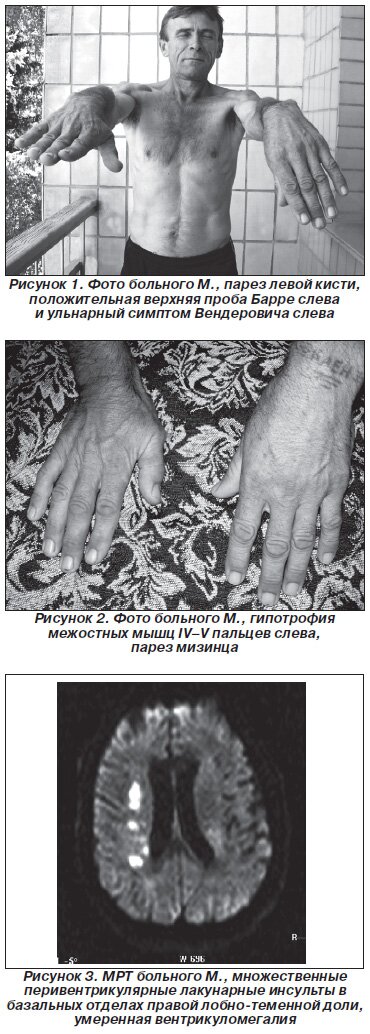
Обследования: клинические анализы крови и мочи: без патологии.
ЭКГ: гипертрофия левого желудочка, диффузные изменения миокарда, ритм 88 в мин.
УЗДГ экстра, интракраниальных сосудов: признаки ангиодистонии в каротидном бассейне справа, затруднен венозный отток.
Офтальмолог: ангиопатия сосудов глазного дна.
ЭНМГ верхних конечностей: ослабление супраспинальных влияний на уровне шейного утолщения. Признаков поражения периферических нервов нет.
МРТ шейного отдела: умеренные явления остеохондроза.
МРТ головного мозга: множественные лакунарные инсульты в базальных отделах лобных долей, выраженная вентрикуломегалия (рис. 3).
Клинический диагноз: ишемический лакунарный инсульт (ноябрь, 2010) в области базальных отделов правой лобной доли, выраженный парез левой кисти ульнарного типа как проявление гипертонической болезни III ст.; гипертоническая энцефалопатия III ст. выраженная венозноликворная дисциркуляция, выраженный астеновегетативный синдром.
У нашего пациента имела место системная ангиопатия, которая развилась на фоне артериальной гипертензии и возможного радиационного склероза, так как больной находился в зоне отчуждения на ЧАЭС, что привело к формированию лакунарного состояния, по данным МРТ. Острое развитие заболевания с появлением пареза пальцев левой кисти свидетельствует в пользу острого цереброваскулярного синдрома в виде лакунарного инсульта. Проводилась дифференциальная диагностика на начальном этапе заболевания с ишемической невропатией левого локтевого нерва. Против периферического монопареза свидетельствуют повышение физиологических рефлексов с больной стороны, наличие множественных субкортикальных очагов на МРТ, отсутствие признаков поражения периферического мотонейрона, по данным ЭНМГ верхних конечностей. Таким образом, в нашем клиническом наблюдении лакунарный инсульт в области базальных отделов правой лобной доли клинически манифестировал изолированным парезом IV и V пальцев левой кисти.
Вместе с моторными проявлениями МИ наблюдаются и изолированные симптомы нарушения чувствительности. Инсульты, сопровождающиеся исключительно нарушениями чувствительности, могут быть ошибочно приняты за психические заболевания или иного характера поражения ЦНС. Подобные мозговые инсульты в виде сенсорных расстройств в чистом виде встречаются крайне редко, как правило, в их клиническом оформлении присутствуют сопутствующие, едва различимые двигательные или когнитивные нарушения, однако иногда все же выявляются только изолированные симптомы нарушения чувствительности. Вместе с тем чисто сенсорный инсульт может возникнуть при любом уровне поражения чувствительного анализатора от корковых до стволовых отделов головного мозга. Хотя обычным клиническим проявлением сенсорных МИ является выпадение чувствительности, иногда дополнительно присутствуют и симптомы «раздражения» сенсорного анализатора в виде парестезий, сенестопатий.
В редких случаях мозговой инсульт проявляется атипичными или необычными симптомами. Большая осведомленность об этих необычных клинических проявлениях МИ способствует улучшению их ранней диагностики и сводит к минимуму ненужные обследования, обеспечивая максимально быстрое назначение адекватного лечения. К числу атипичных проявлений МИ относят также дизартрию, синдром «иностранного акцента», дисфагию.
Дизартрия, обусловленная мозговым инсультом, часто сопровождается другими неврологическими нарушениями. Изолированную дизартрию, не связанную с сенсомоторным дефицитом, как правило, трудно выявить и сложно интерпретировать. Ее развитие часто связывают с токсическим воздействием или обменными нарушениями в ЦНС. В литературном обзоре о 68 пациентах с острым ишемическим инсультом и дизартрией изолированную дизартрию наблюдали только в 2 (3 %) случаях. Локальный мозговой инсульт, который выборочно поражает кортикобульбарные волокна с локализацией в передней петле или верхней части колена внутренней капсулы, прилегающем лучистом венце или мосте, может проявляться так называемым изолированным синдромом дизартрии и парезом лицевой мускулатуры. Как правило, парез лица едва различим и быстро регрессирует. Иногда встречается слабость мышц языка, неба, глотки, гортани, но ее сложно выявить при неврологическом осмотре. Кроме того, небольшие инсульты, поражающие доминантную оперкулярную зону и медиальную фронтальную кору, могут проявляться только дизартрией в чистом виде [28, 29].
Одним из самых необычных проявлений МИ является так называемый синдром «иностранного акцента». Он характеризуется главным образом изменением просодии и артикуляции речи и вызывает изменение фонетического звучания, что имеет сходство с иностранным акцентом. Этот симптом описан при мозговых инсультах, которые локализуются в левых (доминантных) лобнотеменных областях и подкорковых структурах (включая базальные ганглии). В отличие от афазии речь больного, как правило, совершенно ясна, и люди, впервые встречающие таких больных, могут предположить, что у них другой родной язык [9, 19].
Очень редко единственным проявлением обособленного стволового инсульта или инсульта в области среднего мозга может быть изолированная дисфагия. Важными диагностическими признаками МИ являются внезапное начало, отсутствие других причин, объясняющих развитие дисфагии, и, реже, легкая тошнота или системное головокружение. Латеральный инсульт области продолговатого мозга может проявляться дисфонией, затрудненным дыханием, стридором, которые обусловлены параличом голосовых связок. При МИ возможны и другие изолированные неврологические нарушения, такие как синдром Горнера, ипсилатеральный ангидроз лица и контралатеральные фокальные сенсорные нарушения, однако они очень слабо выражены. Подобная вариабельность клинических проявлений подчеркивает важность детального и целенаправленного обследования неврологических больных.
Еще одним проявлением как ишемического, так и геморрагического инсульта может быть выраженная головная боль, которая иногда является единственным симптомом заболевания или сопровождается другими, неспецифическими симптомами, не связанными с цереброваскулярной патологией.
Изолированная головная боль встречается при диссекции артерий, ТЦВС и САК. Хотя в первую очередь головная боль наводит на мысль о ВМК, острый ишемический инсульт также может проявиться выраженной цефалгией. Особенно часто головная боль в качестве дебюта заболевания (сопровождающаяся или нет головокружением, рвотой, атаксией или дизартрией) встречается при инфаркте мозжечка. В подобных случаях особенно важно клиническое обследование, а поскольку результаты КТ без введения контраста не всегда информативны, клиницисты нередко выполняют люмбальную пункцию. В подобных случаях целесообразно проводить КТ головного мозга с контрастом (диссекция, ТЦВС) или МРТ (диссекция, ТВЦС или инфаркт мозжечка), в зависимости от требований дифференциальной диагностики. Односторонние головные боли часто встречаются при инфарктах в бассейне задней мозговой артерии и ошибочно диагностируются как мигрень с аурой.
В настоящее время клинический диагноз МИ практически во всех случаях требует применения методов нейровизуализации.
КТ обладает высокой чувствительностью при выявлении внутримозговых кровоизлияний САК, при проведении КТ без контраста признаки кровоизлияния визуализируют практически всегда. Однако у пациентов с САК малого объема или при отсроченном проведении КТ при САК возможны ложноотрицательные результаты КТ (если диагноз САК все еще не уточнен). Проведение обычной КТ головного мозга у пациентов с ТЦВС часто сопровождается неспецифическими изменениями или также не находит патологии. Для диагностики ТЦВС лучше использовать МРТ головного мозга, чем КТ, особенно с гадолиниевым контрастом. Независимо от метода визуализации головного мозга для подтверждения ТЦВС показана магнитнорезонансная или КТфлебография вен и синусов [20].
Для диагностики острого ишемического инсульта чаще используют диффузновзвешенную МРТ (ДВМРТ). ДВМРТ рекомендуется как наиболее оптимальный вариант визуализации острых мозговых инсультов, для установления диагноза ВМК или САК, а также для исключения заболеваний, сходных с инсультом, желательно выполнять МРТ головного мозга.
Хотя данные, полученные при непосредственном сравнении методов ДВМРТ, имеют большие преимущества перед данными КТ головного мозга в диагностике инсульта, вместе с тем ДВМРТ также не совершенна, и поэтому клиницисты должны учитывать существующие ограничения при ее применении. При сравнении результатов нейровизуализации с окончательными клиническими диагнозами было установлено, что чувствительность МРТ колебалась от 83 до 97 %. Самая большая вероятность ложноотрицательного результата при проведении ДВМРТ зафиксирована у пациентов с небольшими лакунарными инсультами в области ствола головного мозга и низким баллом по шкале NIHSS. Хотя ошибки в интерпретации полученных данных менее распространены при МРТ, чем при КТ головного мозга, указанный метод может служить еще одним источником получения ложноотрицательных результатов. Таким образом, проведение ДВМРТ не всегда является абсолютной гарантией постановки точного диагноза острого ишемического инсульта.
Выводы
Вопросы, затронутые в настоящем обзоре, свидетельствуют, что практически любой неврологический симптом можно объяснить острым нарушением мозгового кровообращения. Приведенные литературные данные облегчают дифференциальную диагностику мозговых инсультов и заболеваний, сходных с ними. Они свидетельствуют о несоответствии между классическими симптомами мозгового инсульта, подтверждающими диагноз, и атипичными.
Ценной клинической особенностью МИ является концепция сравнения симптомов «раздражения» и симптомов «выпадения». Чаще всего при мозговых инсультах превалируют симптомы «выпадения» (то есть выпадение двигательных функций, чувствительности, зрения). Например, в отношении моторной сферы гиперкинезы будут симптомами «раздражения», в то время как мышечная слабость и вызванное ею уменьшение или прекращение движений являются симптомами «выпадения». В отношении зрительной сферы фотопсии являются симптомами «раздражения» затылочной коры, а слепота — симптомом ее «выпадения».
Таким образом, проявления мозговых инсультов неоднородны, как и их причины. При соответствующих клинических обстоятельствах помочь практикующему врачу поставить правильный диагноз могут четыре принципа. Вопервых, следует подозревать МИ в любом случае внезапного появления неврологических симптомов. Вовторых, необходимо быть осведомленными об этих редких и атипичных проявлениях мозговых инсультов. Втретьих, следует взять за правило проведение максимально глубокого неврологического осмотра пациентов с острой неврологической симптоматикой. Вчетвертых, обязательное применение методов нейровизуализации.
Список литературы / References
1. Валунов О.А. Кушниренко Я.Н. Динамика очаговых неврологических нарушений у больных, перенесших инсульт // Журнал неврологии и психиатрии им. С.С. Корсакова. — 2001. — Т. 201, № 5. — С. 4853.
2. Верещагин Н.В. Гетерогенность инсульта: взгляд с позиций клинициста // Инсульт. Приложение к журналу неврологии и психиатрии им. С.С. Корсакова. — 2003. — № 9. — С. 89.
3. Виберс Д.О. Фейгин В.Л. Браун Р.Д. Инсульт: клиническое руководство: Пер. с англ. В.Л. Фейгина. — М. Бином, Диалект, 2005. — 607 с.
4. Гусев Е.И. Скворцова В.И. Ишемия головного мозга. — М. Медицина, 2001. — 328 с.
5. Евтушенко С.К. Симонян В.А. Коценко Ю.И. Функционирующее открытое овальное окно и его связь с парадоксальной церебральной эмболией, приступами мигрени и транзиторной амнезией // Актуальні питання кардіоневрології: Матеріали конференції. — Київ, 2011. — С. 1622.
6. Мироненко Т.В. Сорокин Ю.Н. Бахтояров П.Д. Избранные вопросы ангионеврологии. — Луганск: ООО «Виртуальная реальность», 2008. — 276 с.
7. Сидорова С.А. Завьялов А.В. Восстановительный период ишемического инсульта (особенности межполушарной асимметрии) // Журнал неврологии и психиатрии им. С.С. Корсакова. — 2007. — Т. 207, № 4. — С. 2528.
8. Сорокина Н.Д. Карлов В.А. Селицкий Г.В. Нарушения разных видов памяти у больных с ишемическим инсультом // Журнал неврологии и психиатрии им. С.С. Корсакова. — 2001. — Т. 201, № 2. — С. 4446.
9. Edlow J.A. Selim M.H. Атипичные проявления острых цереброваскулярных синдромов // The Lancet Neurology. — 2011. — № 8(31). — С. 2233.
10. Yoldstein Z.B. Simel D.Z. Is this patient having a stroke? // JAMA. — 2005. — Vol. 293. — P. 23912402.
11. Hulfman J. Stern T.A. Acute psychiatric manifestation of stroke: a clinical case conference // Psychosomatics. — 2003. — Vol. 44. — P. 6575.
12. Huff J.S. Stroke mimics and chameleons // Emerg. Med. Clin. North. Am. — 2002. — Vol. 20. — P. 583595.
13. Kasow D.L. Destain S. Braun C. Corpus callosum infarcts with atypical clinical and radiologic presentations // Am. J. Neurolog. — 2000. — Vol. 21. — P. 18761880.
14. Kim J.S. Delayed onset mixed involuntary movements after thalamic stroke: clinical, radiological and patoрhysiological findings // Brain. — 2001. — Vol. 124. — P. 299309.
15. Kumral E. Baylkem J. Evyapan D. Clinical spectrum of pontine infarction // Clinical — MRJ Correlations // J. Neurol. — 2002. — Vol. 249. — P. 16591670.
16. Ku B.D. Lee E.J. Kim H. Cerebral infarction producing sudden isolated foot drop // J. Clin. Neurol. — 2007. — Vol. 3. — P. 6769.
17. Lee H. Sohn S.L. Cho Y.W. Cerebellar infarction presenting isolated vertigo: frequency and vascular toрographical patterns // Neurology. — 2006. — Vol. 67. — P. 11781183.
18. Mehdiratta M. Selin M. Value of perfusion computer tomography in stroke mimics // Arch. Neurol. — 2007. — Vol. 64. — P. 13481349.
19. Naidoo R. Warriner E.M. Oczrowski W.G. A case of foreign accent syndrome resulting in regional dialect // Can. Neurol. Sci. — 2008. — Vol. 35. — P. 360365.
20. Nor A.M. Davis J. Sen B. The recognition of stroke in the emergency room (ROCJER) scale: development and validation of a stroke recognition instrument // Lancet Neurol. — 2005. — Vol. 4. — P. 727734.
21. Peterson D.L. Peterson Y.W. Unilateral asterixis due to ipsilateral lesions in the pons and medulla // Ann. Neurol. — 1987. — Vol. 22. — P. 661663.
22. Ropper A.H. Convulsions in basilar artery occlusion // Neurology. — 1988. — Vol. 38. — P. 15001501.
23. Runchey S. McYee S. Does this patient have a haemorrhagic stroke? Clinical findings distinquishing, hemorrahagic stroke from ishemic stroke // JAMA. — 2010. — Vol. 303. — P. 22802286.
24. Spector A.R. Freeman W.D. Cheshire W.P. The stroke that struck back: an unusual alien hand presentation // J. Stroke Cerebrovasc. Dic. — 2009. — Vol. 18. — P. 7273.
25. Fakahashi N. Kawamura M. Araki S. Isolated hand palsy due to cortical infarction: localization of the motor hand area // Neurology. — 2002. — Vol. 58. — P. 14121414.
26. Toledo M. Pujiadas F. Yrive E. Lack of evidence for arterial ischemia in transient global amnesia // Stroke. — 2008. — Vol. 39. — P. 476479.
27. Wang X. Fan Y.H. Lam W.W. Wong K.S. Clinical features, topographic patterns on DWI and etiology of thalamic infarcts // Neurol. — 2008. — Vol. 267. — P. 147153.
28. Urban P.P. Wicht S. Vukurevic G. et al. Dysarthria in acute ischemic stroke: lesion topography, clinicoradiologic correlation, and etiology // Neurology. — 2001. — Vol. 56. — P. 10211027.
29. Urban P.P. Wicht S. Hopf N.C. Fiescher S. Nickel O. Isolated dysarthria due to extracerebellar lacunar stroke: a central monoparesis of the tondue // Neurol. Neurosurg. Psychiatry. — 1999. — Vol. 66. — P. 495501.
30. Zhang X. Kedar S.L. Lynn M.J. Hewman N.J. Biousse V. Homonymous hemianopsia in stroke // Neuroophthalmonol. — 2006. — Vol. 26. — P. 180183.