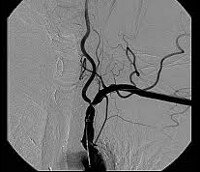
Синдром Лериша
Синдром Лериша на сегодняшний день является одним из наиболее часто встречающихся форм атеросклероза, нижних конечностей, поражающего людей в возрасте от 60 до 70 лет.
Это расстройство развивается в том случае, если подвздошные артерии и брюшную аорту поражает тромбоз. Синдром Лериша проявляется нарушениями кровотока в ногах, а также в органах, расположенных в области малого таза. Одним из базовых симптомов данного заболевания считается перемежающаяся хромота, постоянные боли в ногах а также непрощупывающийся пульс на артериях, расположенных на ногах. А для мужчин это также ослабление мужской силы, вплоть до импотенции.
Впрочем, атеросклероз нижних конечностей – это очень серьёзное заболевание, одной импотенцией его последствия не ограничиваются. Если не проводить адекватное лечение, то велика вероятность развития гангрены, при которой больному может грозить ампутация, а при отсутствии лечение – смерть.
В 1923 году Лериш описал вышеуказанные симптомы атеросклероза нижних конечностей, благодаря чему сейчас это расстройство названо его именем и достаточно успешно лечится – разумеется, при своевременном обращении за медицинской помощью.
Синдром Лериша ежегодно только в Америке выявляется в более чем 30 тысячах случаев. ВОЗ не имеет полной статистической информации по синдрому Лериша, однако эксперты полагают, что выделение этой разновидности атеросклероза в отдельную статистику помогло бы в значительном числе случаев своевременно ставить этот диагноз.
Протекание синдрома Лериша всегда связано с более или менее постепенным ухудшением состояния больного. Впрочем, постепенность эта может быть даже незаметной для самого больного до времени формирования тромбоза. Чаще всего в этом случае клиническая картина резко ухудшается и требуется безотлагательное лечение, нередко – хирургическое. При этом следует иметь в виду, что затягивать операцию опасно – примерно в четверти всех случаев заболевания это влечёт за собой ампутацию ноги.
Синдром Лериша проходит 4 стадии, симптоматику которых следует знать.
Первая стадия характеризуется болевыми ощущениями в ногах при преодолении длинных дистанций – более 1-2 километров. При этом в состоянии покоя и после пеших переходов ощущается похолодание стоп. Болезнь на второй стадии уже знаменуется болезненными ощущениями и при перемещении на расстояния менее километра. Ключевым расстоянием можно считать 200 метров – если это расстояние больному не под силу – значит, заболевание выходит на третью стадию, когда боли возникают даже тогда, когда человек никуда не идёт, а стоит или даже сидит. На последней, четвёртой стадии развития синдрома Лериша, помимо собственно болей в ногах, появляются язвы, некротические очаги и другие трофические расстройства тканей. Может развиваться гангрена. Изредка появляется синяя сыпь на пальцах ног. При нажатии сыпь очень болезненна.
На сегодняшний день самый эффективный метод лечения синдрома Лериша – хирургическое вмешательство. Если не провести операцию вовремя, продолжительность заболевания практически не превышает 3-х лет, при этом больше половины этого срока человек нетрудоспособен и постоянно страдает от болей.
Синдром Лериша
Синдром Лериша является одним из наиболее частых заболеваний артериальной системы, обусловленный окклюзирующим поражением (закупоркой) аорто-подвздошного сегмента.
Нарушение кровообращения таза и нижних конечностей приводит к появлению характерной триады симптомов, подробно описанных Леришем уже в 1923 г. перемежающейся хромоте, отсутствию пульса на артериях нижних конечностей и импотенции.
Синдром лериша — название в 1943 г. предложил ф.Морель (F.Morel) в честь французского хирурга Лериша (Leriche Rene, 1879-1955). Обозначает совокупность клинических проявлений, обусловленных хронической окклюзией бифуркации брюшной аорты и подвздошных артерий.
Точных данных о частоте этого заболевания нет, но о его большой распространенности можно косвенно судить по количеству восстановительных операций на брюшной аорте. Так, в США ежегодно производится 37ООО при окклюзиях брюшной аорты.
Этиология окклюзирующего поражения аорты различна: атеросклероз, неспецифический аортоартериит, постэмболическая окклюзия, травматический тромбоз, фиброзно-мышечная дисплазия (преимущественно поражаются подвздошные артерии), врожденная гипоплазия или аплазия аорты. Чаще всего встречается облитерирующий атеросклероз (94%), затем неспецифический аортоартериит (5%) и около 1% падает на остальную патологию.
Естественное течение этого заболевания связано с прогрессирующим ухудшением. Обычно нарастание симптомов ишемии происходит медленно, но это справедливо лишь до тех пор, пока не произойдет тромбоз. Тогда клиническое течение может резко ухудшиться. Консервативное лечение не останавливает прогрессирования заболевания и, примерно, у 25% больных заканчивается ампутацией конечностей. Пик заболевания приходится на 6 декаду жизни, при этом чаще болеют мужчины, чем женщины.
Основным клиническим проявлением служит болевой синдром нижних конечностей, обусловленной хронической ишемией. В зависимости от тяжести ишемии нижний конечностей можно условно выделить 4 стадии заболевания (классификация А.В.Покровского): 1 стадия — боль в нижних конечностях появляется только при большой физической нагрузке, например, при ходьбе больше 1 км; 2 стадия — боль в ногах при ходьбе на меньшее расстояние. Если больной проходит обычным шагом без боли 2ОО м, то это 2А ст. если же боль возникает раньше — 2Б ст; 3 стадия — появление болей в ногах в покое; 4 стадия — к предыдущим жалобам присоединяются грубые трофические расстройства тканей нижних конечностей (язвы, некрозы, гангрена).
При окклюзии аорты боль возникает в ягодичных мышцах, пояснице и мышцах бедра — это так называемая высокая перемежающаяся хромота. Некоторые больные отмечают так называемую "перемежающуюся хромоту" анального сфинктера, возникающую в результате ишемии мышц тазового дна. Характерно чувство онемения, похолодание нижних конечностей (стоп), выпадение волос, ломкость и медленный рост ногтей. Довольно частым симптомом является импотенция. Она развивается не только вследствие ишемии тазовых органов, но и спинного мозга.
Дополнительное обследование включает комплекс методов, направленных на установление локализации и протяженности окклюзии (изотопная и рентгеноконтрастная ангиография, компьютерная томография) и гемодинамических нарушений (УЗДГ,дуплексное сканирование). В настоящее время функциональные гемодинамические нарушения при окклюзирующем поражении аортоподвздошного сегмента достаточно точно выявляются с помощью неинвазивных ультразвуковых методов обследования. При ультразвуковой допплерографии (УЗДГ) по характеру кровотока (магистральный или коллатеральный )можно определить проходимость магистральных артерий, приблизительный уровень окклюзии, измерить скорость кровотока и давление в различных сегментах. Чаще всего используют лодыжечный индекс давления (ЛИД) — отношение давления в области лодыжек к плечевому давлению. В норме он бывает чуть выше 1,О. Чем он ниже, тем больше гемодинамические расстройства и тяжелее степень ишемии.
В задачу аортографии входит также выяснение состояния дистального сосудистого русла (путей оттока). При сочетанной окклюзии поверхностной бедренной артерии важно определить состояние глубокой бедренной артерии. Ее стенозирование, особенно устья, плохо выявляется на снимках в передне-задней проекции, так как в этом участке бедренные артерии накладываются одна на другую. Расширение информации дают снимки в боковой или косой проекции.
При окклюзирующем поражении аорты может, хотя и редко, встречаться синдром "синих пальцев". Он вызывается атероэмболией дистальных артерий и проявляется типичными кожными изменениями в виде пурпурообразной сыпи, крапчатого или сетчатого красноватого рисунка, очень болезненными при пальпации. При этом сохраняется пульсация на артериях стопы и нормальное лодыжечное давление. Источником эмболии при синдроме "синих пальцев" обычно бывает инфраренальный сегмент аорты, а при диссеминированной атероэмболии (одновременное поражение внутренних органов) — торакоабдоминальная аорта.
Прогноз без оперативного лечения считается неблагоприятным. Большинство больных в течение 1-2 лет становятся нетрудоспособными. При консервативном лечении около 4О% больных умирают в течение 3 лет после установления диагноза.
Основным показанием к хирургическому лечению служит хроническая ишемия нижних конечностей 2Б — 4 ст. Восстановительная сосудистая операция противопоказана: при свежем инфаркте миокарда или инсульте головного мозга (до 3 мес.), декомпенсированной сердечной или легочной недостаточности, печоночно-почечной недостаточности, злокачественных опухолях, необратимой контрактуре крупных суставов,гангрене стопы с переходом на голень. Основным условием для операции является наличие удовлетворительных путей оттока.
При сочетанном окклюзирующем поражении брахиоцефальных артерий в стадии преходящих нарушений мозгового кровообращения вначале производится коррекция мозгового кровотока, а вторым этапом реконструктивная операция на аорте. При наличие сопутствующей вазоренальной гипертонии оправдана одномоментная хирургическая коррекция кровотока по почечным артериям и брюшной аорте. То же самое относится к окклюзии висцеральных артерий. Если показано аорто-коронарное шунтирование при окклюзирующем поражении коронарных артерий и синдроме Лериша, то оно выполняется в первую очередь, за исключением тех случаев, при которых имеется ишемия конечностей 1V ст. с присоединением суперинфекции. Тогда вначале производится санация гнойно-некротических очагов, которая лучше всего достигается с помощью щадящих атипичных восстановительных сосудистых операций типа перекрестного бедренно-бедренного шунтирования.
Хорошие отдаленные результаты хирургического лечения синдрома Лериша достигают 60-75 %,послеоперационная летальность колеблется от 2 до 13%,а количество ампутаций от 0 до 10%.
Синдром Лериша
Синдром Лериша — совокупность клинических проявлений, обусловленных хронической окклюзией в области бифуркации брюшной части аорты и подвздошных артерий. Наиболее часто встречается у мужчин в возрасте 40—60 лет.
Этиология разнообразна. Наблюдаются как врожденные, так и приобретенные окклюзии аортоподвздошного отдела сосудистого русла. К числу врожденных относятся гипоплазия аорты и фиброзно-мышечная дисплазия подвздошных артерий. Из приобретенных наиболее часты атеросклеротическое поражение (88—94%), неспецифический аортоартериит (5—10%), значительно реже постэмболический тромбоз и др.
Патогенез нарушения кровообращения обусловлен степенью и протяженностью окклюзии аорты и подвздошных артерий, что резко уменьшает объем кровотока в органы таза и нижние конечности. Поэтому на первых этапах заболевания ишемия возникает во время функциональной нагрузки, а при прогрессировании процесса — и в покое. Ведущее проявление заболевания — снижение перфузионного давления в дистальном сосудистом русле и нарушение микроциркуляции, а затем и обменных процессов в тканях. В компенсации нарушений гемодинамики большое значение имеет развитие коллатерального кровообращения.
При синдроме Лериша. обусловленном атеросклерозом, максимальные изменения наблюдаются в области бифуркации аорты и в месте отхождения внутренней подвздошной артерии. Часто имеется выраженный кальциноз стенки аорты и артерии, во многих случаях — пристеночный тромбоз. При неспецифическом аорто-артериите также в первую очередь поражается аорта. Для этого заболевания характерно резкое утолщение стенки аорты за счет воспаления наружной, средней и реактивного утолщения внутренней оболочек. Нередко отмечается кальциноз стенки аорты.
Клиническая картина зависит от протяженности поражения и степени развития коллатерального кровообращения. По классификации А.В. Покровского (1979) различают 4 степени ишемии: I — начальные проявления; IIA — появление перемежающейся хромоты через 200—500 м ходьбы; IIБ — появление перемежающейся хромоты менее чем через 200 м ходьбы; III — боли менее чем через 25 м ходьбы или в покое; IV — наличие язвенно-некротических изменений.
Первым симптомом синдрома Лериша обычно являются боли, которые возникают в икроножных мышцах при ходьбе. Практически 90% больных с синдромом Лериша обращаются к врачу по поводу перемежающейся хромоты. Чем проксимальнее поражение аорты и меньше изменено дистальное русло (например, при поражении аорты лишь на уровне нижней брыжеечной артерии), тем лучше компенсация кровообращения. При средних и высоких окклюзиях аорты боли локализуются в ягодичных мышцах, в пояснице и по заднелатеральной поверхности бедер (высокая перемежающаяся хромота). Кроме того, больные отмечают похолодание, онемение нижних конечностей, выпадение на них волос и медленный рост ногтей. Иногда наблюдается и атрофия нижних конечностей. У 20—50% больных мужчин наступает импотенция. Течение прогрессирующее. У больных до 50 лет синдром Лериша развивается более быстрыми темпами, чем у больных старше 60 лет.
Диагноз синдрома Лериша в большинстве случаев устанавливают на основании осмотра, пальпации и аускультации, а также результатов инструментальных методов исследования. Отмечаются изменение окраски кожи нижних конечностей, гипотрофия мышц, снижение кожной температуры. При IV степени ишемии появляются язвы и очаги некроза в области пальцев и стоп. При пальпации отсутствует пульсация бедренной артерии. В случаях окклюзии брюшной части аорты не определяется ее пульсация на уровне пупка. При аускультации выслушивается систолический шум над бедренной артерией в паховом сгибе, по ходу подвздошной артерии с одной или с обеих сторон и над брюшной частью аорты. Отсутствие пульсации артерий конечности и систолический шум над сосудами являются основными признаками синдрома Лериша на нижних конечностях АД аускультативно не определяется.
С помощью инструментальных методов исследования — ультразвуковой флуометрии, реовазографии, плетизмографии, сфигмографии — оценивают снижение и запаздывание магистрального кровотока по артериям нижних конечностей. Определение мышечного кровотока по клиренсу 133Хе выявляет его снижение, особенно резко при пробе с физической нагрузкой. Ультразвуковая допплерография позволяет оценить характер кровотока по бедренным и подколенным артериям. Важным показателем является лодыжечный индекс (отношение АД на стопе к АД на лучевой артерии), который в норме равен 1,1—1,2. При индексе менее 0,8 появляются признаки перемежающейся хромоты, а менее 0,3 — язвенно-некротические изменения.
Топическую картину поражения можно установить с помощью ангиографии радионуклидной, дигитальной субтракционной и рентгеноконтрастной ангиографии. Из методов рентгеноконтрастного исследования предпочтение отдают транслюмбальной пункционной аортографии, при которой можно получить изображение не только аорты, но и дистального сосудистого русла конечностей. С помощью аортографии выявляют локализацию и протяженность поражения.
Дифференциальный диагноз проводят с облитерирующим эндартериитом и пояснично-крестцовым радикулитом. При облитерирующем эндартериите поражаются сосуды голени, пульсация бедренных артерий сохранена, отсутствует систолический шум над сосудами, возраст больных обычно меньше 30 лет. При пояснично-крестцовом радикулите имеется болевой синдром, который более выражен по наружной поверхности бедер и не связан с ходьбой, пульсация магистральных артерий сохранена и отсутствует сосудистый шум.
Лечение синдрома Лериша. При наличии ишемии нижних конечностей I—IIA степени лечение консервативное. Применяются ганглиоблокирующие препараты (мидокалм, булатол, васкулат), холинолитические (падутин, андекалин, прискол, вазоластин), сосудорасширяющие препараты (папаверин, но-шпа, никошпан, компламян). Препараты назначают курсами в течение 1—3 мес. Для улучшения микроциркуляции проводят лечение реополиглюкином (внутривенно до 800 мл через день, 5—10 вливаний), назначают курантил, ацетилсалициловую кислоту. Применяют гипербарическую оксигенацию, токи Бернара на поясничную область и на нижнюю конечность, курсами по 6—10 процедур. Рекомендуется санаторно-курортное лечение; сероводородные, углекисло-сероводородные ванны, лечебная физкультура.
Показанием к реконструктивной операции на сосудах является ишемия конечностей IIБ, III и IV степени. Противопоказания — полная непроходимость артерий голени и бедренных артерий по данным ангиографического исследования, инфаркт миокарда, инсульт в сроки до 3 мес. сердечная недостаточность III стадии, цирроз печени, почечная недостаточность. При оперативном лечении синдрома Лериша используют в основном два вида операции: резекцию сосудов с протезированием и шунтирование. Резекцию аорты выполняют при ее окклюзиях и резком стенозе, шунтирование — чаще при сохранении проходимости подвздошных артерий (см. Кровеносные сосуды).
Прогноз при синдроме Лериша. После операции клинические проявления синдрома Лериша исчезают, восстанавливается трудоспособность. Благоприятные результаты реконструктивных операций у 70% больных с хорошим состоянием дистального русла сохраняются до 10 лет.