Комбинированная терапия ишемической болезни сердца и артериальной гипертонии
РЕКЛАМА
«Мне все больше и больше представляется очевидным, что сочетание гипертонической болезни с атеросклерозом и связанной с ним коронарной недостаточностью настолько часто встречается в практике и так преобладает над «чистыми» формами, что возникает задача рассматривать эти патологические состояния не только в их типичном изолированном виде, но и в часто встречающемся комплексе»
А. Л. Мясников. Гипертоническая болезнь и атеросклероз. 1965
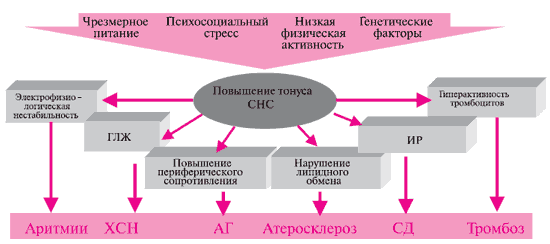
Артериальная гипертония (АГ) является одним из важнейших факторов риска атеросклероза, главным образом ишемической болезни сердца (ИБС) и поражения сосудов головного мозга, поэтому эти заболевания часто сопутствуют друг другу. Особенно часто встречается сочетание ИБС (ее различных форм — стенокардии, инфаркта миокарда, аритмии) и АГ. Эти больные имеют самый высокий риск развития сердечно-сосудистых осложнений и смертности.
Известно, что в возникновении ИБС важную роль играют структурные, морфологические и функциональные процессы, приводящие к стенозированию коронарных сосудов и вызывающие нарушения гемодинамики. Повышение артериального давления (АД) через механизм дисфункции эндотелия, ремоделирования резистивных артерий, гипертрофию левого желудочка может привести к ИБС, нарастанию стенокардии. При этом функциональные и структурные изменения внутримозговых артерий, возникающие у больных АГ при длительном течении заболевания, могут быть причиной разнообразных неврологических и психических расстройств, а также предрасполагать к развитию инсульта или преходящего нарушения мозгового кровообращения.
Изменения со стороны сердца в ответ на избыточную нагрузку вследствие высокого системного давления заключаются прежде всего в развитии гипертрофии миокарда левого желудочка, характеризующейся увеличением толщины его стенки. В конечном итоге функция левого желудочка сердца ухудшается, полость его расширяется, появляются признаки сердечной недостаточности. Кроме того, может развиться и стенокардия — как следствие быстро прогрессирующей коронарной болезни сердца и повышения потребности миокарда в кислороде, обусловленной увеличением массы миокарда.
Лечение пациентов с АГ в сочетании с ИБС
При лечении АГ у больных ИБС следует учитывать не только преобладание тех или иных механизмов формирования ишемической (коронарной) болезни, но и причины гипертензии. Таким образом, наличие АГ у пациента с ИБС свидетельствует о высоком риске сердечно-сосудистых осложнений, который пропорционален степени повышения АД (при этом большее значение имеет величина диастолического давления).
В настоящее время существует большое число препаратов, применяющихся у больных ИБС с АГ, поэтому перед практическим врачом часто встает вопрос, какому препарату отдать предпочтение.
Главной задачей при лечении таких пациентов является максимальное снижение общего риска осложнений (предупреждение инфаркта миокарда, инсульта, поражения органов-мишеней) и смертности от этих заболеваний. Это предполагает не только адекватное снижение АД, но и коррекцию других модифицируемых факторов риска, таких как курение, гиперхолестеринемия, сахарный диабет, влияние на гипертрофию левого желудочка, а также лечение сопутствующих сердечно-сосудистых заболеваний.
При лечении ИБС и АГ в каждом конкретном случае необходимо учитывать сопутствующие заболевания, возраст, метаболические нарушения (наличие сахарного диабета, гиперхолестеринемии и др.). При этом необходимо придерживаться общепринятых в настоящее время принципов медикаментозного лечения АГ:
- предпочтительное использование сочетаний лекарственных средств (или комбинированных препаратов) для усиления гипотензивного эффекта с минимумом побочного действия;
- смена одного гипотензивного средства на препарат другого класса при недостаточном эффекте или плохой переносимости (при повышении дозы или до включения в терапию других препаратов);
- использование препаратов длительного действия, обеспечивающих 24-часовой контроль при однократном приеме;
- непрерывность терапии, исключающую возможность курсового лечения [1, 2, 3].
До недавнего времени при оценке роли снижения систолического АД полагали, что избыточное его снижение повышает риск возникновения сердечно-сосудистых заболеваний; сейчас же, напротив, большие опасения вызывает чрезмерное снижение диастолического АД, поскольку это может привести к развитию инфаркта миокарда за счет снижения его перфузии.
При лечении АГ необходимо также учитывать ряд характеристик выбранного лекарственного средства: механизм его действия, выраженность гипотензивного эффекта, взаимодействие с другими препаратами, доказанность снижения числа осложнений и улучшения прогноза при длительных контролируемых наблюдениях, число приемов в день, приемлемую цену и доступность препарата, возможность нормализации АД (систолическое АД должно поддерживаться ниже 140 и диастолическое АД ниже 90 мм рт. ст.), особенно в предутренние и утренние часы.
Для достоверной оценки эффективности гипотензивной терапии целесообразно использовать суточное мониторирование АД.
β-адреноблокаторы. В отсутствие противопоказаний β-адреноблокаторы предпочтительней в качестве начальной терапии. В первую очередь их рекомендуют назначать при наличии стенокардии, перенесенного инфаркта миокарда, тахиаритмии, сердечной недостаточности. У пациентов с хронической стабильной стенокардией напряжения β-адреноблокаторы уменьшают частоту сердечных сокращений (ЧСС) и АД во время нагрузки, повышая тем самым порог ишемии и позволяя задержать или предупредить ангинозный приступ. Кроме того, β-адреноблокаторы уменьшают постнагрузку и сократимость миокарда, что ведет к снижению потребности миокарда в кислороде, повышают доставку кислорода к миокарду, благодаря снижению ЧСС и увеличению времени диастолической перфузии миокарда.
При стенокардии после инфаркта миокарда при наличии АГ следует начинать лечение с β-адреноблокаторов — эффективных, безопасных, относительно недорогих препаратов, характеризующихся постоянным гипотензивным эффектом при длительном применении.
Первый практический вопрос, возникающий в ходе терапии: какой из препаратов этой группы следует предпочесть? Известно, что они различаются по таким фармакологическим особенностям, как кардиоселективность, наличие симпатомиметической активности, влияние на сократительную способность миокарда, продолжительность эффекта. Уменьшение сердечного выброса и активности ренина, снижение периферического сосудистого сопротивления лежат в основе их гипотензивного эффекта.
При лечении больных ИБС в сочетании с АГ рекомендуется отдавать предпочтение селективным β-адреноблокаторам, таким как атенолол, метопролол (беталок), бисопролол (конкор), а также обладающим вазодилатирующим эффектом — карведилолу (дилатренд), небивололу (небилет). Пролонгированные формы кардиоселективных β-адреноблокаторов (бисопролол) позволяют контролировать предутренний подъем и среднесуточные колебания АД, не изменяя его суточный ритм у больных АГ.
В таблице 1 приводятся основные β-адреноблокаторы, их суточные дозы и кратность приема.
Дозы препаратов и кратность назначения всегда следует подбирать индивидуально, ориентируясь на клинический эффект, ЧСС и уровень АД.
Установлено, что β-адреноблокаторы, применяющиеся у пациентов, перенесших инфаркт миокарда, приблизительно на 25% уменьшают риск повторного инфаркта и внезапной сердечной смерти [4, 5]. У больных, перенесших инфаркт миокарда, лучше использовать липофильные β-адреноблокаторы: бетаксолол, метопролол, пропранолол, тимолол.
Многие больные ИБС с АГ имеют безболевую ишемию миокарда, а ретардные формы β-адреноблокаторов уменьшают количество эпизодов и общую длительность безболевой ишемии. Эти препараты у указанных больных более эффективны (снижают риск фатальных и нефатальных коронарных событий), чем антагонисты кальция пролонгированного действия. Особенно важно, что β-адреноблокаторы подавляют бессимптомную ишемию в утренние часы. При недостаточном эффекте монотерапии для больных АГ и ИБС их следует использовать в комбинации с диуретиками, дигидропиридиновыми антагонистами кальция.
В рекомендациях Европейского общества кардиологов по лечению стабильной стенокардии [6] при недостаточной эффективности β-адреноблокаторов у больных ИБС в первую очередь предлагается добавлять длительно действующие дигидропиридиновые антагонисты кальция (амлодипин и др.).
Из β-адреноблокаторов заслуживает внимания карведилол, который обладает β- и α1 -адреноблокирующими, а также антиоксидантными свойствами. Благодаря артериальной дилатации, он снижает постнагрузку на сердце и тормозит нейрогуморальную вазоконстрикторную активацию сосудов и сердца. Препарат обладает выраженным антиангинальным и пролонгированным антигипертензивным эффектом, поэтому с успехом применяется при сочетании ИБС и АГ.
У карведилола, принадлежащего к β-адреноблокаторам с вазодилатирующими свойствами, обнаружено кардиопротекторное действие при хронической сердечной недостаточности. Препарат безопасен у больных с систолической дисфункцией левого желудочка (фракция выброса менее 30–40%). Соталол (соталекс) из этой группы является препаратом выбора для лечения ИБС и АГ у больных с серьезными нарушениями ритма сердца.
Недавно появилось сообщение (L. H. Lindholm и соавт. 2005), что применение β-адреноблокаторов по сравнению с гипотензивными препаратами других классов сопровождается более высокой частотой развития инсульта. По мнению авторов, результаты метаанализа рандомизированных клинических исcледований могут свидетельствовать о нецелесообразности использования β-адреноблокаторов как препаратов первого ряда для лечения АГ, а также в качестве препаратов сравнения (контроля) в рандомизированных испытаниях гипотензивных средств [7]. К этому факту надо относиться с должным вниманием и пытаться подходить дифференцированно к комбинированному лечению больных АГ и ИБС.
Противопоказаниями к использованию β-адреноблокаторов являются: предсердно-желудочковая блокада II, III степени, выраженная синусовая брадикардия (ЧСС менее 45 уд./мин). С осторожностью следует назначать данные препараты пациентам с бронхиальной астмой, сахарным диабетом, синдромом Рейно и другими заболеваниями периферических сосудов.
Антагонисты кальция. Блокаторы медленных кальциевых каналов относятся к числу препаратов первого выбора при лечении АГ и стенокардии. Препараты эффективны и хорошо переносятся больными. Антагонисты кальция особенно показаны больным АГ со стабильной стенокардией и пожилым пациентам с сопутствующими поражениями периферических артерий, атеросклеротическим поражением каротидных артерий, а также с суправентрикулярной тахикардией (верапамил, дилтиазем). Вазодилатирующий эффект препаратов осуществляется посредством прямого действия на гладкую мускулатуру сосудистой стенки, а также через потенцирование высвобождения оксида азота из эндотелия сосудов. Другими благоприятными эффектами этих препаратов у больных ИБС в сочетании с АГ являются: антиатерогенный, антипролиферативный, антиагрегационный.
В таблице 2 представлены основные антагонисты кальция, их средние терапевтические дозы и кратность приема.
Для регулярного лечения стенокардии и АГ предпочтение следует отдавать длительно действующим антагонистам кальция, таким как амлодипин (норваск), фелодипин (плендил), дилтиазем ретард (кардил), исрадипин (ломир), верапамил ретард. АК с замедленным высвобождением лекарственного вещества обеспечивают постоянство терапевтической концентрации препарата.
У больных стенокардией в сочетании с АГ не рекомендуется широкое использование короткодействующих дигидропиридинов (нифедипина и др.), так как они могут вызывать ишемические осложнения. В этих случаях неблагоприятные эффекты могут быть связаны с уменьшением коронарной перфузии вследствие быстрого падения АД и увеличением ЧСС (рефлекторная тахикардия), а также с увеличением симпатической активности и сократимости миокарда, что, соответственно, приводит к увеличению потребности миокарда в кислороде. Имеются сообщения о том, что при использовании нифедипина короткого действия в больших дозах повышается смертность больных, перенесших инфаркт миокарда. Назначение больным с нестабильной стенокардией или острым инфарктом миокарда короткодействующих дигидропиридинов противопоказано.
Однако у больных с АГ нет оснований для отказа от применения антагонистов кальция, в том числе и нифедипина короткого действия в небольших дозах (до 60 мг) как для длительного регулярного лечения, так и особенно для купирования нетяжелых гипертонических кризов. Обязательными условиями при этом являются: индивидуальный выбор лечения с учетом показаний и противопоказаний, риска побочных эффектов, а также неблагоприятного взаимодействия с другими препаратами.
При сочетании ИБС с АГ особенно важно постепенное снижение АД без симпатической активации и рефлекторной тахикардии. Поэтому если необходимо назначение препаратов вазодилатирующего действия, приводящих к развитию тахикардии, обязательно следует присоединить β-адреноблокаторы.
У больных ИБС после перенесенного инфаркта без зубца Q и сохранной функцией левого желудочка риск повторных сердечно-сосудистых осложнений и смертность уменьшаются при применении верапамила и дилтиазема. Эти препараты могут быть адекватной заменой β-адреноблокаторов в тех случаях, когда последние противопоказаны (бронхиальная астма, тяжелый обструктивный бронхит, сахарный диабет и др.), но и могут вызывать побочные эффекты (например, общую слабость, повышенную утомляемость, нарушение половой функции у мужчин, депрессию). Верапамил и дилтиазем противопоказаны при нарушениях проводимости (увеличение вероятности атриовентрикулярной блокады), при синдроме слабости синусового узла и сердечной недостаточности. У больных с нарушением систолической функции левого желудочка, особенно при клинических проявлениях сердечной недостаточности, необходимо избегать назначения дилтиазема и верапамила, учитывая их отрицательное инотропное действие. Вместе с тем недавно завершившееся исследование INVEST (International Verapamil SR/Trandolapril Study) показало, что лечение больных АГ и ИБС на фоне назначения верапамила-SR с последующим добавлением трандолаприла столь же эффективно в плане предупреждения повторных коронарных событий, как и терапия бета-блокатором (атенолол) с добавлением гидрохлортиазида [8]. Оба режима комбинированной терапии оказали одинаковое влияние на смертность, частоту инфаркта миокарда или инсультов, обеспечивали хороший контроль АД (> 70% пациентов достигли АД < 140/90 мм рт. ст.), снизили частоту случаев стенокардии с 67% в начале лечения до 28% через 2 года с низкой потребностью в реваскуляризации миокарда (у 2%). Минимальная частота сердечно-сосудистых осложнений отмечалась при уровне систолического АД около 120 мм рт. ст. Исследование INVEST подтвердило безопасность применения антагонистов кальция для лечения АГ у больных ИБС и безопасность снижения АД у этой категории больных.
Исследование систолической гипертонии в Европе (Syst-Eur) у 4695 больных старше 60 лет с изолированной систолической АГ показало способность дигидропиридина длительного действия (нитрендипина) при комбинации с ингибитором ангиотензинпревращающего фермента (АПФ) (эналаприлом) и тиазидным диуретиком (гидрохлортиазидом) предупреждать развитие инсульта через 2 года применения (на 44% по сравнению с плацебо). На фоне снижения систолического АД наблюдалось также снижение частоты развития всех фатальных и нефатальных сердечно-сосудистых осложнений на 31% (р < 0001) [9].
Недавно проводился метаанализ сравнительного изучения клинических эффектов антагонистов кальция, основанный на сведениях о 22 743 больных в 10 исследованиях, в которых длительность наблюдения составляла не менее 2 лет. Было показано, что антагонисты кальция длительного действия в качестве препаратов первой линии для лечения АГ все же уступают другим гипотензивным средствам (диуретикам, β-блокаторам, ингибиторам АПФ): при применении антагонистов кальция как препаратов первой линии на 27% был выше риск развития инфаркта миокарда и на 26% — сердечной недостаточности [10, 15]. Так как в этих наблюдениях снижение АД под влиянием различных лекарств оказалось одинаковым, разница в клиническом эффекте была обусловлена какими-то другими (не гипотензивными) их свойствами, требующими дальнейшего изучения. Безопасность применения длительно действующего антагониста кальция амлодипина (норваска) подтверждается не только у пациентов с изолированной АГ, но и у больных АГ с ИБС. Препарат не влиял на риск смертельных исходов и кардиоваскулярных осложнений у больных ИБС, не ухудшал течения самой стенокардии. Норваск показан для лечения АГ и ИБС, вызванной как стенозирующим атеросклерозом коронарных артерий, так и спазмами коронарных артерий (вариантная стенокардия) [11, 12].
Результаты исследования CAMELOT (Comparison of Amlodipine vs Enalapril to Limit Occurrences of Thrombosis) [13, 14], в которое были включены 1997 пациентов, продемонстрировали возможность дальнейшего снижения АД и риска сердечно-сосудистых осложнений через 24 мес лечения у больных с исходным АД равным 129/78 мм рт. ст. Показано преимущество амлодипина (10 мг/сут) перед эналаприлом (20 мг/сут): амлодипин обладал не только гипотензивным, но и антиишемическим действием. Комбинированная терапия норваском и β-адреноблокатором обеспечивает дополнительный антиангинальный и гипотензивный эффект. Антагонистов кальция используют и для коррекции повышенного АД у пациентов с нестабильной стенокардией. У больных ИБС с поражением периферических артерий обсуждается целесообразность преимущественного использования антагонистов кальция.
Литература
- Рекомендации Европейского Общества Гипертонии и Европейского Общества Кардиологии по ведению пациентов с артериальной гипертонией, 2003 г.
- Профилактика, диагностика и лечение артериальной гипертонии. Российские рекомендации (второй пересмотр). Комитет экспертов Всероссийского научного общества кардиологов. М. 2004. 19 с.
- Чазова И. Е. Ощепкова Е. В. Чихладзе Н. М. Профилактика, диагностика и лечение артериальной гипертонии: пособие для практикующих врачей. М. 2003.
- Yusuf S. Peto R. Lewis J. et al. Beta blockade during and after myocardial infarction: an overview of the randomized trials// Prog Cardiovasc Dis. 1985; 25: 335–371.
- Документ о соглашении экспертов по блокаторам β-адренергических рецепторов. Рабочая группа Европейского общества кардиологов по бета-блокаторам// Кардиоваскулярная терапия и профилактика. 2005. № 1. С. 99–124.
- Guidelines on the management of stable angina pectoris — executive summary. The Task Force on the Management of stable angina pectoris of the European Society of Cardiology (Fox K. et al.) Eur Heart J 2006; 27: 1341-1381.
- Lindholm L. H. Carlberg B. Samuelsson O. Should beta blockers remain first choice in the treatment of primary hypertension? A meta-analysis// Lancet. 2005; 366: 1545–1553.
- Pepine C. Handberg E. M. Cooper-deHoff R. M. et al. A calcium antagonist vs non-calcium antagonist hypertension treatment strategy for patients with coronary artery disease. The International Verapamil-Trandolapril Study (INVEST): a randomized controlled trial// JAMA. 2003; 290: 2805–2816.
- Staessen J. A. Fagard R. Thijs L. et al. Systolic Hypertension in Europe (Syst-Eur) Trial investigators. Randomized double-blind comparison of placebo and active treatment for older patients with isolated systolic hypertension// Lancet. 1997; 350: 757–764.
- Карпов Ю. А. Применение антагонистов кальция у больных артериальной гипертонией и ишемической болезнью сердца: современное состояние вопроса// Кардиология. 2000. № 10. С. 52–55.
- Белоусов Ю. Б. Леонова М. В. Антагонисты кальция пролонгированного действия и сердечно-сосудистая заболеваемость: новые данные доказательной медицины// Кардиология. 2001. № 4. С. 87–93.
- Pitt B. Byington R. P. Furberg C. D. et al. Effect of amlodipine on progression of arteriosclerosis and occurrence of clinical events// Circulation. 2000; 102: 1503–1510.
- Nissen S. E. Tuzcu E. M. Libby P. et al. Effect of antihypertensive agents on cardiovascular events in patients with coronary disease and normal blood pressure: the CAMELOT study: a randomized controlled trial// JAMA. 2004; 292: 2217–2225.
- Кобалава Ж. Д. Котовская Ю. В. Антигипертензивная терапия и ишемическая болезнь сердца: клиническое и практическое значение исследования CAMELOT// Сердце. 2005. Т. 4. № 5. С. 287–293.
- Кобалава Ж. Д. Моисеев В. С. Новое в последних международных рекомендациях по артериальной гипертонии// Клиническая фармакология и терапия. 2004. № 13 (3). С. 10–18.
- Смирнов А. А. Надеева О. И. Уваров А. В. Ужегов К. С. Применение фозиноприла при лечении рефрактерной стенокардии у лиц пожилого возраста// Клиническая медицина. 1999. № 10. С. 35–38.
- The SOLVD Investigations. Effect of enalapril on survival in patients with reduced left ventricular ejection fraction and congestive cardiac failure. N Enl J Med 1991; 325: 293–302.
- Шальнова С. А. Деев А. Д. Вихирева О. В. и др. Распространенность артериальной гипертонии в России. Информированность, лечение, контроль// Профилактика заболеваний и укрепление здоровья. 2001. № 2. С. 3–7.
- Waeber B. Treatment strategy to control blood pressure optimally in hypertensive patients// Blood Pressure. 2001; 10: 62-73.
- Седьмой доклад Объединенного Национального Комитета США по профилактике, диагностике, оценке и лечению артериальной гипертонии, 2003 г.
- PROGRESS Collaborative Group. Randomised trial of perindopril-based blood-pressure-lowering regimen among 6105 individuals with previous stroke and transient ischaemic attack// Lancet. 2001; 358: 1033–1041.
- The EURopean trial On reduction of cardiac events with Perindopril in stable coronary Artery disease investigators. Efficacy of perindopril in reduction of cardiovascular events among patients with stable coronary artery disease: randomized, double-blind, placebo-controlled, multicentre trial (the EUROPA study)// Lancet. 2003; 362: 782–788.
- Карпов Ю. А. Шальнова С. А. Деев А. Д. Результаты клинического этапа национальной программы ПРЕМЬЕРА// Прогресс в кардиологии. 2006. № 2. С. 1–4.
- Комбинированная терапия больных артериальной гипертонией. Методическое письмо (И. Е. Чазова, С. А. Бойцов, О. Д. Остроумова). М. 2004. 48 с.
- Sever P. Dahler B. Poulter N. et al. for the ASCOT Investigations. Lancet 2003; 361: 1149–1158.
- Маколкин В. И. Сходство патогенеза артериальной гипертензии и ишемической болезни сердца — одно из условий единого подхода к терапии// Артериальная гипертензия. 2005. Т. 11. № 2: 17–21.
- Чазов Е. И. Проблема лечения больных ишемической болезнью сердца// Терапевтический архив. 2000. № 9. С. 5–9.
- Лупанов В. П. Лечение артериальной гипертонии у больных ишемической болезнью сердца// Русский медицинский журнал. 2002. № 1. С. 26–32.
- Сорокин Е. В. Современные подходы к лечению артериальной гипертонии и ишемической болезни сердца// Кардиология. 2006. № 4. С. 81–84.
- Арабидзе Г. Г. Белоусов Ю. Б. Карпов Ю. А. Артериальная гипертония (справочное руководство по диагностике и лечению). М. 1999. 139 с.
- Yusuf S. Sleight P. Pogue J. et al. Effects of an angiotensin-converting-enzyme inhibitor, ramipril, on cardiovascular events in high-risk patients. The Неаrt Outcomes Prevention Evaluation Study Investigators// N Engl J Med. 2000; 342: 145–153.
- Holzgreve H. Moving toward earlier medical intention in hypertension// Mediographia. 2005; 27(2): 127–132.
В. П. Лупанов. доктор медицинских наук, профессор
НИИ клинической кардиологии им. А. Л. Мясникова РКНПК Росздрава, Москва
Артериальная гипертензия и ишемическая болезнь сердца
 Артериальная гипертензия часто сопровождается, особенно у пожилых, еще одним заболеванием, это ишемическая болезнь сердца .
Артериальная гипертензия часто сопровождается, особенно у пожилых, еще одним заболеванием, это ишемическая болезнь сердца .
Доказано, что артериальная гипертензия — это независимый и существенный фактор риска развития атеросклероза, а также сердечно-сосудистых осложнений, сердечной недостаточности, инфаркта миокарда, инсультов.
повреждение сосудистой стенки с нарушением эндотелиальной функции коронарных артерий,
увеличение потребности миокарда в кислороде,
развитие гипертрофии миокарда левого желудочка.
Особенности лечения больных артериальной гипертензией и ишемической болезнью сердца
Пациентам, страдающим артериальной гипертензией на фоне ишемической болезни сердца (ИБС), целесообразно снижать артериальное давление и поддерживать его на уровне <140/90 мм рт.ст. а при сопутствующем сахарным диабетом и почечной недостаточности артериальное давление следует снижать до <130/80 мм рт.ст.
Лечение надо начинать с устранения факторов риска (избыточный вес, курение, чрезмерное потребление соли). При необходимости назначают постоянную гипотензивную терапию.
Тиазидные диуретики – ограничения в назначении
Не рекомендуется назначение тиазидных диуретиков в виде монотерапии больным артериальной гипертензией с ЭКГ-признаками ранее перенесенного инфаркта миокарда и нарушениями ритма, из-за опасности развития угрожающих жизни аритмий на фоне гипокалиемии и гипомагниемии.
Тиазидные диуретики также противопоказаны пациентам с почечной недостаточностью (креатинин сыворотки крови выше 2,5 мг/100 мл). При заболеваниях почек не следует комбинировать тиазидные с калийсберегающими диуретиками и препаратами калия. В таком случае рекомендуются петлевые диуретики, антагонисты кальция, жирорастворимые бета-адреноблокаторы, ингибиторы АПФ в уменьшенных дозах.
Опасность быстрого и чрезмерного снижения артериального давления
Необходимо избегать быстрого и чрезмерного снижения артериального давления (<100/70 мм рт. ст.), поскольку это может вызвать тахикардию, усугубить ишемию миокарда и инициировать приступ стенокардии.
Повышение ЧСС в покое как риск внезапной смерти у мужчин
Повышение ЧСС ассоциируется с увеличением риска общей смертности, сердечно-сосудистой смертности и развития сердечно-сосудистых заболеваний в общей популяции. Эта ассоциация достоверна у мужчин молодого и среднего возраста. Риск внезапной смерти у мужчин более тесно связан с повышенной ЧСС в покое .
Профилактика тахикардии
В целях профилактики тахикардии, особенно у пожилых людей, рекомендуется регулярно заниматься физической культурой (после определения толерантности к физической нагрузке), избегать стресса и злоупотребления стимуляторами (кофеин). Применение лекарственных препаратов при отсутствии симптомов заболевания не рекомендуется.
Условия назначения препаратов с вазодилатируюшим действием
Если требуется назначение препаратов с вазодилатируюшим действием. [1] к терапии обязательно добавляют бета-адреноблокаторы для устранения рефлекторной тахикардии, повышающей потребность миокарда в кислороде.
Препараты выбора при артериальной гипертензии на фоне ишемической болезни сердца
Препаратами выбора при артериальной гипертензии на фоне ишемической болезни сердца являются бета-адреноблокаторы (за исключением артериальной гипертензии при феохромоцитоме, когда бета-адреноблокаторы противопоказаны) и антагонисты кальция длительного действия (амлодипин, фелодипин).
Не рекомендуется назначать антагонисты кальция короткого действия, особенно при постинфарктном кардиосклерозе.
Препараты при сопутствующей дисфункции левого желудочка и сердечной недостаточности
При сопутствующей дисфункции левого желудочка и сердечной недостаточности назначают ингибиторы АПФ, диуретики и бета-адреноблокаторы (метопролол. бисопролол, карведилол). Пациентам, перенесшим не Q-зубцовый инфаркт миокарда, с сохранной функцией левого желудочка, при наличии противопоказаний к бета-адреноблокаторам можно назначить верапамил или дилтиазем.
Отмена антиагрегантов при высокой неконтролируемой артериальной гипертензии
При высокой неконтролируемой артериальной гипертензии необходима временная отмена антиагрегантов [2] из-за риска геморрагических инсультов. После стабилизации артериального давления на желаемом уровне антиагрегантная терапия может быть возобновлена.
Купирование гипертонических кризов у больных ишемической болезнью сердца
Обычно для купирования кризов используют гипотензивные препараты короткого и среднего действия: ингибиторы АПФ, бета-адреноблокаторы с собственной симпатомиметической активностью (пиндолол).
При выраженной симпатикотонии [3] используют бета-адреноблокаторы без собственной симпатомиметической активности (пропранолол, надолол).
В случаях, когда гипертонический криз протекает с явлениями сердечной недостаточности по малому кругу кровообращения, препаратами выбора являются нитраты.
При необходимости купирования гипертонического криза в условиях блока интенсивного наблюдения предпочтение следует отдавать внутривенному введению нитроглицерина и нитропруссида натрия (особенно при симптомах отека легких) — поскольку они обеспечивают самый быстрый, но контролируемый гипотензивный эффект.
Во всех случаях надо избегать быстрого и чрезмерного снижения артериального давления (< 100/70 мм рт.ст.), поскольку это может вызвать тахикардию, усугубить ишемию миокарда и вызывать тяжелый приступ стенокардии.
[1] Вазодилатирующее (сосудорасширяющее) действие препаратов заключается в снижении тонуса сосудистой стенки, в результате чего просвет кровеносного сосуда увеличивается.
[2] Антиагреганты — лекарственные средства, уменьшающие тромбообразование путём торможения агрегации тромбоцитов. Одно из наиболее эффективных и дешёвых средств — ацетилсалициловая кислота (аспирин ), необратимо блокирующая в тромбоцитах образование простагландина тромбоксана — эндогенного агреганта. Для достижения эффекта оптимально использование малых доз препарата (до 300 мг), поскольку при этом не блокируется образование препятствующего агрегации тромбоцитов простациклина в сосудистой стенке. В больших дозах проявляется противовоспалительное, жаропонижающее, обезболивающее действие препарата. Показания к применению аспирина в качестве антиагреганта: нестабильная стенокардия и инфаркт миокарда, преходящие нарушения мозгового кровообращения, ишемический инсульт у мужчин.
[3] Симпатикотония — вариант вегетативной дистонии с преобладанием тонуса симпатической нервной системы. Характерны расширение зрачков и глазных щелей, блеск склер, сухость во рту, бледность, склонность к запорам, тахипноэ, тахикардии, повышению артериального давления. При этом обычно наблюдаются повышенная работоспособность, выносливость, инициативность, лабильность и выраженность эмоциональных реакций, тревожность, инсомния.
Источники:
- Реабилитация при заболеваниях сердечно-сосудистой системы / Под ред. И.Н. Макаровой. М. 2010.
- Арабидзе Г.Г. Белоусов Ю.Б. Карпов Ю.А. Артериальная гипертония. Справочное руководство для врачей. М. 1999.
- Карпов Ю.А. Сорокин Е.В. Стабильная ишемическая болезнь сердца: стратегия и тактика лечения. М. 2003.
- Профилактика, диагностика и лечение артериальной гипертонии. Российские рекомендации. Разработаны Комитетом экспертов ВНОК. М. 2004. 18 с.
- Реабилитация при заболеваниях сердечно-сосудистой системы / под ред. И.Н. Макаровой. М. ГЭОТАР-Медиа, 2010. 304 с.
- Рекомендации по лечению артериальной гипертонии Европейского общества гипертонии и Европейского общества кардиологов, 2007 // Рациональная фармакотерапия в кардиологии. 2008. № 1-2.
- Европейские рекомендации по профилактике сердечно-сосудистых заболеваний в клинической практике // Рациональная фармакотерапия в кардиологии. 2008. № 3-4.
β-Блокаторы для лечения артериальной гипертензии и ишемической болезни сердца в российских рекомендациях
О.Д.Остроумова, О.В.Бондарец, Т.Ф.Гусева
Московский государственный медико-стоматологический университет
Артериальная гипертензия (АГ) в Российской Федерации остается одной из наиболее значимых медико-социальных проблем. Это обусловлено как широким распространением данного заболевания (около 40% взрослого населения РФ имеют повышенный уровень артериального давления – АД), так и тем, что АГ является важнейшим фактором риска основных сердечно-сосудистых заболеваний – инфаркта миокарда (ИМ) и мозгового инсульта, главным образом, определяющих высокую смертность в нашей стране. По материалам обследования, проведенного в рамках целевой Федеральной программы «Профилактика и лечение АГ в Российской Федерации», распространенность АГ среди населения в 2009 г. составила 40,8% (у мужчин 36,6%, у женщин 42,9%). Осведомленность больных АГ о наличии заболевания составляет 83,9–87,1%. Принимают антигипертензивные препараты (АГП) 69,5% больных АГ, из них эффективно лечатся 27,3%, а контролируют АД на целевом уровне 23,2% пациентов. В 2010 г. по инициативе Российского медицинского общества по АГ и Всероссийского научного общества кардиологов разработана новая 4-я редакция рекомендаций по диагностике и лечению АГ.
В рекомендациях подчеркивается, что для длительной антигипертензивной терапии необходимо использовать препараты пролонгированного действия, обеспечивающие 24-часовой контроль АД при однократном приеме. Преимущества таких препаратов – в большей приверженности больных лечению, меньшей вариабельности АД и как следствие – более стабильном контроле АД.
Выбор конкретного антигипертензивного препарата
В настоящее время для лечения АГ рекомендованы пять основных классов АГП: ингибиторы ангиотензинпревращающего фермента (ИАПФ), блокаторы рецепторов ангиотензина I (БРА), антагонисты кальция, β-адреноблокаторы, диуретики. На выбор препарата оказывают влияние многие факторы, наиболее важными из которых являются:
- наличие у больного факторов риска;
- поражение органов-мишеней (гипертрофия миокарда левого желудочка (ГМЛЖ), микроальбуминурия и др.);
- ассоциированные клинические состояния (например, ишемическая болезнь сердца – ИБС, хроническая сердечная недостаточность – ХСН), поражения почек, метаболический синдром, сахарный диабет;
- сопутствующие заболевания, при которых необходимо назначение или ограничение применения АГП различных классов;
- предыдущие индивидуальные реакции больного на препараты различных классов;
- вероятность взаимодействия с лекарствами, которые пациенту назначены по другим поводам;
- социально-экономические факторы, включая стоимость лечения.
При назначении любого из основных классов АГП есть свои за и против. В каждой конкретной клинической ситуации необходимо учитывать особенности действия различных классов АГП, обнаруженные при проведении рандомизированных исследований. Но очень часто даже представители одного класса имеют особые свойства, которые делают их назначение более обоснованным. Выбор того или иного АГП, особенно на старте лечения, должен основываться на результатах больших клинических исследований, в которых доказаны высокая эффективность и безопасность применения именно этого препарата у пациентов в подобной клинической ситуации. Рассмотрим это подробнее на примере β-блокаторов.
Показания для назначения β-блокаторов .
Для β-блокаторов доказана высокая эффективность в снижении риска сердечно-сосудистых осложнений при лечении больных АГ. В настоящее время показаниями для их назначения у больных АГ служат стабильная стенокардия, перенесенный инфаркт миокарда, ХСН, тахиаритмия, глаукома и беременность. Но существенной проблемой при лечении некоторыми β-блокаторами является их неблагоприятное метаболическое действие (повышение уровня глюкозы, холестерина и др.). Кроме того, в многоцентровых исследованиях была показана достоверно меньшая эффективность атенолола по предупреждению мозгового инсульта в сравнении с другими АГП. Однако, поскольку все эти данные были получены при анализе исследований, в которых главным образом применяли атенолол, указанные ограничения не распространяются на β-блокаторы, имеющие дополнительные свойства (небиволол и карведилол), а также высокоселективные β-блокаторы (бисопролол и метопролола сукцинат замедленного высвобождения).
Противопоказания
Абсолютными противопоказаниями (т.е. ко всем β-блокаторам без исключения) к β-блокаторам являются атриовентрикулярная блокада 2–3-й степени, брадикардия, бронхиальная астма. Такие β-блокаторы, как атенолол, пропранолол, метопролола тартрат также противопоказаны при заболеваниях периферических артерий, метаболическом синдроме, сахарном диабете, нарушенной толерантности к глюкозе, хронической обструктивной болезни легких (ХОБЛ), их также не следует назначать спортсменам и физически активным пациентам.
Следовательно, «идеальный» β-блокатор для лечения больных АГ должен быть длительнодействующим, высокоселективным и липофильным. Именно липофильные bблокаторы, как сегодня считают, обладают органопротективным действием. Так, липофильный бисопролол обладает кардиопротективным эффектом, вызывает регресс ГМЛЖ и по это своей способности равен эналаприлу (!), а гидрофильный атенолол не влияет на массу миокарда левого желудочка. Обладая и длительностью действия, и высокой селективностью (мало побочных эффектов и противопоказаний), и липофильностью (защита органов-мишеней), бисопролол является одним из лучших β-блокаторов для лечения АГ на сегодняшний день. Доза бисопролола для лечения АГ обычно составляет 5–10 мг 1 раз в сутки в зависимости от достижения целевого АД (менее 140/90 мм рт. ст.), также надо следить за частотой сердечных сокращений (ЧСС) – она не должна быть менее 50 уд/мин. У пожилых больных АГ 1-й степени, а также у пациентов, перенесших инсульт или транзиторную ишемическую атаку, стартовая доза бисопролола может быть 2,5 мг.
ИБС
В течение многих лет ИБС является главной причиной смертности населения во многих экономически развитых странах. В настоящее время сердечно-сосудистые заболевания играют решающую роль в эволюции общей смертности в России. В 2006 г. смертность от болезней системы кровообращения в РФ составила 56,5% в общей структуре смертности. Из них около 1/2 приходится на смертность от ИБС. В странах Западной Европы, США, Канаде, Австралии в течение последних десятилетий происходит устойчивое снижение смертности от ИБС. В России показатели сердечно-сосудистой смертности значительно выше, однако последние 2 года наметилась тенденция к их стабилизации.
ИБС может дебютировать остро: ИМ или даже внезапной смертью, но нередко она развивается постепенно, переходя в хроническую форму. В таких случаях одним из ее основных проявлений является стенокардия напряжения. По данным Фремингемского исследования, стенокардия напряжения служит первым симптомом ИБС у мужчин в 40,7% случаев, у женщин – в 56,5%. Частота стенокардии резко увеличивается с возрастом: у женщин с 0,1–1% в возрасте 45–54 лет до 10–15% в возрасте 65–74 лет; у мужчин с 2–5% в возрасте 45–54 лет до 10–20% в возрасте 65–74 лет. В большинстве европейских стран распространенность стенокардии составляет 20–40 тыс. на 1 млн населения. По данным ГНИЦ профилактической медицины, в РФ 10 млн трудоспособного населения страдают ИБС, более трети из них имеют стабильную стенокардию. Как показало международное исследование ATP-Survey, проведенное в 2001 г. в 9 странах Европы, в том числе в 18 центрах России, среди российских пациентов преобладали больные стенокардией II и III функционального класса (ФК) согласно классификации Канадской ассоциации кардиологов, причем последних почти в 2 раза больше, чем в других странах, участвующих в исследовании. Следует иметь ввиду, что стенокардия как первая манифестация ИБС встречалась приблизительно у 50% больных.
Важно помнить, что в популяции только около 40–50% всех больных стенокардией знают о наличии у них болезни и получают соответствующее лечение, тогда как в 50–60% случаев заболевание остается нераспознанным. Смертность больных стабильной стенокардией составляет около 2% в год, у 2–3% больных ежегодно возникает нефатальный ИМ. Больные с диагнозом стабильной стенокардии умирают от ИБС в 2 раза чаще, чем лица без этого заболевания. Данные ГНИЦ ПМ свидетельствуют, что мужчины, страдающие стенокардией, в среднем живут на 8 лет меньше по сравнению с теми, у кого эта болезнь отсутствует. Согласно результатам Фремингемского исследования у больных стабильной стенокардией риск развития нефатального ИМ и смерти от ИБС в течение 2 лет составляет: 14,3 и 5,5% у мужчин и 6,2 и 3,8% у женщин соответственно.
Стенокардия – синдром, с которым встречаются врачи всех специальностей, а не только кардиологи и терапевты. Клинический диагноз стенокардии ставится на основании данных детального квалифицированного опроса больного и внимательного изучения анамнеза. Все другие методы исследования используют для подтверждения или исключения диагноза, уточнения тяжести заболевания, прогноза, оценки эффективности лечения.
До получения результатов объективного обследования необходимо тщательно оценить жалобы больного (табл. 1). Болевые ощущения в груди можно классифицировать в зависимости от локализации, провоцирующих и купирующих факторов: типичная стенокардия, вероятная (атипичная) стенокардия, кардиалгия (некоронарогенная боль в груди). При атипичной стенокардии из трех основных признаков (всех показателей боли, связи с физической нагрузкой, облегчающих боль факторов) присутствует два из них. При некоронарогенной боли в груди имеет место только один из трех признаков или они вообще отсутствуют.
Стабильную стенокардию напряжения в зависимости от тяжести ФК функциональный класс» применительно к стабильной стенокардии довольно динамично, может наблюдаться переход из одного ФК в другой. Этот переход осуществляется как под влиянием антиангинальной терапии, так и спонтанно. Обычное течение стабильной стенокардии медленное и линейное, но возможны волнообразные обострения, которые могут чередоваться с ремиссиями до 10–15 лет.
Таблица 1. Клиническая классификация болей в груди (A.Diamond, 1983)
Типичная стенокардия (определенная)
- Загрудинная боль или дискомфорт характерного качества и продолжительности
- Возникает при ФН или эмоциональном стрессе
- Проходит в покое и (или) после приема нитроглицерина
Атипичная стенокардия (вероятная)
- Два из перечисленных выше признаков