Клиническая ангиология
— заболевания артерий и вен воспалительного и невоспалительного характера, этиология и патогенез, клиника и диагностика, лечение и профилактика сосудистых заболеваний.
Атеросклероз аорты
В ангиологии начальные клинические проявления атеросклероза аорты нередко наблюдаются только в 6-м или 7-м десятилетии жизни, хотя изменения физических свойств пораженной аорты определяют значительно раньше, а, по некоторым данным, их регистрируют, как правило, уже со 2-го десятилетия жизни. Характерные признаки заболевания — увеличение скорости распространения пульсовой волны в аорте, изменения сфигмограммы (быстрый подъем, заостренная вершина, крутой спуск с уменьшением амплитуды дополнительных волн на катакроте). Позже пульсовое артериальное давление увеличивается, дуга аорты при рентгенологическом исследовании удлинена, амплитуда колебания аортальной стенки становится неравномерной, зубцы деформируются, отмечаются «немые зоны» на участках резкого склероза стенок и их обызвествление при рентгенокимографии. В более поздних стадиях клиническая картина зависит от места поражения. У больных атеросклерозом грудной аорты жалоб нет или они обусловлены сопутствующим атеросклеротическим поражением других артериальных стволов — сердца, мозга, почек и т. д. Одним из специфических симптомов является аорталгия — давящая или жгучая боль за грудиной, иррадиирующая в обе руки, шею, спину, верхнюю часть живота. При физическом напряжении и волнении боль усиливается. При атеросклерозе аорты, в отличие от стенокардии, боль не имеет четкого приступообразного характера, продолжается часами и даже сутками, периодически то ослабевая, то усиливаясь, нередко сочетается с парестезиями в руках. Аорталгию связывают с раздражением нервных окончаний в стенке измененной аорты или парааортальных нервных сплетений при перерастяжении аортальных стенок, а также с возможным нарушением коронарного кровообращения. Боль при атеросклерозе грудной аорты может также локализоваться в спине и по периметру грудной клетки, как и при межреберной невралгии (сужении фиброзными бляшками устьев межреберных артерий).
Если дуга аорты значительно расширена, могут появиться затрудненное глотание (вследствие сдавления пищевода), охриплость голоса (из-за сдавления возвратного нерва), анизокория. В таких случаях возникает подозрение на наличие аневризмы аорты. Еще реже наблюдаются симптомы, характерные для так называемого синдрома дуги аорты, что обычно отмечается при синдроме Такаясу: головокружение, ортостатический обморок, преходящие гемипарезы, эпилептиформные судороги, возникающие при резком повороте головы.
В поздних стадиях атеросклероза грудной аорты обнаруживают увеличение зоны перкуторного притупления сосудистого пучка в области прикрепления II ребер к грудине, расширение зоны перкуторного притупления на уровне II межреберья вправо от грудины на 1-3 см (симптом Потена). Видна или пальпируется загрудинная пульсация, очень редко — пульсация межреберий справа от грудины. При перкуссии сердца выявляют смещение его границ влево или чаще в поперечнике. При аускультации сердца тоны приглушены, особенно I тон над верхушкой, преобладает II тон и систолический шум над верхушкой. Эти явления обусловлены сопутствующим атеросклеротическим кардиосклерозом. Над аортой II тон укорочен, с металлическим оттенком (обызвествление полулунных створок аортального клапана). При сопутствующем повышении артериального давления обычно выявляют также усиление II тона над аортой. Если нет артериальной гипертензии. то укороченный, консонирующий (звонкий) с металлическим оттенком II тон воспринимается как акцентированный, хотя усиление тона как таковое отсутствует. Над аортой также выслушивается самостоятельный систолический шум, связанный с появлением в аорте пристеночных вихревых движений крови, обусловленных ее ригидностью и недостаточным расширением в период систолы, неровностями внутренней поверхности в местах расположения бляшек, а в некоторых случаях также склеротическими изменениями полулунных створок аортального клапана и значительным расширением аорты.
Для атеросклероза грудной аорты характерен положительный симптом Сиротина — Куковерова: усиление систолического шума и одновременно II тона над аортой при поднятии рук и отклонении головы назад. Это обусловлено тем, что при таком положении рук и головы ключицы сдавливают подключичные артерии и в начальной части аорты повышается артериальное давление, вследствие чего усиливаются вихревые движения крови и появляется акцентуация II тона. Аналогичные явления могут наблюдаться при физической нагрузке. По мере прогрессирования атеросклероза вдоль аорты увеличивается систолическое и пульсовое артериальное давление, возможна асимметрия артериального давления и пульса на руках (поражение дуги аорты в местах отхождения плечеголовного ствола и левой подключичной артерии).
Атеросклероз брюшной аорты — наиболее частая локализация атеросклеротического процесса в аорте. При значительном развитии атеросклеротического процесса суживаются устья различных артериальных ветвей, что приводит к нарушению моторики и секреторной функции пищеварительного аппарата. Вследствие этого возникают дискинезия гладкомышечных органов брюшной полости и нарушения пищеварения. Недостаточное кровоснабжение поджелудочной железы может проявиться не только нарушением ее экскреторной функции, но и симптомами доброкачественно (легкой и средней тяжести) протекающего сахарного диабета.
При атеросклеротическом поражении бифуркации аорты формируется клиническая картина синдрома Лериша — хронической закупорки аорты. Первым симптомом синдрома Лериша является перемежающаяся хромота. Кроме того, больные отмечают похолодание, онемение нижних конечностей, выпадение волос на ногах и медленный рост ногтей. Иногда наблюдается также атрофия нижних конечностей. Вторым классическим симптомом синдрома Лериша является импотенция, наблюдаемая у 20-50% мужчин. Заболевание быстро прогрессирует, однако темпы нарастания симптомов могут быть различными. У лиц до 50 лет заболевание прогрессирует быстрее, чем у больных старше 60 лет. При объективном обследовании больных выявляют следующие симптомы: изменение окраски кожи нижних конечностей, гипотрофию мышц, снижение температуры кожи, язвы и некрозы в области пальцев и стоп с отеком и гиперемией, отсутствие пульсации артерий стоп, подколенной артерии (часто и бедренной), нередко отсутствие пульсации аорты на уровне пупка, систолический шум над бедренной артерией в паховом сгибе, по ходу подвздошной артерии с одной или обеих сторон и над брюшной аортой. Артериальное давление на нижних конечностях аускультативно не определяется. Основные объективные признаки атеросклероза бифуркации аорты: отсутствие пульсации артерий конечности и систолический шум над сосудами. При ультразвуковой флуометрии, реовазо-, плетизмо-, осцилло-, сфигмографии выявляют снижение и запаздывание магистрального кровотока по артериям нижних конечностей. Топическую картину поражения устанавливают путем радионуклидной и рентгеноконтрастной ангио- и аортографии. Если течение заболевания легкое, проводят консервативное лечение — назначают ганглиоблокаторы, холинолитические, сосудорасширяющие средства, препараты, улучшающие микроциркуляцию, гипербарическую оксигенизацию; если течение заболевания тяжелое, производят реконструктивную операцию (протезирование и шунтирование).
Брюшная аорта, исследуемая пальпаторно, у больных атеросклерозом брюшной аорты искривлена, неравномерной плотности, над ней выслушивается систолический шум. Вспомогательным методом диагностики является рентгенография (выявление очагов обызвествления), на ранних стадиях — рентгенокимо- и аортография. Атеросклероз брюшной аорты нередко приводит к развитию аневризмы. Тяжелым осложнением заболевания является тромбоз ветвей или ствола брюшной аорты. Консервативное лечение больных включает противоатеросклеротическую терапию, симптоматические средства. При отдельных видах поражения возможна реконструктивная операция.
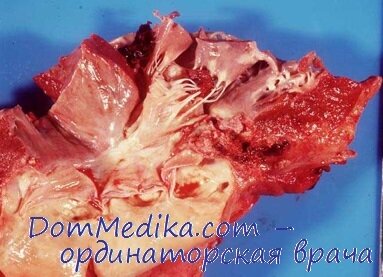
Атеросклероз аорты, уплотнение створок аортального и митрального клапанов
Здравствуйте, уважаемый доктор! Меня зовут Олеся, мне 29 лет, высокая и худенькая. Примерно 6 лет назад делали ЭКГ, заключение: гипоксия нижней стенки миокарда левого желудочка. Лечение не назначили. Несколько недель назад меня начали мучить постоянные боли в спине, левой лопатке, левой части груди, иногда щее. То колит, то «жует», то ноет. Пошла к терапевту, сделали ЭКГ, заключение: ишемия нижней стенки миокарда левого желудочка. Сделали УЗИ сердца, в целом все в норме, без особенностей.
Здравствуйте, последние два года тревожат очень сильные боли в сердце, причем совершенно разного характера, то остро колит, то происходит ощущение сдавленности, внезапно становится холодно, бывает также ощущение, будто сердце сильно сжимают или растягивают. Проверялась уже не раз, врачи всё сваливают на ЗОБ, то ли энодкринный, то ли диффузный определенных ответов нет. Анализы на кровь и ЭКГ по словам врачей нормальные, разве что лейкоцитов больше, чем надо. а ЭКГ синусовая тахикардия, вроде.
Здравствуйте! Мне 39 лет, замужем. Давление всегда было 110 на 70. Была серьёзная стрессовая ситуация в течении 8 месяцев, теперь я наблюдаю давление стало 130 на 80 днём. В чём может быть проблема. Спасибо!
«Старческий» порок сердца: истина и мифы
Многим терапевтам и кардиологам хорошо известен такой нередко встречающийся клинический феномен: у пожилого человека без ревматического анамнеза при выслушивании сердца определяется грубый систолический шум над аортальными точками. Зачастую его практически никак не трактуют и в диагнозе не отражают. Но иногда в попытке объяснить подобную аускультативную картину врач все же выносит примерно такой вердикт: «атеросклеротический стеноз устья аорты». Но нельзя забывать, что диагноз — это формула для лечения, и от того, насколько правильно он будет сформулирован, во многом зависит дальнейшая тактика. Это касается любого диагноза, и данного — в частности. Именно поэтому следует серьезно разобраться не только и не столько в правомочности термина «атеросклеротический стеноз», сколько в том, что же в действительности скрывает за собой «неревматический» систолический шум на основании сердца.
В СССР традиционно рассматривались три основные причины приобретенного аортального стеноза: 1) ревматизм, 2) инфекционный эндокардит и 3) атеросклероз. Именно эта триада, и, как правило, именно в таком порядке перекочевывала из руководства в руководство, из одного учебника в другой до середины настоящего десятилетия, тогда как другим предпосылкам отводилось место в графе «и прочие». Большинство авторов после описания ревматического и «септического» эндокардитов в той или иной форме упоминают атеросклероз, который обычно в преклонном возрасте может привести к формированию кальцинированного стеноза аортального клапана [1].
Между тем за рубежом уже более 30 лет придерживаются иной точки зрения. Она последовательно рассматривается в англоязычных источниках, вышедших в свет в 60-е, 70-е и 80-е годы, и последнее десятилетие исключением не является. Согласно мнению западных исследователей, аортальный стеноз у взрослых может быть результатом: 1) кальцификации и дистрофических изменений нормального клапана, 2) кальцификации и фиброза врожденного двустворчатого аортального клапана или 3) ревматического поражения клапана, причем первая ситуация является наиболее частой причиной аортального стеноза [2].
Итак, налицо очевидная разница в подходах к этой проблеме в России и за рубежом. «Точкой пересечения» был и остается лишь ревматизм, тогда как отечественная и зарубежная школы «дополняют» его каждая двумя разными этиологическими формами: первая — инфекционным эндокардитом и атеросклерозом, вторая — идиопатическим кальцинозом и кальцификацией врожденного порока (чаще двустворчатого клапана). Но следует учитывать, что существуют две оговорки. Во-первых, изолированный кальциноз как трикуспидального, так и бикуспидального аортального клапана — по сути есть один и тот же процесс, наблюдающийся лишь в разных временных диапазонах. Во-вторых, инфекционный эндокардит работами современных авторов фактически исключен из списка существенных причин аортального стеноза. Таким образом, по большому счету остаются два состояния, определяющие диагностические, лечебные и методологические разночтения: атеросклероз и идиопатический кальциноз. Принципиальная разница между этими двумя патологическими состояниями станет понятна после более детального рассмотрения сенильного кальциноза устья аорты как самостоятельной нозологической формы.
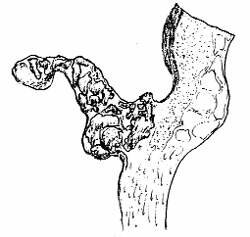
В 1904 году в журнале «Архив патологической анатомии» 28-летний немецкий врач Иоганн Георг Менкеберг описал два случая стеноза устья аорты со значительным обызвествлением клапанов [3]. Он предложил рассматривать изменения в створках как дегенеративные, как результат изнашивания тканей с последующим их «склерозом» и обызвествлением. Обнаружив, по-видимому, что-то подобное тому, что изображено на рис. 1, он изобразил в своей статье деформированный клапан, в котором на фоне жировой дегенерации расположено множество известковых депозитов (рис. 2). Его правота будет подтверждена спустя много лет, что найдет отражение в самом термине «дегенеративный кальцинированный аортальный стеноз». Но в начале века статья И. Г. Менкеберга существенного резонанса не вызвала. И лишь через полтора десятка лет она станет объектом внимания и ляжет в основу жарких дискуссий, ведущихся на протяжении долгого времени. Морфогенез порока также вызвал много споров.
С менкеберговской гипотезой конкурировали в основном две теории: атеросклеротического поражения и поствоспалительного кальцинирования.
В нашей стране основное значение приобрела атеросклеротическая гипотеза. Считается, что детальное изучение «атеросклероза аортального клапана» в динамике развития «атеросклеротического порока» было выполнено профессором А. В. Вальтером в конце 40-х годов. Он описывал интенсивную липоидную инфильтрацию фиброзного пласта клапана на уровне замыкательной линии и на дне синусов Вальсальвы, причем отложение липоидов он наблюдал также на синусовой поверхности створок в небольших утолщениях субэндотелиального слоя. Далее имела место петрификация липоматозных очагов. Известковые массы раскалываются, что исследователь объяснял подвижностью створок, а образовавшиеся трещины заполняются плазменными белками и новыми порциями липоидов, в которых снова откладывается кальций. Раскалывание петрификатов продолжается, а вслед за этим продолжается и кальцинирование клапана. Фиброзное кольцо становится ригидным, створки твердыми и малоподвижными. Развивается аортальный стеноз [4].
Думается, в 1948 году опубликования этих данных было достаточно для обоснования атеросклеротической гипотезы, хотя критического осмысления требует даже сама идея «раскалывания» петрифицированных масс: если бы оно имело место, вероятно, в значительной степени возросла бы частота микроэмболических осложнений. Сегодня же, когда знания об атерогенезе куда более обширны, представляется возможным выдвинуть минимум два контраргумента теории А. В. Вальтера.
- Теперь известно, что основным анатомическим субстратом, для метаболизма которого требуются липоиды, является миоцит. Именно гладкомышечные клетки утилизируют вещества, транспортируемые в артериальную стенку липопротеидами плазмы. Преимущественное же поражение атеросклерозом внутреннего, а не среднего слоя сосудистой стенки объясняется тем, что в норме в преклонном возрасте происходит утолщение интимы за счет перемещения в нее гладких миоцитов из медии с последующей пролиферацией. Другими словами, своей инфильтрацией холестероловыми эфирами интима во многом обязана гладкомышечным клеткам. Так вот именно их-то в створках аортальных клапанов практически нет. На это указывают современные гистологи [5], об этом упоминалось в 1904 году еще самим Менкебергом.
- Согласно бытующей сейчас теории, атероморфогенез включает в себя три стадии: жировые полоски или пятна, фиброзные бляшки и, наконец, осложненные поражения, к числу которых и относится кальцификация фиброзной бляшки. То есть стадии кальциноза при атеросклерозе должен предшествовать этап, когда под объективом оказывается внеклеточный холестерин вперемешку с детритом, покрытый особым козырьком из большого количества гладких миоцитов, макрофагов и коллагена. Профессор А. В. Вальтер ничего подобного не описывал. И не случайно. В 1994 году, то есть почти через 50 лет после выхода работы Вальтера, В. Н. Шестаков так описывает морфогенез этого порока: «Начальной фазой этого процесса является липоидная инфильтрация обращенных к синусам Вальсальвы поверхностей клапанов. В очагах липоидоза начинается отложение солей кальция. Процесс этот медленно прогрессирует, приводя к ограничению подвижности створок» [6]. Как видно, эти наблюдения в основе своей схожи, и в обоих отсутствует стадия фиброзной бляшки. Кроме того, как давно доказано американскими учеными, при обсуждаемой нами патологии, в отличие от атеросклеротического повреждения, отсутствуют кристаллы холестерина [7]. Насколько можно судить по англоязычной периодике, не прослеживается также и корреляции между кальцинированным аортальным стенозом и степенью выраженности общего атеросклеротического поражения, в том числе и самой аорты у данного пациента.
Черту под этими рассуждениями можно подвести выдержкой из статьи об атеросклерозе профессора Вашингтонского университета Э. Бирмана: «С атеросклерозом не следует путать <.> локальное кальцифицирующее поражение клапана аорты, когда с возрастом происходит постепенное накопление кальция на аортальной поверхности клапана» [8].
Поствоспалительная гипотеза, распространенная в основном на Западе, предлагала искать связь кальцинирования с перенесенным когда-то инфекционным эндокардитом, или, что еще более вероятно, латентным ревмокардитом. Так, одни исследователи указывают на наличие в кальциевых конгломератах микробных агентов [9]. Другие публикуют сообщение о результатах гистологического исследования 200 обызвествленных аортальных клапанов, в 196 из которых обнаружены признаки ревматического поражения [10]. Сейчас сложно дать объективную оценку таким данным, но, вероятно, это были секционные находки у людей не столь пожилых и без выраженных известковых отложений. Именно к таким выводам приходишь, изучая мнение современных патологов, утверждающих, что у старых пациентов массивность петрификации всегда маскирует признаки, быть может, когда-то перенесенного ревматического эндокардита.
Однако наметившийся в первой половине века подход привел к формированию двух бытующих теперь за рубежом взглядов. Один из них предполагает, что ревматический вальвулит, даже не оставив стойких гранулематозных повреждений, делает клапан более ранимым в будущем, в значительной степени повышая риск структурной дегенерации [11] и позволяя рассматривать сенильный аортальный стеноз действительно как «дегенеративный», тогда как имеет место поствоспалительная дистрофия, постревматическая дегенерация; при этом перенесенное воспаление как бы детерминирует соединительнотканную деструктуризацию створок в пожилом и старческом возрасте, оказываясь своего рода предиктором кальцинирования клапанного аппарата аорты. Согласно другому взгляду, старческий кальцинированный стеноз является не столько результатом инфекционного эндокардита, сколько сам по себе может вызываться персистирующим в аортальных створках инфекционным возбудителем [12], то есть речь вообще идет о совершенно самостоятельной нозологической форме.
О своеобразности разбираемой патологии свидетельствует также и то, что все чаще появляются публикации об обнаружении в обызвествленных створках аортального клапана различных клеток костной ткани и даже элементов красного костного мозга [13].
Напоминание хорошо известных признаков аортального стеноза врачебной аудитории в данном случае не случайно. Дело в том, что у пожилых и старых пациентов доктора зачастую склонны объяснять наличие тех или иных жалоб скорее ишемической болезнью или общими инволютивными процессами в организме, нежели сформировавшимся «старческим» пороком сердца. Поэтому — коротко об основных особенностях этого заболевания.
Аортальный стеноз — один из самых длительно компенсируемых пороков из-за гипертрофии миокарда, столь сильно выраженной, как можно встретить при других заболеваниях сердца (рис. 3). В связи с этим значительно возрастает конечное диастолическое давление в левом желудочке, его наполнение (особенно при физической нагрузке и в условиях тахикардии) затрудняется, что постепенно приводит к повышению давления заклинивания легочной артерии. Развивающаяся при этом одышка, таким образом, на первых порах оказывается следствием первичной диастолической дисфункции левого желудочка, а в период декомпенсации — и систолической дисфункции. С повышенным тонусом миокарда в диастолу связано и нарушение его оксигенации. В то время как увеличение массы левого желудочка усиливает потребность миокарда в кислороде, сдавленные коронарные артерии удовлетворить ее не могут. Отсюда столь типичные для этой категории больных стенокардические боли. При этом, хотя стенокардия возникает у 70% больных с аортальным стенозом, лишь у половины из них имеется коронарный атеросклероз [2]. Третья частая жалоба — обмороки — является следствием снижения сердечного выброса, развивающегося в результате, с одной стороны, уменьшения диастолического наполнения желудочка, с другой — возрастающего градиента давления на уровне аортального клапана [14]. Эквивалентами синкопального состояния могут служить головокружения.
При осмотре редко можно обнаружить что-то специфическое для дегенеративного стеноза у пожилых больных. В отличие от молодых пациентов, имеющих нередко «медленный и малый» пульс, у них даже при тяжелом стенозе в силу снижения эластичности артерий пульс может оставаться нормальным. Пальпаторно длительный приподнимающийся верхушечный толчок определяется в V межреберье несколько кнаружи от среднеключичной линии; нередко может пальпироваться систолическое дрожание. При аускультации первый тон может не изменяться, но в силу функционально-гемодинамических изменений нередко наблюдается его