Застойная кардиомиопатия
Большая медицинская энциклопедия
Авторы: H. М.; Чарчоглян P. А.; Рапопорт Я. Л.
Застойная кардиомиопатия встречается значительно чаще, чем гипертрофическая, и может быть обнаружена в любом возрасте. Семейный анамнез, как правило, не имеет каких-либо особенностей, значение наследственного фактора в рецессивной или доминантной форме удаётся установить в 10% случаев. Имеются указания, что застойная кардиомиопатия иногда встречается при семейной атаксии Фридрейха .
Патогенез
Существует мнение об отсутствии единого механизма развития болезни, которая, возможно, представляет конечную стадию разных патологических процессов и патогенных воздействий (дефицит витаминов, белка, инфекционные агенты и др.).
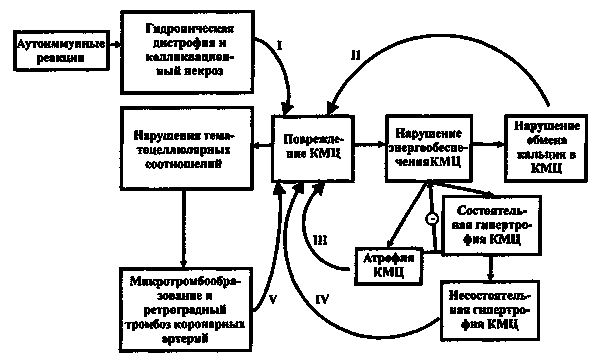
Большинство исследователей полагает, что в начальной стадии застойной кардиомиопатии имеется распространённое повреждение миокарда дистрофического характера, за этим следует стадия компенсаторной гипертрофии, но прогрессирующее повреждение волокон миокарда ведёт к дилатации и недостаточности. Имеются также экспериментальные и клинические наблюдения, поддерживающие концепцию приобретённого или врождённого дефекта метаболизма клеток миокарда.
В основе клинических проявлений лежит ухудшение контрактильной функции миокарда. Понятие «застойная кардиомиопатия» в известной мере перекрывает понятия «миокардиопатия», «кардиопатия», «миокардоз», «миокардия», «миокардиодистрофия», поскольку дистрофические и некробиотические процессы являются субстратом этой формы кардиомиопатии.
Патологическая анатомия
Для застойной кардиомиопатии характерно преобладание дилатации полостей сердца над выраженностью гипертрофии. Продолжительность жизни у этих больных отчасти определяется степенью развития компенсаторной гипертрофии миокарда. Выраженную степень гипертрофии наряду с дилатацией находят при вскрытии умерших с длительным сроком болезни. Слабая степень гипертрофии наблюдается при небольшом сроке болезни или недостаточной компенсации. Наблюдается также определённая корреляция между весом сердца и продолжительностью болезни.
Макроскопически обнаруживают сердце шаровидной формы, вес его колеблется от 350 до 1000 г и больше. Гипертрофия миокарда охватывает все камеры сердца с максимальной выраженностью в стенке левого желудочка.
Миокард обычно дряблый, тусклый, пронизан белесоватыми прослойками и полями соединительной ткани. Эндокард желудочков и предсердий утолщён локально или диффузно, но незначительно. Клапаны сердца тонкие, блестящие, без признаков эндокардита. Полости желудочков расширены, в них нередко обнаруживают пристеночные тромбы, являющиеся источником тромбоэмболий сосудов мозга. Гистологическая картина варьирует в основном в зависимости от длительности болезни.
В ультраструктуре миокардиоцитов не отмечается какой-либо специфики — распространённые повреждения митохондрий:
- они набухают,
- их кристы растворяются,
- миофибриллы повреждаются,
- появляются миелиновые фигуры, интрамитохондриальный гликоген.
В заключительной стадии поражены обширные участки миокарда обоих желудочков, особенно – левого. В основном выявляются дистрофические и некротические изменения миокардиоцитов, начиная от вакуолизации перинуклеарной зоны цитоплазмы и до цитолиза с полным растворением тел клеток .
В результате образуются ареактивные участки депаренхимизации миокарда с так называемой пустой сеткой, в дальнейшем замещаемые соединительной тканью. Ряд мышечных волокон подвергается мелкоглыбчатому и мелкозернистому распаду с образованием фуксинофильного детрита, резорбция которого также заканчивается миофиброзом.
Процесс вакуолизации и лизиса распространяется и на клетки эндотелия кровеносных сосудов в очагах поражения. Процесс в целом напоминает дистрофический (деструктивный) миокардит. Нередко обнаруживаются также воспалительные лимфогистиоцитарные инфильтраты с примесью сегментоядерных лейкоцитов; в сочетании с дистрофическими изменениями создаётся картина смешанной формы идиопатического (аллергического) миокардита.
Внутриорганные мелкие артерии и артериолы изменяются по типу аллергического васкулита – от фибриноидного некроза стенки до облитерирующего панваскулита. Все эти процессы обнаруживаются на фоне распространённых полей кардиосклероза различной зрелости, подобно миокардитическому кардиосклерозу. что свидетельствует о прогрессирующем и длительном течении поражения миокарда. В дистрофический и рубцовый процессы вовлечены и различные отделы проводящей системы с миоцитолизом.
Клиническая картина
Клиническая картина кардиомиопатий весьма вариабельна и включает как бессимптомную форму болезни, единственным признаком которой могут быть изменения на ЭКГ, так и тяжёлую картину сердечной недостаточности .
Как правило, практикующие врачи наблюдают больных уже в последней стадии заболевания – с синдромом недостаточности кровообращения. В этой стадии застойная кардиомиопатия характеризуется быстрым развитием недостаточности кровообращения как по малому, так и по большому кругу кровообращения, без патогномоничной симптоматики.
Часто отмечается рефрактерность и отсутствие стойкого эффекта от активной терапии гликозидами, мочегонными и другими препаратами. Нарушение ритма (мерцательная аритмия, пароксизмальная тахикардия) встречается в 25% случаев.
Ещё чаще (практически у всех больных) отмечается желудочковая экстрасистолия; нередко возникают и другие нарушения сердечного ритма и проводимости. В связи с нарушением внутрисердечной гемодинамики, проявляющейся, в частности, в резком замедлении кровотока, возможно формирование тромбов в полости сердца и развитие тромбоэмболических осложнений, которые особенно часто наблюдаются у больных с мерцательной аритмией.
В начальных стадиях заболевания больные отмечают одышку при физической нагрузке, тахикардию, в ряде случаев выслушивается протодиастолический ритм галопа .
Поздние стадии заболевания характеризуются постоянной одышкой, бледностью кожи, потливостью. Границы сердца расширены, наряду с ритмом галопа выслушивается систолический шум относительной недостаточности митрального клапана, иногда диастолический шум, в частности шум Кумбса, связанный с функциональным стенозом левого атриовентрикулярного отверстия и обусловленный значительной дилатацией левого желудочка.
Наблюдается несколько вариантов клинического течения застойной кардиомиопатии. В некоторых случаях кардиомегалия отмечалась в течение многих лет без наличия симптомов недостаточности кровообращения, однако после их появления довольно быстро наступал летальный исход («подстерегающая», «коварная» кардиомиопатия).
При прогрессирующей форме быстро развивается картина недостаточности кровообращения, завершающаяся летально в течение нескольких недель или месяцев. Некоторые авторы отмечают патогенетическую связь между этой формой и идиопатическим миокардитом .
При рецидивирующей форме признаки недостаточности кровообращения появляются довольно быстро после начала заболевания, однако иногда в результате своевременного распознавания и лечения наступает ремиссия (месяцы, иногда годы). У больных остаётся кардиомегалия и в разной степени, обычно значительно снижена толерантность к физической нагрузке. Рецидив болезни может наступить в результате физической нагрузки, инфекционных заболеваний через разные интервалы времени.
Так называемая стабильная кардиомиопатия отличается тем, что появившиеся признаки недостаточности кровообращения постепенно исчезают, физические возможности больного приближаются к обычным и остаются без изменения в течение ряда лет, несмотря на наличие кардиомегалии и изменений на ЭКГ.
Диагноз основывается на сопоставлении анамнестических и клинических данных, а также на данных специальных методов исследования. Нередко первым симптомом болезни являются тромбоэмболии во внутренние органы или в мозг из пристеночных тромбов левого желудочка.
Обследование
Данные ЭКГ у больных кардиомиопатией обычно неспецифичны: низкий вольтаж «QRS», снижение или инверсия зубца «Т». Нередко регистрируется патологический зубец «Q», наличие которого в сочетании с жалобами на боли в области сердца может быть причиной постановки ошибочного диагноза инфаркта миокарда.
На ЭКГ иногда имеются признаки гипертрофии левого, правого или обоих желудочков. Внезапное, как бы беспричинное появление экстр асистолии или тахикардии может быть первым признаком кардиомиопатии. Характерно нарушение атриовентрикулярной и внутрижелудочковой проводимости; чаще встречается блокада левой ножки пучка Гиса, редко – полная блокада .
На векторкардиограмме выявляются признаки некроза в горизонтальной проекции петли «QRS»; отмечена в некоторых случаях динамика псевдонекротических изменений. Характерны также высокая волна А и соотношение А/Н более 15%.
На фонокардиограмме тон ослаблен, регистрируется протодиастолический ритм галопа с предсердным и желудочковым тоном, систолический шум. Систолический шум митральной регургитации при кардиомиопатии чаще всего обусловлен дилатацией левого желудочка и нарушением функции сосочковых мышц. Диагностическим признаком является уменьшение систолического шума с уменьшением проявлений сердечной недостаточности и размеров сердца (систолический шум при ревматическом пороке не уменьшается с улучшением функции сердца).
При рентгенологическом исследовании кардиомегалия выявляется у 98,6% больных, при рентгенокимографическом исследовании – снижение сократительной функции сердца.
Ангиографические исследования выявляют резкое снижение фракции выброса, которая может быть ниже 30%, увеличение конечных диастолического и систолического объёмов вместе с повышением конечного диастолического давления в левом желудочке и снижением сердечного выброса.
При эхокардиографическом исследовании выявляются признаки диффузного поражения миокарда: резкая дилатация желудочков, снижение сократительной функции миокарда. Определённые изменения происходят и при регистрации эхокардиограммы митрального клапана; обе створки клапана хорошо видны, располагаются в противофазе. Нередко выявляется сужение раннего диастолического и пресистолического пиков митрального клапана и формирование ступеньки в среднем и верхнем отделах нисходящего отрезка пресистолического пика.
Для застойной кардиомиопатии характерна резкая дилатация камер сердца, преобладающая над гипертрофией, увеличение конечных систолического и диастолического размеров, снижение ряда показателей гемодинамики, в первую очередь ударного объёма. При сравнении степени и скорости укорочения циркулярных волокон миокарда выявляется значительное снижение первого и увеличение второго показателя.
Лабораторные данные не имеют характерных признаков. Снижение содержания альбумина и увеличение содержания γ-глобулина, увеличение содержания билирубина и натрия, гипокалиемия и умеренная полицитемия объясняются сердечной недостаточностью.
В связи с тем, что патогномоничные признаки застойной кардиомиопатии отсутствуют, диагноз приходится ставить методом исключения. Сравнительно большую диагностическую ценность имеют данные эхокардиографии, хотя и они не строго специфичны.
Дифференциальная диагностика
Чаще всего приходится проводить дифференциальный диагноз между застойной и гипертрофической кардиомиопатией, ишемической болезнью сердца. приобретёнными и врождёнными пороками сердца. с миокардитом и вторичными поражениями миокарда.
Обязательно исключение алкоголя, повышение содержания витаминов в питании больных. Особое внимание обращается на выявление системных, инфекционных, сердечно-сосудистых заболеваний и соответствующее лечение; больным с ожирением необходимо снижение веса.
Благотворно действует длительный постельный режим (не менее 6 месяцев и до года). Переход к активному состоянию должен быть крайне постепенным. Постельный режим необходимо назначать как можно раньше, до появления признаков недостаточности кровообращения.
При назначении сердечных гликозидов следует соблюдать осторожность, так как у больных кардиомиопатией часто бывает повышена чувствительность к ним и интоксикация сердечными гликозидами может проявиться даже при небольших дозах, особенно если предшествовало лечение не сберегающими калий мочегонными препаратами.
Лечение препаратами дигиталиса начинают с назначения малых доз и проводят под тщательным клиническим и электрокардиографическим контролем. Из мочегонных препаратов отдаётся предпочтение тем, которые не вызывают значительного нарушения электролитного баланса (фуросемид); одновременно назначают соли калия. Лечение нарушений ритма сердца является одним из существенных компонентов в терапии кардиомиопатии.
В отношении применения антикоагулянтов нет единого мнения, так как и при длительном приёме антикоагулянтов случаются тромбоэмболии. Назначают средства, снижающие агрегацию тромбоцитов (например, дипиридамол и др.).
В отдельных случаях удаётся получить удовлетворительные результаты от длительного применения препаратов кортикостероидных гормонов в средних дозах (30-40 мг преднизолона в сутки). При необходимости применяют оксигенотерапию.
Перикардэктомию иногда применяют при застойной кардиомиопатии, протекающей с симптомами констриктивного перикардита.
Прогноз для жизни больных тяжёлый. Более благоприятный прогноз у больных с повышенным артериальным давлением, чем с нормальным или пониженным. Наблюдалось, что после появления признаков недостаточности кровообращения больной живёт 2-3 года; в случаях раннего выявления заболевания возможны длительные (иногда до 5 лет) ремиссии.
Большая медицинская энциклопедия 1979 г.
Дилатационная (застойная) кардиомиопатия
Кардиомиопатии — это заболевания миокарда неизвестной этиологии. Различают три вида кардиомиопатии: дилатационную, гипертрофическую и рестриктивную.
Дилатационная кардиомиопатия встречается наиболее часто, прежнее ее название — застойная кардиомиопатия. Полагают, что в основе этого заболевания лежит ранее перенесенный вирусный миокардит, который не был излечен в остром периоде, перешел в хроническую форму, а затем в дилатационную кардиомиопатию. Считают, что своевременная антивирусная терапия больных вирусными миокардитами может предотвратить развитие дилатационной кардиомиопатии.
Заболевание чаще проявляется в возрасте от 30 до 45 лет, хотя может отмечаться и раньше. По данным ВОЗ, ежегодно регистрируется 7-10 новых случаев заболевания на 100 000 населения.
Для дилатационной (застойной) кардиомиопатии характерны расширение всех отделов сердца и его камер, увеличение массы миокарда, выраженное снижение его сократительной функции. Толщина миокарда желудочков вообще не изменяется или незначительно возрастает, причем преобладает существенная дилатация. В эндокарде и миокарде, а также в различных отделах проводящей системы могут возникать очаги фиброза, в полостях сердца — тромбы. Диаметр атриовентрикулярных отверстий заметно увеличивается, что в сочетании с поражением папиллярных мышц и хорд обусловливает клапанную недостаточность.
Клиническая картина дилатационной кардиомиопатии
В основе клинической картины заболевания лежит выраженная недостаточность кровообращения. Вначале это может проявляться нарастающей одышкой, общей слабостью, позже присоединяются отеки на нижних конечностях и туловище, увеличение печени, асцит.
Обнаруживаются признаки сердечной недостаточности (цианоз в сочетании с бледностью кожных покровов, ортопноэ, одышка даже в покое, набухание шейных вен, нередко пульсация яремной вены) со склонностью к прогрессированию. Часто толчком к быстрому нарастанию сердечной недостаточности и других симптомов служат простудные заболевания, респираторная инфекция. В таких случаях симптомы сердечной декомпенсации могут развиваться весьма бурно.
Выявляются кардиомегалия, при аускультации — глухость тонов сердца (в связи с ослаблением сократительной функции миокарда), нередко дополнительные тоны. Митральная и трикуспидальная регургитация, как правило, проявляется систолическим шумом соответствующей локализации. Обнаруживаются нарушения ритма и проводимости (мерцание и трепетание предсердий, желудочковые аритмии и др.).
Диагностика дилатационной кардиомиопатии
При электрокардиографическом исследовании выявляются признаки перегрузки обоих предсердий, снижение вольтажа комплекса QRS, изменение зубца Т, иногда патологический зубец Q в прекардиальных отведениях, нарушение предсердно-желудочковой проводимости, аритмия. Рентгенологически обнаруживаются кардиомегалия (следствие значительного увеличения всех камер сердца), снижение амплитуды движений миокарда, венозный застой в легких.
Эхокардиографическое исследование позволяет установить наличие кардиомегалии, развившейся в результате выраженной дилатации всех полостей, особенно левого желудочка (до 7- 8 см), а также характерную форму митрального клапана типа «рыбьего зева». Определяется общая гипокинезия миокарда.
Лабораторные исследования не дают диагностической информации.
Течение и осложнения кардиомиопатии
Часто дилатационная кардиомиопатия может осложняться тромбоэмболией в системе легочной артерии или артерий большого круга кровообращения (брюшной полости, печеночных, коронарных, церебральных и др.).
Дилатационная кардиомиопатия протекает тяжело. Прогрессирующая сердечная недостаточность может стать рефрактерной к лечению и привести к летальному исходу. Прогноз при позднем выявлении заболевания (что на практике обычно и бывает) относительно плохой.
Лечение дилатационной кардиомиопатии
Лечение кардиомиопатии состоит в ограничении физической нагрузки, употребления жидкости до 1000 мл в сутки (вместе с пищей) и поваренной соли (в пределах стола № 10).
Показаны сердечные гликозиды с индивидуальным подбором их дозы, препараты калия, магния внутрь или внутривенно, в том числе и в виде поляризующей смеси, диуретики, вазодилататоры (нитраты, мольсидомин, антагонисты кальция, каптоприл и другие ингибиторы ангиотензинпревращающего фермента).
Периодически назначают рибоксин, анаболические стероиды, витамины, АТФ, анти-агреганты (ацетилсалициловую кислоту и др.).
A.Г.Mpoчeк
«Дилатационная (застойная) кардиомиопатия» и другие статьи из раздела Миокардиты

Застойная кардиомиопатия
ЭТИОПАТОГЕНЕЗ И ОСОБЕННОСТИ
Этиология.
Болезнь неясной этиологии.
Характеристики.
Характеризуется избирательным невоспалительным поражением миокарда с преобладанием дилатации (расширения) полостей сердца и нарушением сократительной способности миокарда.
Патогенез.
Эта форма кардиомиопатии представляет собой врожденное расширение камер сердца, в особенности левого желудочка. Увеличение объема сердца ведет к увеличению притока крови. Нарушается физиологический баланс между сократительной способностью миокарда и рабочим объемом. Сердце не в состоянии вытолкнуть всю кровь, и сокращения его неполноценные. Происходит застой крови в камерах.
В результате нарушается коронарное кровоснабжение, возникают вторичные патологические изменения в миокарде, ухудшается сердечная проводимость, развивается аритмия сокращений сердца Обычно застойная кардиомиопатия протекает в сочетании с другими болезнями, такими, как расширение и заворот желудка.
Возраст.
Застойная кардиомиопатия бывает в основном у собак очень крупных пород в возрасте от 3 до 8 лет.
Породность.
К болезни особенно предрасположены Кокер Спаниелы, Доги, Ирландские Волкодавы, Доберманы-Пинчеры, Сенбернары, Немецкие овчарки, Мастифы, Ньюфаундленды, и крупные Пудели.
Пол. Чаще болеют самцы.
Восприимчивость: Cобаки
Клинические признаки.
В отличие от пороков клапанов сердца при застойной кардиомиопатии ведущий синдром — нарушение ритма сердечной деятельности проявляющееся убыстренным неравномерным пульсом с часто той ударов 180-250 в -минуту.
В анамнезе у таких животных отмечают снижение массы, слабоумие, расстройство деятельности кишечника, кашель, одышку, обмороки, анарексию, асцит.
Убыстренный неправильный ритм сердца легко распознана также по верхушечному толчку у левой границы грудины.
При аускультации иногда прослушивают слабый систолический шум в области митрального клапана.
Рентгенографически обнаруживают огромное сердце с одновременным расширением всех его камер, с признаками лево- и правосторонней сердечной недостаточности отеком легких, гидротораксом, асцитом.
Суммарная клиника:
1. Анорексия (отсутствие аппетита, отказ от еды);
2. Аритмия, нерегулярные сердечные тоны;
3. Асцит, накопление жидкости в брюшной полости;
4. Аускультация сердца: Галопирующий ритм;
5. Аускультация сердца: приглушенные, сниженные сердечные тоны;
6. Аускультация сердца: Сердечные шумы;
7. Аускультация: Абнормальные легочные или плевральные звуки, хрипы: влажные и сухие, свисты;
8. Бледность видимых слизистых;
18. Дистензия периферических вен, югулярная дистензия;
19. Кашель;
20. Лихорадка, патологическая гипертермия;
21. Обморок, синкоп, конвульсии, коллапс;
22. Полидипсия, увеличенная жажда;
23. Потеря телесного веса;
24. Похудение, кахексия, общее истощение;
25. Пульсовый дефицит, отсутствие пульса;
26. Слабый, нитевидный пульс;
27. Тахикардия, увеличенная ЧСС;
28. Увеличенная частота дыхательных движений, полипнея, тахипнея, гиперпнея;
29. Угнетенность (депрессия, летаргия);
30. Цианоз;
31. ЭКГ: Атральная тахикардия;
32. ЭКГ: Атриальная фибриляция (мерцание предсердий);
33. ЭКГ: Атриальный прематурный тон;
Диагноз кардиомиопатии ставят на основании:
клинические признаки,
ЭКГ картина,
рентген,
и эхокардиография.
Дифференциальный диагноз.
В отличие от недостаточности атриовентрикулярных клапанов застойной кардиомиопатии подвержены только крупные животные.
В качестве облегчающих состояние мер рекомендуют полный покой, бессолевую диету, снижение тахиаритмии с помощью дигоксина и (или) анаприлина, а также мочегонные (фуросемид).