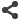Посткатетерный тромбофлебит кубитальной вены
03 Дек 2014, 20:31, автор: admin
Гивировская Н.Е. Михальский В.В.
Венозный тромбоз – острое заболевание, вызванное свертыванием крови в просвете вены. что приводит к нарушению ее проходимости. Следует различать понятия «тромбофлебит» и «флеботромбоз». Флебитом называется воспаление стенки вены вследствие общей или местной инфекции. Флеботромбоз развивается за счет изменения коагуляционных свойств крови, повреждении сосудистой стенки, замедления тока крови и т.д. [1].
Введение
Острые тромбозы глубоких вен и тромбофлебиты поверхностных вен нижних конечностей являются распространенными заболеваниями и встречаются у 10–20% населения, осложняя в 30–55% случаев течение варикозной болезни [2]. В подавляющем большинстве случаев тромбофлебиты локализуются в поверхностных венах. Тромбоз глубоких вен нижних конечностей развивается в 5–10% случаев [3]. Крайне опасная для жизни ситуация возникает при флотирующем тромбе в связи с развитием тромбоэмболии легочной артерии (ТЭЛА). Флотирующая верхушка тромба имеет высокую подвижность и расположена в интенсивном потоке крови, что препятствует ее адгезии к стенкам вены. Отрыв венозного тромба может вести к массивной тромбоэмболии (немедленная смерть), субмассивной ТЭЛА (выраженная гипертензия в малом круге кровообращения со значениями давления в легочной артерии 40 мм рт.ст. и выше) или тромбоэмболии мелких ветвей легочной артерии с клиникой дыхательной недостаточности и так называемой инфаркт–пневмонии [4]. Флотирующие тромбы встречаются примерно в 10% всех острых венозных тромбозов. Фаворит 1 сайт о ставки на баскетбол и новые стратегии ставкок — бокс, стратегии, букмекеры и ставки Тромбоэмболия легочной артерии в 6,2% случаев приводит к летальному исходу [5].
Не менее важное значение имеют другие последствия тромбоза вен нижних конечностей. который через 3 года в 35–70% приводит к инвалидности, обусловленной хронической венозной недостаточностью на фоне посттромбофлебитического синдрома [6].
Венозные тромбозы полиэтиологичны. В патогенезе тромбообразования имеют значение нарушения структуры венозной стенки, замедление скорости кровотока, повышение коагуляционных свойств крови (триада Вирхова) и изменение величины электростатического потенциала между кровью и внутренней стенкой (Z потенциал) [1].
По этиологии выделяют венозные тромбозы:
• застойные (при варикозной болезни вен нижних конечностей. вследствие экстравенозной компрессии вен и интравенозного препятствия току крови);
• воспалительные (постинфекционные, посттравматические, постинъекционные, иммунно–аллергические);
• при нарушении системы гемостаза (при онкологических заболеваниях, болезнях обмена веществ, патологии печени).
По локализации:
• тромбофлебит поверхностных вен нижних конечностей (основного ствола большой, малой подкожных вен, притоков подкожных вен и их сочетания);
• тромбоз глубоких вен нижних конечностей (берцово–подколенный сегмент, бедренный сегмент, подвздошный сегмент и их сочетания).
По связи тромба со стенкой вены возможны варианты:
• окклюзивный тромбоз,
• пристеночный тромбоз,
• флотирующий,
• смешанный.
Клиническая картина тромбоза
и тромбофлебита вен нижних конечностей
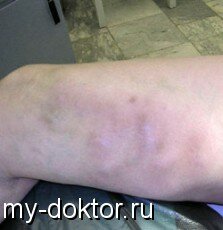
Острый тромбофлебит поверхностных вен нижних конечностей чаще развивается в большой, нежели в малой, подкожной вене и ее притоках и является, как правило, осложнением варикозного расширения вен. Для него типична выраженность местных воспалительных изменений в области пораженных подкожных вен, поэтому диагностика его проста и доступна. Спонтанный тромбофлебит без расширения вен нередко является следствием гинекологической патологии или первым симптомом злокачественного новообразования органов желудочно–кишечного тракта, предстательной железы, почек и легких. Первым проявлением заболевания служит боль в тромбированном участке вены. По ходу уплотненной вены появляется гиперемия кожи, инфильтрация окружающих тканей, развивается картина перифлебита. Пальпация тромбированного участка вены болезненна. Возможно ухудшение общего самочувствия, проявляющееся симптомами общевоспалительной реакции – слабость, недомогание, озноб, повышение температуры тела до субфебрильных цифр, а в тяжелых случаях до 38–39°С. Регионарные лимфатические узлы обычно не увеличены.
Наиболее характерным клиническим признаком острого тромбоза глубоких вен нижних конечностей является внезапно возникающая боль, усиливающаяся при физическом напряжении (ходьбе, стоянии). Затем возникает отек тканей, сопровождающийся чувством распирания и тяжести в конечности, повышением температуры тела. Кожные покровы дистальнее места тромбоза обычно цианотичны, блестящие. Температура пораженной конечности выше на 1,5–2°С по сравнению со здоровой. Пульсация периферических артерий не нарушена, ослаблена или отсутствует. На 2–3–й день от начала тромбоза появляется сеть расширенных поверхностных вен.
Тромбоз глубоких вен при вовлечении в процесс только вен икроножных мышц или 1–2 глубоких магистральных вен сопровождается стертой клинической картиной. Единственным признаком тромбоза в таких случаях служат боль в икроножных мышцах и незначительный отек в области лодыжки.
Клинические проявления тромбофлебита поверхностных вен нижних конечностей и тромбоза глубоких вен не всегда специфичны. У 30% больных с поверхностным тромбофлебитом истинная распространенность тромбоза на 15–20 см превышает клинически определяемые признаки тромбофлебита. Скорость нарастания тромба зависит от многих факторов и в некоторых случаях она может достигать 20 см в сутки. Момент перехода тромбоза на глубокие вены протекает скрытно и далеко не всегда определяется клинически [7].
Поэтому, помимо данных общеклинического обследования, наличие тромбоза вен нижних конечностей подтверждается на основании специальных методов диагностики .
Методы диагностики тромбозов глубоких
и тромбофлебитов поверхностных вен нижних конечностей
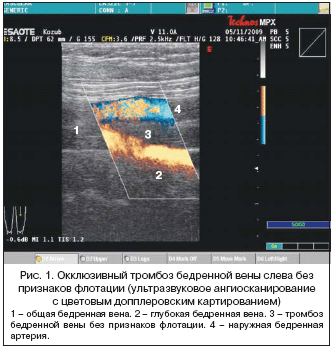
Существует множество методов обследования венозной системы нижних конечностей: ультразвуковая допплерография, дуплексное сканирование, флебография, КТ–флебография, фотоплетизмография, флебосцинтиография, флебоманометрия. Однако среди всех инструментальных методов диагностики максимальной информативностью обладает ультразвуковое ангиосканирование с цветным картированием кровотока [8]. На сегодняшний день метод является «золотым» стандартом диагностики патологии вен. Метод неинвазивен, позволяет адекватно оценить состояние вены и окружающих ее тканей, определить локализацию тромба, его протяженность и характер тромбоза (флотирующий, неокклюзивный пристеночный, окклюзивный), что крайне важно для определения дальнейшей лечебной тактики (рис. 1).
В тех случаях, когда ультразвуковые методы недоступны либо малоинформативны (тромбоз илеокавального сегмента, особенно у тучных больных и у беременных), применяют рентгенконтрастные методы. В нашей стране наибольшее распространение получила ретроградная илиокаваграфия. Подключичным или яремным доступом диагностический катетер проводится в нижнюю полую и подвздошные вены. Вводится контрастное вещество и выполняется ангиография. При необходимости из этого же доступа можно выполнить имплантацию кава–фильтра. В последние годы начали применяться малоинвазивные рентгенконтрастные методики – спиральная компьютерная томоангиография с 3D–реконструкцией и магнитно–резонансная томоангиография.
Из лабораторных исследований заподозрить венозный тромбоз позволяет обнаружение критических концентраций продуктов деградации фибрина (D–димер, РФМК – растворимые фибрин–мономерные комплексы). Однако исследование не специфично, поскольку РФМК и D–димер повышаются и при ряде других заболеваний и состояний – системные болезни соединительной ткани, инфекционные процессы, беременность и т.д.
Лечение больных с тромбофлебитами
и тромбозами вен нижних конечностей
Лечение больных с тромбофлебитами и тромбозами вен нижних конечностей должно быть комплексным, включать консервативные и хирургические методы.
С ноября 2008 г. по октябрь 2009 г. в ГКБ №15 им. О.М. Филатова на стационарном лечении находились 618 пациентов с острой патологией вен нижних конечностей. Из них мужчин – 43,4% (n=265), женщин – 66,6% (n=353), Средний возраст составил 46,2 лет. Восходящий тромбофлебит большой подкожной вены отмечался у 79,7% (n=493), тромбоз глубоких вен нижних конечностей – у 20,3% (n=125) пациентов.
Всем пациентам проводилась консервативная терапия, направленная на улучшение микроциркуляции и реологических свойств крови, угнетение адгезивно–агрегационной функции тромбоцитов, коррекцию венозного кровотока, оказание противовоспалительного и десенсибилизирующего действия. Основными задачами консервативного лечения является профилактика продолженного тромбообразования, фиксация тромба к стенкам сосуда, ликвидация воспалительного процесса, а также воздействие на микроциркуляцию и тканевой обмен. Важным условием лечения является обеспечение конечности функционального покоя и профилактика тромбоэмболических осложнений. С этой целью больным в раннем периоде заболевания назначается постельный режим с возвышенным положением нижней конечности. При тромбозе глубоких вен голени длительность постельного режима составляет 3–4 суток, при подвздошно–бедренном тромбозе – 10–12 суток.
Однако основной является антикоагулянтная терапия при строгим лабораторном контроле показателей системы гемостаза. В начале заболевания применяются прямые антикоагулянты (гепарин или гепарин низкомолекулярной массы – фраксипарин). Чаще всего применяется следующая схема гепаринотерапии: 10 тыс. ЕД гепарина внутривенно и по 5 тыс. ЕД внутримышечно каждые 4 ч в первые сут, на вторые сут – по 5 тыс. ЕД каждые 4 ч, в дальнейшем по 5 тыс. ЕД гепарина каждые 6 ч. К окончанию первой недели лечения пациент переводится на непрямые антикоагулянты (блокаторы синтеза витамин К–зависимых факторов свертывания крови): за 2 дня до отмены гепаринотерапии пациентам назначаются непрямые антикоагулянты, а суточная доза гепарина снижается в 1,5–2 раза за счет уменьшения разовой дозы. Эффективность гепаринотерапии контролируется такими показателями, как время кровотечения, время свертывания и активированное частичное тромбопластиновое время (АЧТВ), антикоагулянтной терапии непрямыми антикоагулянтами – протромбиновый индекс (ПТИ), международное нормализованное отношение (МНО).
Для улучшения микроциркуляции и реологических свойств крови, все пациенты получали внутривенное введение пентоксифиллина (оригинальный препарат Трентал® компании Санофи–Авентис) 600 мг/сут. который является производным метилксантина. В настоящее время препарат является одним из наиболее часто и успешно используемых препаратов в ангиологической практике, включен в стандарты лечения больных с венозной и артериальной патологией. В результате применения пентоксифиллина отмечают улучшение микроциркуляции и снабжения тканей киcлородом. Механизм действия пентоксифиллина связывают с угнетением фосфодиэстеразы и накоплением цАМФ в клетках гладкой мускулатуры сосудов, в форменных элементах крови. Пентоксифиллин тормозит агрегацию тромбоцитов и эритроцитов, повышает их гибкость, снижает повышенную концентрацию фибриногена в плазме и усиливает фибринолиз, что уменьшает вязкость крови и улучшает ее реологические свойства. Кроме того, пентоксифиллин оказывает cлабое миотропное сосудорасширяющее действие, несколько уменьшает общее периферическое сосудистое сопротивление и обладает положительным инотропным эффектом. Также установлено, что препарат подавляет цитокин–опосредованную активацию нейтрофилов и адгезию лейкоцитов к эндотелию, снижает выделение свободных радикалов кислорода [9].
Оперативное лечение необходимо при возникновении риска развития тромбоэмболии легочной артерии.
При остром тромбофлебите поверхностных вен показания к хирургическому лечению возникают при росте тромба по большой подкожной вене выше уровня средней трети бедра. Классическим вариантом оперативного пособия является операция Троянова–Тренделленбурга или ее модификация – кроссэктомия. Операция Троянова–Тренделленбурга заключается в приустьевой перевязке большой подкожной вены и пересечении ее ствола в пределах раны, что предотвращает распространение тромботического процесса на бедренную вену. Кроссэктомия отличается тем, что дополнительно выделяются и перевязываются все приустьевые притоки большой подкожной вены, в результате чего устраняется возможность рефлюкса через сафено–феморальное соустье. Оперативное лечение в виде кроссэктомии выполнено 85,4% (n=421) пациентов. Операция Троянова–Тренделленбурга не выполнялась. У 7,4% (n=31) больных во время операции необходимо было выполнение тромбэктомии из общей бедренной вены при наличии УЗИ–признаков пролабирования головки тромба через сафено–феморальное соустье. Летальных исходов у этих пациентов не отмечалось.
Показанием к хирургическому лечению пациентов с острыми тромбозами глубоких вен нижних конечностей является наличие признаков флотации головки тромба, выявленное при ультразвуковом исследовании. Флотирующий характер тромбоза верифицирован у 29,6% (n=37) больных. Выбор операции зависит от уровня проксимальной границы тромба. Поражение глубоких вен голеней наблюдалось у 14,4% (n=18), вен подколенно–бедренного сегмента – у 56,8% (n=71), подвздошных вен – у 23,2% (n=29), нижней полой вены – у 5,6% (n=7) пациентов. Оперативное лечение выполнено 48,6% (n=18) пациентов. Перевязка бедренной вены выполнена 30% (n=6) пациентов при выявлении флотирующего тромба в подколенной вене. У 44,4% (n=8) больных произведена эмболэктомия из общей бедренной и перевязка бедренной при верификации наличия флотирующего тромба в общей бедренной вене. Кава–фильтр в нижнюю полую вену установлен 25,6% (n=4) пациентов с флотирующим тромбозом подвздошных вен или нижней полой вены ниже уровня почечных вен. Случаев летальности у оперированных больных с тромбозами глубоких вен нижних конечностей не отмечалось. В группе больных с консервативной терапией тромбоза глубоких вен нижних конечностей умерло 4 пациента (3,2%).
Заключение
В настоящее время проблема лечения пациентов с тромбофлебитами и тромбозами вен нижних конечностей является актуальной. Это связано с преимущественным возникновением заболеваний в работоспособном возрасте, частой инвалидизацией пациента, особенно после перенесенного тромбоза глубоких вен вследствие развития постромбофлебитического синдрома, риском летального исхода при развитии ТЭЛА. Всем пациентам необходима консервативная терапия, основу которой составляют анткоагулянтные препараты, препятствующие прогрессированию процесса или развитию ретромбоза. Для улучшения микроциркуляции и реологических свойств крови пациентам необходимо применение пентоксифиллина в дозировке 600 мг/сут. который обусловливает скорое уменьшение или исчезновение отека, болей в пораженной конечности. Оперативные методы лечения показаны при наличии угрозы ТЭЛА. При этом у пациентов с восходящим тромбофлебитом вен нижних конечностей необходимо выполнение кроссэктомии. Выбор операции при наличии флотирующего тромба в глубоких венах нижних конечностях зависит от уровня проксимальной границы тромбоза и включает в себя перевязку бедренной вены, эмболэктомию из общей бедренной с перевязкой бедренной вены, имплантацию кава–фильтра в нижнюю полую вену. Следует отметить, что все пациенты с выявленным тромбозом глубоких вен нижних конечностей должны рассматриваться, как больные с высоким риском развития ТЭЛА (даже при отсутствии признаков флотации головки тромба) и получать адекватную терапию в сочетании с контрольными УЗАС.
Литература
1. Иоскевич Н.Н. Практическое руководство по клинической хирургии: Болезни органов грудной клетки, сосудов, селезенки и эндокринных желез. Минск. Высшая школа.2002. 479 с.
2. Золкин В.Н. Тищенко И.С. Антикоагулянтная терапия в лечении острых тромбозов глубоких и поверхностных вен нижних конечностей. Трудный пациент, Архив, № 15–16, 2007.
3. Бельков А.В. Руководство по факультетской хирургии. М: Медицина, 2009, 495 с.
4. Dalen J.E. Paraskos J.A. Ockene I.S. et al. Venous thromboembolism. Scope of the problem. // Chest. 1986. V.89 p.3705–3735.
5. Савельев В.С. Флебология. Москва. Медицина. 2001. 664 с.
6. Шевченко Ю.Л. Стойко Ю.М. Лыткина М.И. Основы клинической флебологии. Москва. Медицина. 2005. 312 с.
7. Шаталов А.В. Острый варикотромбофлебит: диагностика и хирургическое лечение. Автореферат дис. д.м.н. Волгоград. 2006. 41 с.
8. Агаджанова Л.П. Ультразвуковая диагностика заболеваний ветвей дуги аорты и периферических сосудов. Москва. Видар–М. 2000. 176 с.
9. Богданец Л.И. Кошкин В.М. Кириенко А.И. Роль пентоксифиллина в лечении и профилактике трофических язв сосудистого генеза. Трудный пациент, Архив, № 1, 2006.
Источник: http://www.rmj.ru/articles_6925.htm
Венозная кровь из руки оттекает по двум основным сообщающимся венам — медиальной и латеральной подкожным венам руки. Русло медиальной подкожной вены руки проходит по внутренней поверхности верхней конечности, а латеральной — по наружной. Возможны различные варианты анатомии вен руки, особенно системы латеральной подкожной вены. Ниже описано наиболее распространенное их расположение (рис. 1).
Медиальная подкожная вена руки (V. basilica) (рис. 1,4). Медиальная подкожная вена руки поднимается вдоль медиальной поверхности предплечья, часто в виде двух ветвей, сливающихся перед локтевым сгибом. У локтя вена отклоняется вперед, проходя спереди от медиального надмыщелка, на уровне которого она сливается с промежуточной веной локтя. Затем она проходит вдоль медиального края двуглавой мышцы плеча до середины верхней части плеча, где проникает под глубокую фасцию. Отсюда она идет вдоль медиального края плечевой артерии и, достигнув подмышечной области, становится подмышечной веной. Остальные вены заднемедиальной поверхности предплечья впадают в медиальную подкожную вену руки. Эти вены хорошо контурируются, но в результате того, что они плотно не связаны с подкожно-жировой клетчаткой, они легко уходят из-под иглы во время пункции.
Рис. 1. Анатомия поверхностных вен верхней конечности.
Латеральная подкожная вена руки (V. cefalica) (рис. 1,4). Латеральная подкожная вена руки поднимается по передней поверхности латеральной части предплечья на переднюю поверхность локтя, где соединяется с медиальной подкожной веной руки через промежуточную вену локтя. Затем она поднимается вдоль латеральной поверхности двуглавой мышцы плеча до нижней границы большой грудной мышцы, где круто поворачивает, прободая ключично-грудную фасцию, и проходит снизу от ключицы. После этого она впадает в подмышечную вену. Близкий к прямому, угол в месте впадения в подмышечную вену, является одной из основных причин возникновения препятствия при попытке введения центрального венозного катетера через латеральную подкожную вену руки.
Другой причиной непроходимости в этом месте могут быть анатомические варианты вены в месте впадения. Вена может впадать сразу в наружную яремную вену или разделяться на две малые вены, одна из которых впадает в наружную яремную, а другая — в подмышечную вену. Наконец, около места ее впадения обычно расположены венозные клапаны, которые также могут создавать препятствие для прохождения катетера.
Рис. 2. Поверхностные вены тыльной поверхности кисти
Промежуточная вена локтя (V. mediana cubiti) (рис. 3). Промежуточная вена локтя представляет собой большую соединительную вену, которая отделяется от латеральной подкожной вены руки ниже локтевого сгиба, проходит наискось и над локтевым сгибом впадает в медиальную подкожную вену руки. В нее впадают вены передней стороны предплечья, также удобные для катетеризации. От плечевой артерии промежуточная вена локтя отделена тонким листком глубокой фасции (апоневроз двуглавой мышцы плеча). Довольно часто встречаются отклонения от описанного выше расположения вены. Иногда её формируют промежуточные медиальная и латеральная вены (V. basilica mediana и V. cefalica mediana), отходящие от срединной вены предплечья (V. intermedia antebrachii). Эти вены впадают в соответствующие вены руки в области локтевого сгиба (медиальную и латеральную вены руки). Промежуточная медиальная вена руки в области локтевого сустава находится в тесном соседстве со срединным нервом (N. medianus), медиальным кожным нервом (N. cutaneus medialis) и плечевой артерией (A. brachialis). Промежуточная латеральная вена руки в этой области пересекается с латеральным кожным нервом (N. cutaneus lateralis). Поэтому, вопреки сложившемуся стереотипу среди медработников отечественных лечебных учреждений, нужно избегать использования вен кубитальной области для постановки периферического венозного катетера ввиду опасности повреждения перечисленных анатомических образований.
Рис. 3. Топографические соотношения поверхностных вен в области локтевого сгиба
Подмышечная вена (V. axillaris). Достигнув подмышечной области, медиальная подкожная вена руки переходит в подмышечную вену. Спереди латеральную границу подмышечной области образует латеральный край большой грудной мышцы. Подмышечная вена поднимается до верхней части подмышечной области и переходит в подключичную вену на уровне нижней границы первого ребра. Обычно недалеко от этого места в нее впадает латеральная подкожная вена руки. Подмышечная вена делится на три части в области прикрепления малой грудной мышцы к клювовидному отростку лопатки, где эта мышца пересекается с подмышечной веной. Первая дистальная часть подмышечной вены наиболее удобна для пункции вследствие ее поверхностного расположения. Эта часть вены отделена от кожи фасцией и подкожно-жировой клетчаткой, к ней прилегает медиальный подкожный нерв предплечья, который отделяет подмышечную вену от подмышечной артерии, расположенной латеральнее. Остальные образования плечевого сплетения расположены ближе к плечевой артерии, поэтому во время венепункции их повреждение менее вероятно.
Рис. 4. Топография поверхностных вен проксимальной части верхней конечности
Тромбофлебит поверхностной вены верхних конечностей
Ответ
Здравствуйте! Скорее всего, у Вас случился постинъекционный тромбофлебит вен верхней конечности. Это довольно частое явление при внутривенных инъекциях. Опасности, как правило, эти тромбы не представляют. Важно своевременное лечение тромбофлебита, чтобы воспаление стихло, а просвет вен восстановился полностью. ПоэтомуВам необходимо обратиться за очной консультацией флеболога для контрольного обследования и возможной коррекции лечения.