Журнал "Здравоохранение Чувашии"
АКТУАЛЬНОСТЬ ОПРЕДЕЛЕНИЯ ГОРМОНОВ ТИРЕОИДНОЙ ПАНЕЛИ
В КАРДИОЛОГИЧЕСКОЙ ПРАКТИКЕ
Республиканский кардиологический диспансер, Чебоксары
В статье представлены результаты собственных исследований тиреоидных гормонов у больных с нарушениями ритма сердца, поступивших по линии службы скорой помощи с разными формами нарушения сердечного ритма, связь с наращениями функции щитовидной железы и возможность оценки природы нарушения функции щитовидной железы.
Ключевые слова: нарушения ритма сердца, тиреотропный гормон, гормоны щитовидной железы.
Введение. Тесная связь состояния сердечно-сосудистой системы и заболеваний щитовидной железы (ЩЖ) известна давно, с тех пор как описаны тиреотоксикоз и гипотиреоз. Гормоны ЩЖ оказывают регуляторное воздействие на сердце и сосуды. Вне зависимости от этиологии (первичное, вторичное или третичное) нарушения функции ЩЖ, механизмы влияния тиреоидных гормонов (ТГ) на сердечно-сосудистую систему многофакторны: это действие геномов на уровне генома; негеномное; прямое влияние ТГ на миокард, включающее воздействие на мембраны, саркоплазматический ретикулум и митохондрии; воздействие ТГ на периферическую циркуляцию [2, 3]. Одним из первых проявлений воздействия ТГ на сердечно-сосудистую систему у больных людей и животных в эксперименте является снижение общего сосудистого сопротивления. Известно, что гипертироксинемия приводит к увеличению чувствительности β-адренорецепторов к нормальному уровню катехоламинов. Таким образом, воздействие гормонов ЩЖ может быть как прямым, так и опосредованным через адренергические рецепторы, поскольку β-адренергические эффекты усиливают обусловленное ТГ снижение системной сосудистой резистентности и повышают сердечный выброс [2]. Независимо от причины состояние гипертиреоза характеризуется одними и теми же весьма специфическими симптомами: учащенное сердцебиение, иногда аритмия. Учащенное сердцебиение нередко появляется раньше, чем все остальные признаки зоба, иногда даже раньше, чем увеличение ЩЖ. Чем тяжелее протекает заболевание, тем чаще встречаются сердечные аритмии. В стандарты обследования больных при оказании специализированной помощи входят определение гормонов тиреоидной панели, в частности, тиреотропного гормона (ТТГ), трийодтиронина (Т3), тироксина (Т4). По мнению многих авторов, при оценке функции ЩЖ самым важным тестом является определение уровня ТТГ [1, 3]. Вышеизложенное является весьма актуальным при оказании неотложной и специализированной помощи больным с разными формами нарушения ритма и сердечной проводимости.
В лаборатории было внедрено определение ТГ: ТТГ, свободного Т3 (св. Т3) и свободного Т4 (св. Т4) как более чувствительных, чем общих Т3 и Т4.
Цель: проанализировать зависимость уровней гормонов ЩЖ св. Т3 и св. Т4 при повышенном и пониженном уровне ТТГ в сыворотке крови больных, поступивших в отделение реанимации и интенсивной терапии (ОРИТ) по линии службы скорой помощи с разными формами нарушения сердечного ритма, и возможность оценки природы нарушения функции ЩЖ.
Материалы и методы. Проводилось исследование гормонов ТТГ, св. Т3 и св. Т4 в сыворотке крови методом иммуноферментного анализа на парамагнитных частицах с использованием иммунохимической системы Access 2 (производство Beckman Cjulter). В зависимости от уровня ТТГ для выявления возможной природы нарушения функции ЩЖ были выделены 2 группы: группа А – с уровнем ТТГ выше референсного интервала (референсное значение ТТГ в используемом методе 0,34-5,60 IU/mL) и группа В – с уровнем ТТГ ниже референсного интервала.
Результат и обсуждение. Анализ исследований больных (ОРИТ), поступивших с нарушениями ритма по линии скорой помощи (которым было назначено исследование в крови ТТГ, св. Т3 и св. Т4), показывает следующее:
а) примерно у 3-5 % больных выявляется нарушение активности ТТГ (в сторону повышения или снижения), как при нормальных уровнях св. Т3 и св. Т4, так и при нарушении их уровня;
б) в группе А при высокой активности ТТГ выявляется достоверная обратная корреляционная связь с уровнем св. Т4 (r**= -0,829; Р<0,0008) (таблица);
в) в группе В при низкой активности ТТГ – достоверная обратная корреляционная связь с уровнем св. Т3 (r*= -0,572; Р<0,012) и высоком уровне св. Т4 без достоверной корреляции с уровнем ТТГ (таблица);
г) уровни гормонов ЩЖ достоверно выше в группе В: св Т3 (P<0,05) и св. Т4 (P<0,0001).
Уровни св. Т3 и св. Т4 в зависимости от уровня ТТГ
Терапия препаратами тиреоидных гормонов.
А.Д. Тофт, Эдинбург, Шотландия
Thyroid international — 4 — 2001
Русский перевод к.м.н. Фадеева В.В.
(примечания переводчика отмечены *)
Энтони Тофт — врач-консультант королевской клиники Эдинбурга (Шотландия). Закончил медицинский факультет университета Эдинбурга. Большая часть его работ посвящена диагностике и лечению заболеваний щитовидной железы. В частности, Э. Тофт изучил эффекты назначения супрессивных доз тироксина на периферические органы и ткани у пациентов с первичным гипотиреозом. Им было опубликовано большое количество статей в научных журналах и книгах; является признанным авторитетом в области тиреоидологии. Э. Тофт — экс-президент королевского медицинского колледжа Эдинбурга, почетный президент британской тиреоидологической ассоциации, которая в прошлом именовалась лондонским тиреоидологическим клубом, а также председатель оргкомитета очередного конгресса Европейской Тиреоидологической Ассоциации, который будет проводиться в Эдинбурге в сентябре 2003 года.
Реферат
Гипотиреоз в прошлом относился к заболеваниям, лечение которых преимущественно базировалось на основании клинических данных, нежели чем на данных гормонального исследования. Появление чувствительных исследований, оценивающих функцию щитовидной железы, внесло существенные коррективы в представления о том, что из себя представляет адекватная заместительная терапия тироксином. Было показано, что при наличии лабораторных данных о передозировке препаратами тиреоидных гормонов, а именно при подавлении уровня ТТГ, значительно повышается риск таких хорошо известных осложнений манифестного тиреотоксикоза, как мерцательная аритмия и остеопороз. В последние годы формируется общий консенсус о том, что субклинический гипотиреоз необходимо рассматривать как начальную форму недостаточности функции щитовидной железы, что, в свою очередь, требует назначения заместительной терапии тироксином, при этом лучше раньше, чем позже, особенно у пациентов, которые являются носителями антител к пероксидазе тироцитов.
Обеспечение адекватности терапии препаратами тиреоидных гормонов
Адекватная доза тироксина
Разработка и внедрение в клиническую практику методов исследования уровня ТТГ с функциональной чувствительностью в 0,1 мЕд/л и менее, продемонстрировали, что доза тироксина достаточная для нормализации уровня ТТГ у большинства пациентов с первичным гипотиреозом составляет примерно 100 — 150 мкг в день, а не 200 — 400 мкг, как это рекомендовали большинство учебников в 60-х годах. Оказалось, что у большей части пациентов, получавших последний вариант терапии, имело место полное подавление уровня ТТГ [1], при отсутствии каких либо симптомов. В начале этому не предавалось значения, поскольку считалось, что тиреотрофы аденогипофиза не чувствительны к минимальным колебаниям уровня тиреоидных гормонов в плазме [2], и что их чувствительность и, соответственно продукция ТТГ, в отличие от других органов и тканей, преимущественно зависит от местного монодейодирования Т3, а не от уровня циркулирующего Т3 [3]. Другими словами, считалось, что "тиреотоксикоз для тиреотрофов" не в полной мере отражает метаболическое состояние других органов и тканей. Такое представление изменилось после публикации результатов ряда исследований, которые показали, что в назначении дозы тироксина, приводящей к подавлению уровня ТТГ даже без повышения уровня Т4 и Т3, в органах и тканях, в частности в сердце, печени, почках [4, 5] и костях [6], происходят изменения, аналогичные таковым при тиреотоксикозе, только менее выраженные. Существуют данные, позволяющие предполагать, что периферические ткани способны адаптироваться к некоторому избытку тиреоидных гормонов [7], что, в какой-то мере, может зависеть от патогенетического варианта тиреотоксикоза [8]. Основной причиной для беспокойства оказался как раз тот факт, что стойкое подавление уровня ТТГ может сопровождаться потерей минеральной плотности костной ткани, в связи с чем, Американская Тиреоидологическая Ассоциация заключила, что "целью лечения большинства пациентов должна быть достижение эутиреоза, которому соответствует нормальный уровень ТТГ и Т4" [9]. Это неизбежно привело к тому, что фармацевтическая промышленность, особенно в Северной Америке, стала производить таблетки с многочисленными вариантами дозировки тироксина, для того, чтобы врачи могли тонко подбирать необходимую заместительную дозу. Вскоре стало понятным, что лишь очень небольшая часть пациентов, заместительная терапия у которых удовлетворяет критериям АТА, предъявляет какие-либо жалобы, при этом лишь у некоторых эти жалобы удается купировать небольшим превышением дозы тироксина, примерно на 50 мкг [10]. Некоторые врачи придерживаются того мнения, что назначение тироксина в дозе, на фоне которой происходит подавление уровня ТТГ, можно рассматривать как приемлемую ситуацию, в случае если при достаточно длительной терапии уровень Т3 не приходит в норму, что поддерживает консенсус, утвержденный в Великобритании [11].
Уровень ТТГ не может использоваться в качестве ориентира при ведении заместительной терапии вторичного гипотиреоза. В этой ситуации оценка адекватности заместительной терапии базируется на определении уровней Т4 и Т3 в сочетании с рядом показателей, свидетельствующих об эффектах тиреоидных гормонов, таких как растворимые рецепторы интелейкина-2 [12]. Кроме того, в этом случае, для выбора дозы определенное значение имеет самочувствие пациента.
Опасно ли "немножко больше" тироксина?
Существуют данные о том, что эндогенный субклинический тиреотоксикоз, развивающийся при болезни Грейвса или узловом токсическом зобе может осложняться потерей минеральной плотности костной ткани [13 — 16], мерцанием предсердий [17], увеличением массы левого желудочка, увеличением систолической и ухудшением его диастолической функции [18].
Важно отметить, что при экзогенный субклинический тиреотоксикоз, как правило, обнаруживается у пациентов без какой-либо клинической симптоматики, при этом очень часто высказывается предположение, что экзогенный тиреотоксикоз несет такой же риск развития осложнений, что и эндогенный. Это, например, может наблюдаться в случае, когда у пациента в исходе хирургического или I-131-лечения болезни Грейвса или узлового токсического зоба развивается гипотиреоз, но сохраняется какое-то количество ткани щитовидной железы, автономно продуцирующей тиреоидные гормоны [19]. Если этим пациентам назначается стандартная заместительная терапия L-Т4, уровень Т3 при этом может находиться на верхней границе нормы, что очень часто наблюдается при эндогенном субклиническом тиреотоксикозе. Тем не менее, у большей части пациентов, с подавленным в результате терапии тироксином ТТГ, определяется нормальный или повышенный уровень Т4, тогда как уровень Т3 находится в середине нормального диапазона. По сравнению с эндогенным субклиническим тиреотоксикозом, при экзогенном тиреотоксикозе соотношение Т4:Т3 остается более высоким [20].
Пациенты с экзогенным субклиническим тиреотоксикозом представляют собой гетерогенную группу. Это может объяснить тот факт, что одни публикации отрицают связь снижение минеральной плотности костной ткани, тогда как многие другие эту связь обнаруживают. Даже если игнорировать ту критику, которая выдвигается против мета-анализа, как метода объединения результатов сразу нескольких небольших исследований, трудно принять результаты наиболее цитируемой работы, выполненной с использованием этого метода, где было показано, что увеличение минеральной плотности кости происходит не только у женщин в постменопаузе, получающих супрессивную терапию L-Т4, но и у женщин в пременопаузе получающих заместительную терапию L-Т4, у которых поддерживается нормальный уровень ТТГ [21].
Ряд исследований не обнаружил увеличения распространенности переломов у пациентов с эндогенным субклиническим тиреотоксикозом [1, 22] или этот риск элиминировался при исключении из обследуемой группы лиц с тиреотоксикозом в анамнезе [23]. (*Последняя ситуация может, например, возникать, при назначении избыточной заместительной дозы L-Т4, пациентам с гипотиреозом, развившимся в исходе оперативного лечения или терапии I-131 по поводу токсического зоба: эндогенный тиреотоксикоз в анамнезе, после чего экзогенный тиреотоксикоз). Сказанное следует иметь в виду и при анализе данных одного из Фрамингемских исследований, которое показало, что низкий уровень ТТГ является фактором риска мерцания предсердий у пожилых людей [24], поскольку среди включенных в исследование доля пациентов, получающих L-Т4, была достаточно мала (41) и, как и в исследованиях изучавших плотность костной ткани, представляла достаточно гетерогенную группу.
Таким образом, не следует в полной мере экстраполировать данные об эндогенном субклиническом тиреотоксикозе на пациентов, получающих заместительную терапию гипотиреоза. У отдельных пациентов сохранение небольшого подавления уровня ТТГ можно считать приемлемым, а при подборе заместительной дозы тироксина должны учитываться индивидуальные особенности пациентов (табл. 1). (*Положения высказанное в последнем абзаце и в таблице 1, следует воспринимать как дискуссионные, отражающие мнение автора обзора, поскольку на сегодняшний день большинством эндокринологических ассоциаций мира принята рекомендация, в соответствии с которой адекватной заместительной терапии первичного гипотиреоза соответствует поддержание нормального уровня ТТГ).
Табл. 1.
Ориентировочные подходы к наблюдению пациентов, получающих заместительную терапию L-Т4 в зависимости от результатов клинического и гормонального обследования
Гипертиреоз
1. В чем разница между тиреотоксикозом и гипертиреозом? Дайте определение термину автономия по отношению к гиперфункции щитовидной железы.
Тиреотоксикоз — обобщенный термин, применяемый при наличии повышенных уровней трииодтиронина (T3 ) и/или тироксина (T4 ) вследствие разных причин. При этом необязательно, что у пациента должна отмечаться яркая клиническая симптоматика. Гипертиреоз относится к причинам тиреотосикоза, при котором щитовидная железа продуцирует гормоны в избыточном количестве. Тиреоидная автономия означает спонтанный синтез и высвобождение тиреоидных гормонов независимо от тиротропного гормона (ТТГ).
2. Что такое субклинический тиреотоксикоз?
Субклинический тиреотосикоз означает, что подъем уровней T3 и/или T4 происходит в пределах нормальных колебаний, который тем не менее приводит к подавлению секреции ТТГ гипофизом до субнормальных значений. Клинические признаки и симптомы часто отсутствуют или неспецифичны.
3. Каковы длительные последствия субклинического тиреотоксикоза?
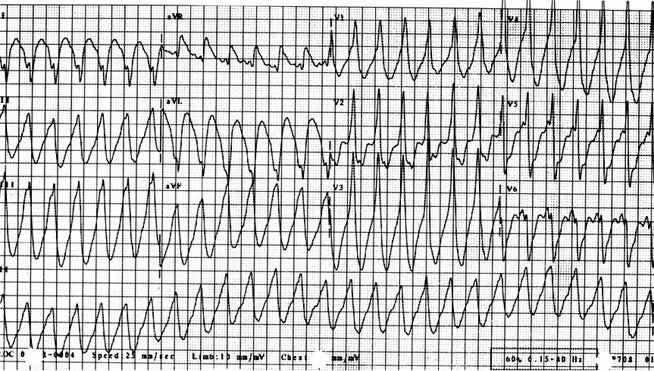
Некоторые исследования показали связь субклинического тиреотоксикоза с ускоренными потерями костной ткани у женщин в постменопаузе и повышенной частотой предсердных аритмий, включая трепетание предсердий.
4. Перечислите три основные причины гипертиреоза.
1. Болезнь Грэйвса — аутоиммунная патология, при которой вырабатываются антитела, направленные против рецептора ТТГ, что ведет к постоянной стимуляции щитовидной железы к секреции тиреоидных гормонов. Часто сочетается с такой экстратиреоидной патологией, как офтальмопатия, претибиальная микседема и ти-реоидная акропахия.
2. Токсический многоузловой зоб (ТМУЗ) обычно возникает при наличии длительного многоузлового зоба, когда отдельные узлы начинают автономно функционировать. У пациентов с мягким или явным ТМУЗ также повышен риск развития йод-индуцированного тиреотосикоза (йод-Базедов эффект) после внутривенного введения контраста или лечения йод-содержащими препаратами, например, амиодароном.
3. Токсическая аденома или автономно функционирующие тиреоидные узлы (АФТУ) — доброкачественные опухоли, ведущие к избыточной активации ТТГ-рецептора или его аппарата сигнал-трансдукции. Эти опухоли часто приводят к субклиническому тиреотосикозу и имеют склонность к спонтанным кровоизлияниям. АФТУ должны быть более 3 см в диаметре, чтобы достигнуть достаточной секреторной способности для достижения явного гипертиреоза.
5. Назовите другие более редкие причины гипертиреоза?
К более редким причинам гипертиреоза относятся ТТГ-секретирующие аденомы гипофиза; стимуляция ТТГ-рецептора человеческим хорионическим гонадотропи-ном (ХГч) в крайне высоких концентрациях, наблюдаемых в случае хориокарцином у женщин или опухоли из зародышевых клеток у мужчин; struma ovarii (эктопическая продукция тиреоидных гормонов тератомами, содержащими ткань щитовидной железы); резистентность тиреоидных гормонов к ТТГ. Тиреоидит и введение избыточного количества экзогенных тиреоидных гормонов (ятрогенное, неумышленное или тайное) — причины тиреотосикоза, но не гипертиреоза (см. вопрос 1).
6. Какова клиническая картина тиреотосикоза?
Основные симптомы включают сердцебиение, дрожь, бессонницу, трудности в концентрации внимания, раздражительность или эмоциональную лабильность, потерю веса, непереносимость жары, одышку при нагрузке, усталость, частый стул, укорочение продолжительности менструаций, ломкость волос. В редких случаях пациенты наоборот набирают вес, преимущественно, вследствие полифагии, необходимой для покрытия ускоренного метаболизма.
7. Что такое апатичный (в русскоязычной литературе — марантическая форма тиреотосикоза — Прим. ред.) гипертиреоз?
У пациентов пожилого возраста могут отсутствовать типичные адренергические черты, и, наоборот, возникать депрессия и апатия, потеря веса, мерцательная аритмия и застойная сердечная недостаточность.
8. Опишите признаки тиреотосикоза при физикальном обследовании?
9. Какое влияние оказывает гиперпаратиреоз на глаза?
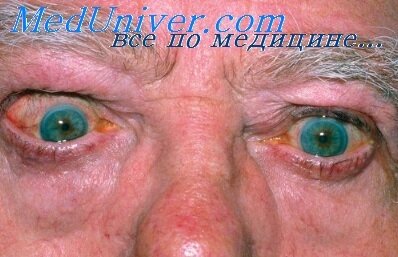
Ретракция век и «гневный» взгляд отмечается при разных причинах тиреотосикоза вследствие повышенного адренергического тонуса. Истинная офтальмопатия характерна только для болезни Грэйвса и возникает в ответ на перекрестное реагирование тиреоидных антител с антигенами на фибробластах, адипоцитах и миоцитах ретро-бульбарных отделов глаза. К наиболее частым проявлениям офтальмопатии относятся проптоз, диплопия и воспалительные изменения, такие, как конъюнктивальная инъекция и периорбитальный отек.
10. Какие лабораторные тесты подтверждают диагноз тиреотоксикоза?
Определение ТТГ при помощи методов второй или третьей генерации- наиболее чувствительный тест для выявления тиреотосикоза. Так как низкий ТТГ может также отмечаться при вторичном гипотиреозе, необходимо проводить определение свободного T4. При нормальном уровне T4 необходимо определение уровня T3 для исключения Т3 -тиреотосикоза. Прочие ассоциированные лабораторные изменения могут включать мягкую лейкопению, нормоцитарную анемию, увеличение печеночных трансаминаз и щелочной фосфатазы, мягкую гиперкальциемию и низкие показатели альбумина и холестерина.
11. В каких случаях для диагностики гипертиреоза проводят определение антитиреоидных антител?
Причина гипертиреоза обычно может быть выявлена при сборе анамнеза, физикаль-ном обследовании и радионуклидных исследованиях. Определение антител к рецептору ТТГ целесообразно проводить беременным с болезнью Грэйвса для выявления риска неонатальной тиреоидной дисфункции вследствие трансплацентарного переноса стимулирующих или блокирующих антител. Это также может быть рекомендовано эутиреоидным пациентам с подозрением на наличие эутиреоидной офталь-мопатии и пациентам с переменными периодами гипер- и гипотиреоза в связи с колебаниями уровней блокирующих и стимулирующих рецептор ТТГ антител.
12. В чем заключается разница между сцинтиграфией щитовидной железы и определением захвата йода?
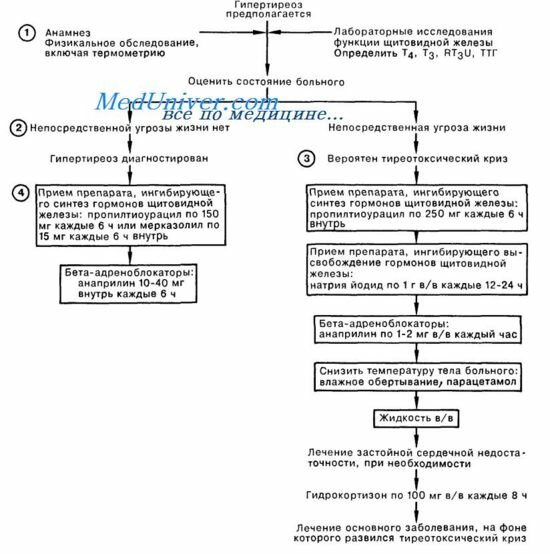
13. Как лечить гипертиреоз?
Три главных варианта лечения включают антитиреоидные препараты (АТП), как метимазол и пропилтиоурацил; радиоактивный йод (I-131); оперативное вмешательство. При отсутствии противопоказаний большинство пациентов должно получать бета-блокаторы для контроля числа сердечных сокращений и симптоматической терапии. Большинство тироидологов предпочитают назначение I-131 операции или длительному лечению АТП (В России отдают предпочтение консервативному лечению, при его неэффективности или тенденции к рецидивам заболевания — хирургическое лечение, и на третьем месте — лечение радиоактивным йодом. — Прим. ред.). Пациенткам, получающим лечение I-131, следует избегать беременности, а также они должны быть предупреждены, что пероральные контрацептивы могут не обеспечивать надежной защиты при гипертиреозе, в связи с повышенными уровнями половой гормон-связывающего глобулина и ускоренным выведением контрацептивов.
14. В каких случаях при гипертиреозе показано оперативное вмешательство?
Операция редко является методом выбора при гипертиреозе. Наиболее часто она проводится при наличии «холодного» узла на фоне болезни Грэйвса, при противопоказании к лечению I-131, как в случае беременности, или пациентам с очень большими размерами зоба. Перед проведением оперативного вмешательства пациенты должны достичь эутиреойдного состояния для того, чтобы снизить риск аритмий при вводном наркозе и-риск послеоперационного тиреотосического криза.
15. Применяются ли другие виды воздействия для снижения уровней тирео-идных гормонов?
Да. Неорганический йод быстро снижает синтез и высвобождение T4 и T3 — Подавление синтеза тиреоидных гормонов йодом известно, как эффект Wolff-Chaikoff. Однако поскольку через 10-14 дней обычно возникает «ускользание» от этого эффекта, препарат применяется только для быстрой подготовки к оперативному вмешательству или как дополнительная мера при лечении тиреотосического криза. Обычные дозы раствора Люголя составляют 3-5 капель 3 раза в день или разведенного раствора йодида калия по 1 капле 3 раза в день. Было показано, что иподат, пероральное радиографическое контрастное вещество, ингибирует T4 -5″-деиодиназную активность, тем самым снижая уровни T3 и T4. Обычные дозы иподата составляют 1 г в день. К другим препаратам, редко применяемым для лечения гипертиреоза, относятся литий, уменьшающий высвобождение тиреоидных гормонов и перхлорат калия, ин-гибирующий захват йода щитовидной железой.
16. Какие препараты блокируют конверсию Т4 в T3 ?
Пропилтиоурацил, пропранолол, глюкокортикоиды, иподат и амиодарон ингибиру-ют периферическую конверсию T4 в T3
17. Насколько эффективны АТП?
Девяносто процентов пациентов, получающих АТП, достигают эутиреойдного состояния без значительных побочных эффектов. Около половины пациентов достигают ремиссии после полного курса лечения в течение 12-18 месяцев. Однако только у 30% поддерживается длительная ремиссия; как показывает опыт, рецидив возникает обычно в первые два года после отмены препаратов. Обычные стартовые дозы ме-тимазола составляют 30 мг/день или пропилтиоурацила 100 мг 3 раза в день.
18. Какие побочные эффекты отмечаются при лечении АТП?
1. Агранулоцитоз — редкое, но угрожающее жизни осложнение АТП-терапии, встречается приблизительно в одном случае на 200-500 человек. Пациенты должны быть предупреждены о немедленном обращении в случае лихорадки, язвах во рту и мелких инфекциях, не проходящих в скором времени.
2. Гепатотоксичное действие, ведущее к фульминантному гепатиту с некрозом, при терапии пропилтиоурацилом и холестатическая желтуха при терапии метима-золом. Пациенты должы сообщать о появлении болей в правом подреберье, отсутствии аппетита, тошноте и зуде.
3. Кожная сыпь, от ограниченной эритемы до эксфолиативного дерматита. Реакция на один препарат не устраняется при смене на другой, хотя перекрестная чувствительность встречается приблизительно в 50% случаев.
19. Какие лабораторные показатели необходимо контролировать у пациентов, получающих АТП?
Необходимо исследовать уровни тиреоидных гормонов, когда следует снижать начальные высокие дозы АТП до поддерживающих (как правило, 25-50% начальной). ТТГ может оставаться подавленным в течение нескольких месяцев; в э^ой ситуации большее значение для оценки тиреоидного статуса имеет определение свободного T4. Контроль печеночных ферментов и общий анализ крови с формулой должны проводиться каждые 1-3 месяца. Так как повышение содержания трансами-наз и мягкая гранулоцитопения встречаются и при нелеченной болезни Грэйвса, важно проверять эти параметры до начала терапии АТП. Многие случаи агрануло-цитоза возникают без предшествующей гранулоцитопении; таким образом, высокий риск существует, даже если недавние анализы были нормальными. (В России на начальных этапах лечения при дозе метизола 20-30 мг общий анализ крови с формулой контролируют каждые 10 дней. — Прим. ред.)
20. Как действует радиоактивный йод?
Клетки щитовидной железы захватывают и концентрируют йод и используют его для синтеза тиреоидных гормонов. Органификация I-131 происходит таким же образом, что и природного йода. Так как I-131 образует местно деструктивные бета-частицы, повреждение и гибель клеток отмечаются в течение нескольких месяцев после лечения. Дозы I-131 должны быть достаточно высокими, вызывающими перманентный гипотиреоз для снижения частоты рецидивов. Обычные дозы при болезни Грэйвса составляют 8-15 мКи; при ТМУЗ применяются более высокие дозы- 25-30 мКи. Такие дозы являются эффективными у 90-95% пациентов.
21. В каких случаях показано назначение АТП перед лечением I-131?
У пожилых пациентов и пациентов с системными заболеваниями часто проводится подготовка АТП в целях снижения синтеза тиреоидных гормонов щитовидной железой, тем самым снижая риск I-131-индуцированного тиреотосического криза. Подготовка АТП также применяется при выраженном тиреотосикозе, невозможности постоянного лечения или риске беременности. Подготовка может снижать показатель успешности лечения радиоактивным йодом, ингибируя органификацию I-131. При использовании для подготовки АТП, они должны быть отменены за 4-7 дней до применения I-131.
22. Как долго после лечения I-131 следует избегать беременности или кормления грудью?



В конце2015 года вдруг произошло два срыва ритма, определили аритмию . Биопсия щитовидки и в феврале 2016 года папиллярный рак , операция в Пермском онкологическом центре грамотным хирургом. Пила L тироксин доза 125 мг, все было хорошо докончат 2017 года, а затем снова и часто начались приступы аритмии. Снизили дозу Тироксинах до 100, а затем и до 75 мг, аритмия прекратилась, но ТТГ 6,0 как это связано и можно ли мне постоянно принимать 75 мг тироксина? Ответьте, пожалуйста. Заранее благодарна Валентина Пермский край Г Соликамск