Когда не нужно снижать артериальное давление
 Очень важный вопрос, до какого уровня надо снижать давление. Если у больного АД выше 140/90 мм рт.ст. то резко повышается частота таких осложнений, как инсульт и инфаркт миокарда. В США классификационной характеристикой нормального давления считается 130/80 мм рт.ст. выше — уже отклонение.
Очень важный вопрос, до какого уровня надо снижать давление. Если у больного АД выше 140/90 мм рт.ст. то резко повышается частота таких осложнений, как инсульт и инфаркт миокарда. В США классификационной характеристикой нормального давления считается 130/80 мм рт.ст. выше — уже отклонение.
Артериальное давление не образуется каким-то образом, а целенаправленно поддерживается организмом на определенной величине. На поддержание давление организм расходует ресурсы, причем, чем выше артериальное давление, тем больше их требуется. Спрашивается, зачем организму повышение артериального давления?
Вспомним, что даже у совершенно здорового человека при интенсивной физической нагрузке систолическое (верхнее) артериальное давление увеличивается со 110 мм.рт.ст. до 180 мм.рт.ст. и более. Такое повышение необходимо почкам, на которые падает нагрузка по переработке продуктов мышечной активности. При увеличении систолического давления функция почек возрастает. То есть одна из причин роста артериального давления – недостаточность функции почек при нормальном давлении для данной мышечной активности. Также при стрессе фоновая мышечная активность (мышечный тонус) превышает норму в 2 раза.
Даже если нет стресса, нет физической активности в обычном понимании, но есть проблемы с позвоночником, для компенсации которого организм нарастил мышечный корсет и держит его в тонусе – вот еще одна причина роста артериального давления. С возрастом количество здоровых функциональных клеток почек уменьшается и это тоже является причиной роста систолического артериального давления.
То есть в хроническом увеличении систолического артериального давления решающую роль играет недостаточность функции почки при нормальном давлении. Ее становится достаточной только при повышенном давлении.
Если мы искусственно будем сбивать артериальное давление, то в организме начнут копиться проблемы и возникнет риск других заболеваний. В тоже время длительное существование артериальной гипертензии приводит к развитию осложнений. Они выражаются в утолщении стенок сосудов, гипертрофии желудочков сердца, атеросклерозе сосудов. Весь этот комплекс осложнений называется гипертонической болезнью. Боясь инфаркта или инсульта, иногда чрезмерно снижают артериальное давление. Это неправильно.
Критерием оптимума является наилучшее самочувствие и работоспособность. Кроме того, сердце не формирует верхнее давление. Его обеспечивает аорта. Высокое верхнее давление не является нагрузкой для сердца. Перед каждым сердечным выбросом аорта расслабляется и сердце без труда выбрасывает кровь в аорту. Клапан в аорте закрывается и аорта начинает развивать давление в сосудах. Аорта мощнее сердца и приспособлена для создания давления.
Сердце принципиально не может одновременно развить в сосудах малого круга кровообращения 60 мм.рт. ст. а в артериях большого круга 120-180 мм.рт.ст. Сердцу приходится преодолевать лишь нижнее остаточное давление в аорте и вот оно и является важным для сердца. Лучше если оно будет 70 мм.рт.ст. потому что уже 90 мм.рт.ст. значимо нагружают сердце. Повышение именно диастолического давления увеличивает риск инфаркта миокарда.
Хронически повышенное артериальное давление это плохо, но и плохо, если его чрезмерно сбивать.
Более правильное решение – улучшить функцию почек и тогда ,через какое то время организм сам понизит артериальное давление. Имеются научные разработки позволяющие добиться улучшения функции почек с помощью виброакустических аппаратов.
Разработан также уникальный и очень эффективный метод лечения гипертонии, позволяющий без операции и наркоза изменить направление кровотока и снизить количество гормонов, провоцирующих подскок артериального давления и сосудистый спазм.
Суть уникального метода заключается в безболезненной пункции бедренной вены, во время которой под контролем рентгена в центральные вены надпочечников вводятся миниатюрные спирали, покрытые тефлоном. Благодаря такой манипуляции в надпочечниках изменяется кровоток, происходит сброс избыточно вырабатываемого альдостерона и других стрессовых гормонов в печень, где они и разрушаются и избавляют гипертоника от страданий на долгие годы.
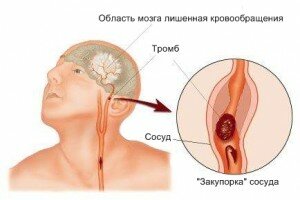
Артериальное давление при инсульте
Коррекция артериального давления в остром периоде инсульта
Кузнецов А.Н. Национальный медико-хирургический центр имени Н.И.Пирогова, Москва
Доказано, что артериальная гипертензия — это один из наиболее значимых факторов риска развития инсульта, поэтому антигипертензивная терапия является неотъемлемой частью профилактики инсульта. В нескольких рандомизированных контролируемых исследованиях доказано, что использование гипотензивных препаратов у пациентов с артериальной гипертензией достоверно снижает риск развития инсульта. Также хорошо известно, что у большинства пациентов в остром периоде инсульта регистрируется повышенное артериальное давление. По данным IST (International Stroke Trial) [1] и CAST (Chinese Acute Stroke Trial) [2] 82% и 75% пациентов, соответственно, имеют систолическое АД >140 мм Hg в течение 48 часов после начала инсульта, а 28% и 25% пациентов имеют систолическое АД >180 мм Hg. С одной стороны, повышение артериального давления в остром периоде инсульта можно рассматривать как компенсаторную реакцию, направленную на улучшение кровоснабжения зоны «ишемической полутени» либо посредством усиления коллатерального кровотока, либо продвижения обтурирующих масс в более дистальные отделы артериального русла. Известно, что цереброваскулярная реактивность нарушается немедленно после начала инсульта и церебральный кровоток становится пассивно зависимым от уровня системного АД [3, 4]. Редукция церебрального кровотока может неблагоприятно влиять на жизнеспособность зоны «ишемической полутени» [5]. Артериальное давление, как правило, спонтанно снижается в течение первых нескольких дней после инсульта [6, 7, 8, 9]. С другой стороны, артериальная гипертензия в остром периоде инсульта повышает риск повторного события. По данным IST [10] при систолическом АД >150 мм Hg в первые 48 часов инсульта каждые 10 мм Hg повышения ассоциируются с повышением риска раннего (в первые 2 недели) повторного инсульта на 4,2%. Кроме того, повышенное артериальное давление может являться причиной геморрагической трансформации ишемического инфаркта, увеличения объема церебральной геморрагии, а также причиной развития других церебральных (отек мозга) и экстрацеребральных осложнений инсульта (острый инфаркт миокарда и другие) [11]. Следовательно, имеются аргументы как в пользу коррекции артериального давления в остром периоде инсульта, так и против нее. По данным UK Stroke Association [12] 6% врачей начинают антигипертензивную терапию немедленно после поступления пациента, 21% — откладывают начало такой терапии на несколько часов, а остальные — на несколько дней или недель. В США 57% пациентов получают антигипертензивную терапию после поступления (у 54,5% — теми же препаратами, что и до поступления; у 45,5% — новыми) [13]. Данные исследований показывают, что как высокий, так и низкий уровень АД в остром периоде инсульта ассоциируется с плохим кратковременным прогнозом. Другие исследования продемонстрировали связь между повышением отдаленной летальности и как высоким, так и низким уровнем АД в остром периоде инсульта, хотя ряд исследователей не обнаружили такой связи [14, 15, 16, 17]. Противоречивые данные проведенных исследований обусловлены, в частности, тем, что АД по-разному измерялось разными исследователями. Наиболее информативным является 24-часовой мониторинг, однако врач не может ждать 24 часа, чтобы определиться с необходимостью начала антигипертензивной терапии [11]. Также существует мнение, что более значительное повышение АД является лишь маркером более тяжелого инсульта, а не непосредственной причиной плохого исхода [17]. По данным IST, а также ряда других исследований имеется U-образная связь между уровнем систолического АД в первые 48 часов инсульта и кратковременным (смертность в первые 14 дней), а также отдаленным (смертность и инвалидизация через 6 месяцев) исходом; наименьший риск корреспондировал с систолическим АД 150 мм Hg [10, 14]. Таким образом, актуальным является поиск оптимального диапазона артериального давления в остром периоде инсульта. Однако, важен не только уровень АД в остром периоде инсульта, но и вариабельность АД. Прогноз ухудшается с повышением уровня среднего АД на каждые 10 мм Hg, а также с повышением вариабельности среднего АД на каждый 1 мм Hg [14, 17]. Не существует также окончательного мнения, насколько быстро можно снижать повышенное АД. Показано, что снижение систолического и диастолического АД более чем на 20 мм Hg в сутки ассоциируется с ухудшением в неврологическом статусе, увеличением объема инфаркта и худшим исходом через 3 месяца после дебюта инсульта [14]. С особой осторожностью следует снижать АД у пациентов с длительным анамнезом артериальной гипертензии, а также с наличием стено-окклюзирующих поражений церебральных артерий, поскольку у этих пациентов кривая ауторегуляции смещена в сторону более высоких уровней АД [19, 20]. Попытки систематизированного анализа влияния различных вариантов антигипертензивной терапии в остром периоде инсульта на его исход пока не увенчались успехом. В исследовании BASC (Blood Pressure in Acute Stroke Collaboration) анализируются данные, полученные в 65 исследованиях (11500 пациентов). Имеется недостаточно данных, чтобы оценить влияние различных антигипертензивных препаратов (антагонисты кальция, бета-блокаторы, ингибиторы ангиотензин-превращающего фермента и ряд других препаратов) на исход инсульта. В настоящее время рекомендации по коррекции АД в остром периоде инсульта являются результатом консенсуса ведущих специалистов по лечению инсульта. Согласно рекомендациям European Stroke Initiative (2003) [21] в клинической практике следует придерживаться следующих подходов:
- Рутинное снижение артериального давления не рекомендуется, за исключением случаев чрезвычайно высоких значений (>200-220 мм Hg систолического артериального давления или 120 мм Hg диастолического артериального давления для ишемического инсульта, >180/105 для геморрагического инсульта), подтвержденных повторными измерениями.
- Неотложная антигипертензивная терапия при более умеренной гипертензии рекомендуется в случае инсульта и сердечной недостаточности, аортальной диссекции, острого инфаркта миокарда, острой почечной недостаточности, тромболизиса или внутривенного введения heparin, но её следует применять с осторожностью.
- Рекомендуемое целевое артериальное давление у пациентов:
- с гипертензией в анамнезе: 180/100-105 мм Hg;
- без гипертензии в анамнезе: 160-180/90-100 мм Hg;
- при тромболизе избегать систолического АД выше 180 мм Hg.
Какие препараты в настоящее время рекомендуются к использованию для коррекции артериального давления в остром периоде инсульта? Ингибиторы ангиотензин-превращающего фермента сдвигают нижнюю границу кривой церебральной ауторегуляции, поэтому могут улучшать церебральный кровоток при низком перфузионном давлении. Captopril и perindopril изучались при остром инсульте. Эти препараты снижали АД эффективнее, чем плацебо, и не вызывали повышения ранней и отдаленной смертности и инвалидизации, хотя исследования были небольшими. Perindopril не оказывал негативного влияния на церебральный кровоток, даже при наличии значимого каротидного атеросклероза [22, 23, 24, 25]. В качестве препаратов выбора также рекомендуют labetalol (кроме пациентов с астмой, сердечной недостаточностью, тяжелыми нарушениями проводимости и брадикардией) или urapidil внутривенно, clonidine внутривенно или подкожно, а также dihydralazine внутривенно в сочетании с metoprolol. При высоком диастолическом АД (>=140 мм Hg) целесообразно внутривенное использование sodium nitroprusside или nitroglycerin, несмотря на возможные серьезные побочные эффекты, такие как рефлекторная тахикардия и ишемия коронарных артерий [21]. Использования nifedipine сублингвально следут избегать из-за риска резкого уменьшения артериального давления, возможного ишемического синдрома обкрадывания и гипертензии овершута. Исследование INWEST (Intravenous Nimodipine West European Stroke Trial) показало, что пациенты, получавшие препарат в целях нейропротекции при инсульте, имели худший клинический исход по сравнению с получавшими плацебо вследствие падения АД [26]. В настоящее время проводится целый ряд рандомизированных клинических исследований, направленных на изучение влияния уровня АД, а также его коррекции, в остром периоде инсульта на исход заболевания, а также поиск оптимальных лекарственных препаратов для проведения такой коррекции [27]. Наиболее активно изучаются блокаторы ангиотензиновых рецепторов. В недавно завершенном исследовании ACCESS (Acute Candesartan Cilexetil Therapy in Stroke Survivors) оценивали блокатор ангиотензиновых рецепторов candesartan у пациентов с острым инсультом и гипертензией >180/105 мм Hg с ранним (<72 часов) и поздним (>7 дней) началом терапии. Показано, что пациенты, получавшие препарат имели более низкую 12-дневную летальность и меньшую частоту сосудистых событий, чем пациенты, получавшие плацебо, однако не обнаружено различий в исходе спустя 3 месяца после дебюта инсульта [28]. В исследовании SCAST (Scandinavian Candesartan Acute Stroke Trial) продолжается изучение влияния назначения препарата candesartan (начало терапии в первые 30 часов инсульта) на риск смерти, сосудистых событий и выраженной инвалидизации через 6 месяцев после дебюта инсульта. Целью исследования CHHIPS (Controlling Hypertension and Hypotension Immediately Post-Stroke Trial) является поиск уровня АД, к которому следует стремиться в остром периоде инсульта. В качестве антигипертензивных средств используются labetalol и lisinopril. Исследование COSSACS (Continue Or Stop post-Stroke Antihypertensives Collaborative Study) должно ответить на вопрос, следует продолжить или прекратить антигипертензивную терапию при развитии инсульта. Низкое или нормально-низкое артериальное давление в начале инсульта бывает нечасто и может быть следствием обширного инфаркта, сердечной недостаточности, ишемии миокарда или сепсиса. По данным IST и CAST 18% и 25% пациентов, соответственно имеют систолическое АД <=140 мм Hg в течение 48 часов после начала инсульта. Артериальное давление может быть повышенно посредством адекватной регидратации пациента с помощью кристаллоидных растворов (физраствора) или, иногда, коллоидных растворов. Низкий сердечный выброс может потребовать инотропной поддержки [1, 2, 10]. Таким образом, проблему коррекции АД в остром периоде инсульта нельзя считать до конца решенной. Соответствующие рекомендации для клинической практики базируются на результатах консенсуса специалистов. Требуются данные дополнительных крупных контролируемых рандомизированных исследований для выработки доказанных дифференцированных подходов к коррекции АД у пациентов с различными вариантами течения заболевания.
- International Stroke Trial Collaborative Group. The International Stroke Trial (IST): A randomised trial of aspirin, subcutaneous heparin, both, or neither among 19435 patients with acute ischaemic stroke // Lancet.- 1997.- Vol. 349.- P. 1569-1581.
- CAST (Chinese Acute Stroke Trial) Collaborative Group. CAST: Randomized placebo-controlled trial of early aspirin use in 20000 patients with acute ischaemic stroke // Lancet.- 1997.- Vol. 349.- P. 1641-1649.
- Hoedt-Rasmussen K. Skinhoj E. Paulson O. et al. Regional cerebral blood flow in acute apoplexy: The luxury perfusion syndrome of brain tissue // Arch. Neurol.- 1967.- Vol. 17.- P. 271-281.
- Dawson S.L. Blake M.J. Panerai R.B. Potter J.F. Dynamic but not static cerebral autoregulation is impaired in acute ischaemic stroke // Cerebrovasc. Dis.- 2000.- Vol. 10.- P. 126-132.
- Eames P.J. Blake M.J. Dawson S.L. et al. Dynamic cerebral autoregulation and beat to beat blood pressure control are impaired in acute ischaemic stroke // J. Neurol. Neurosurg. Psychiatry.- 2002.- Vol. 72.- P. 467-472.
- Wallace J.D. Levy L.L. Blood pressure after stroke // J. Am. Med. Assoc.-1981.- Vol. 246.- P. 2177-2180.
- Britton M. Carlsson A. De Faire U. Blood pressure course in patients with acute stroke and matched controls // Stroke.- 1986.- Vol. 17.- P. 861-864.
- Jansen P.A.F. Schulte B.P.M. Poels E.F.J. Gribnau F.W.J. Course of blood pressure after cerebral infarction and transient ischemic attack // Clin. Neurol. Neurosurg.- 1987.- Vol. 89.- P. 243-246.
- Harper G. Castleden C.M. Potter J.F. Factors affecting changes in blood pressure after acute stroke // Stroke.- 1994.- Vol. 25.- P. 1726-1729.
- Leonardi-Bee J. Bath P.M.W. Phillips S.J. Sandercock P.A.G. for the IST Collaborative Group. Blood pressure and clinical outcomes in the International Stroke Trial // Stroke.- 2002.- Vol. 33.- P. 1315-1320.
- Robinson T.G. Potter J.F. Blood pressure in acute stroke // Age and Ageing.- 2004.- Vol. 33.- P. 6-12.
- Lindley R.I. Amayo E.O. Marshall J. et al. Acute stroke treatment in UK hospitals: The Stroke Association survey of consultant opinion // J. Royal College Physicians London.- 1995.- Vol. 29.- P. 479-484.
- Boiser J.C. Lichtman J. Cerese J. Brass L.M. Treatment of hypertension in acute ischemic stroke: The University Health Consortium Benchmarking Project // Stroke.- 1998.- Vol. 29.- P. 305.
- Castillo J. Leira R. Garcia M.M. et al. Blood pressure decrease during the acute phase of ischemic stroke is associated with brain injury and poor stroke outcome // Stroke.- 2004.- Vol. 35.- P. 520-527.
- Sprigg N. Gray L.J. Bath P.M.W. et al. Relationship between outcome and baseline blood pressure and other haemodynamic measures in acute ischaemic stroke: Data from the TAIST trial // J. Hypertens.- 2006.- Vol. 24.- P. 1413-1417.
- Abboud H. Labreuche J. Plouin F. Amarenco P. High blood pressure in early acute stroke: A sign of a poor outcome? // J. Hypertens.- 2006.- Vol. 24.- P. 381-386.
- Wityk R.J. Lewin J.J. Blood pressure management during acute ischaemic stroke // Expert Opin. Pharmacother.- 2006.- Vol. 7.- P. 247-258.
- Dawson S.L. Manktelow B.N. Robinson T.G. et al. Which parameters of beat-to-beat blood pressure and variability best predict early outcome following acute ischaemic stroke? // Stroke.- 2000.- Vol. 31.- P. 463-468.
- Strandgaard S. Olesen J. Skinhoj E. Lassen N.A. Autoregulation of brain circulation in severe arterial hypertension // Br. Med. J.- 1973.- Vol. 1.- P. 507-510.
- Toyoda K. Okada Y. Jinnouchi J. et al. High blood pressure in acute ischemic stroke and underlying disorders // Cerebrovasc. Dis.- 2006.- Vol. 22.- P. 355-361.
- The European Stroke Initiative Executive Committee and the EUSI Writing Committee. European Stroke Initiative recommendations for stroke management: Update 2003 // Cerebrovasc. Dis.- 2003.- Vol. 16.- P. 311-337.
- Waldemar G, Vorstrup S, Andersen AR, Pedersen H, Paulson OB. Angiotensin-converting enzyme inhibition and regional cerebral blood flow in acute stroke. Journal of Cardiovascular Pharmacology 1989; 14: 722-729.
- Lisk DR, Grotta JC, Lamki LM, Tran HD, Taylor JO, Molony DA, Barron BJ. Should hypertension be treated after acute stroke? A randomized controlled trial using single photon emission computed tomography. Archives of Neurology 1993; 50: 855-862.
- Dyker AG, Grosset DG, Lees K. Perindopril reduces blood pressure but no cerebral blood flow in patients with recent cerebral ischemic stroke. Stroke 1997; 28: 580-583.
- Walters MR, Dyker AG, Lees KR. The effect of perindopril on cerebral and renal perfusion in stroke patients with carotid disease. Cerebrovascular Diseases 2000; 10(Supplement 2): 75.
- Ahmed N. Nasman P. Wahlgren N.G. Effect of intravenous nimodipine on blood pressure and outcome after acute stroke // Stroke.- 2000.- Vol. 31.- P. 1250-1255.
- Chalmers J. Blood pressure and stroke: A continuing debate // J. Hypertens.- 2006.- Vol. 24.- P. 1249-1251.
- Schrader J. Luders S. Kulschewski A. et al. The ACCESS study: Evaluation of Acute Candesartan Cilexetil Therapy in Stroke Survivors // Stroke.- 2003.- Vol. 34.- P. 1699-1703.

Артериальное давление при заболевании инсультом
 Инсульт считается достаточно серьезным и опасным состоянием для жизни и здоровья пострадавшего человека, и врачебные действия в остром периоде болезни направлены именно на минимизацию негативных последствий, вызванных им. Осложнения и последствия инсульта часто приводят к потере речи или памяти, параличам и парезам, и даже рецидивам. Высокое артериальное давление в более чем восьмидесяти процентах случаев вызывает возникновение геморрагической формы заболевания, а артериальная гипертензия третьей степени с двумя и более рисками приводит к ишемической форме.
Инсульт считается достаточно серьезным и опасным состоянием для жизни и здоровья пострадавшего человека, и врачебные действия в остром периоде болезни направлены именно на минимизацию негативных последствий, вызванных им. Осложнения и последствия инсульта часто приводят к потере речи или памяти, параличам и парезам, и даже рецидивам. Высокое артериальное давление в более чем восьмидесяти процентах случаев вызывает возникновение геморрагической формы заболевания, а артериальная гипертензия третьей степени с двумя и более рисками приводит к ишемической форме.
Механизм возникновения
Развитие патологического процесса в сосудах, приводящего к недостаточному кровоснабжению головного мозга, вызывает отек и повышение давления. В поврежденных участках мозга развивается некроз, и продукты распада мертвых клеток поступают в кровь. При геморрагической форме болезни состояние больного ухудшается очень быстро вследствие сдавливания гематомой нервной ткани.
Ишемический инсульт развивается более медленно, но его последствия также достаточно печальны: нервные клетки умирают без питания, и тяжесть состояния больного после инсульта зависит от величины пораженного участка мозга. В обоих случаях заболевание чаще всего провоцирует артериальная гипертония, даже если показания тонометра не превышают ста шестидесяти миллиметров ртутного столба.
Артериальная гипертония – главный фактор риска в возникновении инсульта, причем под угрозой находятся также больные с неустойчивым артериальным давлением, и даже гипотоники. Стенки сосудов изнашиваются, истончаются, на них возникают микротрещины, образуются наросты и бляшки. Со временем эластичная ткань сосудов становится жесткой, очередной скачок давления приводит к отрыву бляшки и закупорке или к разрыву стенки.
Первые часы развития
В первые минуты и часы после начала патологического процесса артериальное давление должно быть выше нормы, и применять гипотензивные средства нецелесообразно, если показатели не превышают ста восьмидесяти миллиметров ртутного столба. Повышение давления после инсульта – это защитная, компенсаторная функция организма, при которой поддерживается мозговая перфузия. Даже при обширном поражении клеток мозга, существуют участки, клетки которых не погибают после инсульта, и способны возродиться к жизни. Ишемическая полутень – этим термином принято называть подобные области мозга. Именно повышенное артериальное давление в первые двенадцать часов способно сыграть положительную роль в минимизации области поражения мозга.
Низкие показатели артериального давления в первые двое суток после инсульта, напротив, являются неблагоприятным признаком течения болезни. У больных с показателями ниже ста шестидесяти миллиметров ртутного столба быстрее развивается патологический процесс, и прогноз дальнейшего течения болезни и периода восстановления после инсульта неблагоприятный. Низкое давление может быть результатом передозировки гипотензивных средств, если больной применяет свои, ранее назначенные ему лекарства от гипертонии.
Пониженное давление в большинстве случаев указывает на неспособность организма компенсировать полученные повреждения, особенно если в лекарственной терапии не применялись гипотензивные средства. Согласно статистическим данным, слишком низкое давление, как и слишком высокое, в первые двое суток с начала заболевания, приводят к смертельному исходу в большинстве случаев. Причем, важное значение имеют не конкретные цифры показаний тонометра, а их относительное повышение и понижение по сравнению с привычным для данного пациента уровнем АД.
Период восстановления
 Если высокое давление в начале болезни было желательно и необходимо организму, то в последующие несколько суток оно может быть провоцирующим фактором для рецидива инсульта. По данным исследований, величина показателей более ста восьмидесяти миллиметров ртутного столба у больных геморрагическим инсультом на пятые сутки, в шестидесяти четырех процентах случаев приводит к повторному кровотечению. Следовательно, после острого периода болезни давление следует снижать, применяя максимально мягкие гипотензивные средства.
Если высокое давление в начале болезни было желательно и необходимо организму, то в последующие несколько суток оно может быть провоцирующим фактором для рецидива инсульта. По данным исследований, величина показателей более ста восьмидесяти миллиметров ртутного столба у больных геморрагическим инсультом на пятые сутки, в шестидесяти четырех процентах случаев приводит к повторному кровотечению. Следовательно, после острого периода болезни давление следует снижать, применяя максимально мягкие гипотензивные средства.
Испанские исследователи выяснили, что показатели безопасного артериального давления в восстановительный период не должны превышать ста пятидесяти миллиметров ртутного столба. В этом случае восстановительный период протекает более гладко, осложнений и рецидивов удается избежать, прогноз благоприятный. Пониженное давление в это время не опасно для жизни, особенно если пациент страдает вегетососудистой дистонией по гипотоническому типу.
Напротив, устойчивое повышение артериального давления в восстановительном периоде после инсульта. опасно для жизни пациента, и указывает на неблагоприятное течение болезни. Замедленная нормализация систолического артериального давления является первым признаком неблагоприятного исхода, что особенно заметно у пожилых пациентов. В этом случае велик риск рецидива болезни, особенно в ближайшие девяноста дней после приступа, различных осложнений, замедляющих восстановление, и даже смертельных исходов.
Реабилитационный период
Жизнь пациента после инсульта не может оставаться прежней еще долгое время, так как наблюдаются различные осложнения: параличи, потеря речи и памяти, психологические проблемы. Пациенты жалуются на повышенную тревожность, боязнь остаться одним, страх смерти. Особенно важно в реабилитационный период самостоятельно вести постоянный мониторинг артериального давления, чтобы больной принять лекарственное средство, не дожидаясь прихода врача.
Чаще всего артериальное давление после перенесенного инсульта возвращается к норме уже через несколько недель, организм постепенно восстанавливается, и может случиться так, показания тонометра, равные ста пятидесяти миллиметров ртутного столба, будут нормой еще долгое время. Пациенты, перенесшие инсульт, обязательно должны наблюдаться у врача достаточно длительное время.