-
На повестке дня

Влияние артериальной гипертензии (АГ) на кардиоваскулярную заболеваемость и смертность является объектом пристального изучения во всем мире. АГ относится к проблемам, которые представляют собой фундаментальную основу для сердечно-сосудистого континуума, и обусловливает целый ряд причинно-следственных взаимосвязей, которые неблагоприятно сказываются на риске развития различных заболеваний и осложнений. АГ и ассоциированные с ней патологические нарушения тяжелым бременем ложатся на общество – как в силу высокой распространенности в популяции, так и из-за тяжелых последствий.
Эффективные и безопасные антигипертензивные препараты вошли в медицинскую практику в 1960-х гг. и продолжают активно разрабатываться и исследоваться по сей день. В настоящее время к применению рекомендован широкий спектр представителей пяти классов современных антигипертензивных средств, предназначенных для лечения АГ, профилактики ассоциированных с ней поражений органов-мишеней и сердечно-сосудистых осложнений, а также снижения риска смерти пациентов. Благодаря внедрению этих препаратов в рутинную практику лечения АГ в последние десятилетия во всем мире отмечается существенное улучшение контроля артериального давления (АД). Но параллельно с этим процессом происходили и другие – увеличение распространенности факторов риска развития АГ (избыточный вес, гиподинамия, неправильное питание, курение, постоянный и прогрессивный рост заболеваемости сахарным диабетом), а также «постарение» популяции и, соответственно, рост количества и продление жизни пожилых людей со свойственной им предрасположенностью к развитию АГ и обусловленных ею кардиоваскулярных проблем. Каким образом все эти разнонаправленные процессы влияют на глобальное бремя АГ в мире и его разных регионах?
Мы проанализировали ряд публикаций последних лет, касающихся основных эпидемиологических сведений о бремени АГ в разных регионах мира и в разных популяциях, и предлагаем обзор по озвученным в них данным вниманию наших читателей.
Влияние повышенного АД на сердечно-сосудистый риск
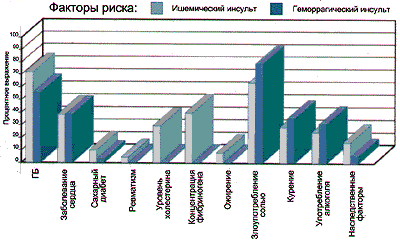
Масштабные эпидемиологические и клинические исследования неоднократно демонстрировали выраженное неблагоприятное влияние повышенного АД на риск кардиоваскулярных событий, в том числе смерти от сердечно-сосудистых причин (S. MacMahon et al. 1990; S. Lewington et al. 2002; C.M. Lawes et al. 2003). В частности, доказана прямая взаимосвязь между АГ и ростом заболеваемости инсультами и ишемической болезнью сердца (ИБС), как и смертности от этих заболеваний (рис. 1, 2). M. Ezzati et al. (2002) и C.M. Lawes et al. (2006) показали, что примерно две трети всех инсультов и половина всех случаев ИБС обусловлены АГ, и это становится причиной 7 млн смертей и 64 млн случаев инвалидизации ежегодно. Особенно сильная корреляция наблюдается между АГ и риском инсульта (как фатального, так и нефатального).
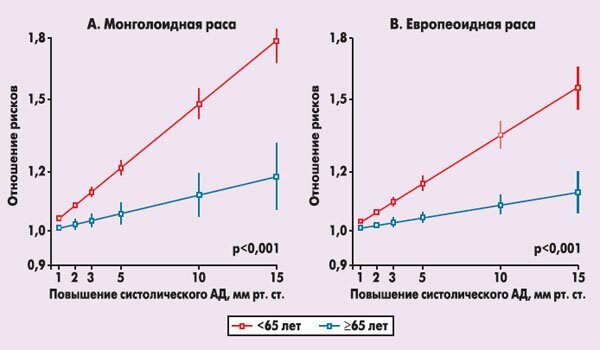
Рисунок 1. Корреляция между повышенным систолическим АД и риском фатального и нефатального инсульта по данным Asia Pacific Cohort Studies Collaboration (C.M. Lawes et al. 2006 [3], M. Woodward et al. 2006 [8])
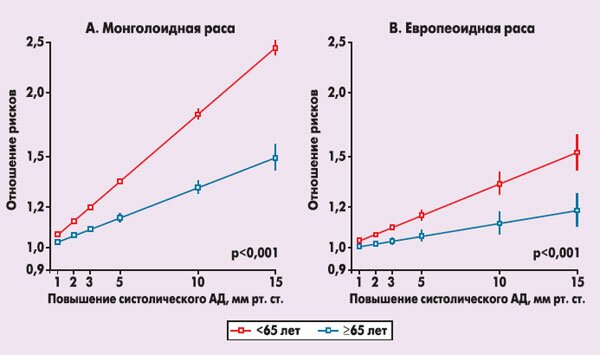
Рисунок 2. Корреляция между повышенным систолическим АД и риском фатальной и нефатальной ИБС по данным Asia Pacific Cohort Studies Collaboration (C.M. Lawes et al. 2006 [3], M. Woodward et al. 2006 [8])
Менее изучены взаимоотношения между АГ и риском не-кардиоваскулярных проблем, хотя и имеются определенные сведения о некоторой корреляции повышенного АД с рядом заболеваний, например, с дисфункцией почек, сахарным диабетом, а особенно – с сочетанной патологией, то есть с диабетической нефропатией. Эти корреляции взаимны, то есть не только повышенное АД способствует развитию этих заболеваний, но и они в свою очередь увеличивают риск АГ.
Необходимо отметить, что бремя АГ можно оценивать по-разному, в зависимости от того, какие уровни АД считать «безопасными», а какие – увеличивающими риск сердечно-сосудистых заболеваний. Хотя согласно официальным рекомендациям экспертов международных кардиологических сообществ целевые уровни АД для большей части популяции (без дополнительных осложняющих факторов, таких как сахарный диабет или почечная дисфункция) составляют <140/90 мм рт. ст. существует немало убедительных доказательных данных о том, что риск кардиоваскулярной патологии и смертность от нее заметно возрастают уже начиная с уровня систолического АД 115 мм рт. ст. (S. Lewington et al. 2002; C.M. Lawes et al. 2003; M. Woodward et al. 2005). Так, известен метаанализ S. Lewington et al. (2002), в котором по данным изучения 1 млн взрослых людей (12,7 млн пациенто-лет наблюдения) было показано, что у лиц 40-69 лет АД выше уровня 115/75 мм рт. ст. обусловливает значительное увеличение кардиоваскулярного риска: при повышении АД на каждые 20/10 мм рт. ст. сверх этих цифр риск смерти от инсульта возрастал более чем в 2 раза, от ИБС и других сердечно-сосудистых заболеваний – в 2 раза. Увеличение этого риска зависело от возраста – у лиц 80-89 лет оно было вдвое большим, чем у лиц 40-49 лет. В метаанализе C.M. Lawes et al. (2003) с общим количеством пациентов более 435 тыс. (>3 млн пациенто-лет наблюдения) снижение систолического АД как минимум до 115 мм рт. ст. ассоциировалось со значительным уменьшением риска основных кардиоваскулярных событий. В когортах пациентов <60, 60-69 и ≥70 лет риск инсульта снизился на 54, 36 и 25% соответственно, риск ИБС – на 46, 24 и 16% соответственно.
В 2008 г. были опубликованы данные Международного общества гипертензии (International Society of Hypertension), – анализ C.M. Lawes et al. (2008), в котором оценивалось бремя АГ в мире на 2001 г. [2]. Авторы подтвердили, что в популяции людей 30 лет и старше систолическое АД ≥115 мм рт. ст. ассоциировано с 7,6 млн случаев преждевременной смерти во всем мире (что составляет 13,5% от общего количества умерших) и 92 млн (6% от общего количества) утраченных лет здоровой жизни, или индекса DALY (disability-adjusted life years – комплексный показатель, который учитывает потери здоровой жизни в результате преждевременной смерти и утраты здоровых лет жизни по причине временной или постоянной нетрудоспособности). Кроме того, такие уровни АД были причастны к 54% всех инсультов, 47% всех случаев ИБС и 25% остальных сердечно-сосудистых заболеваний, при этом только половина из них была обусловлена явной АГ (оцениваемой по стандартным критериям – АД ≥140/90 мм рт. ст.), остальные случаи развивались в связи с немного повышенными уровнями АД, не достигающими пороговых уровней, – т.е. систолическое АД в рамках 115-139 мм рт. ст. Это еще раз подчеркивает значение нового понятия «прегипертензия», которое в последнее время начинает использоваться в клинической практике для определения огромной когорты здоровых лиц, нуждающихся в активной профилактике кардиоваскулярной патологии.
При этом не было обнаружено убедительных доказательств того, что АД ниже 115/75 мм рт. ст. неблагоприятно влияет на сердечно-сосудистый риск. Если принять эти цифры в качестве пороговых для отсчета повышенного риска сердечно-сосудистых заболеваний, то становится очевидным, что как в развитых, так и в развивающихся странах мира большая часть населения находится в зоне более или менее высокого риска в связи с неоптимальными уровнями АД, и этот риск можно существенно снизить только за счет антигипертензивной терапии.
АГ у женщин и мужчин
Согласно анализу C.M. Lawes et al. (2006) обнаружилось, что в среднем АД немного ниже среди популяции взрослых женщин, чем среди популяции взрослых мужчин (114-164 мм рт. ст. vs 117-153 мм рт. ст. для систолического АД). Однако если оценить уровни АД у лиц разного возраста, оказывается, что у женщин 30-44 лет АД в среднем ниже, чем у мужчин той же возрастной группы, но после наступления климакса АД у женщин достаточно быстро и значительно увеличивается, и в возрасте ≥60 лет оно в среднем уже выше у женщин, чем у мужчин [3].
Интересно отметить, что согласно спрогнозированной распространенности АГ в ближайшие годы соотношение между заболеваемостью АГ у мужчин и женщин должно впервые измениться в пользу женщин. По данным P.M. Kearney et al. (2005) в мире в 2000 г. АД ≥140/90 мм рт. ст. было примерно у 26,6% мужчин и 26,1% женщин, в то время как к 2025 г. ожидаемое количество лиц с АД выше целевого уровня составит 29,0% среди мужчин и 29,5% среди женщин [7].
АГ в разных странах мира
Прежде всего, следует отметить, что и распространенность АГ и связанных с ней заболеваний, и применение современных антигипертензивных препаратов существенно отличаются в развитых странах мира (США, Канаде, Австралии, странах Европы) и в странах с низким уровнем дохода на душу населения. В то время как в развитых странах в последние годы отмечается заметный прогресс в лечении и профилактике АГ, инсультов, инфарктов и других кардиоваскулярных заболеваний, ситуация в развивающихся государствах остается неблагоприятной, а зачастую даже ухудшается. Наряду с «постарением» популяции, наблюдающейся во всем мире, в развивающихся странах также постоянно и очень интенсивно возрастает актуальность таких проблем, как курение, ожирение, сахарный диабет (и все эти факторы риска, к сожалению, все более актуализируются еще в детском и подростковом возрасте, что постоянно «омолаживает» когорту лиц с кардиоваскулярными проблемами), при этом как немедикаментозные методы лечения и профилактики сердечно-сосудистой патологии, так и фармакотерапия оставляют желать лучшего. Кроме того, в этих странах, как правило, просто не собирается адекватная статистика по эпидемиологии сердечно-сосудистых заболеваний, не изучаются имеющиеся тенденции и не поднимается вопрос о необходимости активных мероприятий по этому поводу со стороны службы здравоохранения и общества в целом.
Интересно, что АГ и ассоциированные с ней проблемы вносят значительный вклад в заболеваемость и смертность даже в тех странах, которые традиционно являются средоточием других тяжелых проблем, обусловливающих раннюю смерть значительной части населения, – многолетних войн, голода, изнуряющих эпидемий инфекционных болезней, в том числе ВИЧ/СПИДа. Например, в некоторых регионах Африки, несмотря на массу других болезней, не актуальных для развитых стран мира, ведущей причиной смерти среди взрослых остаются церебральные геморрагические осложнения (L.H. Opie, Y.K. Seedat, 2005). Несмотря на то что практически в любой точке земного шара доступны современные антигипертензивные препараты, в том числе очень дешевые генерики, которые позволяют снизить стоимость лечения АГ менее чем до 1 цента в день на человека, адекватная терапия АГ назначается очень небольшому количеству больных, не говоря уже о том, что выявляемость АГ крайне неудовлетворительная. В итоге в начале XXI века для значительной части человечества контроль АГ остается примерно на тех же позициях, что и в 1950-х гг. до появления первых из рекомендованных в настоящее время базисных антигипертензивных средств – β-блокаторов и диуретиков.
В целом страны с низким уровнем экономического развития несут не менее двух третей глобального бремени АГ, то есть ассоциированных с ней сердечно-сосудистой заболеваемости и смертности. По данным одного из последних исследований по этой проблеме – уже упомянутого анализа Международного общества гипертензии (C.M. Lawes et al. 2008) – более 80% бремени АГ, оцененного в этом исследовании, приходились на страны с низким и умеренным уровнями доходов на душу населения [2].
Чем более бедной является страна, тем больше случаев АГ и обусловленных ею проблем регистрируется у более молодых пациентов (40-59 лет), в то время как в развитых странах отмечается более традиционный паттерн заболеваемости АГ и другими кардиоваскулярными заболеваниями – с превалированием пожилых пациентов (60-70 лет и старше). Например, в Индии в возрасте до 70 лет происходит около 52% всех смертей по кардиоваскулярным причинам, в то время как в развитых странах мира этот показатель не превышает 23%, все остальные случаи смерти вследствие сердечно-сосудистых заболеваний имеют место в возрасте 70 лет и старше (из отчета ВОЗ за 2002 г. [9]). По данным Международного общества гипертензии (C.M. Lawes et al. 2008) около 56% DALY, обусловленных повышенным АД, в странах с низким и умеренным доходом на душу населения было зарегистрировано в популяции лиц 45-69 лет, в то время как в развитых странах мира на людей этого возраста приходилось не более 39% от общего количества DALY [2].
Если говорить об абсолютных цифрах, то в наибольшей степени от АГ и ее последствий страдают Индия и Китай (в связи с большим количеством населения), при этом в Индии более выражена корреляция между АГ и ИБС, в Китае – между АГ и инсультом.
A. Rodgers et al. (2000) оценили величину бремени АГ в странах Восточной Азии и обнаружили, что в этой популяции уровни диастолического АД ≥80 мм рт. ст. ассоциированы с 57% всех случаев смерти от инсульта и около 24% всех случаев смерти от ИБС [1]. Авторы подсчитали, какое влияние может оказать внедрение в этом регионе двух разных стратегий лечения АГ – ориентированной на охват всей популяции (цель – снижение в популяции среднего диастолического АД на 2%) и ориентированной на достижение рекомендованных целевых уровней АД (диастолическое – ≤95 мм рт. ст.). Оказалось, что обе стратегии по отдельности позволили бы предупредить 1 из 6 случаев смерти от инсульта и 1 из 20 случаев смерти от ИБС, что в целом составило бы примерно 1 млн предупрежденных случаев смерти в странах Восточной Азии (из них половина – в Китае). Использование обеих стратегий одновременно, по мнению авторов исследования, имело бы аддиктивный эффект на профилактику неблагоприятных исходов.
Учитывая то, что АГ в значительной степени влияет на кардиоваскулярную заболеваемость и смертность, необходимо напомнить также о риске сердечно-сосудистой патологии и уровнях смертности среди населения разных регионов мира (рис. 3). На рисунке показано, что, например, только в странах СНГ количество лиц с 10-летним риском кардиоваскулярных заболеваний ≥25% превышает соответствующую популяцию на всем африканском континенте в полтора раза и на столько же – соответствующую популяцию населения Южной Америки.
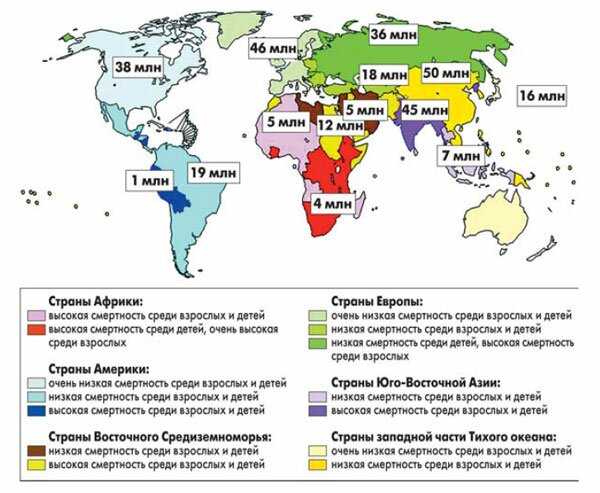
Рисунок 3. Риск сердечно-сосудистой патологии и уровни смертности в разных регионах мира (данные публикации A. Rodgers et al. 2000 [1] на основе анализа M. Ezzati et al. 2002). Цифрами обозначено количество (в млн) лиц с 10-летним риском кардиоваскулярных заболеваний ≥25% в разных регионах мира (в соответствии с охватом региональными бюро ВОЗ). Цвет регионов указывает на уровни смертности детей и взрослых (см. легенду)
C.M. Lawes et al. (2006), изучавшие распространение АГ во всем мире на 2000 г. отмечают, что наиболее высокие средние уровни АД в популяции людей старше 45 лет (как среди мужчин, так и среди женщин) наблюдаются в странах Восточной Европы и в России, кроме того, достаточно высоким АД остается в странах Ближнего Востока, северной Африки, африканских регионах южнее Сахары [3]. Таким образом, Украина и соседние страны попадают в категорию наиболее подверженных высокому кардиоваскулярному риску в связи с плохим контролем АД.
Важно учитывать не только абсолютные, но и относительные цифры, то есть процентное соотношение лиц высокого и низкого риска, и в этом отношении Украина и соседние страны занимают особенно невыгодные позиции. При пересчете на количество населения в исследовании Международного общества гипертензии (C.M. Lawes et al. 2008) оказалось, что и количество случаев смерти, и число утраченных лет здоровой жизни (DALY) на 100 тыс. населения является наибольшим в странах Восточной Европы и Центральной Азии [2]. Так, число DALY, обусловленное инсультами, было наиболее высоким в азиатских странах, а число DALY, обусловленное ИБС, – в европейских странах, прежде всего в Восточной Европе (рис. 4).
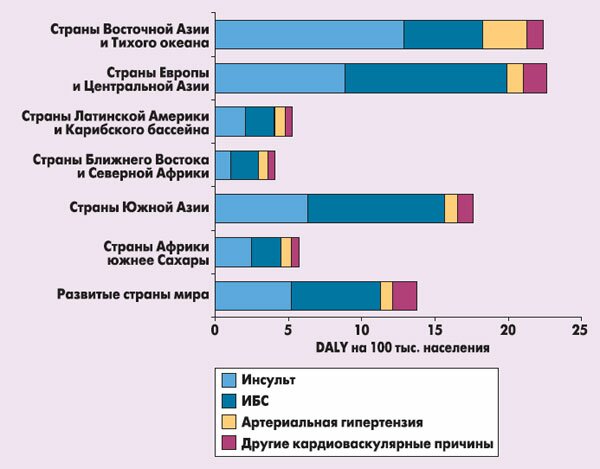
Рисунок 4. Число утраченных лет здоровой жизни (DALY), обусловленных повышенным АД (систолическое АД ≥115 мм рт. ст.), в разных регионах мира (по данным исследования Международного общества гипертензии, C.M. Lawes et al. 2008 [2])
Если оценивать наличие АГ по традиционным критериям (АД ≥140/90 мм рт. ст.), то по данным P.M. Kearney et al. (2005) в 2000 г. АГ страдали около 972 млн человек, что составляет 26,4% всей взрослой популяции в мире (26,6% мужчин и 26,1% женщин) [7]. Две трети этого количества (639 млн) приходится на развивающиеся страны мира и только одна треть (333 млн) – на развитые. При этом было подсчитано, что только за счет увеличения населения земного шара и продолжающегося «постарения» популяции к 2025 г. количество лиц с АД выше целевого уровня достигнет почти 1 млрд 560 млн человек, что составит на то время 29,2% популяции взрослых людей (29,0% мужчин и 29,5% женщин) [7]. Таким образом, в настоящее время примерно каждый четвертый взрослый человек имеет АГ, а через 15 лет АГ будет примерно у каждого третьего; в абсолютных числах количество больных АГ увеличится более чем в полтора раза. Ожидается, что количество гипертоников возрастет в основном за счет населения развивающихся стран мира (на более чем 500 млн), в то время как в развитых странах прирост больных АГ будет умеренным (примерно на 70 млн). Только в Индии и Китае, вместе взятых, прирост гипертоников к 2025 г. должен составить около 200 млн [7].
Это очень угрожающая ситуация в свете того беспрецедентно мощного неблагоприятного влияния, которое оказывает АГ на сердечно-сосудистую заболеваемость и смертность. Напомним, что это цифры, спрогнозированные только на основании существующих тенденций роста количества населения в мире и изменения соотношения между молодыми и пожилыми людьми. Если же учесть имеющиеся в настоящее время тенденции по прогрессивно возрастающей распространенности различных факторов риска (ожирение, сахарный диабет, гиподинамия, все большая доступность легкоусвояемой и высококалорийной еды), заболеваемость АГ наверняка будет увеличиваться гораздо более впечатляющими темпами.
Основные барьеры для снижения бремени АГ в развивающихся странах мира
Ученые изучают ведущие причины распространенности АГ и ассоциированных с ней заболеваний и анализируют способы улучшения этой ситуации. Особенно актуально это для стран с низким уровнем развития экономики, которые несут на себе значительную часть глобального бремени АГ.
Наиболее очевидным барьером для широкого внедрения рациональных стратегий контроля АД в развивающихся странах является высокая стоимость антигипертензивных препаратов. Следует отметить, что речь идет об относительной дороговизне, поскольку в настоящее время имеются достаточно дешевые генерики основных антигипертензивных средств, позволяющих контролировать АД с минимальными затратами. Например, J.F. McFadyen (2007) приводит такие расчеты по основным генерикам: международная стоимость 1 таблетки атенолола (50 мг) – 1,1 цента, нифедипина с замедленным высвобождением (20 мг) – 1,9 цента, гидрохлортиазида (25 мг) – 0,3 цента, эналаприла (20 мг) – 4,5 цента; соответственно, например, годичные затраты на антигипертензивную терапию с ежедневным приемом гидрохлортиазида могут составлять всего около 1 доллара. Теоретически это доступно для любой страны мира. Но на практике для значительной части населения многих стран недоступны даже такие препараты. Эксперты уверены, что подобное лечение могут получать все больные АГ даже в самых бедных странах мира, особенно если правительствами будет проведен подсчет экономической выгоды от предупреждения сердечно-сосудистых событий у таких пациентов и сделаны соответствующие выводы. Тем не менее в настоящее время в этих странах даже бесплатные препараты, поставляющиеся различными международными благотворительными организациями, не распределяются рационально между пациентами с АГ (в связи с отсутствием адекватной службы здравоохранения, коррупцией и другими факторами). В странах с умеренным экономическим доходом на душу населения и налаженной системой здравоохранения могут быть актуальными другие проблемы – например, то, что препараты, продающиеся в аптечных сетях, очень часто реализуются по завышенным ценам, либо из-за агрессивной политики фармацевтических фирм и дистрибьюторов и плохо регулируемого фармацевтического рынка, в связи с чем дешевые генерики, хотя и присутствуют на рынке, но оттесняются на второй план. Эти проблемы, к сожалению, знакомы нам не понаслышке.
Вторым важным барьером к выявлению, терапии АГ и профилактике ее последствий является отсутствие необходимых организационных мероприятий и структур, предназначенных для активной лечебно-профилактической работы в этом отношении. В каждом государстве необходим целый комплекс мер по выявлению когорт высокого риска, скринингу и мониторированию уровней АД среди населения, обеспечению непрерывного и преемственного ведения больных и здоровых лиц высокого риска. Все эти мероприятия могут реализовываться по-разному в зависимости от конкретного государства и системы здравоохранения в нем, а также в зависимости от наиболее свойственных данному региону факторов риска и других проблем. Если в развитых странах мира для оценки кардиоваскулярного риска активно используются различные лабораторные показатели (уровни холестерина и липопротеинов плазмы крови, гликемия), то для многих бедных стран может быть более оправданным алгоритм, основанный на более простых показателях, не требующих лабораторного контроля. Тем не менее максимально точная и доступная схема оценки кардиоваскулярного риска должна работать в каждой стране, чтобы можно было как можно раньше идентифицировать когорту лиц, требующих активной профилактики или лечения АГ. В настоящее время в развивающихся странах мира значительная часть населения (в среднем около двух третей от общего количества гипертоников) вообще не знает о своей гипертензии и высоком сердечно-сосудистом риске.
Наконец, службы здравоохранения многих стран мира просто не ориентированы на рациональную лечебно-профилактическую работу с пациентами, страдающими АГ. Большинство медицинских учреждений и медработников оказывают только эпизодическую помощь – при выявлении АГ, при активном обращении пациента с какими-то жалобами, в ургентных ситуациях. В клинической работе приоритет отдается острым состояниям – инфекциям, травмам, отравлениям и т.д. а хронические заболевания, особенно такие малосимптомные, как АГ, остаются далеко на периферии внимания службы медицинской помощи. Между тем АГ, подобно сахарному диабету, требует очень тщательного ведения пациента в целом, причем с долгосрочными ориентирами, – его обучения самоконтролю, интенсивного влияния на модификацию образа жизни больного, мероприятий по повышению его комплайенса к врачебным назначениям. Наличие АГ и ассоциированного с ней кардиоваскулярного риска обусловливает необходимость многолетнего ответственного (не формального) ведения документации пациента, фиксирования в ней всех особенностей терапии и всех изменений клинических, лабораторных, инструментальных показателей, чтобы как можно раньше выявить возможные поражения органов-мишеней и сердечно-сосудистые осложнения, откорректировать лечение и дать соответствующие рекомендации и предостережения больному.
Учитывая эти проблемы, эксперты в настоящее время все чаще поднимают вопрос о том, что для развивающихся стран мира необходимо разрабатывать отдельные практические рекомендации по профилактике и лечению АГ и ассоциированной с ней сердечно-сосудистой патологии. Эти рекомендации имели бы компромиссный характер и давали бы возможность реализовывать наиболее доступный алгоритм оценки риска, выявления АГ, ведения пациентов в условиях ограниченных ресурсов.
В ряде стран со специфическими приоритетами службы здравоохранения (например, связанных с исключительно высокой распространенностью ВИЧ/СПИДа) внедрение адекватных программ по снижению бремени АГ-ассоциированных проблем, по всей видимости, еще долго будет недоступным, поскольку средства и внимание медицинских служб сосредоточены на более насущных проблемах, несущих высочайшую национальную угрозу. Сегодня международные организации оказывают всевозможную помощь таким странам, чтобы помочь им справиться с основными проблемами и приступить к решению также и других, в частности, таких как АГ. Эксперты пытаются донести до правительств и служб здравоохранения этих стран мысль о том, что одним из важнейших механизмов, помогающим разомкнуть замкнутый круг нищеты и «национальных угроз», является стратегия адекватного долгосрочного ведения хронических сердечно-сосудистых больных и здоровых лиц с высоким кардиоваскулярным риском. Очень важно осознать, что АГ является заболеванием, которое ответственно за множество случаев преждевременной смерти, временной и постоянной нетрудоспособности по причине сердечно-сосудистых осложнений, в связи с чем оно не только способствует сокращению продолжительности жизни людей, но и оказывает непосредственное неблагоприятное влияние на дальнейшее усугубление экономической отсталости этих стран из-за высокой заболеваемости и смертности трудоспособного населения. Поэтому АГ и ассоциированный с ней кардиоваскулярный риск должны быть в числе важных приоритетов для любого государства, особенно для развивающихся стран мира.
Литература:
1. Rodgers A. Lawes C. MacMahon S. Reducing the global burden of blood pressure-related cardiovascular disease. J Hypertens Suppl 2000; 18 (1): S3-6.
2. Lawes C.M. Vander Hoorn S. Rodgers A.; International Society of Hypertension. Global burden of blood-pressure-related disease, 2001. Lancet 2008; 371 (9623): 1513-8.
3. Lawes C.M. Vander Hoorn S. Law M.R. et al. Blood pressure and the global burden of disease 2000. Part 1: estimates of blood pressure levels. J Hypertens 2006; 24 (3): 413-22.
4. MacMahon S. Alderman M.H. Lindholm L.H. et al. Blood-pressure-related disease is a global health priority. Lancet 2008; 371 (9623): 1480-2.
5. Perkovic V. Huxley R. Wu Y. et al. The burden of blood pressurerelated disease: a neglected priority for global health. Hypertension 2007; 50 (6): 991-7.
6. Hamet P. The burden of blood pressure: where are we and where should we go? Can J Cardiol 2000; 16 (12): 1483-7.
7. Kearney P.M. Whelton M. Reynolds K. et al. Global burden of hypertension: analysis of worldwide data. Lancet 2005; 365 (9455): 217-23.
8. Woodward M. Barzi F. Martiniuk A. et al. Cohort profile: the Asia Pacific Cohort Studies Collaboration. Int J Epidemiol 2006; 35: 14121416.
9. WHO. The World Health Report, 2002: reducing risks, promoting healthy life. Geneva: World Health Organization, 2002.
Автор обзора Светлана Литвинчук
Medicine Review 2009; 4 (09). 6-11
Гипертония

Вряд ли найдется человек, который никогда не слышал от кого-нибудь жалоб на повышенное артериальное давление, или сам не имел подобных проблем. И неудивительно, ведь периодическое или постоянное повышение артериального давления выявляется, по разным данным, у 10—30% взрослого населения. Примерно в 9 из 10 случаев оно является самостоятельным заболеванием — эсеенциальной, или первичной артериальной гипертензией. В остальных случаях повышение давления развивается на почве заболеваний других органов, чаще всего почек, желез внутренней секреции и легких, — это так называемые вторичные артериальные гипертензии.
Без лечения гипертензия приводит к нарушению работы многих органов и систем организма. В частности, в разы повышается риск развития таких грозных заболеваний, как инфаркт миокарда и инсульт, нарушается работа почек, страдает зрение. Как следствие, ухудшается качество жизни, снижается работоспособность вплоть до инвалидности. Недаром во многих странах существуют национальные программы по борьбе с гипертензией, и многие фармацевтические лаборатории занимаются разработкой все более эффективных, безопасных и удобных для применения препаратов для контроля артериального давления.
Но несмотря на все усилия, данные статистики не вселяют особого оптимизма, причем виноваты в этом зачастую сами гипертоники, безалаберно относящиеся к своему состоянию — ученые из США приблизительно подсчитали, что из всех американцев, страдающих артериальной гипертензией, только 1/3 знает об этом, из этой трети только 1/3 принимает лечение, а из них, в свою очередь, только 1/3 лечится адекватно, т е. поддерживает свое давление в пределах нормы. В нашей стране ситуация, к сожалению, ничуть не лучше.
Что такое гипертония?
Термин «артериальная гипертония» по смыслу аналогичен термину «артериальная гипертензия», однако его применение считается менее правильным, так как буквально слово гипертензия переводится как повышение давления, а гипертония — как повышение тонуса (что не всегда строго соответствует ситуации — артериальное давление может повышаться при неизменном и даже сниженном тонусе сосудов).
Вообще речь идет о заболеваниях или состояниях, при которых артериальное давление становится выше нормального.
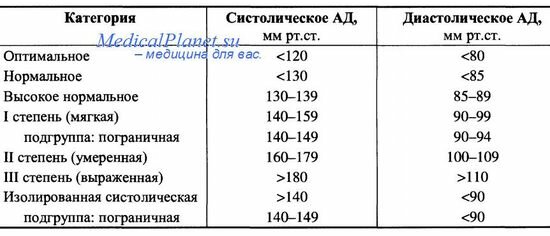
В любом возрасте нормальным считается давление до 130/85 мм рт.ст. (миллиметров ртутного столба). Начиная с давления 140/90 мм рт.ст. можно говорить о наличии артериальной гипертензии. Давление 130-140 / 85-90 мм рт.ст. считается повышенным нормальным. Величина давления отражается двумя числами. Большее из них обозначает систолическое давление (его еще иногда называют «верхним»), которое фиксируется в момент систолы — сокращения сердечной мышцы, а меньшее — диастолическое (соответственно «нижнее»), оно определяется в момент диастолы — расслабления мускулатуры сердца. Кроме того, важной характеристикой тонуса сосудов является так называемое «среднее» артериальное давление, вычисляемое как произведение систолического и удвоенного диастолического давления, поделенное на три.
Отчего это бывает?
Давление повышается из-за увеличения сердечного выброса или повышения тонуса сосудов, немаловажная роль в регуляции которого принадлежит почкам.
Существуют две большие группы артериальных гипертензий:
- эссенциальная артериальная гипертензия (устаревшее название «гипертоническая болезнь») — заболевание, в основе которого лежит повышение артериального давления, не вызванное заболеваниями других органов (почек, желез внутренней секреции, сердца);
- вторичные (симптоматические) артериальные гипертензии. при которых повышение артериального давления связано с определенными заболеваниями или повреждениями органов или систем, участвующих в регуляции артериального давления. Так, гипертензия может быть почечной (например, при гломерулонефрите или пиелонефрите), центральной (при поражении головного мозга), гемодинамической (при поражении аортального клапана сердца или при поражении аорты), пульмоногенной (при хронических заболеваниях легких), эндокринной (при заболеваниях надпочечников или щитовидной железы). Важно то, что лечение симптоматической гипертензии — это лечение заболевания, ее вызвавшего. В ряде случаев артериальная гипертензия проходит после устранения основного заболевания.
Периодические подъемы артериального давления могут вызываться нарушениями дыхания во время сна, такими как синдром обструктивного апноэ сна. Неврозы зачастую сопровождаются подъемами или понижениями давления, причем они могут чередоваться. Также артериальное давление может повыситься (вплоть до криза) из-за неправильного применения некоторых лекарственных средств, чрезмерного употребления кофеина (и содержащих его напитков) и других стимуляторов.
Диагноз
Для определения наличия и степени гипертонии используется регулярное измерение артериального давления в течение нескольких дней в разное время суток — так называемый профиль давления. Точнее всего он определяется с помощью суточного мониторирования давления, как правило, с одновременной регистацией ЭКГ.
Для диагностики гипертонии также применяют целый спектр методов, направленных на исследование состояния сосудов. Причиной артериальной гипертензии могут быть заболевания почек, поэтому проводят ангиографию сосудов почек и ультразвуковое исследование почек. Ранние поражения сосудов определяются при помощи метода ультразвуковой допплерографии. Обязательно исследуется деятельность сердца при помощи электрокардиограммы в различных вариациях (ЭКГ покоя, тредмилл-тест, холтеровский мониторинг) и метода эхокардиографии .
Глазное дно, то есть внутренняя оболочка глаза, как зеркало, отражает состояние кровеносных сосудов всего организма, поэтому помимо консультации кардиолога необходима консультация окулиста, специализирующегося в кардиологии .
Принципы лечения
Зачастую можно встретить мнение, что при хорошей переносимости высоких цифр артериального давления можно не лечиться. Это не только в корне неверно, но и опасно. Хронически повышенный уровень артериального давления может способствовать развитию таких осложнений как сердечная недостаточность, почечная недостаточность, нарушения зрения, инсульт, ишемическая болезнь сердца. Так что лучше все же лечиться.
Бытует мнение, что, как правило, в лечении артериальной гипертензии врачи стремятся к снижению давления до т.н. «рабочих цифр», то есть тех, о которых человек утверждает, что они для него «нормальные». Иногда какой-нибудь пациент может заявить, что «рабочее давление» для него — 160/100 мм рт. ст. и при таких цифрах он себя «нормально чувствует». Такой подход ошибочен. Врач непременно будет стремиться снизить артериальное давление до нормальных цифр. Это совершенно однозначный подход, рекомендуемый сейчас всеми ведущими специалистами. Существуют, пожалуй, только два исключения из этого правила — выраженное сужение почечных артерий в тех случаях, когда невозможно немедленно провести хирургическую операцию по устранению этого состояния и тяжелая почечная недостаточность.
Необходимо оговориться, что снижение артериального давления до нормальных цифр должно происходить постепенно. В частности, опасным может оказаться одномоментное снижение давления более чем на 25 процентов от исходного уровня.
И, наконец, несколько слов о том, как соотносится с лечением артериальной гипертензии курение и прием алкоголя. По порядку.
Курение отнюдь не способствует здоровью вообще, и нормализации давления в частности. Никотин сужает кровеносные сосуды, а это приводит к повышению давления. Разговоры о том, что курение успокаивает и таким образом способствует снижению давления не стоит воспринимать всерьез. Получается, что гипертоникам курить нельзя. Алкоголь в умеренных дозах (до 30 мл в пересчете на чистый спирт в сутки) может способствовать снижению тонуса сосудов и соответственно снижению давления. Даже пиво (естественно не в лошадиных дозах), вопреки распространенному мнению не приводит к усугублению гипертензии (безусловно, нужно иметь здоровые почки).
8_ Артериальная гипертензия
Артериальная гипертензия (АГ) — одно из самых распространенных хронических заболеваний человека, при котором значительно возрастает риск сердечно-сосудистых заболеваний.
Всего в мире насчитывается около 1 миллиарда лиц, страдающие артериальной гипертензией. В Украине, по данным официальной статистики, в 2000 году было зарегистрировано 7 645 306 больных артериальной гипертензией, что составляет около 19% взрослого населения. Этт данные не являются полными, так как результаты эпидемиологических исследований свидетельствуют о недостаточной выявляемости АГ, поэтому истинное количество больных АГ в Украине, по оценке экспертов должно составлять 13 000 000 -15 000 000 (Ю.Н. Сиренко, 2002). Со временем, в частности из-за старения населения в развитых странах мира распространенность АГ будет возрастать. По данным Фремингемскоп исследования, у лиц, имеющих нормальное АД по достижении 55 лет, риск развития АГ с возрастом достигает 90%.
Между уровнем артериального давления (АД ) и риском сердечнососудистых заболеваний существует непрерывная, значительная связь, не зависящая от других факторов риска. При повышении АД возрастает вероятность инфаркта миокарда. сердечной недостаточности, инсульта и поражения почек. По данным 7-го доклада Объединенного Национального Комитета (JNC) США по предупреждению, выявлению, оценке и лечению высокого давления (The JNC 7 Report, 2003), у лиц в возрасте от 40 до 70 лет прирост систолического АД на каждые 20 мм рт.ст. или диастолического АД на 10 мм рт.ст. удваивает риск сердечно-сосудистых заболеваний во всем диапазоне уровней АД от 115/75 до 185/115 мм рт. ст.
По данным многоцентровых контролируемых клинических исследований, снижение артериального давления с помощью антигипертен- зивной терапии намного улучшает прогноз больных, позволяя уменьшить частоту инсультов в среднем на 35-40%; инфаркта миокарда — на 20- 30%; сердечной недостаточности — на 50%. В то же время возможность активного вмешательства в течение и исходы АГ используется далеко не полностью. Так, даже в США, где вот уже более 30 лет действует Национальная образовательная программа по предупреждению, выявлению, оценке и лечению повышенного артериального давления, в 1999-2000 годах около 30% больных АГ все еще не знали о повышении у них АД; лечились по поводу АГ 59% больных; и только в 34% случаев лечение было эффективным, то есть был достигнут целевой уровень АД. В Украине в 1999 году эти показатели были такими: среди лиц с повышенным АД знали про наличие заболевания 47% городских и 69% сельских жителей, лечились соответственно 12,4 и 28,5%, а эффективно лечились только 6,2% сельских и 16% городских жителей (Ю.Н. Сиренко, 2002). В связи с этим в 1999 году утверждена Национальная программа профилактики и лечения артериальной гипертензии в Украине, цель которой — снижение заболеваемости населения артериальной гипертензией, ишемической болезнью сердца. сосудистыми заболеваниями мозга, смертности от осложнений гипертензии, повышение продолжительности и качества жизни больных сердечно-сосудистыми заболеваниями.
Артериальная гипертензия: определение, классификация
Поскольку между уровнем артериального давления и риском сердечно-сосудистых заболеваний существует непрерывная прямая связь, выделение «нормального» и «повышенного» АД неизбежно оказывается условным. Как отмечал Rose более 30 лет назад, «гипертензию следовало бы определять как тот уровень артериального давления, выше которого обследование и лечение приносят больше пользы, чем вреда».
В настоящее время термин «артериальная гипертензия» принят для обозначения стойкого повышения АД до 140/90 мм рт. ст. и более у лиц, не принимающих антигипертензивные препараты.
Даже при тщательном обследовании больного с АГ в 90-95% случаев не выявляется очевидной причины повышения АД. Для обозначения этого состояния ВОЗ (1978) рекомендован термин «эссенциальная артериальная гипертензия»; его синонимы — «первичная артериальная гипертензия» и «гипертоническая болезнь».
Значительно реже (от менее 5 до 10%) может быть выявлена специфическая причина гипертензии. В этом случае, по определению ВОЗ (1978), речь идет о вторичной артериальной гипертензии. что терминологически соответствует распространенному в нашей стране обозначению «симптоматическая артериальная гипертензия».