Вопрос: частая желудочковая экстрасистолия?
19 апреля 10:30, 2013 Анастасия спрашивает:
Добрый день! Помогите пожалуйста с моей бедой. У меня большое количествр ЖЭ жить с ними уже невозможно у меня маленький ребёнок год и восемь месяцев а я ксожалению не могу ей дать то что хотела бы т.к мне постоянно плохо. Делала холтер- вот данные Желудочковые-6405 всего ; одиночные-6110; Парные-141; Групповые-4/13; Бигеминия-1/2; Тригеминия-31/148; Квадригем. -11/50. Заключение: В течении суток регистрировался синусовый ритм с ЧСС мин. 54 уд. в мин. и ЧСС макс 158уд в мин. Цыркадный индекс 1.4. Отмечались редкие эпизоды синусовой аритмии и СА- блокады 2 степени 1 типа. Желудочковые экстросисталы не имели четкой связи со временем суток, однако отмечалось значительное их уменьшение вплоть до полного исчезновения на фоне увеличения ЧСС,спровацированного физической нагрузкой. Диогнастически значимого смещения сигмента ST от изолинии за время за время исследования не наблюдалось. Во время прохождения холтера принимала анаприлин в дозе 5 мг в сутки. По ЭхоКГ Правое предсердие: не увеличено Размеры В-реж:3,6 на 3,0 см. (N:3,8 на 4,6) Объём:20 мл. Левое предсердие: не увеличено. Размеры: В-реж. 4.3 на 3.0 см.(N: 4.0 на 4.8) Объём 30 мл.Лёгочные вены норма. Правый желудочек: не расширен.Размеры: В- реж. ср. отд. 2,3 см. СДЛА:22ммHg. Нижняя полая вена. Размер: 1,5см. Коллабирует на вдохе: ДА. Трикуспидальный клапан: Створки: тонкие. Регургитация: 0ст. Митральный клапан: Створки: тонкие Градиент давления. Левый желудочек: не расширен. КДР:4.9см. КСР: 3.4 см. КДО:115 мл. КСО: 48мл. УО:57мл. ФВ 59%. ФУ: 31%. Simpson: КДО 90мл. КСО: 40 мл. УО: 50мл. ФВ 55%. Систолическая функция ЛЖ: не нарушена. Диастолическая функцыя левого желудочка: не нарушина. Другое:В области(за) задней стенки ЛЖ образование 1,7на 4,0 см(КДР с учётом образования 6,2см) Образование спадается в диастолу. Участки нарушения сократимости нет. Аневризма левого желудочка нет. Межжелудочковая перегородка: не утолщена. Диастола: 0.9 см. Задняя стенка левого желудочка: не утолщена: диастола 0.9 см. Аорта не расширена. Обычная.Аневризмы аорты: нет. Легочная артерия. Ствол: 2.2см. градиен: 4.8. ЗАКЛЮЧЕНИЕ: В области задней стенки ЛЖ анэхогенное образование размерами1,7 на 4,0 смотделенная от полостиЛЖ тяжем( дополнительная гипертрофированная хорда. дивертикул ЛЖ. более вероятно ложная аневризма ЗСЛЖ). Аорта обычная. Трикуспидальная недостаточность 0-1ст. Полости сердца не расширенны. Диастолическая функция ЛЖне нарушина. Сократительная способность миокарда ЛЖ удовлетворительная. Сброса через МПП не выявленно.Проходила обследование в красноярском кардиоцентре. Но по моему состаянию путем ничего не объяснили аритмологу не показали. Сказали ничего страшного лечись у участкового кардиолога. Вобщем отовсюду меня пинают.Как быть незнаю. Узи делаю с 2001 года оно остается без изменений уже много лет но экстрасистол так много никогда небыло за все годы максимум 100 ЖЭ одиночных в сутки. Сдавала анализы на гормоны все в норме. Мне поставили ВСД по смешанному типу. Еще замечаю что если у меня в желудке все спокойно Э меньше а если не дай бог отрыжка или изжога то перебои происходят чуть ли не через раз. У меня хронический гастрит и гастродуаденальный рефлюкс. Отрыжка практически постоянно впоследние пол года. Вобщем сейчас вешаю 48 кг ем очень мало боюсь что Э станет больше. Вобщем как круговая порука. Постоянно боюсь что начнется какаянибудь аритмия. Принемала анаприлин,магнерот,кардарон положительной динамики нет. Давление 100/70 и присудствует блокада левой ножки пучка гиса.Начиталась в интернете что парные и групповые Э очень опасны могут привести к фебриляции желудочков и к смерти. Как считаете нужно ли мне устанавливать кардиодефибрилятор. Каков прогноз в моем случае? Возможно ли заниматься физическим трудом? Чем лечить мой недуг?Очень хочется жить. Помогите пожалуйста!
Поиск вопросов и ответов
Форма для дополнения вопроса или отзыва:
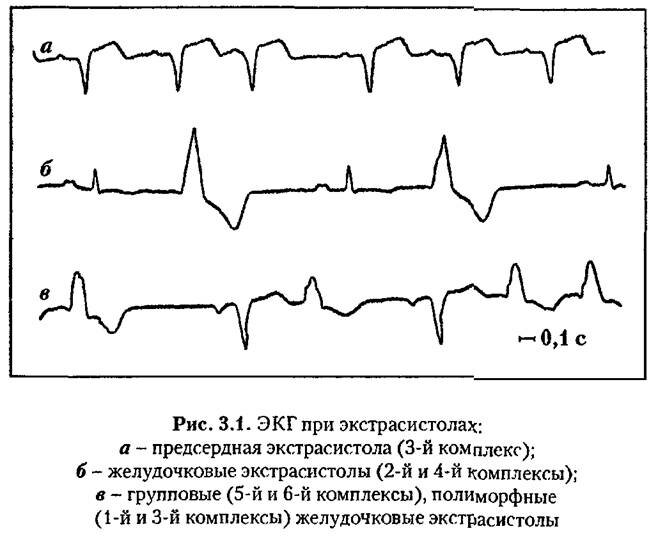
Клиническое течение и патологическая анатомия экстрасистолии
Иногда обнаруживаются тяжелые поражения миокарда (инфаркт, миокардит) или коронарных сосудов (коронаросклероз), «митральная болезнь» и другие пороки сердца (аортальные). Иногда же патологоанатомические находки или отсутствуют, или не дают ключа к объяснению имевшейся экстрасистолии.
Нередко больные не знают об имеющейся у них аритмии сердца, так как не, испытывают никаких неприятных ощущений. Наученные врачом определять перебои по пульсу, больные обычно начинают их чувствовать, благодаря чему у них возникает тревога за сердце. Таким образом, врач превращает объективную находку в источник субъективных страданий (ятрогения). Очень часто больные ощущают перебои то в виде толчка в грудную клетку во время экстрасистолы, то в виде замирания в области сердца или даже легкого головокружения, совпадающего с удлиненной остановкой сердца после перебоя (компенсаторной паузой). Головокружение может иметь тягостный характер у лиц, страдающих атеросклерозом сосудов мозга и плохо переносящих вследствие этого колебания в кровенаполнении мозговых сосудов. Головокружения встречаются также у больных с недостаточностью клапанов аорты, так как при этом пороке, чем длиннее диастола, тем больше крови возвращается обратно в сердце, т. е. тем больше разница между систолическим и диастолическим наполнением артерий.
Изредка к описанным ощущениям присоединяется болезненное чувство сжатия в области сердца (вследствие диастолической ишемии миокарда). В периоды более частого возникновения экстрасистол больные иногда испытывают неопределенную душевную тревогу и теряют сон.
У одних больных экетрасистолы возникают главным образом в лежачем положении — экстрасистолы покоя (парасимпатические), у других преимущественно при движении — экстрасистолы напряжения (симпатические).
Приступ пароксизмальной тахикардии обычно настолько своеобразен, что легко распознается на основании описания его больным. Больной внезапно испытывает толчок в области сердца, после чего развивается сильнейшее сердцебиение (бешеная «скачка сердца»). Это субъективное ощущение вполне соответствует и объективной находке. Пульс почти невозможно сосчитать: он достигает 180 ударов в минуту и больше, становится малого наполнения, оставаясь обычно вполне ритмичным. Легче определить количество сердечных сокращений при выслушивании сердца. Тоны громки, носят характер тикания часов или эмбриокардии (тонов плода). Кожа и слизистые оболочки бледны, при затянувшемся приступе они приобретают синюшный оттенок. Дыхание затруднено (нет полного, глубокого вдоха), но лишь изредка учащено. Оканчивается приступ обычно так же внезапно, как и начинается, нередко новым сильным толчком в грудь, вслед за которым наступает продолжительная остановка сердца — компенсаторная пауза (равная приблизительно двум циклам); больной испытывает в это время чувство замирания, а иногда и головокружение.
Кроме изложенных выше симптомов, нередко появляется отрыжка, тошнота и даже рвота, позывы на испражнение, учащенное или, наоборот, задержанное мочеиспускание, которое по окончании приступа разрешается полиурией (urina spastica).
Все описанные явления зависят от потрясения различных отделов вегетативной нервной системы. Продолжительность приступов бывает весьма разнообразной — от нескольких секунд (pulsus polygeminus) или минут до многих часов, дней и даже (в редких случаях) недель. Часто приступу предшествуют одиночные или групповые экстрасистолы. Иногда экстрасистолы так и не переходят в настоящий припадок длительного непрерывного ритмичного потока, и весь приступ ограничивается более или менее длительной полосой аритмии (рассеянных экстрасистол).
Расстройство кровообращения обычно не отмечается даже во время продолжительного припадка (в течение 2 — 3 дней), если в основе экстрасистолии и пароксизмальной тахикардии (как это часто бывает) лежит психо-вегетативный фактор. При пороках сердца и органических поражениях миокарда может развиться сердечно-сосудистая недостаточность. расширение сердца, припухание печени, периферические отеки. Крайне показательно, что эти расстройства кровообращения исключительно быстро исчезают, как только прекращается припадок сердцебиения. Во время припадка, особенно в начале болезни, чрезвычайно встревоженные больные ложатся в постель. В дальнейшем, убедившись в сравнительной невинности страдания, они переносят короткие приступы на ногах, не прерывая работы. Часто не удается установить, что послужило поводом, толчком к возникновению пароксизма тахикардии. Однако нередко такие поводы, вызывающие приступ или предрасполагающие к его возникновению, можно обнаружить. Иногда приступ развивается после сотрясения тела (от езды на велосипеде или даже если больной споткнется, оступится); иногда — после испуга, болей в животе, желудочно-кишечного расстройства, особенно сопровождающегося метеоризмом; иногда — после приема пищи, к которой имеется идиосинкразия (аллергическая реакция). В последнем случае перед приступом сердцебиения часто на коже выступает крапивница (urticaria). У женщин припадки чаще возникают в те дни, которые предшествуют менструальному циклу, а также в периоды формирования и климакса, когда эндокринно-вегетативная система выходит из состояния нормальной устойчивости, что обусловливает повышенную реактивность сердечно-сосудистого аппарата.
Течение весьма индивидуально. Устранение некоторых из перечисленных выше поводов может надолго прекратить приступы тахикардии. Иногда приступ обрывается от тех же причин, от которых начинается, — от психического потрясения, толчка и др.
Диагноз. Диагноз отдельных перебоев не представляет трудности, особенно если пользоваться аускультацией. При ощупывании пульса не всегда вполне отчетливо воспринимается преждевременно наступившая малая волна, за которой следует удлиненная (компенсаторная) пауза. Иногда (при слабом наполнении желудочков вследствие рано наступившей желудочковой экстрасистолы) пульсовая волна экстрасистолы не доходит до периферии, выпадает. При аускультации экстрасистола распознается по двум достаточно громким, преждевременно наступившим тонам, за которыми следует компенсаторная пауза. Если добавочное сокращение сердца настолько слабо, что оно не в состоянии открыть полулунных клапанов (бесплодное сокращение), слышится один (первый) тон. При сино-аурикулярной и неполной атриовентрикулярной блокаде также может наблюдаться выпадение единичных пульсовых волн. При блокаде оба тона всегда отсутствуют, так как желудочки не сокращаются, а сокращаются только предсердия.
Pulsus trigeminus (парный, близнецовый пульс), состоящий из группы в два удара (систолы и экстрасистолы), при ощупывании может быть принят за альтернирующий и даже дикротический пульс. Pulsus alternans характеризуется тем, что вторая (малая) волна не только не нacтупает преждевременно, но, наоборот, несколько запаздывает, так что пауза после нее отнюдь не удлинена, а скорее укорочена. Если вторая (экстраеистолическая) волна при pulsus trigeminus не доходит до периферии, то при ощупывании определяется редкий пульс, в то время как обычно имеется тахикардия. Например, если сердце делает 100 сокращений в 1 минуту, то по пульсу можно определить только 50 ударов (псевдобрадикардия). При выслушивании ошибка устраняется. При альтернирующем пульсе имеется две пары тонов, причем вторая пара тонов отделена от первой пары нормальных тонов более длинной паузой. При псевдобрадикардии на почве скрытого альтернирующего пульса, когда вследствие слабости второй систолы полулунные клапаны не открываются, при аускультации слышны два нормальных, громких тона и после более короткой паузы слышен один (первый) глухой тон. Экстрасистолические тоны сопровождаются длинной (компенсаторной) паузой. Дикротическому, двухволновому, пульсу при выслушивании соответствует лишь одно нормальное сокращение сердца, одна пара тонов. При pulsus alternans обычно обе систолы имеют совершенно нормальную электрокардиограмму. В интересах более точного топического диагноза (т. е. установления места патологического очага возбуждения), а также отчасти и прогноза важно разделение экстрасистол на предсердные, атриовентрикулярные и желудочковые, что достигается с полной точностью только электрокардиографически. При аускультации также можно иногда, отличить предсердные и желудочковые экстрасистолы: тоны, соответствующие предсердной экстрасистоле, обычно громче основных тонов; наоборот, тоны, соответствующие желудочковой экстрасистоле, глуше основных тонов.
Приступ пароксизмальной тахикардии легко диагностируется даже на основании анамнеза: по внезапности начала, часто по такой же внезапности окончания приступа и по очень большой частоте сердечных сокращений. Такой частоты никогда не бывает при синусовой тахикардии, возникающей на почве возбуждения симпатического или паралича блуждающего нервов или вследствие недостаточности миокарда. Электрокардиограмма, снятая во время пароксизма тахикардии, позволяет установить очаг экстравозбуждения (предсердие, желудочки и пр.). Электрокардиографически легко дифференцируются очень часто возникающие экстрасистолы, вызывающие полную беспорядочность пульса (pulsus irregularis extrasystolicus), от мерцательной аритмии.
« : Ноябрь 10, 2013, 10:59:08 »
Предлагаю разобрать проблему, и попробовать найти пути решения!
В кратце об Аэрофагии —
Аэрофагия — функциональное расстройство желудка, характеризующееся заглатыванием воздуха. В норме вне глотания верхний пищеводный сфинктер закрыт. Во время еды он открывается, и вместе с пищей всегда заглатывается определенное количество воздуха (к каждым глотком около 2-3 см3 воздуха). В связи с этим в желудке имеется в норме до 200 мл воздуха («воздушный», «газовый» пузырь), который затем поступает в кишечник и там всасывается.
У здорового человека газ содержится главным образом в желудке и толстой кишке. В кишечнике содержится в среднем 199+30 см3 газа. Около 70% газа, содержащегося в желудочнокишечном тракте, составляет заглатываемый воздух, остальное количество газа образуется кишечными бактериями и при нейтрализации пищеварительных соков бикарбонатами.
При аэрофагии количество воздуха в желудке и кишечнике значительно увеличивается, поскольку воздух заглатывается как во время еды, так и вне приема пищи.
Причины аэрофагии следующие:
психогенные факторы, психоэмоциональные стрессовые ситуации; в этом случае аэрофагия возникает как реакция на различные нервные потрясения, страх, горе и т.д. Часто аэрофагия является проявлением истерии;
заболевания дыхательных путей, затрудняющие носовое дыхание;
торопливая быстрая еда, громкое чавканье во время еды;
гиперсаливация (во время курения, сосания леденцов, жевания жевательной резинки);
органические или функциональные болезни, сопровождающие ся чувством давления и переполненности в эпигастрии (например, хронический гастрит с секреторной недостаточно стью);
заболевания или операции, нарушающие функцию кардии (диафрагмальная грыжа и др.).
Основные клинические проявления аэрофагии следующие:
громкая отрыжка воздухом, особенно при нервном расстройстве, возбуждении. Нередко отрыжка беспокоит больных независимо от приема пищи, порой непроизвольно;
ощущение полноты, давления, вздутия в эпигастрии вскоре после еды; эти субъективные проявления обусловлены растяжением желудка воздухом и пищей и уменьшаются после отрыжки воздухом;
сердцебиения, перебои, чувство нехватки воздуха, одышка, боли или ощущение жжения в области сердца после еды, уменьшающиеся после отрыжки воздухом. Боли в области сердца, обусловленные аэрофагией, получили название псевдоангинозного синдрома и требуют дифференциальной диагностики со стенокардией;
частая икота;
вздутие живота, особенно в верхнем отделе;
«высокий» тимпанит в левом подреберье (при перкуссии левого подреберья определяется тимпанический звук, зона которого распространяется высоко кверху до IV межреберья, что затрудняет даже определение левой границы сердца).
При рентгенологическом исследовании определяется высокое стояние диафрагмы (преимущественно левого купола), виден большой газовый пузырь желудка, в левом изгибе ободочной кишки выявляется большое количество газа.
Клиническую симптоматику аэрофагии следует дифференцировать с ИБС, диафрагмальной грыжей, раком желудка, поджелудочной железы, толстого кишечника, язвенной болезнью желудка, стенозом привратника, дискинезией кишечника и желчевыводящих путей. С этой целью для дифференциальной диагностики применяются ЭКГ, ФЭГДС, УЗИ органов брюшной полости.
Аэрофагия способствует растягиванию нижнего пищеводного сфинктера, его ослаблению и развитию грыжи пищеводного отверстия диафрагмы.
Аэрофагию необходимо дифференцировать также с психогенным увеличением живота (синдром Альвареца). Этот синдром развивается обычно у нервных, истеричных женщин, иногда это симулирует беременность («ложная беременность»). Психогенное увеличение живота обусловлено сокращением мышц задней брюшной стенки и резким расслаблением — передней. Образуется чрезмерный поясничный лордоз, сокращается диафрагма, содержимое брюшной полости смещается вперед и книзу. Дыхание становится поверхностным, учащенным. Увеличение живота обычно развивается медленно и наиболее выражено в послеобеденное время, во время сна живот может принимать обычную форму.
При аэрофагии в отличие от синдрома Альвареца не наблюдается такого резкого увеличения живота. При синдроме Альвареца не характерна громкая отрыжка воздухом. Следует также учесть, что психогенное увеличение живота исчезает ночью во время сна, причем это не связано с дефекацией или отхождением газов.