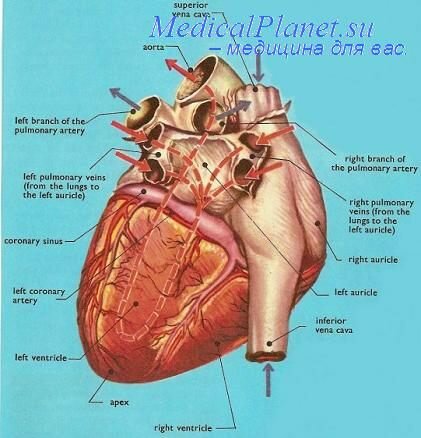
Врожденные пороки сердца у плода. Методы исследования сердца плода.
Врожденные пороки сердца (ВПС) являются одной из самых распространенных аномалий развития и, согласно статистике, встречаются с частотой 7-12 случаев на 1000 новорожденных. ВПС привлекают пристальное внимание исследователей во всем мире не только в связи с высокой частотой, но и потому, что они являются основной причиной смерти детей до года жизни. Среди детей, рождающихся с ВПС, 14-29% умирают в первую неделю жизни, 19-42% — в течение первого месяца, а 40-87% младенцев не доживают до одного года.
По данным государственного статистического отчета о врожденных аномалиях в Российской Федерации за период с 1997 по 2001 г. отмечается неуклонный рост количества впервые зарегистрированных ВПС. Согласно этому отчету, показатель младенческой смертности от пороков развития имеет тенденцию к снижению, а потери от ВПС остаются практически без изменений, и в структуре смертности от врожденных пороков развития почти 50% приходится на ВПС.
Вся история мировой пренатальной эхографии доказывает, что в основе диагностики любого врожденного порока развития лежит хорошо организованная система скринингового обследования беременных. Наличие государственной скрининговой программы, четкое взаимодействие специалистов I и II уровней обследования, введение национальных регистров врожденной и наследственной патологии -все эти факторы существенно влияют на качество дородовой диагностики, в частности на выявляемость ВПС у плода.
Согласно данным мультицентрового европейского исследования. чувствительность пренатальной эхографии при диагностике ВПС на I уровне скрининга в конце 90-х гг. составила 25%. Поскольку условия и организация пренатального обследования значительно отличаются в разных странах, этот показатель варьировал в очень широких пределах от 3 до 48%. Следует отметить, что при изолированных ВПС точность пренатальной диагностики была существенно ниже в сравнении с сочетанными ВПС — соответственно!6 и 49%.
Проведенный в нашей стране мультицентровой анализ дородовой выявляемости ВПС в конце 90-х гг. показал, что в 28 субъектах Российской Федерации точность пренатальной диагностики ВПС составила в среднем 18,3%. Разделение всех респондентов на две группы (I уровень обследования и центры пренатальной диагностики (ЦПД)) позволило установить, что на I уровне выявляемость ВПС в среднем составила только 9,5%, а в региональных ЦПД — 43,4%. Согласно результатам многих зарубежных и отечественных специалистов, чувствительность пренатальной эхографии в диагностике ВПС при условии проведения скрининговых ультразвуковых исследований в ЦПД может достигать 80-90%.
Так, по данным ЦПД при клиническом роддоме № 27 г. Москвы, точность пренатальной диагностики ВПС в последние годы составила 85,7-92,3%. В двух ЦПД г. Красноярска точность пренатальной диагностики ВПС в 2002-2003 гг. составила 64,6%, причем 88,1% пороков было диагностировано до наступления жизнеспособности плода. Согласно результатам, полученным Н.Н. Смирновым и И.Т. Стремоуховой в г. Орле, пренатально диагностировано 90% ВПС. При этом было отмечено, что использование четырехкамерного среза позволило диагностировать только 20% всех ВПС и еще в 40% случаев заподозрить другие сердечно-сосудистые аномалии.
По данным ЦПД г. Оренбурга при исключении из анализа клинически незначимых ВПС точность пренатальной диагностики сердечно-сосудистых аномалий в 2000-2001 гг. составила 91-93%.
Таким образом, уже в нескольких регионах доказано, что эффективная пренатальная диагностика ВПС может быть достигнута только при осуществлении скрининговых «анатомических» ультразвуковых исследований во II триместре в условиях ЦПД (II уровень обследования) силами подготовленных специалистов и на аппаратах экспертного или высокого класса. Эта схема проведения скринингового ультразвукового исследования во II триместре беременности уже стала доминирующей во многих европейских странах, а в нашей стране она используется пока только в нескольких регионах. Самым главным в этой схеме является осуществление обязательной комплексной оценки четырехкамерного среза сердца и среза через три сосуда.
Оглавление темы «Врожденные пороки легких у плода.»:
Врожденные пороки сердца и беременность
В настоящее время имеется немало доказательств возможности возникновения аномалий развития плода при воздействиях на него некоторых вредных факторов. Сотрудники кафедры акушерства и гинекологии I Московского медицинского института В. И. Бодяжина, М. Н. Кузнецова, А. П. Кирющенков и А. Ю. Свигрис установили, что в условиях длительного кислородного голодания или рентгеновского облучения в определенной дозировке можно получить в эксперименте на животных различные аномалии развития и в том числе и пороки развития сердечно-сосудистой системы плода. Согласно сообщениям из Хиросимы, после взрыва атомной бомбы возросло число различных пороков развития и, в частности, аномалий сердечно-сосудистой системы в этом районе. Баркани удалось вызвать у детенышей животных различные врожденные аномалии путем однообразного питания и исключения из пищи определенных веществ и витаминов.
М. К. Венцковский (1960) в опытах на беременных самках кролика показал, что полное выключение из питания белков, как органических, так и растительных (безбелковая диета), приводит к преждевременному рождению плодов с уродствами.
Wilson и Warkany (1949) в эксперименте на самках крыс обнаружили, что недостаток в пище витамина А и комплекса В во время беременности приводит к развитию врожденных пороков сердца у потомства, в частности дефектов межжелудочковой перегородки и аномалии дуги аорты.
Ряд авторов считают, что пороки развития плода могут быть обусловлены гормональными нарушениями у беременной женщины. Так, наблюдаются случаи врожденных пороков сердца у детей, родившихся у женщин, страдающих диабетом или гипертиреозом. Е. П. Романова (1961) обнаружила врожденные пороки сердца у 3 из 88 детей, родившихся у женщин, больных диабетом (дефект межжелудочковой перегородки; значительный дефект межпредсердной перегородки; сужение перешейка аорты в сочетании с открытым артериальным протоком). В связи с тем, что при врожденных пороках сердца сравнительно часто обнаруживается внутриутробный эндокардит (В. Ф. Зеленин, 1952), некоторые авторы считают причиной возникновения аномалии развития сердца инфекцию. Против этого взгляда говорит отсутствие воспалительной реакции на внедрение инфекции со стороны плода до 7 месяцев внутриутробной жизни. Только в более позднем периоде у плода появляются защитные реакции против инфекции.
Многие авторы наибольшее значение в происхождении аномалий развития сердца придают вирусам. Вирусы получают благоприятную питательную среду в тканях эмбриона; незрелые тканевые элементы плода являются наиболее уязвимыми. Поэтому опасность для плода при заболевании материи вирусной инфекцией в первые месяцы беременности весьма велика. Развитие ткани, пораженной вирусной инфекцией, останавливается, в результате чего может прекратиться рост перегородок сердца.
Greeg (1941) обратил внимание, что краснуха как вирусное заболевание в течение первых 4 месяцев беременности чревата опасностью повреждения плода. Эти наблюдения были подтверждены Е. М. Тареевым и другими авторами. При заболевании краснухой беременной женщины в ранние сроки беременности у плода сравнительно часто отмечается следующая триада: поражение хрусталика, внутреннего уха и сердца. Пороки развития сердца встречаются в 50% случаев.
Schick указывает, что вирус краснухи и оспы даже при наличии иммунитета у матери может проникнуть через плаценту и вызвать нарушение развития плода. Однако, по данным литературы, охватывающим 4951 случай врожденного порока сердца, оказалось, что краснуха у матери во время беременности была всего лишь в 0,8% всех наблюдений (Йонаш). Таким образом, вопрос об опасности краснухи у матери для плода требует дальнейшего изучения.
Клинические случаи врожденных пороков сердца у плода отмечены после заболевания матери во время беременности корью, эпидемическим паротитом, ветряной оспой, полиомиелитом, инфекционным гепатитом.
Кому необходимо проведение эхокардиографии плода?
Эхокардиография плода (УЗИ сердца плода) рекомендовано при наличии определенных показаний как со стороны матери, так и со стороны самого плода. Наличие факторов риска (см. ниже) со стороны матери, является прямым показанием для проведения эхокардиографии плода. Что касается показаний со стороны плода, то они выявляются только после УЗИ плода в любых сроках беременности и определяются специалистом, проводящим исследование.
Показания или факторы риска при которых беременная женщина обязательно должна пройти эхокардиографию плода?
На сегодняшний день нет точной информации, указывающей на конкретно какие-либо причины развития врожденного порока сердца у плода (самый высокий риск развития порока сердца у плода — до 7 недель беременности).
Однако существуют факторы (кроме генетических), которые на каком-то этапе могут оказать влияние на эмбриологическое развитие сердца плода. Такие факторы называют факторами риска, и женщин, у которых такие факторы отмечаются, относят к «группе риска» возникновения врожденного порока сердца у плода. Наличие таких факторов риска у беременной является прямым показанием для проведения эхокардиографии плода на экспертном уровне.
К показаниям (со стороны матери) для проведения экспертной эхокардиографии (УЗИ сердца) плода относятся:
- Наличие врожденного порока сердца (ВПС) у матери или отца ребенка
- Предыдущий ребенок или плод с ВПС или полным атривоентрикулярным (АВ) блоком
- Метаболические нарушения у матери:
- диабет матери (инсулинзависимый, Тип 1 или гестационный, Тип 2)
- фенилкетонурия матери
- Прием некоторых медикаментов (до и после момента зачатия ребенка):
- некоторые противоэпилептические препараты (риск выше при политерапии)
- литиум
- некоторые антидепрессанты
- группа препаратов, понижающих артериальное давление (ингибиторы ангиотензинпревращающего фермента)
- Терапия матери неспецифическими противовоспалительными препаратами (индометацин и др. НПВП) между 25 и 30 неделями беременности
- Наличие вирусных и других инфекций, таких как краснуха, цитомегаловирус, парвовирус B19, токсоплазмоз у матери
- Болезни соединительной ткани матери
- Повышение артериального давления (гипертензия) матери
- Тиреотоксикоз матери
- Злоупотебление матерью алкоголем, кокаином, мариуханой
- Все плоды, полученные при помощи in-vitro фертилизации, методом ЭКО
Если Вы принимали какие-либо медикаменты до или после момента зачатия ребенка, Вы должны обязательно проинформировать не только своего акушер-гинеколога, но и врача, проводящего УЗИ сердца плода и обязательно указать это в анкете.
К показаниям для эхокардиографии плода со стороны плода (фетальный фактор) относятся
- Подозрение на наличие ВПС у плода и аритмии во время рутинного скриннингового исследования.
- Толщина воротникового пространства (ТВП ≥3.5 мм)
- Аритмии у плода (бради —
- Состояния плода, способные вызвать несостоятельность его сердца:
- трикуспидальная регургитация, выявленная в 1-м триместре
- a-реверсионная волна в венозном протоке, выявленная в 1-м триместре
- TTTS (фето-фетальный трансфузионный) синдром
- монохориальные близнецы (МА и ДА)
- агенезия венозного протока
- анемия плода
- артерио-венозная фистула
- единственная пупочная артерия
- персистирующая правая пупочная вена
- Хромосомные аномалии и микроделеции:
- Трисомии 21 (синдром Down), трисомия 13 (синдром Patau), трисомия 18 (синдром Edward), XO аномалия (синдром Turner), 22q11 микроделеция (синдром De George) или
- генетические синдромы (CHARGE association, VACTERL association) и семейные синдромы, сопровождающиеся кардиомиопатией (Noonan syndrome)
- Отек плода, гидроторакс, многоводие
- Другие экстракардиальные пороки:
- омфалоцеле, диафрагмальная грыжа, дуоденальная атрезия, атрезия пищевода (VACTERL association), трахео — эзофагеальная фистула, кистозная гигрома плода,
- аномалии почек (агенезия почек, дисплазия почек, подковообразная почка)
В какие сроки беременности проводится эхокардиография плода и возможна диагностика врожденных пороков сердца плода?
На сроках 11-14 недель беременности
-в нашем центре во время скрининга на синдром Дауна (11-14 недель) врач всегда оценивает не только структуры самого сердца, но и ультразвуковые маркеры на наличие врожденного порока сердца у плода, к которым относятся оценка кровотока через трикуспидальный клапан и в венозном протоке.
Размеры сердца на этом сроке беременности равны рисовой крупинке. несмотря на это камеры сердца при высокотехнологичном УЗ аппарате и хорошем специалисте могут быть увидены. Однако не все пороки сердца могут выявлены при исследовании в этом сроке, могут быть диагностированы пороки, которые меняют анатомию 4-камерного среза сердца, такие как гипоплазия левых отделов сердца, трикуспидальная атрезия и атрезия легочной артерии с интактной межжелудочковой перегородкой, АВК. Это как правило тяжелые формы пороков, зачастую неоперабельные и не совместимые с жизнью. Поэтому обследовать сердце в ранние сроки очень важно.
Сердце плода в 12 недель, дуга аорты
Сердце плода в 13 недель, 4-камеры сердца: предсердия и желудочки, и кровоток, который проходит из предсердий в желудочки.
Сердце плода на уровне главных сосудов: аорты и легочного ствола.
Пороки сердца, которые связаны с нарушением анатомии магистральных сосудов могут быть пропущены в ранние сроки, так как их визуализация значительно снижена в данный период.
При подозрении на врожденный порок сердца может быть рекомендовано повторное УЗ исследование сердца плода на сроке 15-16 недель беременности.
При выявлении врожденного порока сердца в 11-14 недель и пролонгировании беременности следующее исследование сердца плода должно быть проведено в 16 недель беременности и в 19-22 недели беременности и данная женщина должна наблюдаться в течении всей беременности.
На сроках 19-22 недели беременности
— это наиболее оптимальный срок для проведения эхокардиографии плода и диагностики врожденного порока сердца.
В ряде случаев, при неоптимальном положении плода, повышенном весе тела беременной, низком количестве амниотических вод, визуализация сердца плода может быть затруднена. В таких ситуациях может быть рекомендовано повторное исследование или через день или в течении недели.
При выявлении врожденного порока сердца динамический мониторинг за состоянием сердца плода должен проводиться каждые 4 недели беременности, в сроках 24, 28, 32 и 36 недель.
При подозрении на врожденный порок сердца плода эхокардиография плода может проводиться в любые сроки беременности.
В каких случаях рекомендована эхокардиография плода в ранние сроки беременности (13-16 недель)?
- при наличии врожденного порока сердца у одного из родителей (если порок сердца был у матери, то риск, что у ребенка сформируется врожденный порок сердца равен 6%, если у отца, то риск ниже и равен 2-3 %)
- при наличии врожденного порока сердца у предыдущего ребенка или плода (если врожденный порок сердца был у одного из предыдущих детей или плодов, то риск, что у будущего ребенка будет ВПС равен 3-5%; если же ВПС был у двух предыдущих детей или плодов, то риск, что ребенок родится с врожденным пороком сердца значительно возрастает и равен 10%
- подозрение на аномалию сердца во время скрининга в 1-м триместре (в сроках 11-14 недель);
- увеличение толщины воротникового пространства, более 3.5 мм во время скрининга в 11-14 недель;
- наличие а-реверсионной волны в венозном протоке при скрининге в 11-14 недель (является одним из маркеров хромосомных аномалий у плода, в 5 % случаев является маркером врожденного прока сердца)
- наличие трикуспидальной регургитации в правых отделах сердца (является одним из маркеров хромосомных аномалий у плода, в 5% случаев является маркером наличия врожденного порока сердца у плода).
Что делать, если у плода при скрининге в 11-14 недель обнаружили а-реверсионную волну в венозном протоке?
А – реверсионной волной, называется волна обратного тока крови в маленьком, но очень важном сосуде в печени, который называют венозным протоком. В 95% случаев а-реверсионную волна исчезает в течении нескольких последующих недель, как правило, к 16 неделям; однако в 5% случаев может указывать на наличие врожденного порока сердца. В связи с чем при выявлении а-волны в венозном протоке рекомендуется пройти расширенную эхокардиографию плода в ранние сроки беременности, или по крайней мере в 20 недель.
Что делать, если у плода при скрининге в 11-14 недель обнаружили трикуспидальную регургитацию?
Трикуспидальной регугитацией называется волна обратного тока крови в правом желудочке сердца. В 95% случаев трикуспидальная регугитация исчезает в течении нескольких последующих недель, как правило, к 16 неделям; однако в 5% случаев может указывать на наличие врожденного порока сердца. В связи с чем рекомендуется пройти расширенную эхокардиографию плода в ранние сроки беременности, или по крайней мере в 20 недель.
Все ли врожденные пороки сердца можно диагностировать при эхокардиографии до рождения ребенка?
К сожалению, не все врожденные пороки сердца могут быть увидены при УЗИ сердца плода даже при самом детальном исследовании и на самом продвинутом ультразвуковом аппарате. Ряд врожденных пороков сердца остается недиагностируемым во внутриутробный период или ввиду своей невыражености, или в виду того, что проявляются они только после того, как у ребенка установился взрослый тип кровообращения после его рождения. К таким порокам относятся:
- Открытый артериальный проток
- Вторичный дефект межпредсердной перегородки
- Взрослый тип коарктации аорты
- Дефект межжелудочковой перегородки малых размеров
- Невыраженные (гемодинамически незначимые) аномалии клапанов
- Неполный аномальный возврат легочных вен
- Другие редкие пороки развития
Что может случиться, если врожденный порок сердца был пропущен при УЗИ плода или какие преимущества дает нам диагностика пороков сердца до, а не после рождения ребенка?
Некоторые из врожденных пороков сердца несовместимы с жизнью и не подлежать хирургической коррекции, или могут привести к внутриутробной гибели плода, особенно, если у плода выявлены еще и другие экстракардиальные аномалии развития или приводят к инвалидизации различной степени. В такой ситуации своевременная диагностика позволит вовремя принять решение о прерывании беременности (а раннее выявление порока сердца позволит провести прерывание беременности в более ранние сроки, что значительно менее травматично для женщины как с психологической точки зрения, так и с точки зрения метода прерывания, то есть «чем раньше был диагностирован порок сердца, тем лучше»).
Некоторые пороки сердца плода, такие как например, транспозиция главных сосудов сердца плода, требуют хирургического вмешательства сразу же после рождения ребенка, пока артериальный проток открыт (артериальный проток в норме закрывается после рождения ребенка), и если пропустить такой порок сердца, не обеспечить роды в специализированном учреждении, и вовремя не прооперировать ребенка, то это может привести к осложнениям или вообще гибели новорожденного. При развитии осложнений, последующее хирургическое вмешательство может не дать таких хороших результатов, в то время, как вовремя проведенная коррекция порока обеспечивает хороший прогноз жизни для ребенка. Некоторые пороки, такие как например, коарктация аорты, требуют медикаментозной поддержки, чтобы «держать» артериальный проток открытым и подготовить ребенка к операции. И дородовая диагностика именно таких пороков сердца, нуждающихся как в хирургической коррекции вскоре после рождения так и поддерживающей медикаментозной терапии жизненно важна. В особенности, это касается отдаленных районов, не имеющих рядом специализированной медицинской службы; дородовая диагностика ВПС позволяет организовать проведение родов в специализированном медицинском учреждении и своевременное принятие лечебных мероприятий.
Существует ряд значительных исследований, посвященных данной проблеме. Если просуммировать их результаты, то можно сказать, что внутриутробная диагностика однозначно дает ряд преимуществ, и к ним можно отнести следующее:
- Более высокая выживаемость новорожденного/ребенка
- Лучшее пре-оперативное состояние новорожденного/ребенка
- Более низкая частота рекуррентных (повторных) оперативных вмешательств
- Меньшая продолжительность пребывания в больнице
- Более низкая смертность в отдаленные периоды времени
Почему я? Почему именно мой ребенок?
Когда родители узнают, что у их будущего ребенка диагностирован врожденный порок сердца, они начинают винить себя и спрашивать и себя и врачей, сделали ли они что-то не так во время беременности, и если да, то что? Почему именно у их ребенка развился порок сердца. Это нормальное состояние для родителей, но, родители должны знать, что да, существуют определенные факторы риска (см. на сайте), возможно, меняющие на каком-то этапе обычный ход развития структур сердца в эмбриональный период, однако, проблема в том, что 80% новорожденных с ВПС рождается у родителей с неизвестным фактором риска. По статистике сегодня врожденные пороки сердца развиваются в 7 беременностях из 1000. В более половины случаев это незначительные пороки сердца, которые не требуют лечения или могут быть успешно скорригированы после рождения ребенка.