Обратите внимание, что условия тахикардия а также тахиаритмии будет использоваться взаимозаменяемо на протяжении всей этой главы. Для ясности, однако, тахиаритмии определяется как аномальное и быстрое сердцебиение, тогда как тахикардия определяется как субъективное восприятие учащенного сердцебиения. Эти термины часто используются взаимозаменяемо как в клинической практике, так и в литературе.
Тахикардия (тахиаритмия): причины, дифференциальный диагноз, лечение и лечение
Любая частота сердечных сокращений, превышающая 100 ударов в минуту, является тахикардией, которая также называется тахиаритмией. За исключением синусовой тахикардии во время физической активности, все тахикардии следует считать патологическими, и задача клинициста состоит в выяснении причины тахикардии. Причина может варьироваться от доброкачественной до очень злокачественной, поэтому требуется оперативное лечение.
Первоначальное лечение включает оценку клинического состояния пациента (симптомы, гемодинамика), ЭКГ и факторов риска (возраст, предыдущее заболевание, лекарства, результаты лабораторных исследований и т. Д.). Учитывая ЭКГ, которая является фундаментальной при всех аритмиях, первая задача состоит в том, чтобы определить, является ли аритмия широкая комплексная тахикардия (WCT) или узкая комплексная тахикардия (НЗТ). Это делается просто путем оценки продолжительности QRS. Если продолжительность QRS нормальная (Узкие комплексные тахикардии, как правило, не вызывают нарушения кровообращения и, следовательно, их легче лечить, чем широкие комплексные тахикардии. Последняя (WCT) в подавляющем большинстве случаев вызвана желудочковой тахикардией (или другими желудочковыми аритмиями) и может быть потенциально опасным для жизни. Как всегда, есть исключения из этих правил. Например, узкая комплексная тахикардия может вызвать нарушение кровообращения или даже коллапс у человека с сердечной недостаточностью или ишемической болезнью сердца. По этой причине лечение тахикардия на самом деле не начинается с оценки ЭКГ, она начинается с оценки симптомов пациента и гемодинамического статуса.Тахиаритмии обычно вызывают один или несколько из следующих симптомов:
- Сердцебиение
- Одышка
- Сундук Disomcoft
- гипотония
- Обморок / предобморочное
- Головокружение
- Сердечная недостаточность
- Почечная недостаточность
- Отек легких
- Снижение сознания
- шок
- Инфаркт миокарда
- Остановка сердца
Если у пациента проявляется один или несколько из первых трех симптомов (учащенное сердцебиение, одышка, дискомфорт в груди), считается безопасным потратить время на оценку ЭКГ и дополнительной информации. Все остальные симптомы, перечисленные выше (выделены красным), являются признаками нестабильности и, следовательно, показаниями к лечению. Для ясности, в случае гемодинамической нестабильности (настоящей или предстоящей) пациент должен лечиться, даже если определенный диагноз не был установлен. Обоснование этой процедуры простое: лечение электрической кардиоверсией очень эффективно и устраняет большинство аритмий (особенно угрожающих жизни), и ранняя терапия может быть спасительной. Это консенсус как в Северной Америке, так и в Европе.
Рисунок ниже подводит итоги обсуждения.
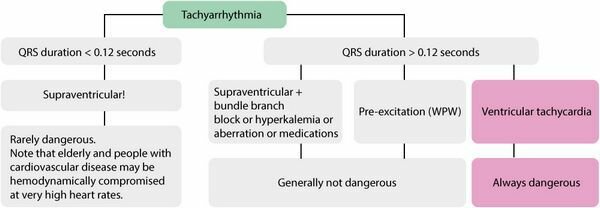 Рисунок 1. Обзор тахиаритмии (тахикардия).
Рисунок 1. Обзор тахиаритмии (тахикардия).
Тахикардия: значение анамнеза
Анамнез как всегда важен. Тахикардия может иметь триггерные факторы, такие как физический или эмоциональный стресс, кофе или другие повторяющиеся ситуации. Всегда полезно оценить, началась ли тахикардия внезапно или постепенно. Это может дифференцировать несколько тахикардии. Например, синусовая тахикардия всегда начинается постепенно, тогда как AVNRT всегда начинается очень резко. Пациент может определить (судя по симптомам) начало аритмии в большинстве случаев.
Предыдущие лекарства, коморбидиты и ценные следы ЭКГ должны быть оценены. Значение этого заключается в том, что если есть какой-либо фактор, вызывающий ускорение, аритмия, вероятно, связана с этим фактором. Например, у пациентов, принимающих соталол (которые могут вызывать пролонгацию QT), вероятно, будет желудочковая тахикардия; пациенты с перенесенным инфарктом миокарда с высокой вероятностью могут иметь желудочковую тахикардию, если они имеют широкую сложную тахикардию; у пациентов с предшествующей фибрилляцией предсердий может быть другой эпизод, если они имеют нерегулярную тахикардию и так далее.
ЭКГ при тахикардии
ЭКГ неоценима в условиях тахикардии. Несмотря на то, что зачастую трудно установить точный диагноз, ЭКГ в большинстве случаев позволяет поставить более или менее определенный диагноз. Интерпретация ЭКГ должна, как всегда, осуществляться систематически, чтобы избежать ошибок. Следующая процедура часто используется:
- Оцените продолжительность QRS чтобы определить, является ли тахикардия w> Поскольку этиология и лечение узких комплексных тахикардий и широких комплексных тахикардий различаются, эти два объекта теперь обсуждаются отдельно.
Узкая (QRS) комплексная тахикардия (NCT)
Узкие комплексы QRS, определяемые как продолжительность QRS. Аденозин является эндогенным пуриновым нуклеозидом, который модулирует многие физиологические процессы в организме. Аденозин действует как заметное сосудорасширяющее средство в сердце и, таким образом, вызывает усиление кровообращения в микроциркуляции. Аденозин также действует в атриовентрикулярном узле, где он замедляет проводимость. Замедление проводимости через атриовентрикулярный (AV) узел делает аденозин полезным при диагностике и лечении суправентрикулярной тахикардии. Замедление AV-узловой проводимости приведет к увеличению блока импульсов в AV-узле, и это прекращает аритмии, повторный путь которых вовлекает AV-узел. Аденозин просто сделает невосприимчивым AV-узел; когда импульс повторного входа встречает огнеупорную ткань, он прекращается. Аритмии AVNRT и AVRT. Аденозин также прекратит внематочную предсердную тахикардию, вызванную повторным проникновением (которые составляют 80% предсердной тахикардии). Аденозин не прекращает синусовую тахикардию, трепетание предсердий, мерцательную аритмию или оставшуюся эктопическую предсердную тахикардию. Однако в этих случаях аденозин будет снижать частоту вентриуклар (за счет увеличения блока в АВ узле), что может быть полезным, как объясняется ниже.
Безопасность аденозина в лечении тахикардии
Аденозин можно безопасно вводить всем лицам с узкой комплексной тахикардией. Он также может применяться с осторожностью людям с регулярными широкими комплексными тахикардиями, если существует вероятность того, что тахикардия не является желудочковой тахикардией. Аденозин нельзя вводить во время желудочковой тахикардии, потому что он может ускорить желудочковую тахикардию и вызвать гипотензию. Потенциально смертельно опасно вводить аденозин пациентам с нерегулярной широкой сложной тахикардией, потому что эти аритмии могут быть злокачественными. Нерегулярная широкая комплексная тахикардия может быть вызвана мерцательной аритмией с предварительным возбуждением (то есть мерцательной аритмией у человека с дополнительным путем). Введение аденозина может вызвать AV-блок, который вызывает усиление импульсной проводимости по дополнительному пути, по которому фибрилляция предсердий может распространяться на фибрилляцию желудочков.
Аденозин может вызывать фибрилляцию предсердий (до 12% пациентов), а в редких случаях даже желудочковую тахикардию.
Заключить, Аденозин можно безопасно вводить во все узкие сложные тахикардии. Рекомендации рекомендуют использовать аденозин в качестве первоначального выбора терапии. Следует соблюдать осторожность при назначении аденозина при регулярных широких комплексных тахикардиях. Аденозин никогда не следует назначать при нерегулярных комплексных тахикардиях.
Дозы и прием аденозина
Аденозин вводится быстро в периферический венозный катетер (6 мг) или центральный венозный катетер (3 мг) с последующим промыванием 20 мл физиологического раствора. Инъекцию можно повторить с двойной дозой (12 мг в периферическом венозном катетере, 6 мг в центральном венозном катетере). Люди с трансплантированным сердцем особенно чувствительны и поэтому должны получать только половину дозы в периферическом венозном катетере.
Аденозин дается только во время непрерывного мониторинга ЭКГ, и дефибриллятор должен быть под рукой. Аденозин противопоказан во время AV блокады высокой степени (AV блокады второй и третьей степени), синдрома слабости синусового узла (если у пациента нет кардиостимулятора), выраженной гипотонии, нестабильной стенокардии и декомпенсированной сердечной недостаточности.
Большинство пациентов испытывают дискомфорт в груди во время введения аденозина. Беспокойство и смывание также распространены. Обструктивная болезнь легких является относительным противопоказанием к аденозину. Теофилламин и кофеин снижают чувствительность к аденозину. Пациенты с трансплантированным сердцем и пациенты с дипирамидолом имеют повышенную чувствительность. Болезнь аденозина в педиатрической популяции основана на весе.
Напомним, что в случае гемодинамической нестабильности электрическая кардиоверсия всегда является первым выбором.
Вагальная стимуляция для диагностики и лечения тахикардии
Всегда можно попробовать стимуляцию блуждающего нерва перед введением аденозина. Обычно используемые методы — массаж каротиса, маневр Вальсальвы и брызги холодной воды на лицо (только для детей). Массаж сонной артерии выполняется, когда пациент находится в положении лежа на спине, а голова слегка повернута в сторону от массажируемой стороны. Сонная артерия массируется на уровне гортани двумя пальцами. Массаж лучше всего выполнять с круговыми движениями в течение 10-20 секунд. Это может быть повторено на противоположной стороне. При правильном выполнении это вызывает рефлекс барорецептора, который увеличивает стимуляцию блуждающего нерва к сердцу и, таким образом, увеличивает блок в АВ узле. Это может прекратить 5-20% от AVNRT и AVRT.
Стимуляция блуждающего нерва может также использоваться в качестве диагностического инструмента. Из-за увеличенной AV узловой блока частота желудочков снижается, и это может прояснить нерегулярность мерцательной аритмии; он также может демаскировать характеристики пилообразной базовой линии при трепетании предсердий. Обратите внимание, что у некоторых людей есть очень чувствительные барорецепторы в артерии сонной артерии, и эти люди могут быть затронуты брадикардией или гипотензией при стимуляции.
Крайне редко атеросклеротический материал высвобождается и вызывает инсульт во время массажа сонной артерии. Есть, однако, некоторые сообщения о случаях. Перед массажем всегда следует выслушивать сонную артерию и выполнять ее ограниченно у лиц с известным или предполагаемым стенозом сонной артерии. В случае, если при аускультации выявляются шумы, не следует выполнять массаж сонной артерии.
Анализ предсердной активности (P-волны)
Анализ предсердной активности во время тахикаритмии имеет решающее значение, но трудно. Р-волны могут быть невидимыми (скрытыми в других волновых формах) или видимыми, и в последнем случае они могут иметь ненормальный вид. Если желудочки и предсердия активируются одновременно, зубец Р будет скрыт в комплексе QRS. Если предсердия и желудочки активированы не одновременно, а по отдельности, зубец Р может быть виден. Направление зубца Р (положительное и ретроградное) зависит от происхождения импульса. Если импульс разряжается рядом с атриовентрикулярным (AV) узлом, предсердная активация будет идти в противоположном направлении, и зубец Р будет ретроградным в отведениях, обычно показывая положительную зубец Р. Если предсердный импульс возникает около синоатриального (SA) узла, P-волна будет выглядеть нормальной (то есть она будет положительной в отведениях, обычно показывая положительную P-волну).
Если P-волны не видны, основным подозреваемым является AVNRT. Если P-волны видны, необходимо оценить следующее:
- Р-волны положительные или ретроградные?
- Насколько быстрый предсердный курс?
- Где возникают P-волны относительно комплексов QRS?
- Являются ли интервалы P-P регулярными? Совершенно нерегулярно? Нерегулярно, но с повторяющимся узором?
- Является ли количество P-волн равным количеству комплексов QRS?
При очень высокой частоте предсердий (> 250 предсердных ударов в минуту) следует подозревать трепетание предсердий или предсердную тахикардию. Кроме того, предсердие мало чем помогает.
Позитивные Р-волны в отведениях II, aVF и III указывают, что импульс происходит около синоатриального узла. Если зубец Р во время тахикардии идентичен зубцу Р во время синусового ритма, то тахикардия исходит из синоатриального узла (дифференциальные диагнозы: синусовая тахикардия, несоответствующая синусовая тахикардия, SANRT) или около синоатриального узла (дифференциальный диагноз: эктопическая предсердная тахикардия расположен вблизи китайского предсердного узла). Если зубец Р положительный, но морфологически отличается от зубца Р синуса, это, вероятно, предсердная тахикардия, расположенная в другом месте.
Ретроградные Р-волны отрицательны в отведениях II, AVF и III. Это указывает на то, что предсердная активация направлена противоположно. Это предполагает AVRT, AVNRT, тахикардию соединения или предсердную тахикардию (с эктопическим очагом вблизи AV-узла). Ретроградные P-волны обычно связаны с коротким интервалом RP (обсуждается ниже). Действительно, интервал RP может быть настолько коротким, что ретроградная P-волна сливается с терминальной частью комплекса QRS. Следовательно, ретроградная P-волна будет имитировать s-волну в отведении II (называемую «псевдо s») и r-волну в V1 (называемую «псевдо r»). Чтобы проверить псевдо и псевдо, необходимо иметь под рукой предыдущую запись ЭКГ (и сравнить формы сигналов).
Интервал RP
Интервал RP должен быть оценен, если есть одна Р-волна на комплекс QRS (т.е. отношение P к QRS составляет 1: 1). Интервал RP — это интервал от начала комплекса QRS до начала зубца P (фигура 2). Интервал RP короткий или длинный.
Короткий интервал RP определяется как интервал RP, составляющий менее половины интервала RR (интервал между двумя зубцами R). Короткий интервал RP с ретроградной P-волной указывает на типичную AVNRT или AVRT (редко встречающуюся эктопическую предсердную тахикардию, расположенную рядом с AV-узлом). Короткий интервал RP, который составляет 70 мс, предполагает AVRT. Короткий интервал RP с положительной P-волной предполагает эктопическую предсердную тахикардию с AV-блоком первой степени. Ссылаться на фигура 2.
Длинный интервал RP означает, что интервал RP длиннее половины интервала RR. Если зубец Р является ретроградным, это обычно внематочная тахикардия предсердий с фокусом вблизи АВ-узла); это может быть атипичная AVNRT, ортодромная AVRT с медленным дополнительным путем (также называемая PJRT, постоянная ответная тахикардия с ответной связью). Положительные P-волны с длинным интервалом RP предполагают внематочную предсердную тахикардию или синусовую тахикардию.
Аритмичные субстраты на ЭКГ в покое
У пациентов с тахикардией чрезвычайно важно оценить ЭКГ в покое (в идеале записанный во время синусового ритма). ЭКГ в состоянии покоя может выявить широкий спектр нарушений, которые указывают на то, какой может быть этиология тахикардии. Эти изменения ЭКГ на ЭКГ в состоянии покоя и связанные с ними аритмии представлены на рисунке 3.
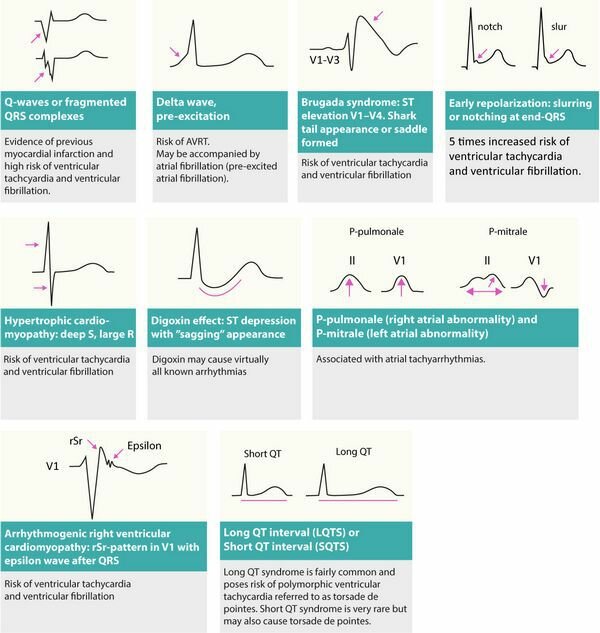 Рисунок 3. Изменения ЭКГ в покое, которые могут выявить причину аритмии (субстрат аритмии).
Рисунок 3. Изменения ЭКГ в покое, которые могут выявить причину аритмии (субстрат аритмии).
Алгоритм диагностики и лечения узкой комплексной тахикардии (НЗТ)
Клиническое лечение узкой комплексной тахикардии облегчается использованием блок-схемы для диагностики. Блок-схема ниже (Рисунок 4) адаптирован из европейских и североамериканских руководств. Соответствующая блок-схема позже представлена для широких сложных тахиаритмий.
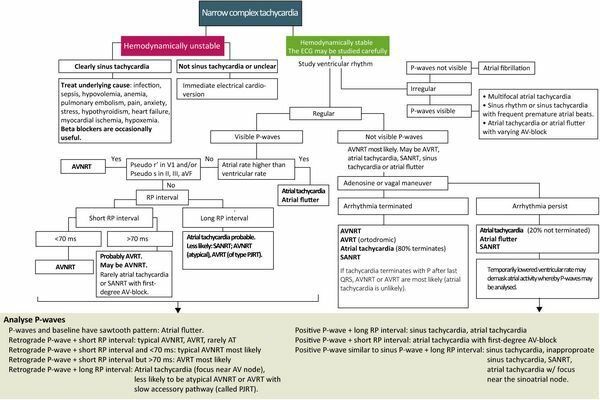 Рисунок 4. Лечение и диагностика узкой комплексной тахикардии.
Рисунок 4. Лечение и диагностика узкой комплексной тахикардии.
W> Тахиаритмии с широкими (широкими) комплексами QRS, определяемыми как длительность QRS ≥ 0,12 секунды, как правило, более тревожны, чем узкие сложные тахикардии. Примерно 80% всех широких сложных тахикардий вызваны желудочковой тахикардией, и этот показатель возрастает до 90% среди пациентов с ишемической болезнью сердца (ишемическая болезнь сердца). Однако приблизительно 10% всех широких сложных тахикардий на самом деле являются суправентрикулярными тахикардиями, сопровождающимися фактором, нарушающим деполяризацию желудочков. Эти факторы следующие:
Крайне важно сравнить ЭКГ во время тахикардии с ЭКГ во время синусового ритма, если таковой имеется. Если более ранняя ЭКГ выявляет дефекты внутрижелудочковой проводимости (блок левой ветви пучка, блок правой ветви пучка или любую другую неопределенную задержку проводимости, которая увеличивает продолжительность QRS), необходимо сравнить формы волны с теми, которые наблюдаются во время тахикардии. Если формы волны (QRS-ST-T) похожи во время синусового ритма и тахикардии, вполне вероятно, что тахикардия имеет суправентрикулярное происхождение.
У пациентов с искусственным кардиостимулятором всегда следует подозревать тахикардию, опосредованную кардиостимулятором. Пик кардиостимулятора (артефакт стимуляции) раскрывает кардиостимулятор. Современные кардиостимуляторы (биполярные кардиостимуляторы) могут производить очень мелкий импульс кардиостимулятора. В случае, если шипы кардиостимулятора четко не видны, следующие предполагают тахикардию, опосредованную кардиостимулятором:
- Паттерн блокады левой ножки пучка (стимуляция кардиостимулятора в правом желудочке, которая дает QRS с паттерном блокады левой кишки)
- W> Суправентрикулярные тахикардии с широким QRS из-за гиперкалиемии встречаются редко и их легко диагностировать с помощью анализа крови на уровни калия.
Аберрантная желудочковая проводимость довольно распространена, и ее трудно отличить от желудочковой тахикардии. То же самое относится и к антидромной AVRT, которую на самом деле невозможно отличить от желудочковой тахикардии. Тем не менее, антидромные AVRT представляют собой гемодинамический статус должен быть оценен немедленно, потому что он может быть нестабильным. Если имеются признаки нарушения гемодинамики (гипотония, стенокардия, дискомфорт в груди, сердечная недостаточность, легкомысленность и т. Д.), Пациент должен лечиться синхронизированной электрической кардиоверсией, даже до установления диагноза. Широкая комплексная тахикардия рассматривается как желудочковая тахикардия, пока не доказано обратное, и в случае нарушения кровообращения весьма вероятно, что аритмия представляет собой желудочковую тахикардию. Обратите внимание, что некоторые пациенты с желудочковой тахикардией могут быть гемодинамически стабильными на начальном этапе; устойчивые желудочковые тахикардии, однако, всегда вызывают симптомы кровообращения. Чем выше сердечная функция, тем менее выражены симптомы.
Пациентам с бессознательным и легким телом управляют с помощью кардиологической поддержки жизни.
Если пациент гемодинамически стабилен, можно тщательно изучить ЭКГ и попытаться фармакологически лечить аритмию. Фармакологические варианты лечения обсуждались ранее. Блок-схема с лечением и управлением представлена в Рисунок 5.
Характеристики пациентов с w> История болезни и использование лекарств должны быть оценены. Пожилой возраст и наличие структурных заболеваний сердца увеличивают вероятность желудочковой тахикардии. У лиц с широкой комплексной тахикардией после недавнего инфаркта миокарда практически всегда наблюдается желудочковая тахикардия. Все препараты представляют интерес, включая препараты, которые продлевают интервал QT, потому что это предрасполагает к полиморфной желудочковой тахикардии. Антиаритмические средства класса I могут вызывать как аберрантную проводимость, так и желудочковую тахикардию. Дигоксин также может вызывать желудочковую тахикардию (всех типов), но он также может вызывать все супервентрикулярные тахикардии. Дигоксин особенно аритмогенный во время гипокалиемии. Диуретики предрасполагают к желудочковой тахикардии вследствие побочных эффектов (гипокалиемия, гипомагниемия); Torsade de Pointes не так уж редки.
Диагностические маневры при влагалищной стимуляции редко заканчивают желудочковую тахикардию. Это может, однако, увеличить блокирование в AV-узле, что может (если аритмия суправентрикулярная) увеличить интервалы RR и показать диссоциацию AV. Верапамил, аденозин и бета-адреноблокаторы являются опасными в случае желудочковой тахикардии (риск развития гипотонии и остановки сердца). Эти препараты могут быть использованы, если вы уверены, что широкая комплексная тахикардия является суправентрикулярной аритмией. Если аритмия прекращается аденозином, дигоксином, верапамилом или дилтиаземом, можно быть практически уверенным в том, что она имела суправентрикулярное происхождение. Прекращение с помощью лидокаина предполагает желудочковую тахикардию, хотя AVRT также может быть прекращен с помощью лидокаина. Прекращение с помощью проксайнамида или амиодарона не дифференцирует желудочковое происхождение от наджелудочкового происхождения.
Следующий алгоритм, который всегда должен быть под рукой, представляет диагностику и лечение широкой сложной тахикардии.
По материалам сайта: ecgwaves.com
