Медицинский эксперт статьи
Острая недостаточность левого желудочка часто развивается у пациентов с инфарктом миокарда, гипертонической болезнью, пороками сердца и коронарным атеросклерозом.
Существует такая острая сердечная недостаточность, особенно в виде отека легких. Патогенетически и в зависимости от механизма развития выделяют две формы отека легких.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13 ], [14]
Причины острой левожелудочковой недостаточности
Острая застойная сердечная недостаточность с низким сердечным выбросом характеризуется низким сердечным выбросом и пониженным (или нормальным) артериальным давлением. Острая недостаточность левого желудочка наблюдается при остром коронарном синдроме, митральном и аортальном стенозах, миокардите, остром миокардите, острой дисфункции клапанов сердца, тромбоэмболии легочной артерии, тампонаде сердца и т. Д. В некоторых случаях причиной низкого сердечного выброса является недостаточное наполнение давление желудочков сердца.
Острая недостаточность левого желудочка с симптомами застоя в легких чаще всего развивается с дисфункцией миокарда при хронических заболеваниях, острой ишемии и инфаркте миокарда, дисфункции аорты и митрального клапана, нарушениях ритма сердца, опухоли левого сердца. Основными несердечными причинами являются тяжелая артериальная гипертензия, высокий сердечный выброс в случае анемии или тиреотоксикоза, отек или травма головного мозга.
[15], [16], [17], [18], [19], [20], [21]
Острая недостаточность левого желудочка и инфаркт миокарда
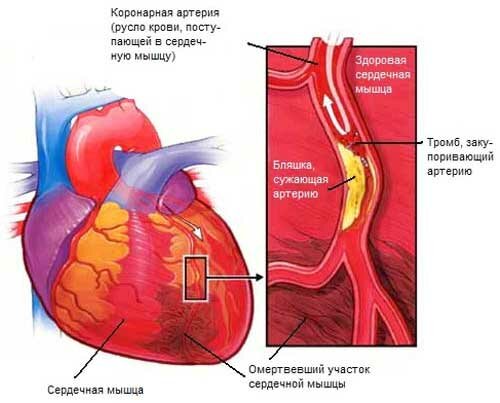
Острая недостаточность левого желудочка часто встречается при инфаркте миокарда. Он может развиваться одновременно с инфарктом миокарда, но часто появляется через несколько дней после его развития. В последнем случае его возникновение связано с потерей значительной массы сократительного миокарда.
На ранних сроках левая желудочковая недостаточность часто обусловлена диастолической дисфункцией и может возникать с нормальной фракцией выброса. Важную роль в развитии сердечной недостаточности в этом случае играет развитие митральной регургитации. Это может быть вызвано ишемией папиллярной мышцы, повреждением хорд митрального клапана с латеральным и передним инфарктом миокарда, потерей значительной массы миокарда и / или дилатацией желудочка.
Развитие острой левожелудочковой недостаточности в первые часы и дни у пациентов с инфарктом миокарда характеризуется нормальным или уменьшенным объемом циркулирующей крови, умеренным снижением сердечного выброса, минимальной задержкой натрия и воды, а также преходящими наблюдаемыми нарушениями.
[22], [23], [24], [25], [26], [27], [28], [29], [30], [31]
Как развивается острая левожелудочковая недостаточность?
Одним из основных патогенетических моментов развития недостаточности левого желудочка является повышение гидростатического давления в венозной и капиллярной частях малого круга кровообращения. Накопление избытка жидкости в легочном интерстиции приводит к снижению эластичности легких. Легкие становятся более «жесткими», возникают рестриктивные расстройства. Далее набухшая жидкость плавает в альвеолы. Заполненные жидкостью альвеолы перестают участвовать в газообмене, что приводит к появлению в легких участков с пониженной скоростью вентиляции / перфузии.
Вначале отечная жидкость накапливается в окружающих тканях альвеол, а затем распространяется по легочным венозным стволам и по легочным артериальным и бронхиальным стволам. Наблюдается инфильтрация серозной жидкости в перибронхиальное и периваскулярное пространства, что приводит к увеличению легочной сосудистой и бронхиальной резистентности, ухудшая условия обмена веществ. Жидкость может накапливаться в бронхиолах, что приводит к сужению дыхательных путей и распознается появлением хрипов.
В левом предсердии кровь из невентилируемых альвеол (шунт) смешивается с полностью насыщенной кислородом кровью. Это приводит к снижению общего артериального парциального давления кислорода. Когда доля ненасыщенной крови достигает значительного уровня, развивается состояние гипоксемии.
В начальной стадии острой недостаточности левого желудочка гипоксия является кровообращением и вызвана «небольшим» сердечным выбросом.
При обострении недостаточности до гипоксии кровообращения добавляется гипоксическая, вследствие обтурации альвеол и трахеобронхиального дерева пенистой мокротой.
Симптомы острой левожелудочковой недостаточности
Острая левожелудочковая недостаточность включает сердечную астму, отек легких и комплекс симптомов шока. Одним из основных патогенетических моментов его развития является повышение гидростатического давления в венозной и капиллярной частях малой системы кровообращения.
Сердечная астма характеризуется развитием интерстициального отека легких. При этом серозная жидкость проникает в перибронхиальное и периваскулярное пространства, что приводит к повышению легочного сосудистого и бронхиального сопротивления и ухудшению условий обмена веществ. Дальнейшее проникновение жидкости из сосудистого русла в просвет альвеол приводит к развитию альвеолярного отека легких и тяжелой гипоксемии. В начальной стадии острой недостаточности левого желудочка гипоксия является кровообращением и вызвана «небольшим» сердечным выбросом. Когда тяжесть недостаточности увеличивается, гипоксия кровообращения ассоциируется с гипоксическим, обусловленным обтурацией альвеол и трахеобронхиального дерева пенистой мокротой.
Клинически приступ сердечной астмы проявляется симптомами сильного удушья. Кожа влажная и холодная. Выраженный акроцианоз. Перкуссия легких выявляет притупление в нижних отделах легких. Аускультативное дыхание шумное, слышны сухие хрипы. В отличие от бронхиальной астмы, выдох не сложен. Появляется тахикардия, усиление II тона над легочной артерией. Артериальное давление может колебаться в широких пределах, повышается центральное венозное давление.
По мере прогрессирования сердечной недостаточности развивается картина «классического» альвеолярного отека легких. Над всей поверхностью легких появляются и быстро нарастают звучные крупные пузырящиеся хрипы, которые заглушают тоны сердца. На расстоянии вы можете услышать жужжание, булькающее дыхание. Частота дыхательных движений достигает 30-40 в минуту. Мокрота заполняет все трахеобронхиальное дерево. Появляется кашель с жидкой пенистой мокротой розового цвета.
Сердечный выброс не снижается на ранних стадиях сердечной недостаточности из-за компенсаторного увеличения количества сердечных сокращений и положительного ответа левого желудочка на постнагрузку. Для этого периода в целом характерны высокое давление наполнения, низкий ударный объем, тахикардия и нормальный минутный объем кровообращения.
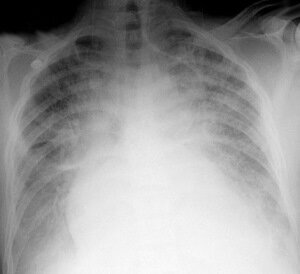
Рентгенологическое исследование определяет стадии специфических изменений в легких и сердце. Отечная жидкость, по сравнению с воздухом, обладает высокой плотностью для рентгеновских лучей. Таким образом, отек легких на рентгенограмме проявляется наличием участков повышенной плотности, которые при рентгенографии грудной клетки обнаруживаются раньше, чем появляются первые клинические признаки.
Ранним рентгенологическим свидетельством отека легких является усиление сосудистого рисунка. Нечеткие контуры сосудов, увеличение размера сердечной тени, появление линий Curly A (длинные, расположенные в центре легочного поля) и линий Curly B (короткие, расположенные по периферии) могут быть наблюдаемый. По мере развития отека инфильтрация увеличивается в перибронхиальных областях, появляются «силуэты летучих мышей» или «бабочек» и ацинарные тени (области консолидации, имеющие пятнистый вид).
По материалам сайта: m.iliveok.com