- Справочник по болезням
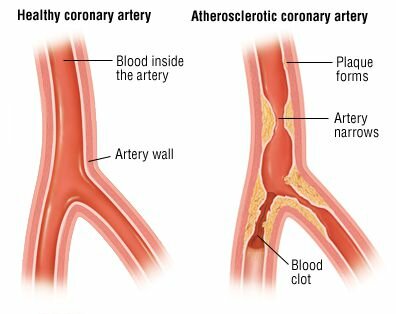
Ишемия миокарда возникает, когда приток крови к сердцу сокращается, что не позволяет сердечной мышце получать достаточное количество кислорода. Снижение кровотока обычно является результатом частичной или полной закупорки артерий вашего сердца (коронарных артерий).
Ишемия миокарда, также называемая ишемией сердца, снижает способность сердечной мышцы перекачивать кровь. Внезапная, серьезная закупорка одной из сердечных артерий может привести к сердечному приступу. Ишемия миокарда также может вызвать серьезные нарушения сердечного ритма.
Лечение ишемии миокарда включает улучшение притока крови к сердечной мышце. Лечение может включать медикаменты, процедуру по открытию заблокированных артерий (ангиопластику) или шунтирование.
Выбор здорового образа жизни важен для лечения и профилактики ишемии миокарда.
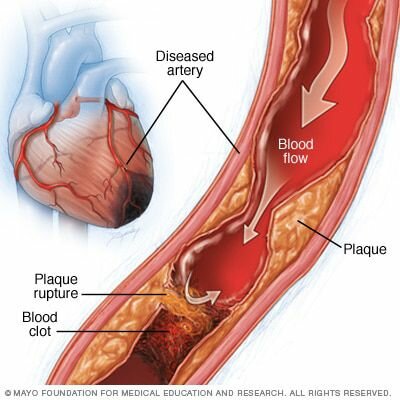
Ишемия миокарда возникает, когда приток крови к сердечной мышце (миокард) затруднен частичной или полной закупоркой коронарной артерии из-за образования бляшек (атеросклероз). Если бляшки разрываются, у вас может быть сердечный приступ (инфаркт миокарда).
У некоторых людей, страдающих ишемией миокарда, нет никаких признаков или симптомов (тихая ишемия).
Когда они случаются, наиболее распространенными являются давление в груди или боль, как правило, на левой стороне тела (стенокардия). Другие признаки и симптомы, которые чаще встречаются у женщин, пожилых людей и людей с диабетом, включают:
- Боль в шее или челюсти
- Боль в плече или руке
- Быстрое сердцебиение
- Одышка, когда вы физически активны
- Тошнота и рвота
- потение
- Усталость
Когда обратиться к врачу
Обратитесь за неотложной помощью, если у вас сильная боль в груди или боль в груди, которая не проходит.
Ишемия миокарда возникает, когда кровоток через одну или несколько коронарных артерий уменьшается. Низкий кровоток уменьшает количество кислорода, которое получает сердечная мышца.
Ишемия миокарда может развиваться медленно, так как артерии со временем блокируются. Или это может произойти быстро, когда артерия внезапно блокируется.
Условия, которые могут вызвать ишемию миокарда, включают:
- Ишемическая болезнь сердца (атеросклероз). Бляшки, состоящие в основном из холестерина, накапливаются на стенках артерий и ограничивают кровоток. Атеросклероз является наиболее распространенной причиной ишемии миокарда.
- Сгусток крови. Бляшки, которые развиваются при атеросклерозе, могут разрываться, вызывая сгусток крови. Сгусток может заблокировать артерию и привести к внезапной, серьезной ишемии миокарда, что приведет к сердечному приступу. Редко, сгусток крови может попасть в коронарную артерию из других частей тела.
- Спазм коронарных артерий. Это временное сжатие мышц в стенке артерии может ненадолго уменьшить или даже предотвратить приток крови к части сердечной мышцы. Спазм коронарной артерии является редкой причиной ишемии миокарда.
Боль в груди, связанная с ишемией миокарда, может быть вызвана:
- Физическая нагрузка
- Эмоциональный стресс
- Холодные температуры
- Употребление кокаина
- Еда тяжелой или большой еды
- Половой акт
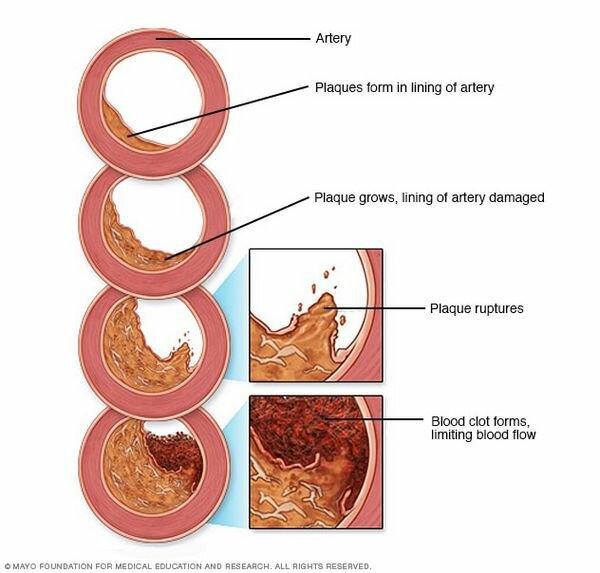
Если в вашей крови слишком много частиц холестерина, холестерин может накапливаться на стенках артерий. Со временем могут образоваться отложения, называемые бляшками. Отложения могут сузить или заблокировать ваши артерии. Эти бляшки также могут лопнуть, вызывая сгусток крови.
Факторы риска
Факторы, которые могут увеличить риск развития ишемии миокарда, включают:
- Табак. Курение и длительное воздействие пассивного курения может повредить внутренние стенки артерий. Повреждение может позволить скоплениям холестерина и других веществ накапливаться и замедлять кровоток в коронарных артериях. Курение вызывает спазм коронарных артерий и может также увеличить риск образования тромбов.
- Сахарный диабет. Диабет типа 1 и типа 2 связан с повышенным риском ишемии миокарда, сердечного приступа и других проблем с сердцем.
- Высокое кровяное давление. Со временем высокое кровяное давление может ускорить атеросклероз, что приведет к повреждению коронарных артерий.
- Высокий уровень холестерина в крови. Холестерин является основной частью отложений, которые могут сузить ваши коронарные артерии. Высокий уровень «плохого» (липопротеина низкой плотности или ЛПНП) холестерина в крови может быть обусловлен наследственным заболеванием или диетой с высоким содержанием насыщенных жиров и холестерина.
- Высокий уровень триглицеридов в крови. Триглицериды, другой тип жиров в крови, также могут способствовать атеросклерозу.
- Ожирение. Ожирение связано с диабетом, высоким кровяным давлением и высоким уровнем холестерина в крови.
- Обхват талии. Измерение талии более 35 дюймов (89 сантиметров) для женщин и 40 дюймов (102 см) у мужчин повышает риск высокого кровяного давления, диабета и сердечных заболеваний.
- Недостаток физической активности. Недостаток физических упражнений способствует ожирению и связан с повышением уровня холестерина и триглицеридов. Люди, которые регулярно занимаются аэробикой, имеют лучшее здоровье сердца, что связано с меньшим риском ишемии миокарда и сердечного приступа. Упражнения также снижают кровяное давление.
осложнения
Ишемия миокарда может привести к серьезным осложнениям, в том числе:
- Инфаркт. Если коронарная артерия полностью блокируется, недостаток крови и кислорода может привести к сердечному приступу, который разрушает часть сердечной мышцы. Ущерб может быть серьезным, а иногда и смертельным.
- Нерегулярный сердечный ритм (аритмия). Нарушение сердечного ритма может ослабить ваше сердце и может быть опасным для жизни.
- Сердечная недостаточность Со временем повторные эпизоды ишемии могут привести к сердечной недостаточности.
профилактика
Те же привычки образа жизни, которые могут помочь в лечении ишемии миокарда, могут также помочь предотвратить ее развитие в первую очередь. Ведение здорового образа жизни может помочь сохранить ваши артерии сильными, эластичными и гладкими, а также обеспечить максимальный кровоток.
Ваш доктор начнет задавать вопросы о вашей истории болезни и физическое обследование. После этого ваш врач может порекомендовать:
- Электрокардиограмма (ЭКГ). Прикрепленные к вашей коже электроды регистрируют электрическую активность вашего сердца. Определенные изменения в электрической активности вашего сердца могут быть признаком повреждения сердца.
- Стресс тест. Ваш сердечный ритм, кровяное давление и дыхание контролируются, когда вы идете на беговой дорожке или катаетесь на велотренажере. Упражнения делают работу вашего сердца тяжелее и быстрее, чем обычно, поэтому стресс-тест может обнаружить проблемы с сердцем, которые в противном случае могли бы быть незаметными.
- ЭхоКГ. Звуковые волны, направленные на ваше сердце от палочкообразного устройства, прикрепленного к груди, создают видеоизображения вашего сердца. Эхокардиограмма может помочь определить, была ли повреждена область вашего сердца и не работает ли она нормально.
- Стресс-эхокардиограмма. Стрессовая эхокардиограмма похожа на обычную эхокардиограмму, за исключением того, что тест проводится после того, как вы выполняете упражнения в кабинете врача на беговой дорожке или стационарном велосипеде.
- Ядерный стресс-тест. Небольшое количество радиоактивного материала впрыскивается в ваш кровоток. Пока вы занимаетесь спортом, ваш врач может наблюдать за тем, как он течет через ваше сердце и легкие, позволяя выявить проблемы с кровотоком.
- Ишемическая ангиография. Краситель вводится в кровеносные сосуды вашего сердца. Затем делается серия рентгеновских изображений (ангиограмм), показывающих путь красителя. Этот тест дает вашему доктору детальный взгляд на ваши кровеносные сосуды.
- КТ сердца. Этот тест может определить, есть ли у вас накопление кальция в коронарных артериях — признак коронарного атеросклероза. Сердечные артерии также можно увидеть с помощью компьютерной томографии (коронарная КТ-ангиограмма).
Целью лечения ишемии миокарда является улучшение притока крови к сердечной мышце. В зависимости от тяжести вашего состояния, ваш врач может порекомендовать лекарства, операцию или оба.
лекарственные препараты
Медикаменты для лечения ишемии миокарда включают в себя:
- Аспирин. Ежедневный прием аспирина или другого разбавителя крови может снизить риск образования тромбов, что может помочь предотвратить закупорку коронарных артерий. Спросите своего врача перед тем, как начать принимать аспирин, потому что это может быть нецелесообразно, если у вас есть нарушение свертываемости крови или вы уже принимаете другой разбавитель крови.
- Нитраты. Эти лекарства расширяют артерии, улучшая приток крови к сердцу и обратно. Улучшение кровотока означает, что ваше сердце не должно работать так усердно.
- Бета-блокаторы. Эти препараты помогают расслабить сердечную мышцу, замедлить сердцебиение и снизить кровяное давление, чтобы кровь могла легче течь к сердцу.
- Блокаторы кальциевых каналов. Эти лекарства расслабляют и расширяют кровеносные сосуды, увеличивая кровоток в вашем сердце. Блокаторы кальциевых каналов также замедляют ваш пульс и снижают нагрузку на ваше сердце.
- Снижающие уровень холестерина лекарства. Эти лекарства уменьшают первичный материал, который откладывается на коронарных артериях.
- Ингибиторы ангиотензинпревращающего фермента (АПФ). Эти лекарства помогают расслабить кровеносные сосуды и снизить артериальное давление. Ваш врач может порекомендовать ингибитор АПФ, если у вас высокое кровяное давление или диабет в дополнение к ишемии миокарда. Ингибиторы АПФ также могут быть использованы, если у вас сердечная недостаточность или если ваше сердце не качает кровь эффективно.
- Ранолазин (Ранекса). Это лекарство помогает расслабить ваши коронарные артерии, чтобы облегчить стенокардию. Ранолазин может быть назначен с другими лекарствами от стенокардии, такими как блокаторы кальциевых каналов, бета-блокаторы или нитраты.
Процедуры для улучшения кровотока
Иногда для улучшения кровотока требуется более агрессивное лечение. Процедуры, которые могут помочь, включают:
- Ангиопластика и стентирование. Длинная тонкая трубка (катетер) вставляется в суженную часть вашей артерии. Проволока с крошечным баллоном ввинчивается в суженную область и надувается, чтобы расширить артерию. Небольшая проволочная сетка (стент) обычно вставляется, чтобы держать артерию открытой.
- Коронарное шунтирование. Хирург использует сосуд из другой части вашего тела для создания трансплантата, который позволяет крови течь вокруг заблокированной или суженной коронарной артерии. Этот тип операции на открытом сердце обычно используется только для людей, у которых есть несколько суженных коронарных артерий.
- Усиленная внешняя контрпульсация. Это неинвазивное амбулаторное лечение может быть рекомендовано, если другие методы лечения не помогли. Манжеты, которые были обернуты вокруг ваших ног, мягко надуваются воздухом, а затем спускаются. В результате давление на ваши кровеносные сосуды может улучшить приток крови к сердцу.
Образ жизни и домашние средства
Изменения в образе жизни являются важной частью лечения. Чтобы следовать сердечно-здоровому образу жизни:
- Бросить курить. Поговорите со своим врачом о стратегиях прекращения курения. Также старайтесь избегать пассивного курения.
- Управление основными условиями здоровья. Лечите заболевания или состояния, которые могут увеличить риск развития ишемии миокарда, такие как диабет, высокое кровяное давление и высокий уровень холестерина в крови.
- Соблюдайте здоровую диету. Ограничьте количество насыщенных жиров и ешьте много цельного зерна, фруктов и овощей. Знайте свои числа холестерина и спросите своего доктора, понизили ли Вы их рекомендуемый уровень.
- Упражнение. Поговорите со своим врачом о начале безопасного плана упражнений, чтобы улучшить приток крови к сердцу.
- Поддерживать здоровый вес. Если у вас избыточный вес, поговорите со своим врачом о вариантах потери веса.
- Уменьшить стресс. Практикуйте здоровые методы борьбы со стрессом, такие как расслабление мышц и глубокое дыхание.
Важно регулярно проходить медицинские осмотры. Некоторые из основных факторов риска развития ишемии миокарда — высокий уровень холестерина, высокое кровяное давление и диабет — не имеют симптомов на ранних стадиях. Раннее выявление и лечение могут заложить основу для улучшения здоровья сердца в течение всей жизни.
Подготовка к встрече
Если вы испытываете боль в груди, вас, скорее всего, обследуют и будут лечить в отделении неотложной помощи.
Если у вас нет болей в груди, но у вас есть другие симптомы или вы обеспокоены риском развития ишемии миокарда, вас могут направить к специалисту по сердечной деятельности (кардиологу).
Что ты можешь сделать
- Знать о любых ограничениях перед назначением, например, пост перед анализом крови.
- Запишите свои симптомы, включая любую, которая может показаться не связанной с причиной, по которой вы запланировали встречу.
- Составьте список всех ваших лекарств, витамины и добавки.
- Запишите вашу ключевую медицинскую информацию, включая другие условия.
- Запишите ключевую личную информацию, включая любые недавние изменения или стрессоры в вашей жизни.
- Запишите список вопросов спросить своего доктора.
- Попросите родственника или друга сопровождать вас, чтобы помочь вам вспомнить, что говорит доктор.
Вопросы к врачу
- Какова наиболее вероятная причина моих симптомов?
- Какие тесты мне нужны? Есть ли особая подготовка к ним?
- Какие виды лечения мне нужны?
- Должен ли я сделать какие-либо изменения в образе жизни? Какова будет подходящая диета и уровень активности для меня?
- Как часто я должен проходить обследование на наличие сердечных заболеваний?
- У меня другие проблемы со здоровьем. Как я могу лучше справиться с этими условиями вместе?
В дополнение к вопросам, которые вы готовы задать своему врачу, не стесняйтесь задавать другие вопросы во время вашего визита.
Чего ожидать от врача?
Ваш доктор, вероятно, задаст вам ряд вопросов. Будучи готовым ответить на них, может уйти время, чтобы обойти те моменты, на которые вы хотите потратить больше времени. Вас могут спросить:
-
Каковы ваши симптомы и когда d> © 1998-2019 Mayo Фонд медицинского образования и исследований (MFMER). Все права защищены. Условия эксплуатации
По материалам сайта: www.drugs.com