ГЛАВА 13. Гипертонический криз
Быстрые ссылки к разделам в этой главе
-
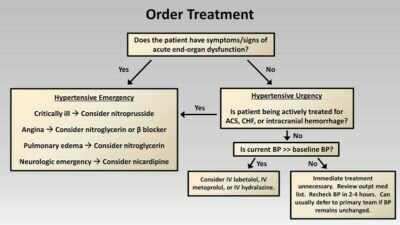
Определение. Гипертонический криз — это неотложная медицинская помощь, требующая немедленных действий. Гипертонические кризы часто подразделяются на чрезвычайные ситуации и срочность (Таблица 13-1). Эта глава посвящена чрезвычайным ситуациям с гипертонической болезнью. Чрезвычайная гипертоническая болезнь характеризуется некоторыми или всеми из следующих признаков: (i) внезапное или устойчивое повышение артериального давления до диастолического уровня более 120 мм рт.ст., (ii) папиллома (не всегда присутствует), (iii) признаки прогрессирующего снижения почечной недостаточности функция, (iv) наличие сердечной недостаточности или расслоения аорты и (v) наличие неврологической дисфункции.
Альтернативный термин для гипертонического криза злокачественная гипертония. В этой главе термины используются взаимозаменяемо.
Гипертонический криз может проявляться различными способами, требующими неотложного лечения (Таблица 13-1). Лечение должно иметь более высокий приоритет, чем диагностические процедуры. Многие осложнения гипертонического криза можно избежать или уменьшить путем быстрого и эффективного лечения. Лечение гипертонического криза часто проводится в стационаре и с помощью внутривенных лекарств. Тем не менее, можно использовать сильнодействующие пероральные антигипертензивные средства, и при определенных, тщательно контролируемых обстоятельствах некоторых пациентов можно лечить амбулаторно.
Заболеваемость. Истинную частоту возникновения гипертонического криза сложно оценить. По оценкам, у пациентов с ранее диагностированной артериальной гипертензией злокачественная артериальная гипертензия возникает у 2-7% пациентов через некоторое время в течение их болезни. Те, кто подвержен наибольшему риску, имеют возраст от 40 до 60 лет с 2-10-летней историей плохо контролируемого артериального давления. Злокачественная гипертензия, возникающая у ранее нормотензивного пациента, встречается крайне редко, хотя существуют единичные случаи.
Патофизиология. Наиболее значимым поражением, связанным со злокачественной гипертензией, является очаговый некроз артерий и артериол, известный как «фибриноидный некроз». Хотя это патологическое изменение может быть обнаружено в любом конечном органе, оно является наиболее распространенным и значительным в почках, сетчатке и мозге.
Гипертонический криз может быть связан с множеством основных и интеркуррентных состояний и заболеваний (Таблица 13-2).
Диагноз. Первоначальная диагностика должна быть минимальной, с акцентом на снижение артериального давления. Части подробного диагностического плана, представленного в этом разделе, могут быть выполнены во время госпитализации пациента.
-
История. Краткая история должна быть взята при поступлении (Таблица 13-3). Особое значение имеет история гипертонии, и препараты использовались для ее лечения. В анамнезе следует сосредоточиться на неврологических, почечных и сердечных симптомах как для оценки степени повреждения конечных органов, так и для исключения других сердечных, почечных или неврологических чрезвычайных ситуаций.
Физическое обследование. Физикальное обследование (Таблица 13-4) следует сосредоточиться на точной оценке артериального давления и наличии признаков поражения конечных органов (особенно при фундоскопических и неврологических исследованиях). Важно попытаться отличить осложнения гипертонического криза от других неврологических неотложных состояний или других причин застойной сердечной недостаточности и отека легких. Следует отметить наличие значительного интеркуррентного заболевания (например, ишемической болезни сердца [CAD]). Интеркуррентные заболевания будут влиять на то, как быстро и какими средствами можно лечить артериальное давление.
Лабораторные тесты. Лабораторные тесты при лечении гипертонического криза делятся на две категории: (i) неотложные (необходимо быстро получить лабораторный профиль) и (ii) дальнейшие диагностические лабораторные тесты, основанные на клиническом впечатлении и первоначальных лабораторных результатах (должны быть получены после терапии в процессе). Не следует тратить драгоценное время на подробные диагностические тесты перед началом терапии для снижения артериального давления. Рекомендуемые лабораторные исследования изложены в Таблица 13-5.
ЭКГ. Необходимо тщательно изучить ЭКГ, поскольку признаки ишемии миокарда могут повлиять на выбор терапии. У пациентов с ИБС снижение артериального давления должно осуществляться осторожно (см. Раздел V.). Свидетельство гипертрофии левого желудочка имеет прогностическое значение (гипертрофия левого желудочка имеет плохой прогноз при гипертоническом кризе, особенно при наличии изменений волны ST – T). Серийные ЭКГ следует принимать по мере начала терапии (особенно в течение первых получаса; при использовании быстродействующих вазодилататоров у пациентов должен проводиться постоянный мониторинг ЭКГ). Ежедневные ЭКГ должны быть получены в течение короткого периода времени, чтобы помочь в диагностике некроза миокарда.
Рентгенография грудной клетки. После начала терапии следует снять высококачественную задне-переднюю рентгенограмму грудной клетки для исследования размеров камеры сердца и легких. За исключением редких случаев коарктации аорты, фильм не будет ставить диагноз у пациентов с гипертоническим кризом.
Другие радиологические исследования. Другие рентгенологические исследования должны проводиться только по определенным клиническим причинам, а именно внутривенная пиелограмма, почечная ангиография и компьютерная томография (Таблица 13-5).
Катетеризация и ангиография. Катетеризация сердца и ангиография не играют никакой роли в диагностике гипертонического криза с двумя исключениями.
Во-первых, катетеризация и аортография важны в редких случаях, когда подозревают, что коарктация аорты лежит в основе гипертонического криза. Аортография может быть предпринята позже после того, как терапия снизила кровяное давление. Во-вторых, когда расслоение аорты подозревается как осложнение гипертонического криза, важна экстренная аортография. Катетеризация почек и ангиография могут проводиться при высоком клиническом подозрении, что эмболизация почечной артерии лежит в основе гипертонического криза. Эти процедуры, однако, обычно не играют никакой роли в начальной диагностической обработке.
Протокол диагностики гипертонического криза
-
Критерии для диагностики. Должны присутствовать по меньшей мере два из следующих: (i) внезапное или устойчивое повышение артериального давления до уровня, превышающего 120 мм рт.ст., (ii) папиледема, (iii) свидетельство прогрессирующего снижения функции почек, (iv) свидетельство неврологической дисфункции и (v) свидетельство отека легких.
Дифференциальная диагностика. При дифференциальной диагностике гипертонического криза возникают две критические проблемы: (i) различие между гипертоническим кризом и другими субъектами, для которых лечение будет заметно отличаться, и (ii) распознавание интеркуррентных заболеваний и состояний, которые могут изменить курс лечения. Эти две категории изложены в Таблица 13-6 и обсуждали здесь.
Сущности, которые следует отличать от гипертонического криза
-
Сильная гипертония. Было четко установлено, что повышение артериального давления может достигать 180/120 мм рт. Ст. И более без повреждения конечного органа, связанного с гипертоническим кризом. Хотя такие возвышения также требуют срочной медицинской помощи, их следует отличать от гипертонического криза, при котором задержка даже в несколько часов может иметь катастрофические последствия. И тяжелая гипертензия, и гипертонический криз чаще всего являются результатом неконтролируемой эссенциальной гипертонии. Оба могут потребовать немедленной госпитализации, возможно, в отделении коронарной или интенсивной терапии. Как отмечалось ранее, отобранные стабильные пациенты могут проходить тщательные и частые амбулаторные визиты. Скорость, с которой кровяное давление должно быть снижено, и, следовательно, выбор терапевтических агентов отличается. В случае гипертонического криза делается попытка добиться значительного снижения артериального давления в течение нескольких минут или часов, тогда как при тяжелой гипертонии постельный режим плюс немедленная терапия двумя или тремя препаратами, которые вводятся перорально, обычно приводят к контролю артериального давления в течение 24-48 часов.
Хирургически исправимые неврологические неотложные состояния. Неотложные состояния могут возникнуть как в результате гипертонического криза, так и независимо от него.
Все пациенты с неврологическими изменениями, которые могут быть вторичными по отношению к гипертоническому кризу, должны пройти тщательное неврологическое обследование и соответствующие лабораторные исследования, чтобы исключить потенциально поддающееся лечению неврологическое заболевание другого происхождения. Неврологические расстройства, которые следует исключить, включают (i) инфильтрирующие и быстро растущие опухоли головного мозга и глиальных сосудов, (ii) псевдотумор головного мозга, (iii) значительное внутримозговое кровотечение, (iv) судорожные расстройства, вторичные по отношению к корковым рубцам у пациентов с гипертонией, (v) отечные церебральные инфаркты и (vi) высокие повреждения ствола мозга, вызывающие повышенное кровяное давление. При каждом из этих состояний могут присутствовать головная боль, судороги или очаговые неврологические признаки. Основное различие между этими состояниями и неврологической дисфункцией, обусловленной тяжелой гипертензией, заключается в том, что в последнем случае снижение артериального давления приводит к симптоматическому улучшению. Спинной отвод может быть оправдано в некоторых настройках. Результаты при спинномозговой жидкости при гипертоническом кризе включают повышенное давление и повышенный уровень белка; грубая кровь встречается редко. Сканирование с помощью компьютерной томографии обычно полезно при исключении массовых поражений или острых кровотечений из центральной нервной системы.
Тревога с лабильной гипертонией. Иногда необходимо проводить различие между гипертонической энцефалопатией и тревожностью, сопровождающей лабильную гипертензию. Различие является значительным, потому что тревога будет реагировать на успокоительные, транквилизаторы или оба, в то время как гипертоническая энцефалопатия требует немедленного контроля артериального давления. В целом, пациент с беспокойством выражает множественные жалобы, часто включая головокружение. Физикальное обследование этого пациента показывает нормальную сосудистую сеть сетчатки, нормальные сердечные признаки и не обнаруживают очаговых неврологических результатов. Лечение должно быть направлено на облегчение тревоги. По мере того, как психологические расстройства пациента отступают, артериальное давление возвращается к более низким уровням, иногда даже нормализуясь.
Отек легких с недостаточностью левого желудочка. Пациенты с отеком легких, вторичным по отношению к сердечным заболеваниям, иногда имеют выраженное повышение артериального давления. В этой ситуации артериальное давление будет реагировать на стандартную терапию, как описано в главе 5.
Интеркуррентные заболевания, при которых необходимо соблюдать особые меры предосторожности при лечении гипертонического криза
-
Токсемия беременности. Диагноз токсемии будет очевиден из клинических условий. Этот диагноз имеет важное значение для лечения, обсуждается в разделе V.A.5.
Феохромоцитом. Наличие феохромоцитомы подтверждается повышенным уровнем катехоламинов, метанефрина или ваниллилманделиевой кислоты в моче в течение 24 часов. Лечение обсуждается в разделе V.A.5.b.
Инсульт. Диагноз инсульта важен, потому что он влияет на скорость снижения артериального давления (медленнее, если считается, что инсульт произошел или находится в процессе). Диагноз ставится по анамнезу, либо от пациента или семьи, либо по полному неврологическому обследованию. Компьютерная томография и спинной мозг часто помогают.
Рассекающая аневризма аорты. Диагноз в основном по истории, с внезапным появлением сильной боли в грудной клетке, спине или в животе. Рентгеновские снимки обычно показывают расширенное средостение. Экстренная чреспищеводная эхокардиография и / или аортография необходимы для подтверждения диагноза. Лечение обсуждается в разделе V.A.5.d.
Почечная недостаточность. Пациенты с сильно повышенным артериальным давлением и азотом мочевины в крови выше 60 имеют плохой долгосрочный прогноз. Некоторые исследователи считают, что у этих пациентов наблюдается необратимая почечная недостаточность с прогрессирующей почечной дисфункцией, несмотря на снижение артериального давления и диализ. Другие отмечают, что почечная функция может вернуться после длительных периодов диализа (до 6 месяцев). Возврат почечной функции — редкое явление. Нет доказательств того, что быстрое снижение артериального давления способствует долговременному ухудшению функции почек.
CAD. Повышенная постнагрузка, сопровождающая заметное повышение артериального давления, увеличивает потребность миокарда в кислороде и может усугубить симптомы ИБС. Боль в груди, как правило, уменьшается, когда артериальное давление контролируется. Диагноз поставлен по анамнезу и ЭКГ.
Следует избегать таких агентов, как гидралазин и диазоксид, из-за дополнительной нагрузки на сердце из-за стимуляции симпатического рефлекса с результирующей повышенной частотой сердечных сокращений (см. Раздел V.A.5.f.).
Терапия. После установления диагноза гипертонического криза и быстрого завершения начальной лабораторной работы (в течение 30 минут) первоочередной задачей является как можно более быстрое и безопасное снижение артериального давления. Хорошей общей целью является снижение диастолического артериального давления до 100-110 мм рт. Для применения при гипертоническом кризе доступно широкое разнообразие лекарств с различными свойствами, временем начала и продолжительностью действия. Кроме того, условия взаимного тока, изложенные в предыдущем разделе, могут диктовать различные подходы.
-
препарати. Клинические свойства, схемы дозировки и побочные эффекты лекарств, обсуждаемых здесь, перечислены в Таблица 13-7. Существуют в основном два типа лекарств: (i) быстродействующие препараты (нитропруссид, нитроглицерин, диазоксид), которые действуют быстро, но требуют тщательного контроля, и (ii) медленнее действующие препараты (гидралазин, метилдопа), которые являются более постепенными, но более плавное начало действия, что требует меньшего контроля.
Наиболее часто используемые препараты вводятся парентерально. Важной целью терапии является переход на длительную пероральную антигипертензивную терапию, как только позволяет клиническая ситуация. Отобранные пациенты могут быть обработаны с помощью пероральных агентовТаблица 13-7).
-
Гидралазин. Гидралазин можно применять внутримышечно или внутривенно. Он работает путем прямого расширения сосудов периферического сопротивления (артериол). Начало действия гидралазина составляет примерно 15 минут. Его главные недостатки заключаются в том, что (i) он не предсказуемо эффективен в снижении артериального давления и (ii) провоцирует рефлекторную сердечную симпатическую стимуляцию (эту рефлекторную дугу можно ослабить, вводя внутривенную бета-блокаду [метопролол, атенолол, пропранолол] или предварительное лечение с резерпином или метилдопой).
Диазоксид. Действуя по тому же механизму, что и гидралазин, диазоксид является более мощным и более предсказуемо эффективным. Это может быть менее эффективным у пациентов с тяжелой уремией. Его следует вводить внутривенно и быстро (от 10 до 20 секунд), а если оно неэффективно, его можно вводить повторно через 30 минут. Рефлекторная тахикардия, которую она вызывает, может быть притуплена внутривенной бета-блокадой. Поскольку это вызывает задержку натрия, диазоксид всегда следует назначать вместе с диуретиком (внутривенно фуросемид от 10 до 40 мг).
Нитропруссид. Нитропруссид является сильнодействующим и предсказуемо эффективным препаратом для лечения гипертонической болезни. Он работает главным образом за счет артериолярной дилатации, но также имеет некоторые венозные эффекты. Действует немедленно и требует постоянного контроля артериального давления (артериальная линия). Тиоцианатная токсичность может быть проблемой при длительном применении.
Нифедипин. Оральный нифедипин является мощным артериолярным вазодилататором, который может быстро контролировать выраженную гипертонию. Препарат является блокатором кальциевых каналов. У некоторых пациентов наблюдается чрезмерное падение артериального давления, которое может быть опасным. Следовательно, нифедипин не рекомендуется для терапии больных с гипертоническим кризом.
Лабеталола. Хотя несколько бета-адреноблокаторов можно вводить парентерально (например, пропранолол, эсмолол, метопролол и атенолол), лабеталол является одним из наиболее часто используемых бета-адреноблокаторов в отделении интенсивной терапии при чрезвычайных ситуациях с гипертонической болезнью. Лабеталол представляет собой рацемическую смесь селективного альфа1 агонист и неселективный бета-блокатор. Это быстро снижает как периферическое сосудистое сопротивление, так и сократимость сердца. Поскольку компонент бета-блокатора лабеталола предотвращает значительные изменения сердечного выброса или рефлекторную тахикардию, он особенно ценен, когда сосуществуют ИБС и гипертонический криз.
Деятельность. Во время острой фазы гипертонического криза пациент должен ограничиваться строгим постельным режимом. Для многих только что описанных методов парентерального лечения целесообразно поднять голову на 30 градусов. Активность может быть увеличена после контроля артериального давления.
Рацион питания. В острой фазе гипертонического криза пациентам ничего не дают внутрь. Как только давление контролируется, необходимо лишь умеренное ограничение соли, используемое как часть длительной гипотензивной терапии. У пациентов с почечной недостаточностью, осложняющей гипертонический криз, также может потребоваться ограничение белка.
Экологическая поддержка. Пациенты с гипертоническим кризом остро болеют и часто крайне тревожны. Тихая поддерживающая атмосфера полезна.
Специфические заболевания с ускоренным или злокачественным гипертоническим потенциалом. Ряд болезненных состояний может быть осложнен тяжелой или ускоренной гипертонией. Эти объекты могут потребовать специального диагностического или терапевтического вмешательства.
-
Токсемия беременности. Два препарата, как правило, противопоказаны: (i) резерпин, как правило, увеличивает вероятность судорог; и (ii) триметафан, вызывает непроходимость плода и прекращение родов.
Феохромоцитом. Фентоламин (Таблица 13-7) является предпочтительным методом лечения пароксизмальной гипертонии при ранее диагностированной феохромоцитоме. Пероральный феноксибензамин (от 10 до 40 мг в день) также следует начинать немедленно. Оральная и / или внутривенная бета-блокада является полезным дополнением к тупой тахикардии и предотвращению стенокардии у пациентов с ИБС.
Инсульт. Артериальное давление следует снижать более постепенно, если существует вероятность интеркуррентного инсульта. Риск «завершения» окклюзионного инсульта может быть уменьшен при использовании препаратов, которые увеличивают сердечный выброс, таких как гидралазин или диазоксид.
Рассекающая аневризма аорты. Агенты, которые либо оставляют сердечный выброс без изменений, либо уменьшают его (бета-блокада, метилдопа, резерпин, триметафан), рекомендуются для снижения артериального давления при подозрении на расслоение аорты. Агенты, которые увеличивают сердечный выброс и, следовательно, пульсовое давление (гидралазин, диазоксид, нитропруссид), противопоказаны, если только пациент сначала не получает внутривенную бета-блокаду, например, метопролол, атенолол, пропранолол или эсмолол.
Почечная недостаточность. Лечение почечной недостаточности, осложняющей гипертонический криз, может включать диализ и редко может включать нефрэктомию и трансплантацию. Препаратом выбора в острых ситуациях является диазоксид (который увеличивает сердечный выброс и почечную перфузию). Блокаторы кальциевых каналов также указываются в этой настройке. Ингибиторы АПФ противопоказаны.
CAD. Гидралазин и диазоксид противопоказаны из-за их влияния на частоту сердечных сокращений (рефлекторная тахикардия). Препаратами выбора являются бета-блокаторы, по отдельности или в комбинации с нитропруссидом или ингибиторами АПФ.
Хирургия. Хирургия играет незначительную роль в лечении острого гипертонического криза. Однако при двух состояниях необходимо хирургическое вмешательство: (i) феохромоцитома и (ii) рассечение аорты.
-
Феохромоцитома (подробности см. В главе 11). Операция должна проводиться под фармакологическим охватом как альфа-, так и бета-адренергической блокады.
Рассекающая аневризма аорты. Существуют некоторые противоречия по поводу относительных преимуществ хирургической и медикаментозной терапии при остром расслоении грудной аорты (см. Главу 26). Кажется, что данные подтверждают хирургическое лечение расслоений восходящей аорты или любых расслоений, осложненных острым кровотечением. Стабильные нисходящие расслоения аорты часто можно лечить с медицинской точки зрения, но в конечном итоге может потребоваться операция.
Протокол для острого лечения гипертонического криза. Рекомендуется следующая последовательность:
-
Краткая история (особое внимание уделено сердечно-сосудистой и неврологической системам, функции почек и лекарственным препаратам)
Физикальное обследование (поиск повреждений конечных органов центральной нервной системы, сердца, почек)
Началась внутривенная линия (если возможно, получено центральное венозное давление)
Артериальная линия необходима, если нужно дать триметафан или нитропруссид
Базовая кровь и моча (общее количество клеток крови, азот мочевины крови, креатинин, электролиты, уровень глюкозы, анализ мочи, посев мочи)
Парентеральную (иногда оральную) терапию начинают в зависимости от клинической ситуации (Таблица 13-7)
Рентгенография грудной клетки (заднезадняя)
При поступлении в больницу обычно указывается. Необходим мониторинг ЭКГ.
Переоценка и изменение терапии на основе первоначального клинического ответа и лабораторных исследований
Дальнейшие лабораторные исследования, направленные на выяснение причины гипертонического криза или конечного повреждения органов
Хейка Р.Дж. Оценка и лечение гипертонии в отделении интенсивной терапии. В: Rippe JM, Irwin RS, Fink MP, et al., Eds. Медицина интенсивной терапии. Бостон: Литтл, Браун и Компания, 1995.
Тщательное и актуальное резюме вариантов лечения гипертонического криза.
Кинкейд-Смит, П. Злокачественная гипертония: механизмы и управление. Pharmacol Ther 1980; 9: 245-269.
Обновления классической статьи доктора Кинкейда-Смита 1958 года.
Кинкейд-Смит П., МакМайкл Дж., Мерфи Э. Клиническое течение и патология артериальной гипертонии с папилломой (злокачественная артериальная гипертензия). Q J Med 1958; 27: 117.
Классическая статья о злокачественной гипертонии; подробно описывает клинические характеристики и естественную историю; устарел с точки зрения терапии.
Шестой доклад Объединенного национального комитета по профилактике, выявлению, оценке и лечению высокого кровяного давления. Arch Intern Med 1997; 157: 2413-2446.
Консенсусные рекомендации по всем аспектам гипертонии со стороны Объединенного национального комитета при поддержке Национального института здравоохранения, Бетесда, штат Мэриленд.
Варон Ю., Марик ЧП. Диагностика и лечение гипертонических кризов. грудь 2000; 118: 214-227.
По материалам сайта: tele.med.ru