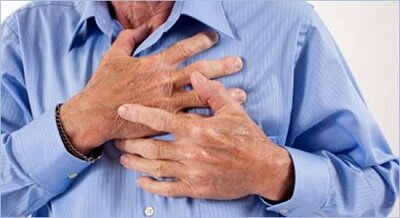
По некоторым данным, около половины мужчин и 1/3 женщин, умерших от инфаркта миокарда, не знали, что у них есть какая-то патология сердца и сосудов. И главным фактором, предрасполагающим к развитию этого острого состояния и последующей смерти после него, становится фактор гипертонии.
Кардиологи утверждают, что жизнь пациента зависит от качества и своевременности доврачебной и неотложной помощи при инфаркте миокарда. А это значит, что все, особенно пациенты с ишемической болезнью сердца, должны знать первые признаки этой острой патологии сердца и правильный алгоритм действий до прибытия скорой помощи.
Первые признаки инфаркта миокарда
О начале приступа инфаркта миокарда сигнализируют следующие симптомы:
- внезапные или приступообразные боли за грудиной, продолжающиеся более получаса (до 2 часов);
- болевые ощущения носят жгучий, слезный, кинжальный характер, обычно возникают после физических нагрузок (иногда сразу после сна) и не становятся менее выраженными даже после отдыха;
- боль не устраняется (как при стенокардии), принимая нитроглицерин, и после приема таблетки (и даже второй дозы) человек может чувствовать лишь незначительное уменьшение боли;
- выраженная слабость (до или до обморока);
- тошнота;
- болезненные ощущения отдаются в левую (иногда правую) руку, область шеи, межлопаточную зону, зубы, лопатку, нижнюю челюсть;
- острая бледность;
- появление на коже холодного и липкого пота;
- выразил беспокойство и страх смерти.
Приблизительно у половины пациентов с инфарктом миокарда есть признаки сердечной недостаточности: затрудненное дыхание, одышка, непродуктивный кашель, аритмичный пульс, мерцательная аритмия, внезапная кратковременная остановка сердца.
Видео: Каковы симптомы инфаркта миокарда?
У некоторых пациентов инфаркт происходит в нетипичных формах. Следующие симптомы могут указывать на начало такой атаки:
- боль в левой руке или мизинце левой руки, в шейно-грудном отделе позвоночника, нижней шее или нижней челюсти, лопатке;
- боль с брюшной локализацией и диспепсией;
- удушье и одышка;
- затрудненное дыхание с сильной слабостью и быстрым отеком;
- головокружение с тошнотой, потемнение в глазах и резкое падение кровяного давления;
- головокружение со спутанностью сознания, нарушениями речи, тошнотой, рвотой и парезом рук и ног;
- дискомфорт в груди (без боли) с повышенным потоотделением и сильной слабостью.
В ряде клинических случаев приступ сердечного приступа представлен сочетанием симптомов нескольких атипичных форм (например, церебральной и аритмической). Такие проявления этого угрожающего жизни состояния очень затрудняют обнаружение некроза миокарда и ухудшают прогноз исхода неотложного состояния, рассматриваемого в данной статье.
Чрезвычайная ситуация до прибытия. Что делать?
При любом подозрении на инфаркт миокарда немедленно вызовите скорую помощь и сообщите диспетчеру о следующем:
- о подозрении на инфаркт миокарда;
- опишите симптомы, наблюдаемые у больного;
- попросить о прибытии команды кардиологов и реаниматологов.
До приезда специалистов необходимо немедленно начать проведение мероприятий по оказанию неотложной медицинской помощи:
- Помогите пациенту занять удобную позу: лягте на спину и положите под затылок или поставьте полусидячее положение, положив под спину подушку или сложенную одежду, одеяло и т. Д.
- Расстегните и снимите одежду или аксессуары (шарф, ремень, галстук и т. Д.), Которые мешают свободному дыханию и обеспечивают максимально комфортный температурный режим (например, откройте окно в жаркую погоду или накрывайте одеялом в холодное время года).
- Объясните пострадавшему, что он должен оставаться неподвижным и сохранять эмоциональное спокойствие. Поговорите с человеком в состоянии приступа инфаркта миокарда ровным, твердым и спокойным тоном, не делая резких движений, которые могли бы его напугать. Если у больного есть признаки двигательного возбуждения, то дайте ему седативное средство (настойка валерианы, пустырника, валокардина и т. Д.).
- Измерьте артериальное давление: если его значения не превышают 130 мм рт. Затем пациенту под язык дают таблетку нитроглицерина или другого доступного продукта, активным компонентом которого являются органические нитраты (например, Изокет, Нитрокор, Нитрогранулонг, Изодинит в форме сублингвальных таблеток или спрей). До прибытия медикаментов повторный нитроглицерин следует принимать еще 1-2 раза (то есть можно давать 2-3 таблетки). Если после приема первой дозы этого препарата у пациента возникает сильная головная боль пульсирующего характера, то последующую дозу следует уменьшить вдвое. И если после приема нитроглицерина произошло резкое снижение показателей артериального давления, то повторный прием этого нитратсодержащего препарата следует отменить. При использовании аналогов нитроглицерина (например, препаратов в форме спрея Isoket) каждая доза должна составлять 0,4 мг. Перед инъекцией препарата первую дозу следует выпустить в воздух, так как она может быть неполной. После этого пациент должен сделать глубокий вдох и задержать дыхание, затем сделать инъекцию, закрыть рот, и дышать в течение 30 секунд следует только через нос.
- Чтобы предотвратить тромбоз, разбавить кровь и уменьшить нагрузку на сердечную мышцу, давайте пациенту до 300 мг рубленого аспирина.
- На область локализации боли можно нанести горчичник. Постоянно следите за этим, чтобы кожа не обгорела.
- Чтобы посчитать пульс пациента, и если у него нет истории бронхиальной астмы, а частота сердечных сокращений не превышает 70 ударов в минуту, то дайте ему 25-50 мг анетолола или дозу любого другого бета-блокатора (для например, бисопрополь, пропранолол, небиволол и т. д.). Эта мера снизит риск аритмии и внезапной смерти, ограничит зону некроза тканей сердечной мышцы, защитит миокард от токсического воздействия и повысит его устойчивость к стрессам.
Иногда во время инфаркта миокарда больной теряет сознание. Помочь ему в таких ситуациях могут следующие меры:
- положите пациента на спину и положите валик под его плечи;
- Вынуть зубные структуры из полости рта (если они есть);
- наклоните голову жертвы или поверните ее в сторону, если у пациента началась рвота;
- Обеспечить профилактику аспирации рвоты.
Помните! Если пациент с признаками инфаркта миокарда остановил свое сердце и дыхание или дыхательные движения стали прерывистыми (агональными), то немедленно приступают к выполнению действий по сердечно-легочной реанимации — непрямому массажу сердца и искусственному дыханию.
Перед началом реанимации выполняют прекардиальный инсульт — наносят 2 сильных и коротких удара с высоты от 20 до 30 см до грудины (на границе средней и нижней трети ее). Сразу после их выполнения ощущается пульс. Если он не появился, то проводится сердечно-легочная реанимация (непрямой массаж сердца и искусственное дыхание):
- давление на область сердца с частотой 75 — 80 в минуту;
- 2 вдоха в рот пациента после каждых 15-20 ударов в грудь.
Продолжительность таких действий должна составлять не менее 10 минут.
Первая помощь при инфаркте миокарда. Алгоритм действий
Неотложная помощь пациенту после прибытия машины скорой помощи происходит в следующей последовательности:
- Устранение острой боли ненаркотическими и наркотическими анальгетиками (растворы анальгина, гидрохлорида морфина, омнепона, промедола) в сочетании с раствором сульфата атропина. Препараты вводятся внутривенно для более быстрой анестезии.
- Проведение ЭКГ.
- Если доставка пациента в отделение интенсивной терапии возможна в течение следующих 30 минут, пострадавший немедленно доставляется в больницу.
- Если такая быстрая транспортировка больного затруднена, то введение препаратов для восстановления коронарного кровообращения (тентеплаза, альтеплазы и т. Д.) Осуществляется на месте.
- Пациента переводят в скорую помощь как можно реже — для этого используются носилки. Во время транспортировки вдыхается увлажненный кислород.
После доставки пациента в отделение интенсивной терапии проводится нейролептаналгезия, которая обеспечивает полное облегчение болевого синдрома. Для этого используют такие препараты, как таламонал или комбинация дроперидола и фентанила. Если желаемый анальгетический эффект не достигается, пациенту вводят ингаляционный наркоз, который обеспечивается смесью кислорода и закиси азота.
В дальнейшем для оказания первой медицинской помощи пациенту назначаются следующие препараты:
- органические нитраты: изосорбид натрия, нитроглицерин, изокет или др .;
- антикоагулянты: гепарин и др .;
- антиагреганты: ацетилсалициловая кислота, кардиомагнетик и др .;
- бета-блокаторы: пропранолол, индерал, обсидан, анаприлин;
- Ингибиторы АПФ: эналаприл, рамиприл и др .;
- снотворные и седативные средства: темазепам, диазепам, триазолам и др .;
- антиаритмические препараты: лидокаин, амиадрон, новокаинамид и другие.
План лечения составляется индивидуально для каждого пациента. При необходимости, другие лекарства могут быть добавлены к нему.
Для восстановления коронарного кровообращения у пациента с тяжелыми формами сердечного приступа могут быть выполнены следующие хирургические операции:
- баллонная ангиопластика;
- аортокоронарное шунтирование.
Действия больного с инфарктом
Пациенты с ИБС, у которых есть риск развития сердечного приступа, должны знать не только первые признаки этого опасного состояния, но также алгоритм действия в начале такой атаки:
- сохраняйте спокойствие и занимайте положение «лежачий» или «сидячий»;
- сообщить о начале нападения и необходимости принимать лекарства другим;
- при возможности вызовите скорую помощь самостоятельно, сообщив диспетчеру о развитии сердечного приступа;
- стараться двигаться как можно меньше;
- при наличии препаратов принимать по 2-3 измельченных таблетки аспирин, валокардин и нитроглицерин;
- опишите симптомы аварийных работников.
Видео: Первая помощь при сердечном приступе
После поступления в отделение интенсивной терапии пациент должен следовать всем рекомендациям врача относительно медикаментозного лечения, постепенного расширения двигательного режима и диеты.
Насколько важна первая помощь при инфаркте?
Все кардиологи единодушны во мнении, что своевременная и качественная первая помощь в случае приступа сердечного приступа во многом предопределяет шансы пациента на выживание и снижает риск осложнений и необратимых изменений в сердечно-сосудистой системе. Первые шаги по спасению таких пациентов должны начаться в течение первых 30 минут после появления первых симптомов, и аварийная бригада должна быть вызвана для любого подозрения в таком нападении.
Возможные осложнения инфаркта миокарда
Специалисты делятся осложнениями инфаркта в раннем и позднем возрасте:
Тип осложнений инфаркта миокарда
Типы осложнений
В первые часы или дни (в первые 3-4 дня) после острого приступа
Происходят на фоне расширения двигательной активности пациента через 14-21 день после острого приступа.
</p>
В зависимости от характера повреждения и нарушений осложнений инфаркт классифицируется следующим образом:
Тип осложнений
Характер ущерба и нарушений
Электрический (или аритмичный)
Наиболее тяжелые осложнения инфаркта миокарда включают в себя:
- рецидивирующий или длительный курс;
- отек легких;
- ареактивный или истинный кардиогенный шок;
- клиническая смерть;
- острая правожелудочковая недостаточность;
- атриовентрикулярная блокада с любой локализацией зоны некроза;
- острая аневризма сердца;
- тромбоз и тромбоэмболия в разных органах;
- недостаточность кровообращения II B и III степени;
- желудочковая пароксизмальная тахикардия;
- желудочно-кишечные кровотечения;
- сочетание двух или более осложнений.
Потенциальные риски
При инфаркте миокарда специалисты выделяют следующие потенциальные риски:
Профилактика инфаркта миокарда
По наблюдениям кардиологов, первый инфаркт происходит неожиданно! Вот почему профилактика этого опасного для здоровья и жизни состояния должна быть направлена на предотвращение возникновения сердечно-сосудистых заболеваний и повторных приступов стенокардии.
Основными причинами развития некроза миокарда являются следующие:
- артериальная гипертония;
- сгущение крови;
- атеросклероз;
- нарушения углеводного обмена.
В связи с вышеупомянутыми факторами риска профилактика инфаркта миокарда заключается в назначении комплексной медикаментозной терапии и диеты, направленных на предотвращение атеросклеротических отложений в просвете артерий и снижение артериального давления.
Выбор препаратов в таких случаях, их дозировка и длительность приема всегда определяется только врачом, который руководствуется данными лабораторных и инструментальных исследований!
Обычно в план профилактической медикаментозной терапии входят следующие средства:
- антиагреганты и антикоагулянты;
- статины;
- бета-блокаторы;
- Добавки на основе омега-3 и витаминов;
- нефракционный гепарин;
- Ингибиторы АПФ.
Диета с высоким риском инфаркта миокарда должна предусматривать снижение количества потребляемой соли, продуктов с высоким содержанием холестерина, молочных и животных жиров. Всем, кто входит в группу риска, рекомендуется бросить курить, пить алкогольные напитки (по договоренности с врачом мы можем взять только стакан красного вина), бороться с предрасположенностью к стрессу и эмоциональному стрессу.
Важную роль в профилактике сердечного приступа играет также соблюдение рекомендаций врача по двигательной активности. Такие пациенты показаны:
- назначение лечебной физкультуры;
- умеренные нагрузки (например, танцы, прогулки, езда на велосипеде и т. д.).
Желание заниматься каким-либо видом спорта всегда следует обсуждать с лечащим врачом. Объем физических нагрузок определяется только индивидуально!
Сердечно-сосудистые заболевания были сильным лидером в списке смертельных болезней в течение нескольких десятилетий, и инфаркт миокарда является одной из наиболее частых причин смерти. Специалисты отмечают значительное увеличение числа молодых пациентов с этим опасным заболеванием. В связи с этим каждый из нас должен знать о том, как правильно оказать первую медицинскую помощь в таком опасном для здоровья и жизни состоянии. Сильные и длительные боли в области сердца, которые не устраняются приемом нитроглицерина, бледностью, холодным потом, страхом смерти — все эти проявления должны стать причиной вызова бригады скорой помощи и принятия решительных и правильных действий, направленных на спасение пациент.
По материалам сайта: arrhythmia.center
|
|
|
|
|
|
| встречаются почти у 90% пациентов и проявляются различными видами аритмий. | |
|
|
|
|
|
|
|
|