Изображение: «CPR training-03» от Рамы. Лицензия: CC BY-SA 2.0
Определение инфаркта миокарда
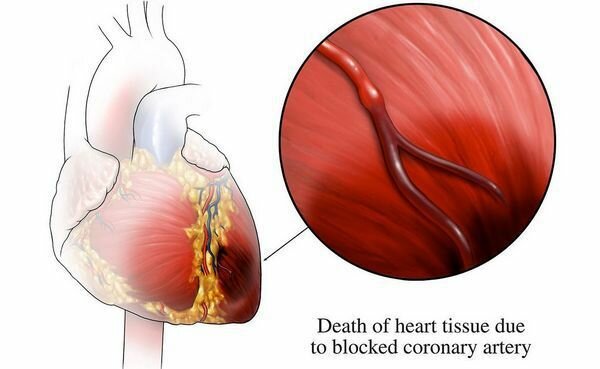
Изображение: «Инфаркт миокарда» Дж. Хойзера. Лицензия: CC BY-SA 3.0
Термин инфаркт миокарда относится к ишемии ткани миокарда из-за полной обструкции или резкого сужения Коронарная артерия. Это обычно сопровождается увеличением сердечных ферментов, типичными изменениями ЭКГ и болевыми симптомами, или аномалиями движения тромба или стенки, которые обнаруживаются с помощью медицинской визуализации.
Эпидемиология инфаркта миокарда
Распространение инфаркта миокарда
Инфаркт миокарда является одной из наиболее распространенных причин смерти в промышленно развитых странах. Несколько миллионов человек страдают от инфаркта миокарда каждый год.
Можно наблюдать региональные различия: в Германии регистрируется значительно большее число инфарктов в год (300 инфарктов / 100 000 жителей) по сравнению со странами Средиземноморья (100 — 200 инфарктов / 100 000 жителей). В Швеции, Бельгии и Японии уровень инфаркта даже ниже, чем 100 случаев на 100 000 жителей.
Этиология инфаркта миокарда
Причины инфаркта миокарда
Основной причиной инфаркта миокарда является развитие атеросклероза в коронарные артерии, отсюда и название ишемическая болезнь сердца. Коронарная эмболия является более редкой причиной.
Классификация инфаркта миокарда
Различия по типу инфаркта миокарда
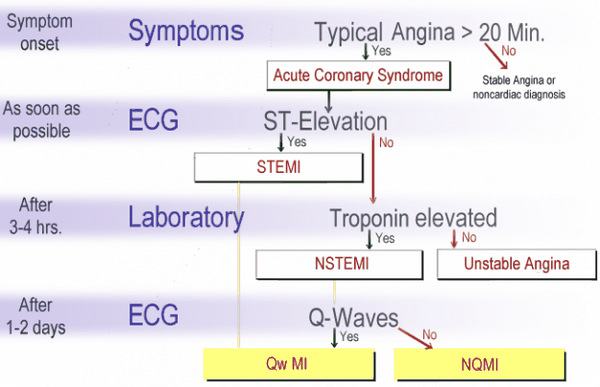
Изображение: «Аббревиатуры, используемые для ОКС (острый коронарный синдром)» Дж. Хойзера. Лицензия: CC BY-SA 3.0
Общее различие основано на изменениях ЭКГ: STEMI (инфаркт миокарда с подъемом сегмента ST) отличается от NSTEMI (инфаркт миокарда с подъемом сегмента ST). Кроме того, Европейское общество кардиологов различает следующие типы:
-
Тип 1:Инфаркт является спонтанным и может быть отнесен к первичной коронарной артерии> Патофизиология инфаркта миокарда
Как происходит инфаркт миокарда?
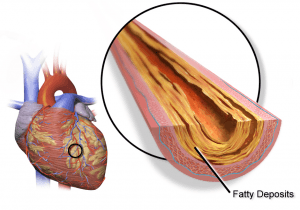
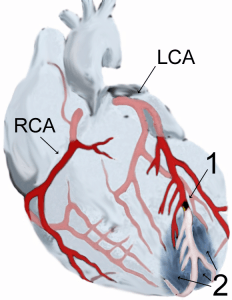
Изображение: «Болезнь коронарной артерии» Брюса Блауса. Лицензия: CC BY 3.0
В результате атеросклероза бляшки начинают формироваться в коронарные артерии, которые сначала все еще стабильны. Со временем образуется нестабильная так называемая уязвимая бляшка. Разрыв этой бляшки приводит к тромботической обструкции одного из коронарные артерии, гипоксия ткани, питаемой Коронарная артерия, ишемия с последующим образованием некрозов.
Разрыв может быть вызван, например, физический или психологический стресс, резкие колебания артериального давления или в ходе циркадных ритмов, которые сопровождаются изменениями коагуляционной активности (более сильная коагуляция рано утром).
Симптомы инфаркта миокарда
Клинические признаки инфаркта миокарда
Типичные симптомы включают сильную загрудинную боль, которая обычно распространяется в левую руку (Примечание: также возможна боль в правой руке), в шею и верхнюю челюсть и не проходит после введения нитроглицерина. Эти симптомы наблюдаются только у примерно 40% пациентов.
Изображение: «Боль при остром инфаркте миокарда (спереди)» Дж. Хойзера. Лицензия: CC BY-SA 3.0
Изображение: «Боль при остром инфаркте миокарда (сзади)» Дж. Хойзера. Лицензия: CC BY-SA 3.0
Безболезненные инфаркты — так называемые тихие инфаркты — особенно поражают больных диабетом из-за невропатии или старости. Эти безболезненные инфаркты присутствуют примерно в 20% всех случаев.
Однако инфарктная боль также может быть нетипичной, такой как боль в верхней части живота, ощущение слабости в сочетании со страхом и потоотделением, одышка, тошнота или рвота. Эти нетипичные болевые симптомы часто встречаются у женщин, диабетиков или пожилых людей.
Диагностика инфаркта миокарда
История и физикальное обследование на инфаркт миокарда
В течение болезни типичная загрудинная боль может быть оценена. Физический экзамен может выявить, например, признаки сердечной декомпенсации или изменения артериального давления. Факторы сердечного риска также могут быть установлены в процессе или раскрыты во время физического осмотра.
При аускультации могут быть обнаружены заметные шумы, особенно в связи с осложнениями. Слышен перикардиальный рубец, что указывает на основной перикардит. Систолический шум возникает во время перфорация межжелудочковой перегородки или же недостаточность митрального клапана. Легочный сосуд затор или отек легких может вызвать двусторонние базальные хрипы.
Лабораторная диагностика инфаркта миокарда
Классификация ферментов сердца предоставляет информацию о наличии и степени повреждения миокарда. Определение тропонина I или T (в зависимости от лаборатории) считается золотым стандартом. Тропонин как сердечный маркер специфичен для ткани миокарда.
Увеличивается вскоре после инфаркта. Около 70% пациентов показывают увеличение через три часа после инцидента, и это число увеличивается до 90% через шесть часов после инцидента. Этот график подчеркивает необходимость повторного измерения сердечных ферментов, даже если первоначальный результат был отрицательным.
Постинфарктный повторный инфаркт не может быть диагностирован с помощью регистрации тропонина, так как концентрация тропонина возвращается к норме только через одну-две недели. Напротив, миоглобин неспецифичен и увеличивается также, когда происходит повреждение скелетных мышц, но возвращается к норме не позднее, чем через один день. CK-MB специфичен для инфаркта, но он начинает повышаться только через четыре часа после возникновения ишемии. Концентрация CK-MB от шести до двадцати процентов от общего CK указывает на повреждение миокарда.
ЛДГ может служить долговременным маркером повреждения миокарда. Он начинает увеличиваться только через шесть-двенадцать часов, но достигает максимума через два-четыре дня и остается на повышенном уровне до двух недель после инфаркта. GOT, который на самом деле является маркером клеток печени, также существует в сердечной мышце и может быть использован для диагностики. В этом случае необходимо определить GPT, специфичный для печени, чтобы отличить заболевание сердца от повреждения клеток печени.
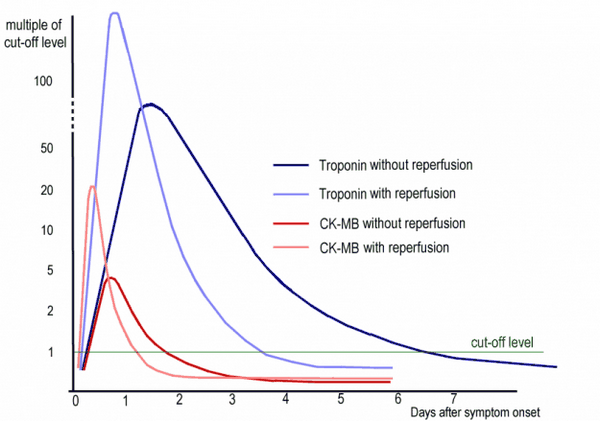
Изображение: «типичные изменения CK-MB и сердечного тропонина при остром инфаркте миокарда» Дж. Хойзера. Лицензия: CC BY-SA 3.0
В следующей таблице представлен обзор различных параметров:
| параметр | Начало увеличения | максимальная | Нормальные уровни |
| тропонина | 3 — 8 часов | 12 часов | 1-2 недели |
| CK-MB | 3 — 12 часов | 24 часа | 2 — 3 дня |
| Миоглобин | 1 — 4 часа | 4 часа | 1 день |
| ЛДГ | 6 — 12 часов | 2 — 4 дня | 1-2 недели |
| ПОЛУЧИЛ | 4 часа | 48 часов | 3 — 6 дней |
ЭКГ-диагностика при инфаркте миокарда
В случае инфаркта миокарда без подъема сегмента ST, сегмент ST может быть временно подавлен и может сопровождаться отрицательной предконцевой T-волной. Изменения ЭКГ при NSTEMI часто атипичны, что означает, что инфаркт может быть исключен только при повторных подсчетах ферментов сердца.
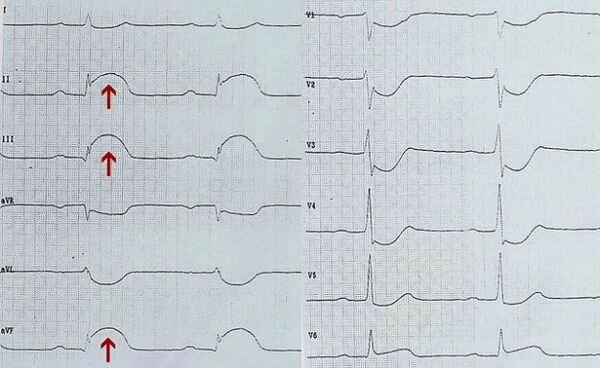
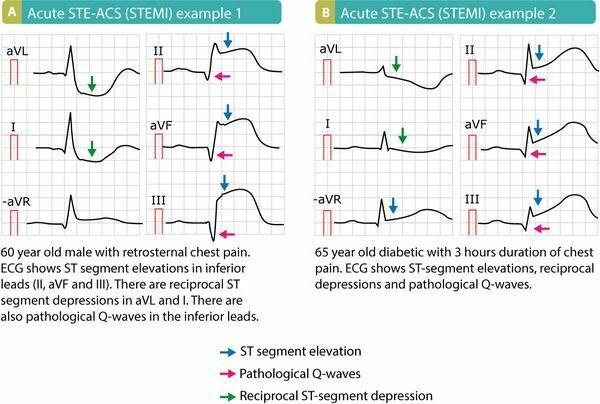
Изображение: «Диаграмма, показывающая представление инфаркта миокарда на ЭКГ» от JHeuser. Лицензия: CC BY-SA 3.0
В случае инфаркта миокарда с подъемом сегмента ST ЭКГ показывает типичные изменения, такие как монофазный подъем сегмента ST, который переходит непосредственно в зубец T с патологически увеличенными зубцами Q-шипа. Различные другие изменения ЭКГ являются типичными в зависимости от стадии инфаркта:
- Начальная стадия: До шести часов после инфаркта, как правило, характерно остроконечное возвышение зубца Т, которое называется бескислородным зубцом Т
- Острый инфаркт: Несколько часов до дней после инфаркта, характеризующегося типичным монофазным подъемом ST
- Промежуточный этап: Повышение ST и уменьшение R-пика, так называемое плохое развитие R-волны, происходит также, как увеличение Q-пика, который, как Pardee-Q, сигнализирует об окончании миокарда и указывает на отрицательный Т-волна развивается
- Последняя стадия: Спустя более шести месяцев после инфаркта изменения комплекса QRS сохраняются, в то время как сегмент ST и зубец T возвращаются к норме
Локализация инфаркта
В зависимости от того, в каком отведении ЭКГ обнаружены эти изменения, это дает информацию о том, какая коронарная артерия, вероятно, закупорена и где находится инфаркт. На экзаменах студентов часто просят объяснить процесс того, как передний инфаркт миокарда приводит к изменениям ЭКГ в отведениях V1-V6, aVL и I.
Это часто влияет на проксимальную часть передняя межжелудочковая артерия. Однако изменения в отведениях V1 и V2 указывают на задний инфаркт миокарда, где задняя нисходящая артерия часто страдает.
Медицинская визуализация для инфаркта миокарда
Эхокардиография как еще один диагностический инструмент помогает выявлять аномалии движения стенки, определять оставшуюся функцию и исключать осложнения, такие как пороки сердца Катетеризация сердца считается золотым стандартом и должна проводиться как можно быстрее в случае ИМТП. МРТ-кардиоангиография служит еще одним средством выявления аномалий движения стенки и определения размера инфарктных рубцов.
Патология инфаркта миокарда
Патология может быть связана с недостаточной перфузией сердечной ткани. При скорости перфузии, составляющей менее 25% от нормального кровотока, ткань необратимо повреждается, и через шесть-двенадцать часов повреждения в виде желтоватых очагов становятся видимыми под микроскопом.
Происходит полный миоцитолиз, ядра клеток начинают бледнеть, поперечные полоски размываются. Грануляционная ткань с геморрагическим краем и многочисленными периферическими лейкоцитами развиваются через несколько дней. Только через две недели беловатая рубцовая ткань развивается.
Дифференциальная диагностика инфаркта миокарда
Симптомы, похожие на инфаркт миокарда
Типичные болевые симптомы также могут указывать на нестабильность стенокардия, за исключением того, что нет увеличения тропонина. Особенно, когда боль распространяется на верхняя часть живота, симптомы могут быть приняты за острый живот. Другим дифференциальным диагнозом, который следует учитывать, является Takotsubo-кардиомиопатия, который часто вызывается эмоциональным стрессом.
Изменения ЭКГ также могут быть вызваны другими заболеваниями. Повышение ST может, например, также происходить в течение перикардит или же гипертрофия левого желудочка, или низкий Q-всплески в течение легочной эмболии, синдром WPW или гипертрофические кардиомиопатии.
Кроме того, все другие причины боли в грудной клетке следует отличать от инфаркта миокарда, включая эмболию легкого, расслоение аорты, пневмоторакс напряжения и самопроизвольный разрыв пищевода (синдром Boerhaave-синдром). Миокардит и перикардит, а также мышечно-скелетная боль в грудной клетке также считаются возможными ответами на экзамен по данному предмету.
Терапия инфаркта миокарда
Лечение инфаркта миокарда
кислород (4 — 8 л / мин на назальный O2 трубки) можно вводить с начального курса лечения до подтверждения диагноза. Кроме того, рекомендуется поднять верхнюю часть тела для облегчения (30º) в случае одышки или сердечной недостаточности. Администрирование нитроглицерин (1 капсула или 2 затяжки = 0,8 мг, 1 — 5 мг внутривенно через перфузор. Примечание: противопоказан при систолическом артериальном давлении 90 мм рт.ст. и одновременном введении ингибиторов ФДЭ-5), и морфий (3 — 5 мг внутривенно каждые 5 — 10 минут) можно вводить при возникновении сильной боли.
Кроме того, все пациенты получают аспирин (начальная доза 150 — 300 мг), а также гепарин (UFH 70 IE / кг кг или NMH) и Ингибитор P2Y12 такие как клопидогрел (начальная доза 300 мг). Следует избегать внутримышечных инъекций, поскольку они приводят к неспецифическому повышению уровня CK. Назначение бета-блокаторов и ингибиторов АПФ, соответственно, антагонистов рецептора AT1, также показано, если нет противопоказаний.
Сердечный катетер должен использоваться для диагностика в случае инфаркта миокарда без подъема сегмента ST, который может быть выполнен от 2 до 72 часов после инцидента, в зависимости от факторов риска соответствующего пациента. В случае инфаркта миокарда с подъемом сегмента ST закупоренный коронарный сосуд должен быть реваскуляризирован как можно быстрее с помощью PCI, потому что «Время это мышца». Первичная ЧКВ является терапией выбора и должна быть выполнена в течение 90 минут.
В качестве альтернативы, консервативная терапия фибринолитики а также тромболитики для реперфузии может быть выполнено. Используемые вещества стрептокиназа, альтеплаза, ретеплаза а также тенектеплаз, все это сопровождает терапию гепарином. С другой стороны, фондапаринукс или же эноксапарин может быть введено Крайне важно обеспечить отсутствие противопоказаний, таких как кровоизлияния, и то, что STEMI является свежим, и в этом случае острый PTCA невозможен.
Обратите внимание, что нет фибринолитической терапии с инфарктом миокарда без St сегмента.
Впоследствии необходимо больше терапии, чтобы избежать коронарный ретромбоз. В этом процессе обычно используется двойное ингибирование тромбоцитов, а в случае аспирина оно сочетается с тикагрелор, прасугрел или же клопидогреля. Ингибирование агрегации тромбоцитов с использованием АСС должно продолжаться в течение всей жизни, тогда как ингибирование с помощью ингибиторов P2Y12 используется только в течение 12 месяцев после инфаркта.
Кроме того, все пациенты получают препараты, снижающие уровень холестерина, такие как статины. Потребление бета-блокаторов снижает риск реинфаркта, а также риск аритмия связанные с внезапной сердечной смертью.
Осложнения инфаркта миокарда
Осложнения, которые сопровождают инфаркт миокарда, обширны, и их тяжесть зависит от степени повреждения миокарда.
Можно различить ранние и поздние осложнения, переход между этими фазами, лежащими примерно через 48 часов после инфаркта. Ранние осложнения включают сердечная аритмия которые развиваются, когда область миокард недопоставляется. Фибрилляция желудочков, на которую приходится 80% смертей вследствие инфаркта миокарда, часто происходит в течение первых четырех часов после инфаркта. Возможны также преждевременные сокращения желудочков или мерцательная аритмия.
В зависимости от того, какая область повреждена, может возникнуть правая или левая сердечная недостаточность и кардиогенный шок, или повреждение папиллярная мышца может привести к недостаточности атриовентрикулярные клапаны. После фибрилляции желудочков застойная сердечная недостаточность вследствие сердечной недостаточности является второй по частоте причиной смерти у пациентов с инфарктом миокарда.
Долгосрочные осложнения включают аневризмы миокарда это может разорвать. Миокард также может разорваться. Артериальная эмболия, аритмия и недостаточность также считаются долговременными осложнениями. В результате инфаркта перикардит может возникнуть до шести недель спустя.
Профилактика инфаркта миокарда
Как предотвратить инфаркт миокарда?
Поскольку 95% случаев острого коронарного синдрома являются проявлениями ишемической болезни сердца, заболевание можно предотвратить. Это означает, что в первую очередь необходимо учитывать факторы риска, особенно основные факторы риска, такие как высокий уровень холестерина, артериальная гипертензия, сахарный диабет и злоупотребление никотином. Сами пациенты должны стремиться вести здоровый образ жизни, обращая внимание на питание и физические упражнения. Тем не менее, эти подходы могут быть поддержаны с препаратами.
Обзорные вопросы
Ответы ниже ссылок.
1. Как выглядит типичная ЭКГ?
- Депрессия сегмента ST с прямым переходом в зубец Т
- Высота сегмента ST с отрицательной претерминальной T-волной
- Остроконечная депрессия зубца Т, так называемая аноксическая Т
- Pardee-Q, уменьшенное проявление Q-шипа
- Монофазный подъем сегмента ST с прямым переходом в зубец Т
2. Золотым стандартом лабораторной диагностики является определение
3. Какой препарат противопоказан при одновременном приеме Силденафила?
- ЖОПА
- Ингибиторы P2Y12
- Нитроглицерин
- гепарин
- кислород
По материалам сайта: www.lecturio.com