Ишемический спинальный инсульт
Мужчины и женщины заболевают с одинаковой частотой в возрасте от 30 до 70 лет и старше.
В течении болезни можно выделить несколько стадий:
1) стадию предвестников (дальних и близких);
2) стадию развития инсульта; 3) стадию обратного развития;
4) стадию резидуальных явлений (если не наступило полного выздоровления).
Предвестниками ишемического спинального инсульта являются пароксизмы преходящих спинномозговых расстройств (миелогенная, каудогенная или сочетанная перемежающаяся хромота, преходящие боли и парестезии в области позвоночника или в проекции разветвления определенных спинномозговых корешков, расстройства функции тазовых органов).
Темп возникновения инсульта различен — от внезапного (при эмболии или травматической компрессии снабжающих спинной мозг сосудов) до нескольких часов и даже суток.
Уже упоминалось, что спинальному инфаркту часто предшествует боль в позвоночнике или по ходу отдельных корешков.
Характерно прекращение или значительное стихание этой боли после развития миелоишемии. Это наступает вследствие перерыва прохождения болевых импульсов по чувствительным проводникам на уровне очага ишемии спинчого мозга.
Клиника. Клиника ишемического спинального инсульта весьма полиморфна и зависит от распространенности ишемии как по длиннику, так и по поперечнику спинного мозга. В зависимости от обширности ишемии по поперечнику спинного мозга встречаются следующие варианты клинической картины.
Синдром ишемии вентральной половины спинного мозга (синдром закупорки передней спинномозговой артерии). Характеризуется острым развитием паралича конечностей, диссоциированной паранестезией, нарушением функции тазовых органов. Если ишемия локализуется в шейных сегментах спинного мозга, развивается паралич (парез) в руках вялый, в ногах — спастический. Ишемия грудных сегментов проявляется нижним спастическим парапарезом, миелоишемия пояснично-крестцовой локализации — нижним вялым парапарезом. Верхняя граница диссоциированной паранестезии помогает ориентироваться в распространенности ишемического очага по длиннику спинного мозга. Суставно-мышечное и тактильное чувство не нарушается. Ишемия пояснично-крестцового утолщения проявляется нижней вялой параплегией с ареф-лексией, диссоциированной паранестезией, задержкой мочи и кала. Этот симптомокомплекс носит название синдрома Станиловского-Танона.
Синдром передней ишемической полиомиелопатии. Этот синдром является одним из вариантов частичного поражения структур вентральной половины спинного мозга. Характеризуется быстрым развитием вялого пареза определенных мышечных групп верхних или нижних конечностей с арефлексией и атрофией мышц и изменением ЭМГ, указывающим на ишемию в пределах передних рогов спинного мозга. Этот синдром приходится дифференцировать от полиомиелита, при котором выявляются признаки инфекционного поражения организма и стадия желудочно-кишечных расстройств.
Ишемический синдром Броун-Секара. Встречается изредка. Отличается от типичного компрессионного поражения половины спинного мозга тем, что при ишемии остаются сохраненными задние канатики, поэтому суставно-мышечное чувство на стороне центрального паралича конечности не нарушается. Об анатомической обоснованности такого варианта миелоишемии уже упоминалось, она связана с тем, что отдельные бороздчато-комиссуральные артерии снабжают только одну, правую или левую, половину поперечника спинного мозга.
Синдром центромедуллярной ишемии. Характеризуется острым или подострым развитием сегментарной диссоциированной анестезии с утратой соответствующих сегментарных глубоких рефлексов и легким периферически парезом этих же миотомов. По клинической картине это напоминает сирингомиелию (ишемический сирингомиелический синдром).
Синдром ишемии краевой зоны передних и боковых канатиков. Проявляется спастическим парезом конечностей, мозжечковой атаксией и легкой проводниковой парагипестезией. Острое начало заболевания и в последующем возможность интермиттирующего течения напоминают спинальную форму рассеянного склероза. Диагностике помогает наблюдение за дальнейшим развитием заболевания.
Ишемический синдром бокового амиотрофического склероза. Чаще развивается в верхнем артериальном бассейне спинного мозга. Клиническая картина характеризуется слабостью дистальных отделов верхних конечностей, атрофией мелких мышц кистей, повышением глубоких рефлексов, патологическими кистевыми и стопными значками. Возможны фасцикулярные подергивания мышц плечевого пояса. При этом синдроме отсутствуют распространение паретических явлений на бульбарную группу мышц (языка, гортани и глотки).
Синдром ишемии дорсальной части поперечника спинного мозга (синдром Уилльямсона). Встречается редко, связан с окклюзией задней спинномозговой артерии. У таких больных остро появляются сенситивная атаксия в одной, двух или более конечностях, умеренный спастический парез этих же конечностей, сегментарная гипе-стезия, указывающая на уровень локализации ишемии, утрачивается вибрационная чувствительность на ногах.
Синдром ишемии поперечника спинного мозга. Развивается при выключении крупной корешково-спинномозговой артерии, участвующей в формировании как передней, так и задней спинномозговой артерии. Почти всегда такая топография очага наблюдается при нарушении венозного оттока от спинного мозга (тромбоз или компрессия спинномозговых и корешковых вен). Детали клинической картины варьируют в за-*си-мости от уровня поражения (шейные, грудные или поясничные сегменты).
Знание типовых вариаций распределения корешково-спинномозговых артерий в ряде случаев позволяет клинически определить пострадавший бассейн такой артерии. Приведем краткую клиническую картину миелои-шемии при выключении отдельных спинномозговых артерий.
Синдром окклюзии крупной передней шейной корешково-спинномозговой артерии (артерия шейного утолщения). Проявляется вялым или смешанным парезом верхних конечностей и спастическим нижних, сегментарными и проводниковыми расстройствами чувствительности, нарушением функции тазовых органов по центральному типу.
При выключении верхней дополнительной корешково-спинномозговой артерии остро развивается нижний парапарез, диссоциированная паранестезия с верхней границей на сегментах Th-Lh2. Наступает задержка мочи. Первоначально обычно угасают коленные и ахилловы рефлексы. Однако всегда вызывается симптом Бабинского. В последующие 5-6 дней нижний парапарез приобретает черты центрального (повышается мышечный тонус, оживляются глубокие рефлексы). Расстройства чувствительности обычно концентрируются в зоне верхних грудных дерматомов. В резидуальной стадии наряду с признаками поражения сегментов Th,-Th5 иногда наблюдаются угасание глубоких рефлексов на руках, гипотрофия мелких мышц кистей. Легкие признаки поражения периферического двигательного нейрона при этом подтверждаются электромиографией. Эти симптомы можно рассматривать как отдаленные.
Синдром выключения артерии Адамкевича. Клиническая картина при этом бывает довольно разнообразной. Она зависит от стадии заболевания. В острой фазе инсульта всегда обнаруживают вялый нижний парапарез (параплегия), диссоциированную или редко тотальную паранестезию с верхней границей, колеблющейся от сегмента Th4-Z. Всегда страдает функция тазовых органов (недержание или задержка мочи, кала). Нередко быстро присоединяются пролежни. В дальнейшем при уменьшении ишемических явлений многие симптомы подвергаются обратному развитию. Иногда восстанавливаются отдельные сегментарные рефлексы или появляются патологические стопные знаки. Снижается уровень расстройств чувствительности. Ее нарушение бывает неравномерным (на фоне анестезии — участки просветления).
Если первоначально анестезия тотальная, то в последующем почти всегда восстанавливается суставно-мышечное чувство. Это связано с быстрой компенсацией кровотока в бассейне задних спинномозговых артерий. В этой стадии обратного развития, так же как и в периоде резидуальных явлений, клиническая картина индивидуально варьирует в зависимости от локализации и размеров очагов необратимой ишемии сегментов спинного мозга. Как показывают клинико-анатомические наблюдения, в бассейне выключенной артерии степень ишемических изменений неодинакова. Обычно наряду с участками полного некроза мозговой ткани бывают зоны более легкой ишемии.
Ишемические изменения нередко обнаруживаются не только в бассейне окклюзированной артерии, но и в смежных отделах спинного мозга, проявляясь так называемыми отдаленными (дистантными) симптомами. Например, при закупорке артерии Адамкевича иногда развиваются признаки поражения шейного утолщения (периферический парез руки, парестезии).
Выключение большой передней корешково-спинномозговой артерии Адамкевича нередко приводит к ишемии значительного числа сегментов спинного мозга
Синдром окклюзии нижней дополнительной кореш-ково-спинномозговой артерии. Развивается чаще за счет сдав-ления грыжей межпозвоночного диска L,v-Lv или Lv-S, и проявляется обычно синдромом, получившим название парализующего ишиаса или ра-дикулоишемии с парезом мышц, иннервируемых сегментами L4-S. На передний план клинической картины выступают паралич малоберцовых, большеберцовых и ягодичных мышц, иногда сегментарные расстройства чувствительности.
Нередко ишемия развивается одномоментно в сегментах эпиконуса и мозгового конуса. В таких случаях к параличу соответствующих мышц присоединяются расстройства функции тазовых органов.
Следует отметить, что ангиотопический диагноз всегда сопряжен с трудностями. Причина этого — большая индивидуальная вариабельность в распределении корешковых артерий. В результате даже точный топический диагноз очага не дает достаточных критериев для определения, какая из артерий утратила проходимость. Распознавание затрудняется, кроме того, динамичностью клинических проявлений. Это требует изучения отдельных вариантов клинической картины, исходя из распространенности ишемии как по длине, так и по поперечнику спинного мозга.
Диагноз. При распознавании ишемии спинного мозга учитывают предвестники в виде миелогенной перемежающейся хромоты или преходящих парезов, дискалгии, радикулалгии и др. Важное значение придают темпу развития заболевания (острый или подострый), отсутствию признаков воспаления или острого сдавления спинного мозга. По клинической картине можно, хотя бы предположительно, думать о поражении того или другого сосудистого бассейна. Чаще это относится к передней спинномозговой артерии и образующим ее передним корешково-спинномозговым стволам разных этажей спинного мозга.
По особенностям клинической картины имеется возможность проводить дифференциальную диагностику между артериальными и венозными радикуломиелоишемиями.
Артериальная радикуломиелоишемия развивается остро или подостро обычно после периода предвестников и на фоне гипералгического криза с последующим прекращением или значительным уменьшением боли. Характерны симптомокомплексы поражения преимущественно вентральной половины поперечника спинного мозга.
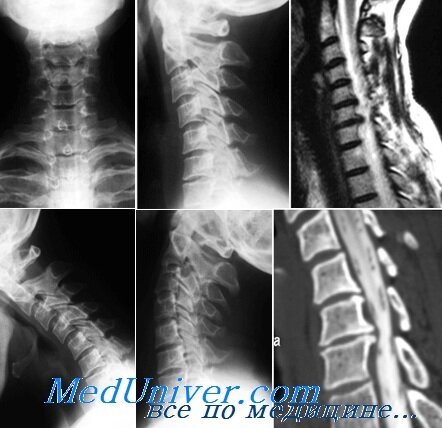
Большую помощь в диагностике оказывают дополнительные методы исследования. Окклюзия аорты и ее ветвей в ряде случаев может быть подтверждена с помощью ангиографии. Следует отметить, что участки атеро-склеротического обызвествления стенки аорты и ее аневризмы нередко обнаруживают на боковых спондилограммах. Определенную информацию о состоянии спинного мозга можно получить при КТ и МРТ.
Компрессионные факторы у больных уточняют с помощью спондило-графии и миелографии. О соучастии ишемии приходится говорить в случаях обнаружения несоответствия уровня поражения позвоночника с границей медуллярного очага, определяемого по клиническим данным. Ценным оказывается исследование ЦСЖ. Отсутствие блока подпаутинного пространства и нормальный состав ЦСЖ бывают у трети больных. Однако нередко в острой фазе спинального инсульта в жидкости имеются значительные изменения (повышение содержания белка от 0,6 до 2-3 г/л и даже выше, иногда это сочетается с умеренным плеоцитозом — от 130 до 150 клеток в 1 мкл). Особенно измененной ЦСЖ бывает при нарушение-нозного оттока. В острой стадии инсульта возможно обнаружение блока подпаутинного пространства, который обусловлен отеком и утолщением самого спинного мозга. При повторных поясничных пункциях спустя 1-2 „ед ЦСЖ обычно нормализуется и блока подпаутинного пространства нет.
Электрофизиологические методы исследования позволяют выявить нарушение иннервации даже таких мышц, в которых признаков поражения при обычном клиническом исследовании найти не удается (достаточная сила мышц, нет изменения их тонуса).
Лечение. Проводят по нескольким направлениям. Первое из них направлено на улучшение местного кровообращения за счет включения кол-латералей и увеличения объемной скорости кровотока. С этой целью назначают сосудорасширяющие, венотонизирующие средства, улучшающие сердечно-сосудистую деятельность, противоотечные, антиагреганты, антигипоксанты.
Второе направление терапевтических мероприятий включает устранение окклюзирующего процесса. При тромбоэмболической природе спинального инсульта назначают антикоагулянты (гепарин, фенилин) и антиагреганты (ацетилсалициловая кислота, тиклид, курантил). В случаях компрессионно-васкулярных спинномозговых расстройств лечебная тактика направляется на устранение сдавления. Наиболее часто речь идет о дискогенном заболевании. Этим больным применяют как ортопедические (плотное ложе, ношение корсета, массаж мышц вдоль позвоночника, ЛФК), так и физиотерапевтические мероприятия. При отсутствии успеха от медикаментозного и ортопедического лечения устанавливают показания к оперативному вмешательству. Оно проводится также больным с интра- и экстравертебральными опухолями. Выбор метода и объем операции решается в индивидуальном порядке совместно с нейрохирургами. Особой тактики лечебных мероприятий придерживаются при поражениях аорты (коарктация, атеросклеротическая аневризма). Тактику должны определять совместно с хирургами.
Всем больным, в том числе и в послеоперационном периоде, назначают ноотропные препараты, витамины и биостимуляторы, при спастичности -миорелаксанты.
Независимо от применяемого метода патогенетического лечения во всех случаях спинального инфаркта требуется особо тщательный уход за больными в целях профилактики пролежней и уросепсиса.
Исход миелоишемии различен в зависимости от вызывающей причины и метода лечения. Более чем у половины больных удается получить благоприятный терапевтический эффект: практическое выздоровление и улучшение с умеренными резидуальными явлениями. Летальный исход наблюдается при спинальном инсульте на почве злокачественной опухоли, расслаивающей гематомы аорты и при развитии сопутствующих заболеваний и осложнений в виде инфаркта миокарда, уросепсиса.
Что касается трудового прогноза, то он зависит от тяжести и распространенности неврологических расстройств в резидуальной стадии.
В решении вопросов трудоспособности принимаются следующие экспертные критерии. Первая группа инвалидности определяется больным с тетрапараплегией или глубоким парезом в сочетании с нарушением функции тазовых органов, трофическими расстройствами. Эти больные нуждаются в постороннем уходе.
Вторая группа инвалидности устанавливается больным с умеренным парезом конечностей и нарушением функции тазовых органов. Такие больные могут выполнять работу на дому. Третья группа инвалидности назначается пациентам с легким парезом конечностей без расстройств функции тазовых органов. Эти больные нуждаются в рациональном трудоустройстве.
Спинальный тип инсульт-патологии
Прежде всего, следует сказать, что диагноз – спинальный инсультв среде медиков звучит только тогда, когда на практике происходит острое, по форме, нарушение так называемого спинального кровообращения. При таких патологических состояниях обязательно происходит различное, по своему типу, повреждение тех или иных отделов спинного мозга.

Потеря функций областью, контролируемой пораженным участком спинного мозга
Как результат, медики сталкиваются с расстройством основных функций организма, которые контролировались пораженным участком спинного мозга, что может возникать вследствие сильного затруднения либо же полного прекращения поступления обогащённой кислородом крови к спинномозговым клеткам. Нельзя не сказать, что инсульт спинного мозга имеет достаточно скромную частоту, по последним статистическим данным, составляющую не более 1-го% от всех существующих форм инсульта.
Обращаясь к курсу анатомии человека, напомним, что непосредственно к передней поверхности нашего (человеческого) спинного мозга прилегает передняя спинальная артерия, а к его задней поверхности примыкают две (обязательно парных) задних спинальных артерии, которые и ответственны за кровоснабжение спинного мозга. Те или иные нарушения в физиологически нормальном спинальном кровообращении (закупорки, спазм или разрыв упомянутых артерий) обычно и приводят к состоянию, диагностируемому как спинальный инсульт. Подобные проблемы могут быть вызваны такими заболеваниями как:
- Атеросклероз.
- Эмболия.
- Артериальная гипертония и иные этиологические факторы, которые, кстати сказать, могут быть общими с состоянием ишемического черепно-мозгового типа инсульт-патологии.
Надо понимать, что обогащенная кислородом кровь, в норме, поступает к описанным выше (передней и парным задним) спинальным артериям из нескольких крупных сосудистых бассейнов. К примеру, пережатие либо некоторое повреждение таких артерий как артерия Адамкевича, артерия Депрож-Готтерона либо же артерия Лазорта, после травм или неудачных хирургических вмешательств, также может оказываться основной причиной, по которой возникает спинальный инсульт.
Как протекает данное заболевание?
Статистика утверждает, что представители сильной и слабой половины человечества слышат диагноз спинальный инсультс абсолютно одинаковой частотой. Причем чаще всего, (если конечно, состояние спинальной инсульт-патологии не вызвано травмой или хирургическим вмешательством) в возрасте от двадцати пяти до шестидесяти-семидесяти лет, а иногда и старше.
В течении данного заболевания медики выделяют несколько отдельных стадий которые будут описаны в таблице далее.
Нарушения спинального кровообращения
Нарушения кровообращения спинного мозга по сравнению с мозговыми инсультами встречаются довольно редко, однако, с возрастом вероятность получить спинальный инсульт возрастает из-за наличия сопутствующих заболеваний. Как показывают клинические исследования, мужчины и женщины от 30 лет и старше болеют одинаково часто.
Причины нарушения спинального кровообращения
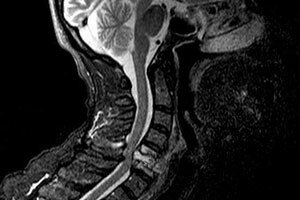
Чаще всего причинами развития нарушений спинального кровообращения становятся:
· Различные поражения сосудов, отвечающих за кровоснабжение спинного мозга (аневризма, воспалительные заболевания сосудов, варикоз. атеросклероз, коарктация аорты, заболевания сердца);
· Заболевания, приводящие к наружному сдавлению сосудов (разного рода опухоли, грыжа межпозвоночного диска. увеличение лимфатических узлов, травма позвоночника, ревматизм, остеохондроз. анкилозирующий спондилоартрит);
· Травматизация артерий при оперативных вмешательствах на близлежащих органах и проведении спинномозговой анестезии.
Причина болезни может быть не обязательно только одна, зачастую, встречается сочетание несколько факторов, к примеру, наличие атеросклероза и травмы позвоночника. Также особую роль в развитии заболевания играет состояние коллатерального кровообращения, что зависит от степени васкуляризации спинного мозга и наличие сопутствующих заболеваний сердца, состояния гемодинамики.
 — Нашли ошибку в тексте? Выделите ее (несколько слов!) и нажмите Ctrl + Enter
— Нашли ошибку в тексте? Выделите ее (несколько слов!) и нажмите Ctrl + Enter
— Вам не понравилась статья или качество поданной информации? — напишите нам!
— Неточный рецепт? — напишите об этом нам, мы его обязательно уточним из первоисточника!
Классификация нарушений спинального кровообращения
Часто нарушения спинального кровообращения приводят к стойкому неврологическому дефициту с последующей инвалидизацией. Даже незначительное повреждение может привести к парезам и плегиям ниже места поражения. В некоторых случаях они могут иметь и обратимый эффект. В соответствии с симптомами, причиной и обратимостью процесса существует классификация нарушений спинального кровообращения.
· Преходящие нарушения спинального кровообращения (вся симптоматика исчезает через 24 часа);
· Острые нарушения спинального кровообращения: ишемический спинальный инсульт; кровоизлияние под оболочки спинного мозга; геморрагический спинальный инсульт (в этом случае поражается вещество мозга);
· Хронические нарушения кровообращения.
Как утверждают специалисты, без соответствующего лечения симптомы нарушения кровообращения будут продолжать развиваться и дальше, при этом их интенсивность будет зависеть от того, где и какой отдел спинного мозга поврежден.
Наиболее часто встречаются ишемические инсульты. При преходящем характере нарушения кровоснабжения, ниже места повреждения появляются боль, чувство онемения, слабость в конечностях, нарушение в работе тазовых органов. Жалобы появляются и в течение некоторого времени исчезают, однако могут со временем снова появиться и быть предвестниками стойкого нарушения кровообращения. При ишемическом инсульте признаки развиваются быстро, а их проявления будут напоминать те же, что и при преходящем нарушении.
При кровоизлиянии в вещество спинного мозга начинают развиваться вялые парезы и параличи, происходит изменение чувствительности на уровне поражения. Время появления признаков зависит от степени кровоизлияния. К этим симптомам добавляется еще острая опоясывающая боль по позвоночнику, рвота, головная боль. При кровоизлиянии в оболочки спинного мозга появляется местная боль в позвоночнике с постепенным нарастанием симптомов сдавления спинного мозга (появляются парезы и параличи).
Скорость развития инсульта тоже разная, он может возникнуть мгновенно или может развиваться в течение нескольких часов и даже суток, все зависит от причины заболевания и степени нарушения кровообращения. Если инсульт развивается мгновенно, то больной может упасть, у него появляются симптомы нарушения чувствительности и двигательной активности, непроизвольное мочеиспускание.
Диагностика и лечение нарушений спинального кровообращения
При диагностике заболевания учитывают скорость развития симптоматики, наличие и отсутствие сопутствующих заболеваний, возможные причины нарушения кровообращения. По симптоматике можно определить уровень поражения, и какой сосудистый бассейн задействован. При нарушениях спинального кровообращения больной нуждается в осмотре невропатолога, который на основании жалоб, опроса о начале и симптомах заболевания, неврологических симптомов и данных объективного обследования поставит диагноз.
При необходимости больному назначат дополнительные исследования и это:
· Обследование сердечнососудистой системы с помощью ЭКГ, УЗИ;
· Ангиография – подтверждение или опровержение сужения аорты и крупных ее ветвей;
· Магнитно-резонансная томография, компьютерная томография.
· Рентгенография — выявление признаков артроза и остеохондроза;
· Пункция спинного мозга для исследования ликвора (спинномозговой жидкости). В результате инсульта давления ликвора может повышаться, наблюдается высокое содержание белка.
При лечении нарушений спинального кровообращения применяется этиотропное лечение и патогенетическая терапия:
— Этиотропное лечение направлено на устранение причин, вызвавших заболевание. Сюда включается хирургическое вмешательство при опухолях. аневризме, эмболизации ангиом.
— Патогенетическая терапия проводится для лечения артериальной гипертензии, заболеваний сердца, используется противоотечная терапия, назначаются антиагреганты, препараты для улучшения микроциркуляции крови и улучшения питания тканей спинного мозга, антиоксиданты.
Профилактические меры по предупреждению нарушений спинального кровообращения направлены, в основном, на лечение основных заболеваний, приводящих к данной патологии, ведению здорового образа жизни, отказу от вредных привычек, правильному питанию. Самолечение больного совсем нежелательно, гораздо безопасней для здоровья и для жизни человека своевременное обращение к врачу!