ГЕМОРРАГИЧЕСКИЕ ИНСУЛЬТЫ
Общие сведения. Показания к оперативному вмешательству
Геморрагические инсульты – распространенное тяжелое нейрохирургическое заболевание, представляющее собой острую социальную проблему. Летальность и инвалидизация при этой патологии до настоящего времени остаются высокими как при оперативном вмешательстве, так и при консервативном лечении больного. Общая летальность превышает 50%, из выживших больных к прежней трудовой деятельности возвращаются около 20%. Частота геморрагических инсультов в России остается высокой и составляет 40–50 человек на 100 000 населения (около 40 000 кровоизлияний в год). Причиной геморрагического инсульта может быть разрыв аневризмы, кровоизлияние из сосудистой мальформации, осложнение оперативного вмешательства, осложнение системного заболевания (наиболее часто – гипертонической болезни). В целом в хирургическом вмешательстве нуждаются около 40% больных с геморрагическим инсультом, ведение остальных должно быть консервативным. Показания к операции основываются на тяжести состояния, объеме и локализации гематомы. Эти параметры, как правило, тесно взаимосвязаны. По размерам полушарные гематомы подразделяют на: небольшие (до 30 мл) средние (30–60 мл) большие (более 60 мл). По локализации супратенториальные гематомы разделяют на: лобарные (расположенные в белом веществе больших полушарий латеральные (путаменальные, расположенные в базальных ганглиях медиальные (таламические). Большие гематомы нередко бывают смешанными. При определении показаний к операции необходимо учитывать также этиологию ВМГ, наличие и степень компенсации сопутствующих заболеваний, срок после кровоизлияния, возраст больного и целый ряд других факторов.
Удаление гематомы показано:
при тяжелом состоянии больного, соответствующем глубокой или запредельной коме (4 балла по шкале Глазго, исключение составляют больные с гематомами мозжечка в острейшем периоде кровоизлияния).
Геморрагический инсульт
В зависимости от локализации кровоизлияния по отношению к веществу и оболочкам головного мозга различают паренхиматозное, субарахноидальное, субдуральное и эпидуральное кровоизлияния. Выделяют также смешанные формы кровоизлияния — субарахноидально-паренхиматозное, паренхиматозно-субарахноидальное, паренхиматозно-желудочковое, желудочковое.
Этиология. Кровоизлияние в вещество головного мозга (паренхиматозное) чаще всего развивается на фоне гипертонической болезни, симптоматической артериальной гипертензии, обусловленной заболеваниями почек, феохромоцитомой, а также в случае системных сосудистых процессов аллергического и инфекционно-аллергического происхождения. Кровоизлияние в мозг может возникнуть в случае врожденной ангиомы, в результате разрыва аневризмы. Значительно реже кровоизлияние вызывается атеросклерозом сосудов, заболеваниями крови (тромбоцитопеническая пурпура, лейкозы) и другими факторами.
Патогенез. В патогенезе геморрагического инсульта наибольшее значение имеет артериальная гипертензия. Тяжелое течение гипертонической болезни с кризами является основной причиной анатомических изменений внутримозговых сосудов, а также сосудов сердца и почек. В результате ангиодистонических изменений и увеличения проницаемости сосудистых стенок сначала развивается субэндотелиальная серозная инфильтрация, которая сопровождается периваскулярной транссудацией. Такое быстрое внутристеночное насыщение может вызвать острое аневризматическое расширение сосудов, разрыв структурных элементов стенки, ее эластичных мембран. Плазматическое насыщение стенок сосудов может также способствовать их уплотнению за счет фибриноидной субстанции, микрогиалиноза. В результате фибриноидногиалинозной дегенерации артериальных стенок может развиваться расслаивающая аневризма, которая является основной причиной возникновения кровотечения (perrexis) в случае разрыва сосуда. Разрыв артериальных и артериовенозных аневризм может возникать и на фоне нормального АД.
В механизме возникновения геморрагии имеет значение диапедез плазмы крови и эритроцитов из мелких артерий, капилляров и вен в результате повышенной проницаемости сосудистых стенок, обусловленной дистонией, гипоксией, стазом, престазом или интоксикацией. Кровоизлияние путем диапедеза возникает при наличии уремии и заболеваний, которые проявляются геморрагическим диатезом и т. п.
Теперь считают, что основным механизмом развития геморрагического инсульта является разрыв сосудистой стенки (в 85 % случаев). Кровоизлияние путем диапедеза случается в 15 % случаев геморрагического инсульта.
В последнее время получены новые данные о патофизиологии спонтанного внутримозгового кровоизлияния (ВМК). Повторные КТ-исследования показали, что ВМК имеют три основные патофизиологические фазы: артериальный разрыв и формирование гематомы; расширение гематомы; отек перигематомы. Поэтому пересмотрен существующий до недавнего времени взгляд на ВМК как на монофазное событие: считалось, что возникшая гематома после церебрального кровоизлияния не расширяется в результате установившегося равновесия между давлением кровоточащего сосуда и повышающимся внутричерепным давлением. Повторные КТ-исследования головного мозга в острой стадии геморрагического инсульта показали, что это классическое представление было неправильным; фактически внутри-мозговая гематома (ВМГ) расширяется в первые несколько часов после разрыва сосуда; в течение 1 ч в 26 % случаев; в течение последующих 24 ч приблизительно в 40 % наблюдений. Увеличение гематомы связывают с непрерывным кровотечением из разорванной артериолы; рецидивом кровотечения из того же источника; кровотечением из сжатых вокруг сосудов, преимущественно вен; местными дефектами свертывания крови.
Патоморфология. В случае геморрагического инсульта различают кровоизлияние типа гематомы и геморрагического пропитывания. Отдельную группу составляет кровоизлияние, которое возникает во время разрыва врожденных аневризм сосудов мозга.
Очаги кровоизлияния в основном возникают в бассейне средней мозговой артерии. В случае кровоизлияния типа гематомы в области внутренней капсулы и подкорковых узлов образуется полость с четкими краями, заполненная темной жидкостью, сгустками крови. Область геморрагического пропитывания возникает в результате слияния множественных мелких очагов, она не имеет четких границ, характеризуется вялой консистенцией мозгового вещества, насыщенной элементами крови. В некоторых случаях одновременно могут возникать два и больше очага кровоизлияния. Самые значительные морфологические изменения сосудов средней мозговой артерии и самую частую локализацию кровоизлияния в подкорково-капсулярную область объясняют топографией сосудов: глубокие стриарные артерии отходят от средней мозговой артерии под прямым углом, не имеют анастомозов, коллатерального кровообращения, поэтому не обеспечивается амортизация внезапных повышений АД. Это является одной из причин развития дегенеративных изменений стенок сосудов со следующим их разрывом. Существует и другая точка зрения. Разрыву сосуда подкорково-капсулярной области способствует очень близкое расположение двух артериальных систем с разным давлением, которые не анастомозируют между собой. Одна система — это поверхностные корковые артерии, вторая глубокие ветви средней мозговой артерии, которые достигают корковых ветвей артерий, но не анастомозируют с ними. Возникает область, границей которой является с внешней стороны полуовальный центр, а с внутренней — чечевицеобразное ядро. В этой области чаще всего наблюдается кровоизлияние.
По локализации различают латеральное кровоизлияние, которое расположено латеральней от внутренней капсулы, в области полуовального центра и случается чаще (40 %) всего. Второе место по частоте (16 %) занимает смешанное кровоизлияние, которое распространяется на подкорковые узлы, внутреннюю капсулу и таламус. Кровоизлияние в таламус называется медиальным, оно составляет 10 % общего количества внутричерепных геморрагии. При медиальном, а также смешанном расположении геморрагического очага могут возникать кровоизлияния в желудочковую систему. Кровоизлияния в мозжечок обнаруживают на вскрытии в 6-10 % случаев, в ствол мозга, преимущественно в мост — в 5 % всех геморрагических инсультов. Кровоизлияние в кору большого мозга и продолговатый мозг, как правило, не наблюдается. Очень редко возникает первичное кровоизлияние в желудочки мозга.
В случае значительного кровоизлияния развивается отек головного мозга, в результате которого возникает дислокация мозгового ствола с развитием вторичного кровоизлияния в нем. Такие нарушения являются одной из самых распространенных причин смерти больных. В случае кровоизлияния смерть может быть обусловлена массивным очагом с прорывом крови в желудочковую систему мозга. Непосредственной причиной смерти могут быть очаги в стволе мозга, которые разрушают жизненно важные центры.
Клиника. Кровоизлияние в вещество головного мозга (паренхиматозное) начинается остро, без предвестников, чаще всего днем, в период активной деятельности больного, после эмоциональной или физической перегрузки, иногда — в состоянии покоя, во время сна. Характеризуется развитием общемозговых и очаговых симптомов. Возникают резкая головная боль, рвота, часто многоразовая, иногда с примесью крови. Важным диагностическим и прогностическим признаком является нарушение сознания (от легкого оглушения к глубокой коме). Резко выражены вегетативные нарушения: значительное потоотделение, гиперемия кожи лица и цианоз слизистых оболочек; пульс напряжен, ускорен или замедлен, АД повышено. Дыхание становится хриплым, по типу Чейна — Стокса, с затрудненным вдохом или выдохом. Наблюдается гипертермия, особенно выраженная при попадании крови в желудочки мозга. Часто изменяется размер зрачков, иногда наблюдается расширение зрачка на стороне кровоизлияния. Реакция зрачков на свет отсутствует. Могут быть плавающие, или маятникоподобные движения глазных яблок, расходящееся косоглазие. Глаза, а иногда и голова повернуты в сторону очага поражения: «больной смотрит на очаг» (парез взора). Носогубная складка на стороне, противоположной очагу поражения, сглажена, угол рта опущен, во время дыхания щека «парусит» (симптом паруса). Поднятые конечности падают, «как плети». Следует отметить также, что на стороне, противоположной очагу поражения, тонус конечностей ниже, стопа повернута кнаружи, возникает рефлекс Бабинского, хотя достаточно часто он двусторонний; глубокие и кожные рефлексы не вызываются. В этом состоянии наблюдаются непроизвольное мочеиспускание или дефекация, но возможна также задержка мочи и испражнения. Через несколько часов или на 2-е сутки после кровоизлияния в результате отека мозга и его оболочек возникают менингеальные симптомы Кернига и Брудзинского, заметнее выраженные в непарализованной ноге. Возможно развитие пролежней в областях крестца, ягодиц, пят.
Достаточно частым осложнением кровоизлияния в вещество мозга является прорыв крови в желудочки (в 85-90 % случаев), что сопровождается резким ухудшением состояния больного, гипертермией, нарушением дыхания, углублением других вегетативных нарушений, развитием горметонического синдрома, который проявляется постоянным изменением тонуса мышц конечностей, когда они из состояния гипертонуса с резким разгибанием переходят в состояние гипотонуса. Пароксизмальное повышение мышечного тонуса, особенно если оно преобладает в мышцах-разгибателях, подобно децеребрационной ригидности, которая наблюдается не только в случае прорыва крови в желудочки мозга, но и при поражении верхних отделов мозгового ствола. В случае кровоизлияния в правое полушарие мозга могут наблюдаться насильственные движения непарализованных конечностей — паракинезы, или синдром автоматизированной жестикуляции.
Кровоизлияние в полушарие большого мозга нередко осложняется вторичным стволовым синдромом. Клинически это проявляется изменением размера зрачков, стробизмом, плавающими и маятиикоподобными движениями глазных яблок, нарушением мышечного тонуса, наличием двусторонних патологических рефлексов.
Симптомы кровоизлияния в мозговой ствол зависят от уровня поражения: в случае кровоизлияния в области среднего мозга возникают глазодвигательные нарушения, плавающие движения глазных яблок, синдром Парино с вертикальным парезом взора, альтернирующие синдромы Вебера и Бенедикта.
Кровоизлияние в мост проявляется миозом, парезом взора в сторону очага поражения (глазные яблоки повернуты в сторону парализованных конечностей), если очаг кровоизлияния локализуется в нижних отделах ствола мозга, нарушаются функции дыхания, кровообращения, возникает мышечная гипотония или атония, могут развиваться тетра- или гемипарез.
Кровоизлияние в мозжечок начинается с головокружения, сильной головной боли в области затылка, безудержной рвоты. Характерны глазодвигательные нарушения, миоз, синдром Гертвига-Мажанди, который проявляется расходящимся косоглазием в вертикальной плоскости, и синдромом Парино (вертикальный парез взора, нарушение конвергенции и реакции зрачка на свет). Наблюдаются также нистагм, скандированная речь или дизартрия, мышечная гипотония, атаксия, ригидность мышц затылка. Парез конечностей отсутствует. В случае молниеносного течения кровоизлияния в мозжечок очаговые симптомы «перекрываются» общемозговыми.
У больных с паренхиматозным кровоизлиянием спустя некоторое время от начала заболевания повышается температура тела — 37-38° С. В случае прорыва крови в желудочки мозга она может достигать 40-41° С. Возникают также менингеальные симптомы, лейкоцитоз.
Состояние больных с кровоизлиянием в мозг очень тяжелое, большинство из них умирает. Смертность достигает 75-95 %. Еще более сложный прогноз кровоизлияния в желудочки головного мозга.
При благоприятном течении заболевания больные постепенно выходят из коматозного состояния, которое переходит в сопорозное. Постепенно восстанавливается сознание. Появляются корнеальные и сухожильные рефлексы. Больной начинает глотать. Общемозговые симптомы постепенно регрессируют и на первый план выходят очаговые, которые зависят от локализации поражения нервной ткани. Учитывая то, что мозговое кровоизлияние чаще всего происходит в области внутренней капсулы, через которую проходят волокна пирамидного пути и корково-ядерные волокна, клинический синдром состоит в основном из капсулярной гемиплегии в сочетании с гемианестезией, гемианопсией, а также парезом мышц лица, размещенных ниже глазной щели, и языка на стороне, противоположной очагу поражения. Если поражено левое полушарие головного мозга, определяют речевые нарушения: моторную, акустико-гностическую (сенсорную) или тотальную афазию. Кровоизлияние в правое полушарие может сопровождаться изменениями психики, иногда психомоторным возбуждением, апрактоагностическим синдромом, длительность которых ограничивается несколькими днями и полностью проходит на фоне терапии.
Постепенно начинается восстановление движений. Сначала они возникают в проксимальных отделах нижних конечностей, а затем в верхних. Гемиплегия переходит в глубокий гемипарез. Восстанавливается мышечный тонус парализованных конечностей. Спастические проявления нарастают. В верхней конечности повышается тонус сгибательных мышц, в нижней разгибательных, что приводит к возникновению характерной позы Вернике-Манна. Восстановление мышечного тонуса сопровождается повышением сухожильных рефлексов. На стороне гемипареза наблюдается клонус стопы и колена, вызываются патологические рефлексы Бабинского, Оппенгейма, Гордона, Шеффера, Россолимо. Параллельно возобновлению движений восстанавливается чувствительность: анестезия на стороне гемиплегии постепенно сменяется гемигипестезией, таламическая анестезия может сопровождаться гемиалгией с гиперпатией. Постепенно исчезают нарушения речи, восстанавливается психическая деятельность.
Диагностика геморрагического инсульта основывается не на отдельных симптомах, а на их сочетании. Когда нарушение мозгового кровообращения и коматозное состояние развиваются остро у больного с высоким АД и имеются признаки очагового поражения головного мозга, диагноз паренхиматозного кровоизлияния не составляет сложности. Тяжелее диагностировать мозговое кровоизлияние, которое развивается медленно, без потери сознания. В таком случае имеет значение анализ данных лабораторных и инструментальных исследований. В крови обнаруживают лейкоцитоз, увеличение относительного количества нейтрофильных гранулоцитов и уменьшение содержания лимфоцитов, т. е. повышение индекса Кребса до 6 и более. Уровень глюкозы в крови повышается до 8 10 ммоль/л. Глюкоза может выявляться и в моче. Спинномозговая жидкость во время поясничной пункции вытекает под повышенным давлением, в ней обнаруживают эритроциты. При сочетании паренхиматозного кровоизлияния с желудочковым или субарахноидальным спинномозговая жидкость может быть интенсивно кровянистой. На глазном дне в случае геморрагического инсульта можно обнаружить кровоизлияние в сетчатку, картину гипертензивной нейроретинопатии, симптом Салюса II — III Во время эхоэнцефалографии в случае полушарного инсульта наблюдается смещение срединного отражения на 6-7 мм в сторону, противоположную геморрагическому очагу. ЭЭГ характеризуется грубыми диффузными изменениями биопотенциалов мозга, появлением патологических 0 и Х-волн. Ангиография дает возможность верифицировать аневризму мозговых сосудов, определить наличие так называемой бессосудистой зоны. КТ позволяет выявить повышенную плотность паренхимы мозга.
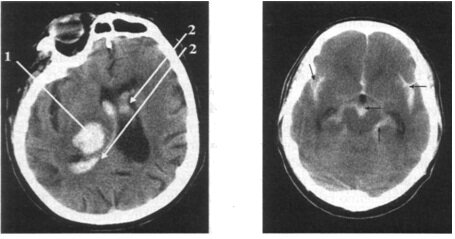
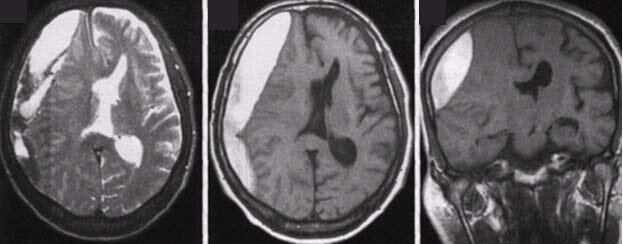
КТ головного мозга: визуализируется инсульт-гематома с прорывом крови в желудочковую систему; дислокация срединных структур влево, компрессия правого бокового желудочка:
1 — гиперденсивный очаг в правой височно- подкорковой области, обусловленный кровоизлиянием; 2 — кровь в боковых желудочках мозга
КТ головного мозга: спонтанное субарахноидальное кровоизлияние; визуализируется кровь (гиперденсивная) в цистернах мозга, щелях и подпаутинных пространствах (показано стрелками)
Субарахноидальное кровоизлияние.
Этиология. Субарахноиндальное кровоизлияние часто возникает в результате разрыва аневризмы сосудов артериального круга большого мозга: передней мозговой и передней соединитель-ной артерии (в 40-50 % случаев), внутренней сонной и задней соеликитчмьной артерии (в 15-20 %); средней мозговой артерии (в 15-20 %); основной и задней мозговой артерии (в 3-5 % случаев); другой локализации (в 4-9 %). Способствуют этому физическое или эмоциональное перенапряжение, колебание АД, ангиодистонические нарушения. Среди других причин отмечают врожденный дефект сосудистых стенок или системные сосудистые заболевания (гипертоническая болезнь, атеросклероз, болезни крови), при наличии которых поражается сосудистая система. Однако нередко они возникают без видимой внешней причины. У детей младшего возраста кровоизлияние в подпаутинное пространство может развиваться на фоне септических состояний, которые обусловливают структурные изменения сосудистой стенки.
Клиника. В клиническом течении субарахноидального кровоизлияния различают три периода: догеморрагический (продромальный) — первые 2-5 сут до разрыва стенки аневризмы; геморрагический 3 нед; резидуальный, или послегеморрагический — после 21-х суток. Заболевание начинается остро, инсультоподобно, чаще без предвестников. Возникает резкая головная боль, создается впечатление кинжального удара в затылочную область. Одновременно с головной болью возникают головокружение, рвота. Может быть потеря сознания на непродолжительное время (от нескольких минут, реже — часов). Характерно психомоторное возбуждение.
В течение некоторого времени больной остается дезориентированным, эйфоричным, иногда, напротив, вялым и апатичным. Нередко возникают приступы судорог, обусловленные раздражением корковых двигательных участков головного мозга. Через несколько часов или на 2-е сутки развивается менингеальный симптомокомплекс (ригидность мышц затылка, симптомы Кернига, Брудзинского, скуловой феномен Бехтерева, гиперестезия кожи, зрительная, слуховая гиперестезия). При базальной локализации кровоизлияния отмечаются признаки поражения тех или других черепных нервов (птоз, косоглазие, диплопия, парез мимических мышц). Грубых очаговых неврологических симптомов обычно не наблюдается. Когда кровоизлияние распространяется на верхнебоковую поверхность мозга, могут быть приступы джексоновской эпилепсии, монопарез, афатические нарушения, рефлексы Бабинского, Оппенгейма, Гордона, Шеффера, которые быстро проходят. В случае тяжелого течения заболевания наблюдается угнетение сухожильных и периостальных рефлексов.
Характерными являются вегетативные нарушения, которые обусловлены дисфункцией диэнцефальноствольных образований головного мозга: нарушением ритма сердца, повышением АД, гипергликемией.
Почти всегда в случае субарахноидального кровоизлияния на 2-е 3-й сутки заболевания повышается температура тела в пределах 37,5-38 °С. Гипертермия сопровождается умеренным лейкоцитозом и сдвигом формулы белой крови влево.
У многих больных развитие симптомов очагового поражения головного мозга может быть обусловлено локальной ишемией, вызванной спазмом артерий, который определяется методом транскраниальной допплерографии.
Спазм сосудов чаще развивается на 3-5-й день заболевания и сохраняется в течение 2-4 нед. Спазм артерий в случае субарахноидального кровоизлияния связывают с непосредственным влиянием крови на симпатические сплетения артерий, токсическим действием на артерии продуктов распада гемоглобина. Из гуморальных факторов спазмогенными свойствами обладают катехоламины, продукты распада тромбоцитов. Спазмогенное действие оказывают лейкотриены, эйкозаноиды (простагландины, преимущественно фракция Е, тромбоксан).
Различают три последовательных стадии церебрального ангиоспазма. Первая стадия возникает на 3-5-й день после развития субарахноидального кровоизлияния. Она проявляется незначительным и непостоянным сокращением гладких волокон (миофибрилл) сосудистых стенок артерии и длится около 2-3 сут. Вторая стадия развивается на 7-12-й день и характеризуется стойкой ретракцией миофибрилл, которая повышает мозговое периферическое сопротивление сосудов. Такие нарушения в значительной мере связаны с избыточным накоплением ионов кальция в миофибриллах, поражением других элементов сосудистой стенки: сморщиванием внутренней эластической мембраны, повреждением эндотелия, отеком внутренней оболочки сосудов. Это обусловливает формирование мелких тромбов в спазмируемых артериях и развитие отсроченных инфарктов мозга. В случае третьей, поздней, стадии, которая возникает на 14-21-е сутки, наблюдается фиброзное утолщение стенки артерии со стенозом ее просвета.
Для оценки клинического течения субарахноидального кровоизлияния пользуются шкалой Ганта и Хесса. Она предусматривает выделение пяти степеней тяжести состояния больных: I — характеризуется бессимптомным течением или незначительной головной болью, нерезко выраженными менингеальными знаками; II — проявляется умеренной или резкой головной болью, выраженными оболочечными симптомами, нарушением функции глазодвигательных нервов; III — проявляется угнетением сознания (оглушение), умеренно выраженным неврологическим дефицитом; IV — характеризуется потерей сознания (сопор), выраженным неврологическим дефицитом (гемипарез или гемиплегия), симптомами вегетативной дисрегуляции; при V степени наблюдаются потеря сознания (коматозное состояние), отсутствие реакций на внешние раздражения, выраженный двигательный дефицит.
Тяжесть состояния больного с субарахноидальным кровоизлиянием оценивается на степень выше, если у пациента определяется артериальная гипертензия, выражены проявления атеросклероза, декомпенсация хронических заболеваний легких, сахарный диабет, а также церебральный ангиоспазм, верифицированный с помощью ангиографии. Для течения субарахноидального кровоизлияния характерны рецидивы. Чаще они отмечаются на 2-4-й недели после первого кровоизлияния. В большинстве случаев повторное кровоизлияние обусловлено разрывом аневризмы. Течение его более тяжелое и нередко заканчивается неблагоприятно.
В случае субарахноидально-паренхиматозного кровоизлияния кроме оболочек процесс распространяется и на вещество мозга. Он, как правило, сопровождается стойкой очаговой неврологической симптоматикой.
Диагностика. Диагноз субарахноидального кровоизлияния устанавливают с учетом инсультоподобного начала заболевания, развития в дальнейшем общемозговых и менингеальных симптомов. Типичным является также отсутствие грубого неврологического дефицита. Решающее значение в диагностике имеет поясничная пункция. Спинномозговая жидкость в первые дни имеет кровянистий вид, вытекает под повышенным давлением. В последующем (на 3-й 5-е сутки) она становится желтоватой, ксантохромной. Обнаруживается лимфоцитарный плеоцитоз. На глазном дне нередко можно выявить кровоизлияние в сетчатку, застойные диски зрительных нервов.
КТ дает возможность надежно диагностировать субарахноидальное кровоизлияние. Стандартная ангиография, транскраниальная допплерография позволяют выявить локализацию разрыва аневризмы только в области сегмента большого артериального круга мозга. Обычная КТ-ангиография, выполненная в течение первых суток после развития субарахноидального кровоизлияния, дает возможность определить лишь локализацию разрыва аневризмы средней мозговой и соединительной артерий. Высокоинформативными методами диагностики являются МР-ангиография и дигитальная субтракционная ангиография. Они позволяют визуализировать небольшие по размеру аневризмы, а также развитие ангиоспазма.
Субарахноидальное кровоизлияние по развитию и клиническому течению необходимо дифференцировать с менингитом. Исследование спинномозговой жидкости решает вопрос относительно этиологии заболевания.
Классификация внутримозговых гематом
Внутримозговые гематомы, помимо этиологии, подразделяют по локализации и объёму. В подавляющем большинстве случаев (до 90%) гематомы локализуются в супратенториальных отделах мозга. Различают лобарные, латеральные, медиальные и смешанные внутримозговые гематомы (рис. 30-1) .
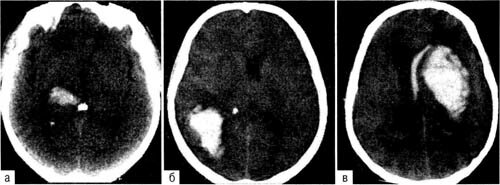
Рис. 30-1. Внутримозговые гематомы разных локализации и объёма ( КТ): а — небольшая смешанная внутримозговая гематома правого зрительного бугра, внутренней капсулы и подкорковых ядер; незначительная компрессия и смещение задних отделов III желудочка влево; б — внутримозговая гематома правой теменной доли, средних размеров; умеренное смещение срединных структур влево; в — большая смешанная внутримозговая гематома передних отделов левого полушария с прорывом в правый боковой желудочек; выражены компрессия и дислокация мозга вправо.
• Лобарными называют кровоизлияния, при которых кровь не выходит за пределы коры и белого вещества соответствующей доли, или долей, головного мозга.
• Кровоизлияния в подкорковые ядра (кнаружи от внутренней капсулы) принято обозначать как латеральный инсульт, а кровоизлияния в таламус — как медиальный инсульт (кнутри от внутренней капсулы) .
• На практике чаще всего встречают смешанные внутримозговые гематомы, когда кровь распространяется в пределах нескольких анатомических структур.
Гематомы задней черепной ямки составляют около 10% всех внутримозговых гематом. Чаще всего они расположены в мозжечке, реже — в стволе головного мозга, где их «излюбленной» локализацией бывает мост (рис. 30-2) .
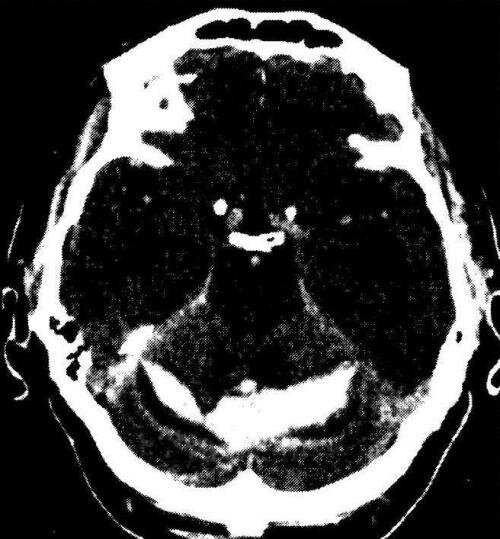
Рис. 30-2. Внутримозговая гематома червя и обоих полушарий мозжечка (КТ).
Кровоизлияния в медиальные отделы больших полушарий мозга, а также гематомы задней черепной ямки приблизительно в 30% случаев сопровождаются прорывом крови В желудочковую систему.
Объём внутримозговых гематом при геморрагическом инсульте может варьировать в очень широких пределах — от нескольких миллилитров до 100 мл и более (см. рис. 30-1, 30-2). Существуют различные способы определения объёма гематомы.
Наиболее простой из них — способ расчёта объёма по данным КТ с использованием следующей формулы: максимальная высота х максимальная длина х максимальная ширина. 2. Распределение гематом по объёму весьма условно. Принято деление на небольшие (до 20 мл), средние (20-50 мл) и большие (>50 мл) гематомы. Небольшие, средние и большие гематомы встречают приблизительно с одинаковой частотой.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина внутримозгового кровоизлияния довольно типична. Заболевание имеет острое внезапное начало, часто на фоне высокого АД. Характерны сильная головная боль, головокружение, тошнота и рвота, быстрое развитие очаговых симптомов, за этим следует прогрессирующее снижение уровня бодрствования — от умеренного оглушения вплоть до коматозного состояния.
Угнетению сознания может предшествовать короткий период психомоторного возбуждения. Субкортикальные кровоизлияния могут начаться с эпилептиформного припадка.
Очаговые неврологические симптомы зависят от локализации гематомы.
Типичными очаговыми симптомами с учётом наиболее частой локализации внутримозговых гематом бывают гемипарезы, нарушения речи и чувствительности, лобные симптомы в виде нарушений памяти, критики, поведения.
Тяжесть состояния больного непосредственно после кровоизлияния и в последующие дни зависит прежде всего от выраженности обще мозговых и дислокационных симптомов, в свою очередь обусловленных объёмом внутримозговой гематомы и её локализацией. При обширных кровоизлияниях и кровоизлияниях глубинной локализации в клинической картине довольно быстро появляется вторичная стволовая симптоматика, обусловленная дислокацией мозга. Для кровоизлияний в ствол мозга и обширных гематом мозжечка характерно быстрое нарушение сознания и витальных функций. Наиболее тяжело протекают кровоизлияния с прорывом в желудочковую систему (рис. 30-3). Для них характерны появление горметонических судорог, гипертермии, менингеальных симптомов, быстрое угнетение сознания, развитие стволовых симптомов.
Выраженность очаговых симптомов при паренхиматозных кровоизлияниях зависит главным образом от локализации гематомы. Небольшие гематомы в области внутренней капсулы могут приводить к значительно более грубому очаговому синдрому, чем гематомы большего объёма, расположенные в функционально менее значимых отделах мозга.
ТЕЧЕНИЕ
Наиболее тяжёлым периодом кровоизлияния, особенно при обширных гематомах, бывают первые 2-3 нед болезни. Тяжесть состояния больного на этом этапе обусловлена как самой гематомой, так и нарастающим в первые дни заболевания отёком мозга, что проявляется в развитии и прогрессировании общемозговых и дислокационных симптомов. Отёк и дислокация мозга становятся основной причиной смерти больных в остром периоде заболевания. Для этого периода типичны также присоединение или декомпенсация имевшихся ранее соматических осложнений (пневмония, нарушение функций печени и почек, сахарный диабет и др.).
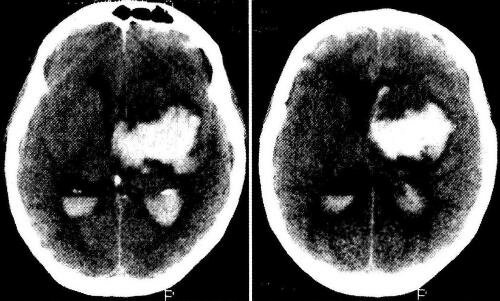
Рис. 30-3. Большая смешанная гематома глубинных отделов левого полушария с прорывом в III желудочек, частичным заполнением кровью боковых желудочков, выраженная дислокация мозга вправо (КТ).
В связи с обездвиженностью больного большую опасность на этом этапе заболевания представляет тромбоэмболия лёгочной артерии. К концу 2-З-й недели заболевания у выживших больных начинается регресс общемозговых симптомов, на первый план выходят последствия очагового поражения мозга, в дальнейшем определяющие степень инвалидизации больного.
ДИАГНОСТИКА
Основной метод диагностики при остром нарушении мозгового кровообращения — КТ или МРТ. Эти методы позволяют дифференцировать тип инсульта, определить локализацию и объём внутримозговой гематомы, степень сопутствующего отёка и дислокации мозга, наличие и распространённость вентрикулярного кровоизлияния. Исследование нужно выполнить как можно раньше, так как его результаты в значительной степени определяют тактику ведения и лечения больного. Необходимы также повторные КТ-исследования, позволяющие про следить эволюцию гематомы и состояние мозговой ткани в динамике. Последнее особенно важно для своевременной коррекции медикаментозной терапии. Оценка данных КТ, как правило, не представляет трудностей независимо от срока, прошедшего после начала заболевания. Трактовка данных МРТ представляется более сложной, что обусловлено изменением МР-сигнала в зависимости от эволюции гематомы. Наиболее частый ошибочный диагноз — «внутримозговая опухоль с кровоизлиянием» .
Дифференциальная диагностика
Геморрагический инсульт следует дифференцировать прежде всего от ишемического, составляющего до 80-85% всех инсультов. Поставить точный диагноз необходимо, чтобы как можно раньше начать соответствующую терапию.
Дифференциальная диагностика по клиническим данным не всегда возможна, поэтому предпочтительно госпитализировать больных с диагнозом «инсульт» в стационары, оснащённые КТ- или МРТ -оборудованием. Для ишемического инсульта характерны более медленное нарастание обще мозговых симптомов, отсутствие менингеальных симптомов, в ряде случаев — наличие предвестников в виде преходящих нарушений мозгового кровообращения, нарушения сердечного ритма в анамнезе. Ликвор, взятый с помощью люмбальной пункции, при ишемическом инсульте имеет нормальный состав, при геморрагическом — может содержать примесь крови. Необходимо подчеркнуть, что при общем тяжёлом состоянии больного люмбальную пункцию лучше не делать или выполнять с большой осторожностью, поскольку выведение ликвора может вызвать дислокацию мозга.
Внутримозговые гематомы гипертонического генеза необходимо также дифференцировать от гематом другой этиологии, а также от кровоизлияний в очаг ишемии или опухоль. Большое значение при этом имеют анамнез заболевания, возраст больного, локализация гематомы в веществе мозга. При кровоизлиянии из аневризмы гематомы имеют типичную локализацию — медиобазальные отделы лобной доли при аневризмах передней мозговой/передней соединительной артерии (рис. 30-4) и базальные отделы лобной и височной долей, прилежащие к сильвиевой щели, при аневризмах внутренней сонной или средней мозговой артерии. При МРТ можно также видеть саму аневризму или патологические сосуды артерио-венозной мальформации (рис. 30-5). При подозрении на разрыв аневризмы или артерио-венозной мальформации, на что в первую очередь может указывать молодой возраст больного, необходимо проведение ангиографического обследования.
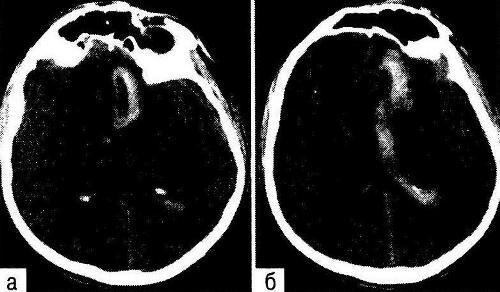
Рис. 30-4. Типичная локализация внутримозговой гематомы при разрыве аневризмы передней мозговой/ передней соединительной артерии (КТ). Видна гематома медиобазальных отделов левой лобной доли (а) с прорывом в желудочковую систему (б).
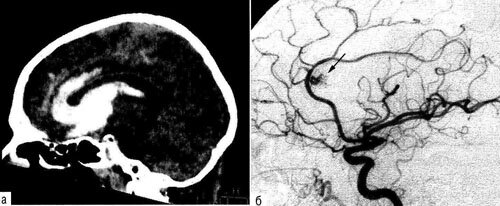
Рис. 30-5. Внутримозговая гематома необычной формы при разрыве артерио-венозной мальформации колена мозолистого тела: а — при КТ видна гематома в проекции передних отделов мозолистого тела и глубинных отделов лобной доли, охватывающая передний рог бокового желудочка; б — при ангиографии (боковая проекция) заполняется небольшая артерио-венозная мальформация в проекции колена мозолистого тела (указана стрелкой).
ЛЕЧЕНИЕ
Лечение больных с внутримозговой гематомой может быть консервативным и хирургическим.
Вопрос о тактике лечения необходимо решать на основании результатов комплексной клинико-инструментальной оценки больного и обязательной консультации нейрохирурга.
Медикаментозная терапия
Принципы консервативного лечения больных с внутримозговыми гематомами соответствуют общим принципам лечения больных с любым видом инсульта.
Мероприятия по лечению больного с подозрением на внутримозговую гематому нужно начинать на догоспитальном этапе, где следует в первую очередь оценить адекватность внешнего дыхания и сердечно-сосудистой деятельности. При признаках дыхательной недостаточности необходима интубация с подключением ИВЛ. В коррекции состояния сердечно-сосудистой системы наибольшее значение имеет нормализация АД: как правило, у больных с геморрагическим инсультом оно резко повышено.
В стационаре следует продолжить мероприятия по обеспечению адекватного внешнего дыхания и оксигенации крови, нормализации функций сердечнососудистой системы, поддержанию водно-электролитного баланса. Важнейшее мероприятие — про ведение терапии, направленной на уменьшение отёка мозга.
Рекомендуют применение гемостатических препаратов и препаратов, уменьшающих проницаемость сосудистой стенки. Необходима профилактика тромбоэмболии. Большое значение имеет тщательный уход за больным.
При коррекции АД следует избегать его резкого и значительного снижения, так как это может привести к снижению перфузионного давления, особенно в условиях внутричерепной гипертензии. Рекомендуют поддерживать среднее АД на уровне 130 мм рт.ст. Для снижения внутричерепного давления используют осмодиуретики в сочетании с салуретиками при условии контроля электролитов крови не реже 2 раз в сут, барбитураты, внутривенное ведение коллоидных растворов.
Использование глюкокортикоидов неэффективно. Медикаментозную терапию необходимо проводить в условиях мониторинга основных показателей, характеризующих состояние цереброваскулярной системы и жизненно важных функций. Объём мониторинга зависит от степени тяжести больного.
При лечении больного с внутримозговой гематомой необходимо учитывать, что гипертоническая болезнь приводит к пора жен ию не только сосудистой системы мозга, но и других органов и систем. Больные с гипертонической болезнью часто имеют различные сопутствующие заболевания (сахарный диабет, атеросклероз, ожирение). поэтому для больных с внутримозговой гематомой характерно быстрое присоединение различных соматических осложнений.
Хирургическое лечение
Решение вопроса о показаниях к хирургическому вмешательству п о поводу внутримозговой гематомы зависит от многих факторов, наиболее важные из них — объём, локализация излившейся крови и состояние больного. Несмотря на многочисленные исследования, касающиеся целесообразности хирургического лечения внутримозговых гематом, единого мнения по этому вопросу нет. Рандомизированные исследования не смогли доказать преимущества того или иного метода. Нерандомизированные исследования свидетельствуют об эффективности операции при определённых условиях и в определённых группах больных.
При обосновании операции основная цель — спасение жизни больного, поэтому большинство вмешательств выполняют в ближайшие сроки после кровоизлияния.
В некоторых случаях удалять гематомы можно для того, чтобы эффективнее устранить очаговые неврологические нарушения. Подобные операции могут быть отсроченными.
Сравнительный анализ результатов консервативного и хирургического лечения показал, что при супратенториальных гематомах объёмом до 30 мл хирургическое лечение нецелесообразно независимо от локализации гематомы, так как гематомы небольшого объёма редко бывают причиной витальных нарушений. При гематомах объёмом более 60 мл исход В целом хуже при консервативном лечении. у больных с гематомами среднего объёма (30-60 мл) наиболее сложно определить показания к операции и выбрать способ хирургического вмешательства.
В этих случаях прогностически значимыми бывают степень нарушения сознания, выраженность дислокационных симптомов, локализация гематомы, выраженность перифокального отёка мозга, наличие сопутствующего вентрикулярного кровоизлияния. Противопоказанием к операции считают коматозное состояние, особенно с выраженным нарушением стволовых функций, так как при попытках оперировать таких больных летальность достигает 100%. Неблагоприятна локализация гематом в глубинных структурах.
При гематомах мозжечка показания к операции шире, так как гематомы этой локализации могут приводить к быстрому нарушению витальных функций. Таким образом, хирургические вмешательства, направленные на удаление внутримозговой гематомы, показаны преимущественно больным с лобарными или латеральными гематомами объёмом более 50 мл, а также больным с гематомами мозжечка.
Выбор метода операции зависит прежде всего от локализации и размеров гематомы. Лобарные и латеральные гематомы лучше удалять прямым способом. в последние годы довольно широко применяют также пункционно-аспирационный метод с локальным фибринолизом. При медиальных и смешанных инсультах более щадящим считают стереотаксическое удаление гематом. Вместе с тем при стереотаксическом удалении рецидивы кровотечения возникают чаще, так как в ходе операции невозможно проведение тщательного гемостаза.
Помимо удаления гематом при геморрагическом инсульте может возникнуть необходимость в дренировании желудочков. Наложение наружных вентрикулярных дренажей показано при массивном вентрикулярном кровоизлиянии, окклюзионной водянке у больных с гематомами мозжечка, а также для контроля внутричерепного давления.
ПРОГНОЗ
Прогноз при геморрагическом инсульте в целом неблагоприятен. Общая летальность достигает 60-70%, после удаления внутримозговых гематом — около 50%.
Основными причинами смерти как оперированных, так и неоперированных больных бывают нарастающий отёк и дислокация мозга (30-40%). Вторая по частоте причина — рецидив кровоизлияния (10-20%). Примерно 2/3 больных, перенёсших инсульт, остаются инвалидами. Основными факторами, определяющими исход заболевания, считают объём гематомы, сопутствующий прорыв крови В желудочки, локализацию гематомы в стволе мозга, предшествующий приём антикоагулянтов, предшествующее заболевание сердца, пожилой возраст.
ПРОФИЛАКТИКА
Неблагоприятные исходы геморрагического инсульта ещё раз подчёркивают важнейшее значение профилактики заболевания. Основные мероприятия в этом направлении заключаются в том, чтобы как можно раньше выявить и провести систематическое адекватное медикаментозное лечение больных, страдающих гипертонической болезнью, что позволяет уменьшить риск инсульта на 40-50%, а также устранить факторы риска гипертонической болезни и инсульта: курение, приём больших доз алкоголя, сахарный диабет, гиперхолестеринемию.