Приобретённые пороки сердца. Хирургическое лечение.
Рак ободочной кишки: клинические формы, диагностика, лечение.
Клин формы: 1. токсико-анемическ проявл слабостью, повыш утомл, субфебр темпер, бледн кожи вследст анемии. Прогрессир анемия – основн проявл развив патолог поцес. 2. энтероколитич хар-ся выражен кишечн растр – вздутие, урчание, чувство распир, запоры, поносы. Возник тупые ноющ боли в животе. В кале примес крови и слизи. 3. диспептич проявл потер аппетита, тошнот, рвота, отрыжка, чувство тяжести и вздутие в эпигастр обл, боли в верхн полов живота. 4. обтурац – ведущий сим-м это кишечн непроход. Возник приступообр боли, урчание в живот, вздутие, чув-во распир, неохожд кала и газов. Сначала сим-мы проход самост (частичн непроходим), затем по мере нараст обтурац возник остр киш непроход – экстрен хир помощь. 5. псевбоаоспалит хар-ся болями в живот и повыш темпер тела. Киш растр выраж слабо. В ан крови лейкоцитоз и повыш СОЭ. 6. опухолев форма – опух в животе обнаружив сам больн или врач при обслед. При этом друг проявл нет. Диагн: анамнез, жалобы, перкуссия (налич свободн жидк, увелич печени), пальцев исслед прям кишки, ирригограф с двойн контрастир, колоноскопия, УЗИ, лапароскоп, КТ. Леч: осн хирург. При раке прав полов – правосторон гемиколэктом с налож илеотрансверзоанастамоз по типу бок в бок. При раке средн отд – резекц поперечн-ободочн кишки с коло-колоанастамоз по типу коней в конец. При раке лев полов – левосторон гемиколэктом с налож трансверхосигмоанастам. При налич неудаоим опух или отдал анастам производ паллиативн операц (паллиативн резекц, наложен обходн илеотрасверзанастамоз, трансверзосигмоанастамоз и др, наложен колостомы.
Приобретенные пороки клапанов сердца — это заболевания, в основе которых лежат морфологические и/или функциональные нарушения клапанного аппарата (створок клапанов, фиброзного кольца, хорд, папиллярных мышц), развившиеся в результате острых или хронических заболеваний и травм, нарушающие функцию клапанов и вызывающие изменения внутрисердечной гемодинамики.
Более половины всех приобретенных пороков сердца приходится на поражения митрального клапана и около 10–20% — аортального клапана
Ревматических пороков сердца около 80% от общего количества. От 35 до 60% больных переносят ревматизм без явных ревматических атак и порок сердца находят уже потом, когда появляются жалобы со стороны сердца.
Оставшиеся 20% приобретенных пороков сердца приходятся на атеросклероз, травмы, инфекционные заболевания внутренней оболочки сердца, сифилис, миксоматозную дегенерацию створок. Различают эти пороки по виду пораженного клапана и по степени недостаточности функции сердца.
Хроническая сердечная недостаточность (ХСН) исход любого заболевания сердца, в том числе и пороков клапанов. В основе синдрома – нарушение насосной функции одного или обоих желудочков сердца. При клапанных пороках это связано: с перегрузкой сердечной мышцы давлением (стеноз клапанов, гипертензия в малом круге);с объемом (недостаточность клапанов); комбинированная перегрузка (сложные пороки, кардиосклероз с недостаточностью миокарда).
Классификация ХСН: Н.Х. Стражеского(Стадия I. Начальная скрытая недостаточность кровообращения. Проявляется только при физической нагрузке. В покое эти симптомы исчезают. Гемодинамика не нарушена.
Стадия II. В этой стадии выделяют два периода:
А — признаки недостаточности кровообращения в покое выражены умеренно, устойчивость к физической нагрузке снижена, умеренные нарушения гемодинамики в большом и малом кругах кровообращения. Б – выраженные признаки сердечной недостаточности в покое, тяжелые гемодинамические нарушения в обоих кругах кровообращения.
Стадия III. Конечная дистрофическая, с выраженными нарушениями гемодинамики, обмена веществ, необратимыми структурными изменениями в органах и тканях.
Диагностика: ЭКГ, ФКГ, эхокардиография, рентгенография, катетеризация желудочков и ангиокардиография.
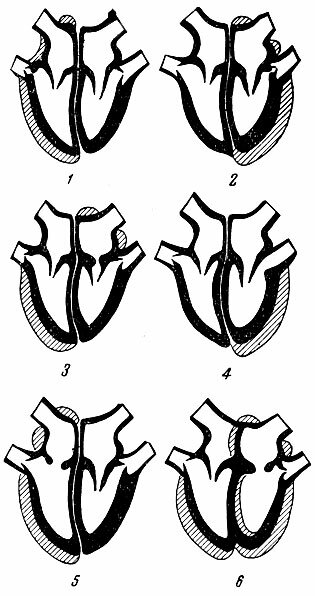
Пороки митрального клапана – 90% всех приобретенных пороков, из них 50% – недостаточность МК.
Недостаточность МК – неполное смыкание, ограничение подвижности створок клапанов. Нарушения гемодинамики: регургитация крови в предсердие при систоле левого желудочка – растяжение миокарда (тоногенная дилатация) предсердия с более мощной его систолой: из-за перегрузки – миогенная дилатация с увеличением объема полости предсердия (большой объем крови, низкое сопротивление); левый желудочек – усиленная работа для поддержания эффективного ударного объема и объема регургитации; — гипертрофия миокарда, увеличение объема полости – дилатация желудочка, сердечная недостаточность; дилатацичя предсердия – неполное смыкание устьев легочных вен – ведет к застою в них – легочная гипертензия – повышение давления в легочной артерии – гипертрофия правого желудочка – нарушение кровобращения в большом круге.
В диагностике. 1) систолический шум над верхушкой сердца; 2) ослабление 1 тона, наличие III тона на ФКГ; увеличение левых предсердия и желудочка (ЭКГ, ЭХОКГ, рентгенограмы в косых позициях, при контрастировании пищевода.
Стеноз митрального клапана – 1/3 всех пороков МК: сращение створок, рубцовое стяжение краев клапанов и клапанного кольца, изменения подклапанных структур, отложение кальциевых масс.
— повышение давления и замедление кровотока в левом предсердии ведет к образованию тромбов в ушке и полости предсердия.
— диаметр митрального отверстия в норме 2-3 см, пл. – 4-6 кв. см. клинические проявления при диаметре 1,5 см, пл. – 1,6-2 кв.см.
нарушения гемодинамики: сопротивление кровотоку суженным клапаном – первый барьер на пути кровотока из левого предсердия в желудочек – включаются компенсаторные механизмы: возрастает легочно-артериальное сопротивление в малом круге кровообращения за счет рефлекторного сужения артериальных прекапилляров; второй ил легочный барьер на пути циркуляции крови, что предохраняет капилярную сеть легких от переполнения кровью, хотя не снижается давление в легочных венах и предсердии. Длительный спазм ведет к органическому стенозу. Возникает необратимое препятствие току крови. Гипертрофия правого желудочка, затем предсердия. Исход – правожелудочковая сердечная недостаточность.
Стеноз АК (АС).
Гемодинамические нарушения при уменьшенной площади до 0,8-1 кв. см и систолическом градиенте давления между желудочком и аортой 50 мм рт. Ст. критическая площадь АК с клиникой резкой АС – 0,5-0,7 кв. см, градиенте – 100-150 мм рт. Ст. и более.
Гипертрофия левого желудочка с гиперфункцией: полное поддержание функции без дилатации желудочка – дилатация (увеличение полости) левого желудочка с тоногенной дилатацией (за счет механизма Фрака-Старлинга), обеспечивающей достаточную функцию; миогенная дилатация со слабостью сердечной мышцы – сердечная недостаточность;
Кровоснабжение миокарда: не страдает вначале гипертрофии, затем относительная коронарная недостаточность из-за несоответствия между повышенными потребностями гипертрофированного миокарда и его обычным кровоснабжением – абсолютная недостаточность из-за повышенного сосудистого сопротивления коронарных сосудов, вследствие повышенного внутрижелудочкового и миокардиального давления – снижение кровонаполнения коронарных сосудов из-за снижения давления у основания аорты при резком стенозе АК, когда вследствие высокого желудочкового систолического давления кровь выбрасывается в аорту тонкой, сильной струей.
Диагноз на основе 3 групп признаков: 1) клапанного (систолический шум, ослабление аортального компонента 2 тона, систолическое дрожание); 2) левожелудочковые. Выявляемые при физикальном, ЭКГ, рентгенографии, ЭХОКГ, зондировании полостей сердца; 3) симптомы, зависящие от величины сердечного выброса (утомляемость, головные боли, головокружение, низкое артериальное давление, медленный пульс, приступы стенокардии).
Течение заболевания – длительный период компенсации. При появлении декомпенсации (левожелудочковая недостаточность) умирают в течение 2 лет от СН и внезапно от коронарной недостаточности и нарушений ритма сердца.
Недостаточность АК (НАК)
Значительные нарушения центральной и периферической гемодинамики из-за регургитации крови из аорты в левый желудочек во время диастолы.
Количество НАК определяется объемом крови, которая возвращается в желудочек, может достигать 60-75% ударного объема.
Нарушения гемодинамики: расширение полости сердца тоногенной дилатации с увеличением силы сердечных сокращений.
Ударный объем в 2-3 раз0а выше нормы – повышается систолическое давление в левом желудочке. Аорте, периферических артериях. Снижается диастолическое давление (из-за регургитации, компенсаторного снижения периферического сопротивления и сокращения диастолы) в аорте и артериях, увеличивается пульсовое давление, оно может составлять 80-100 мм рт.ст. учащается число сердечных сокращений для поддержания миогенного объема – ухудшение питания сердечной мышцы – миогеная дилатация с левожелудочковой недостаточностью (ЛЖН).
Диагноз: 3 группы признаков: 1) клапанные (диастолический шум, ослабление 2 тона, изменения на ФКГ, ЭХОКГ); 2) левожелудочковые (гипертрофия и дилатация левого желудочка, выраженность струи регургитации при аортографии; 3) периферические симптомы (низкое диастолическое давление, высокое пульсовое давление, боли в области сердца, головокружения, тахикардия). Клапанные симптомы позволяют диагностировать НАК, 2 и 3 групп – оценивать выраженность порока и расстройств внутрисердечной гемодинамики.
Течение заболевания: компенсация длительная. Симптомы ЛЖН могут развиться остро и быстро прогрессируют. 45% умирает в течении 2 лет после появления симптомов, максимум жизни – 6-7 лет. Пороки трехстворчатого клапана (ТСК) – 12-27% больных с ревматическими пороками нуждаются в хирургическом лечении пороков ТСК. Увеличивается с ростом наркомании.
Стеноз ТСК (СТСК):
• среднее давление в левом предсердии может достигать 10-20 мм рт. ст. при площади отверстия – 1,5 кв.см и градиенте давления между предсердием и желудочком – 5-15 мм рт.ст.;
• застой в малом круге развивается при давлении в правом предсердии более 10 мм рт.ст.;
• нарушения сердечной гемодинамики: гипертрофия и расширение полости правого предсерлдия – компенсация, затем быстро – декомпенсация с застоем в большом круге кровообращения.
Недостаточность ТСК (НТСК):
• расширение обеих полостей правого сердца из-за регургитации;
• умеренная НТСК может играть «разгрузочную роль» при застое в малом круге (сочетание с митральными пороками), не вызывая застой в большом;
• выраженная недостаточность с большим объемом регургитации и снижением сердечного выброса – растет венозное давление, быстрая декомпенсация – правожелудочковая недостаточность, застой в большом круге
Лечение:хлапаны исскуств. И антикоагулянты
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
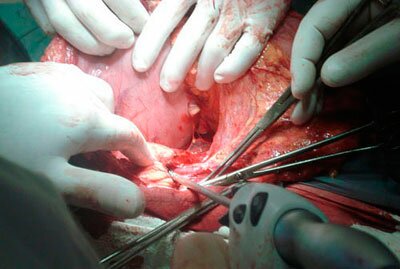
Хирургическое лечение приобретенных пороков сердца
При определении показаний и противопоказаний к хирургическому лечению приобретенных пороков сердца учитывают выраженность симптомов пороку и нарушения гемодинамики, активность ревматического процесса, возраст ребенка, сопутствующие болезни, характер, риск и исход вмешательства.
Показания к устранению стеноза отверстия и недостаточности клапанов различны. Однако такие критерии, как возраст ребенка, степень активности ревматизма, в решении задач лечения одинаково важны. Основными признаками являются нарушения гемодинамики и их последствия.
Показания к устранению митрального стеноза базируются на сумме критериев, отражающих степень выраженности порока и сопутствующих факторов. Причем в выборе хирургической тактики жалобы детей, характерные для порока, в отличие от жалоб взрослых больных, имеют второстепенное значение. Дети неточно оценивают свое самочувствие и обычно недооценивают тяжесть состояния. Интерпретация жалоб и поведения детей родителями весьма субъективна. Кроме того, у детей часто наблюдается несоответствие маловыраженных клинических симптомов тяжелым нарушениям гемодинамики.
Наличие у ребенка одышки, сердцебиения, плохой переносимости физической нагрузки и возникший отек легких являются вескими показаниями к устранению стеноза. Однако окончательное решение о необходимости операции принимают после выявления других объективных признаков порока, которые получают при фоно- и электрокардиографии, рентгенологическом исследовании сердца и малого круга кровообращения, а в ряде случаев — при зондировании сердца и ангиокардиографии.
Признаками выраженного митрального стеноза и критериями показаний к его устранению являются удлинение интервала Q — I тон до 0,10-0,14 с, наличие и приближение ко II тону щелчка открытия левого предсердно-желудочкового клапана. Временной интервал II — QS находится в обратной зависимости от величины давления в левом предсердии, и при площади левого предсердно-желудочкового отверстия менее 1 см2 он составляет обычно 0,05-0,06 с. На ЭКГ, как правило, отмечаются отклонение электрической оси вправо, гипертрофия мышц левого предсердия и правого желудочка.
При многоосевой рентгеноскопии и рентгенографии органов грудной клетки выявляют увеличение отдельных полостей и объема сердца в целом. Показания к устранению стеноза обычно возникают при двукратном увеличении объема сердца, когда он достигает 500-900 см3/м. Преимущественно увеличиваются левое предсердие и правые отделы сердца. В хирургической стадии порока имеются также расширение легочной артерии, выраженный венозный и артериальный застой в малом круге кровообращения. Причем эти изменения настолько выражены, что иногда ошибочно трактуются как прикорневая специфическая и неспецифическая пневмонии. Безусловно, комиссуротомия показана в случаях выраженной декомпенсации кровообращения, которая в малом круге проявляется приступами тяжелой одышки с удушьем и отеком легких. а в большом круге — эпизодами правожелудочковой недостаточности, возникающими нередко даже при синусовом ритме. Объективные симптомы выраженности порока и его последствий позволяют выделить 5 стадий по аналогии с классификацией, предложенной А. Н. Бакулевым и Е. А. Дамиром для митрального стеноза у взрослых больных. Хирургическое лечение целесообразно выполнять в III и IV стадиях, в исключительных случаях — во II и V стадиях порока.
При аортальном стенозе операция показана в III и IV стадиях (по классификации Цукермана, Семеновского) по методике, разработанной в Институте сердечно-сосудистой хирургии имени академика А. Н. Бакулева.
В стадиях полной компенсации (I) и скрытой недостаточности кровообращения (II), когда жалобы отсутствуют или появляются только при значительной физической нагрузке, хирургическая коррекция порока не показана.
В III стадии (относительной коронарной недостаточности) дети жалуются на одышку, утомляемость, боль в области сердца при физической нагрузке, иногда головокружение и головную боль. Тень сердца расширена за счет увеличения левого желудочка и расширения восходящей части аорты. На ЭКГ регистрируются признаки гипертрофии и гипоксии миокарда левого желудочка.
В IV стадии (выраженной левожелудочковой недостаточности) указанные жалобы беспокоят в большей степени, так как недостаточность, кровообращения обусловлена дефицитом коронарного кровообращения и сниженной сократительной функцией миокарда. Развитие правожелудочковой недостаточности свидетельствует о переходе аортального стеноза в V, неоперабельную, стадию — стадию общей декомпенсации.
В некоторых случаях общеклинических, ЭКГ, ФКГ и рентгенологических данных для определения рациональной тактики лечения оказывается недостаточно. Решающее значение имеют результаты пункции или зондирования левого желудочка с измерением градиента давления между полостью левого желудочка и аортой в условиях основного обмена. Наличие систолического градиента на аортальном клапане более 6,7 кПа (50 мм рт. ст.) независимо от выраженности субъективных проявлений порока является показанием для его устранения.
Показаниями к хирургическому лечению недостаточности левого предсердно-желудочкового клапана являются III и IV стадии порока. В I и II стадиях порок сердца не сопровождается какими-либо признаками нарушения кровообращения.
В V стадии, сопровождающейся постоянной декомпенсацией кровообращения, нарушением газообмена и функций паренхиматозных органов, кардиомегалией, отсутствием физической активности оперативное вмешательство противопоказано.
Для градации сердечной недостаточности при аортальных пороках у детей приемлема классификация Цукермана, Семеновского, по которой выделяют 5 стадий.
I — полная компенсация, жалоб пациенты не предъявляют, изменения внутрисердечной и системной гемодинамики отсутствуют.
II — скрытая недостаточность кровообращения. Одышка и боль в области сердца возникают при физической нагрузке, имеются гипертрофия левого желудочка и увеличение объема сердца, градиент систолического давления при стенозе составляет не менее 4,0 кПа (30 мм рт. ст.) или отмечается значительное снижение диастолического давления при недостаточности клапана.
III — стадия коронарной недостаточности. Наблюдаются одышка и боль в области сердца при нагрузке и в покое, головная боль и головокружение. Помимо гипертрофии и увеличения размеров сердца имеется умеренное повышение легочно-капиллярного давления.
IV — стадия левожелудочковой недостаточности. Характеризуется ангинозной болью в области сердца, одышкой при незначительной нагрузке и в покое. Отмечаются приступы одышки, отека легких, увеличение печени; перегрузка левого предсердия и желудочка, коронарная недостаточность и нередко гипертрофия правого желудочка. Повышено диастолическое давление в левом желудочке, а также давление в малом круге кровообращения.
V — стадия общей декомпенсации кровообращения в малом и большом круге. Ортопноэ, большая печень, асцит, отеки легких.
Трех-четырехкратное увеличение объема сердца, поражение миокарда, более выраженные нарушения внутрисердечной и легочной гемодинамики, чем в IV стадии.
Недостаточность аортального клапана подлежит коррекции в III и IV стадиях, когда имеются субъективные и объективные проявления болезни. Характерными жалобами и критериями показаний к операции являются сердцебиение, одышка и боль в области сердца при физической нагрузке, головная боль и головокружение.
Ряд авторов считают прямым показанием к протезированию клапана аорты появление частой ангинозной боли, обмороков и сердечной астмы.
Следует отметить, что у детей эти признаки бывают менее выражены, чем у взрослых, а внезапная острая недостаточность кровообращения с неблагоприятным исходом встречается так же, как и у взрослых больных. Мы наблюдали грозную триаду симптомов только у 3 из 22 больных, перенесших протезирование клапана аорты в III и IV стадиях порока. Считаем, что отсрочка вмешательства до появления этих симптомов может быть роковой, так как у больных с аортальными пороками даже при отсутствии субъективных симптомов нередко развивается острая левожелудочковая недостаточность и внезапно наступает смерть. Поэтому при определении показаний к протезированию клапана аорты у детей главное значение имеют признаки, выявляемые при электрокардиографическом, рентгенологическом исследованиях, зондировании сердца и аортографии: гипертрофия и увеличение размеров левого желудочка, расширение восходящей части аорты, повышение конечного диастолического давления в левом желудочке выше 2,0 кПа (15 мм рт. ст.). Эти изменения обычно характерны для порока III и IV стадий.
Недостаточность левого предсердно-желудочкового и аортального клапанов I — II стадии клинически протекает в основном бессимптомно, и хирургическое лечение не показано. Считаем нецелесообразной коррекцию пороков и в V стадии, когда помимо указанных выше признаков и последствий порока имеются асцит, неустранимая декомпенсация кровообращения вследствие полного истощения резервов миокарда и паренхиматозных органов. Коррекция порока в этой стадии возможна в виде исключения как попытка спасения обреченных больных. Большой риск, высокая летальность и низкая эффективность операций в V стадии подтверждают необходимость хирургического вмешательства в более ранние сроки.
Показания к хирургическому лечению сочетанных пороков сердца идентичны таковым при лечении изолированных пороков. Причем они определяются по степени выраженности основного порока. Поскольку показания к операции зависят от стадий порока, мы определили критерии стадийной градации изолированных и сочетанных пороков левого предсердно-желудочкового клапана по аналогии с общепринятой в стране классификацией Бакулева и Дамир, разработанной для митрального стеноза у взрослых больных. Целый ряд субъективных и объективных симптомов выраженности пороков у детей имеют свои особенности. В частности, у детей отмечается значительное нарушение кровообращения в малом круге, что сопровождается высокой легочной гипертензией. Менее выражена и реже встречается декомпенсация в большом круге кровообращения. Мерцательная аритмия — кардинальный признак стеноза левого предсердно-желудочкового отверстия IV стадии у взрослых, у детей встречается непостоянно.
Возраст детей не является противопоказанием к устранению пороков сердца, хотя в период освоения операций учитывали и его. Ранее ученые считали, что все симптомы поражения сердца у детей обусловлены активным ревмокардитом, и предполагали опасность его обострения при хирургической травме. Хотя такая вероятность может стать реальностью, неблагоприятное влияние обострения ревмокардита на фоне выраженного порока сердца общеизвестно и без операции.
Хирургическое вмешательство проводят на основании нарушения гемодинамики независимо от возраста пациента. Увеличение полостей сердца, дилатация клапанных колец позволяют имплантировать протезы клапанов сердца больших размеров, проходимость и прочность которых не предусматривают их замену в процессе роста ребенка. Ни одному из 32 оперированных нами больных с митральной недостаточностью не был имплантирован малый (№ 1) клапан, а с аортальной — только одному из 22. Как правило, были имплантированы большие клапаны (№ 2 и № 3), применяемые для коррекции пороков сердца у взрослых больных.
Многие дискуссионные вопросы лечения приобретенных пороков сердца у детей связаны с активностью ревматического процесса. Проводить хирургическое лечение пороков в фазе обострения не рекомендуется. Однако обострение ревматического процесса не является абсолютным противопоказанием к операции. Обоснованием хирургического вмешательства при активном процессе являются безуспешность лечения обострения и декомпенсация кровообращения на фоне тяжелого нарушения функции клапана. То же самое относится к подострому и острому бактериальному эндокардиту при пороках клапана аорты. Операция в таких случаях является крайней возможностью предотвращения рокового исхода.
Мы считаем, что обострение ревматического процесса на фоне компенсированного или субкомпенсированного кровообращения подлежит интенсивному противоревматическому лечению в течение 2-3 мес. Последующая операция в фазе ремиссии процесса сопряжена с меньшим риском.
При обострении ревматизма. протекающего с тяжелой и трудно устранимой декомпенсацией кровообращения на фоне выраженного клапанного порока, тоже требуются интенсивная противоревматическая терапия и попытка стабилизировать компенсацию кровообращения. Лечение целесообразно проводить в кардиохирургическом стационаре, где имеется возможность определить «долю участия» в декомпенсации воспалительного фактора и гидродинамических нарушений вследствие клапанного порока. В случае безуспешного лечения в течение 1-2 месяцев необходима коррекция порока по жизненным показаниям. В стадии декомпенсации кровообращения болезнь быстро прогрессирует и ведет к летальному исходу. Поэтому выжидательная тактика и поддерживающая компенсацию медикаментозная терапия не эффективны и опасны для жизни. Коррекция пороков необходима, если имеется даже один из следующих критериев: декомпенсация кровообращения, кардиомегалия с трехкратным увеличением объема сердца, мерцательная аритмия, повышенное давление в легочной артерии. При наличии интеркуррентных острых заболеваний, недавно перенесенных операций (тонзиллэктомия, аппендэктомия и др.) требуется временная отсрочка операции в среднем на 1-2 месяца.
Женский журнал www.BlackPantera.ru: Дмитрий Кривчени
Хирургическое лечение приобретенных пороков сердца
Аортальные пороки сердца.
У некоторых пациентов возможно выполнение реконструкции аортального клапана. В случаях узких аортальных колец для достижения оптимальной гемодинамики выполняется пластика корня аорты биологическим материалом.