Альтернативная медицина России
Атеросклеротический кардиосклероз
Атеросклеротический кардиосклероз — клинический синдром, развивающийся в результате прогрессирования ишемической болезни сердца, с инфарктом или без них, с исходом в поражение миокарда. Атеросклеротический кардиосклероз проявляется прежде всего хронической сердечной недостаточностью. Реже на поражение миокарда указывают главным образом тяжелые нарушения ритма (мерцательная аритмия, блокады). Но и в этих случаях, как правило, выявляется хотя бы небольшая сердечная недостаточность. Стенокардия нередко мало выражена или отсутствует, хотя в анамнезе обычны указания на этот синдром. ЭКГ характеризуется признаками коронарной недостаточности, иногда заметны рубцы после перенесенных инфарктов, возможны любые нарушения ритма и проводимости, иногда имеются электрокардиографические признаки умеренного увеличения левого желудочка (даже при отсутствии сопутствующей гипертонии).
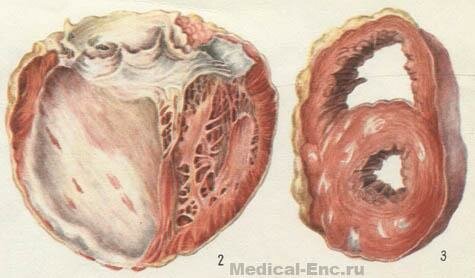
Как проявление ИБС — атеросклеротический кардиосклероз. Развивается медленно, носит диффузный характер. Возникает без очаговых некротических изменений в миокарде: происходит медленная дистрофия, атрофия и гибель отдельных мышечных волокон в связи с гипоксией и нарушениями метаболизма. По мере гибели рецепторов чувствительность миокарда к кислороду снижается — прогрессирует ИБС. Клиническая симптоматика длительное время может оставаться скудной. В результате развития соединительной ткани функциональные требования к оставшимся интактным мышечным волокнам возрастают. Наступает компенсаторная гипертрофия, а затем и дилатация сердца. Чаще увеличивается левый желудочек. Затем появляются признаки сердечной недостаточности: одышка, сердцебиение, отеки на ногах, водянка полостей. По мере прогрессирования кардиосклероза наблюдаются патологические изменения в синусовом узле — может возникнуть брадикардия. Рубцовые процессы у основания клапрагов, а также в папиллярных мышцах и сухожильных нитях в отдельных случаях могут вызвать развитие аортального или митрального стеноза или недостаточности различной степени выраженности.
Недостаточность кровообращения чаще развивается по левожелудочковому типу. АД часто повышено. При исследовании крови гиперхолистеринемия, увеличение бета-липопротеидов. Для атеросклеротического кардиосклероза очень характерны нарушения ритма и проводимости — чаще всего мерцательнакя аритмия, экстрасистолия, блокады разной степени и различных участков проводящей системы.
III. После инфаркта миокарда — постинфарктный кардиосклероз. Носит очаговый характер. Происходит в результате замещения погибшего участка мышцы сердца молодой соединительной тканью. Клиника, как и при атеросклеротическом кардиосклерозе.
Прогноз при кардиосклерозе определяется обширностью поражения миокарда, а также наличием и видом нарушения ритма и проводимости.
Пример формулировки диагноза: ИБС. Атеросклероз коронарных артерий. Стенокардия напряжения и покоя. Постинфарктный кардиосклероз. Суправентрикулярная форма пароксизмальной тахикардии. Сердечная недостаточность II степени.
Результаты практического применения методов фитотерапии позволяющие устранить причины, вызывающие Атеросклеротический кардиосклероз смотрите в материалах Второй Всероссийской конференции врачей г. Москва 1998г. в разделе Терапия в докладе 7 абзац 9 .
Рекомендуется обследование методом NLS диагностики (см. раздел Контакты. Консультация. Диагностика).
Что нужно знать об атеросклеротическом кардиосклерозе
Коварство этой патологии заключается в отсутствии ярко выраженной симптоматики. Пациент обращается за помощью уже тогда, когда заболевание находится в запущенной стадии. Что же представляет собой кардиосклероз?
Причины и симптомы заболевания
Болезнь носит диффузный либо очаговый характер, в процессе своего развития мышечная ткань сердца, заменяется соединительной, образовывая так называемые рубцы, которые приводят к нарушению кровотока. В процессе заболевания сердце воспринимает чужеродную ткань как собственные волокна, и пытается функционировать в привычном режиме. Здесь и начинаются сбои в работе миокарда, да и всего организма в целом.
Причиной заболевания может стать:
- ишемическая болезнь сердца (ИБС);
- атеросклероз коронарных сосудов;
- возрастные изменения организма;
- нарушение холестеринового обмена;
Специалисты отмечают, что наличие артериальной гипертензии у пациента значительно увеличивает прогрессию заболевания, другими словами — повышенное артериальное давление, увеличивает скорость образование и количество рубцов.
В группе риска находятся мужчины от 55 – 70 лет.
Симптомы заболевания в начальной стадии напоминают обычное истощение — физическую утомляемость, рассеянность мыслей, снижение работоспособности. В связи с чем, многие пациенты считают, что небольшой отдых и разгрузка организма даст положительный результат и уберет данную симптоматику, без приема лекарственных препаратов. Как правило, этого не происходит, а начинаются более серьезные отклонения, такие как одышка и отечность нижних конечностей.
По мере увеличения численности рубцов, сердцу все тяжелей качать кровь и насыщать ее кислородом. Орган увеличивается в объеме слева, приглушаются тоны сердца, наблюдается характерный хрип на выдохе. Артериальный кардиосклероз, проявляет себя в качестве аритмии и стенокардии. Заболевание сопровождается сердечной недостаточностью, сердечной астмой, отеком легких, увеличением печени и подкожными отеками всего организма.
Диагностика и лечение заболевания
Как правило, атеросклеротический кардиосклероз, имеет длительное течение, без явных резких проявлений. Но уже зафиксированы случаи, когда этот диагноз становился причиной летального исхода пациентов.
При обращении к специалисту необходимо полностью описать собственные ощущения и присутствующую симптоматику. Основываясь на осмотре пациента, и данных анализов, специалист и ставит этот диагноз.
Интересный факт: Некоторые специалисты считают атеросклеротический кардиосклероз мифическим заболеванием, неким собирательным названием для ряда симптомов сердечной патологии, но в официальной медицинской классификации этот термин не существует. Вернее, существует, но как проявление старения сердца и его возрастное изменение, присущее у всех без исключения, начиная с 55 лет.
Для диагностики заболевания назначают:
- УЗИ сердца;
- электрокардиограмму (ЭКГ);
- эхокардиограмму (ЭХОКГ);
Лечение этой сердечной патологии направлено на:
- Выявление и лечение основного заболевания — ИБС или атеросклероза, вследствие которого стартовал атеросклеротический кардиосклероз.
- Восстановление нормального сердечного ритма (прием препаратов снижающих аритмию или оперативное вмешательство).
- Лечение стенокардии.
- Улучшение обменных процессов в миокарде (прием лекарственных препаратов улучшающих метаболизм в сердечной мышце).
- Лечение коронарной недостаточности и недостаточности кровообращения.
Как правило, кардиолог рекомендует придерживаться основ здорового диетического питания, для снижения уровня холестерина в крови. Необходимо снижение физических нагрузок. Постоянный контроль над уровнем артериальной гипертензии, прием соответствующих препаратов и мочегонных средств. Контроль над количеством потребляемой жидкости.
Лечение заболевания, как правило, зависит от присутствующих у пациента симптомов. В большинстве случаев кардиолог назначает нитроглицерин для улучшения коронарного кровообращения. В малых дозах назначают аспирин в течение месяца. Целесообразным будет прием статинов, препаратов, замедляющих процессы атеросклероза. Хорошо зарекомендовал себя симвастатин. Назначение лекарственных препаратов кардиолог назначает индивидуально. При неэффективности медикаментозной терапии, применяют хирургическое лечение.
Пациентам с таким диагнозом показано санаторно-курортное лечение и специальная лечебная гимнастика.
Ишемическая болезнь сердца — Атеросклеротический кардиосклероз
Атеросклеротический кардиосклероз — распространенное обозначение клинического синдрома, обусловленного диффузным поражением миокарда в результате прогрессирования ИБС, с инфарктами или без них. Проявляется прежде всего хронической сердечной недостаточностью, сначала левожелудочковой, а позднее тотальной. Характерны разнообразные нарушения ритма. Возможны и другие проявления ИБС, но нередко стенокардия мало выражена или отсутствует. На ЭКГ обнаруживаются признаки коронарной недостаточности, рубцы после перенесенных инфарктов, нарушения ритма.
Проводят симптоматическое лечение сердечной недостаточности, аритмий, стенокардии.
Сочетанная патология. Внесердечные оперативные вмешательства на фоне ИБС связаны с повышенным риском. Обычная реакция на операционный стресс — выброс катехоламинов. Возможно уменьшение кислородного снабжения (вследствие гипотонии, гипоксии, анемии) или увеличение потребления кислорода (вследствие гипертонии, тахикардии). Все это усугубляет коронарную недостаточность. Многие виды общего наркоза обладают кардиодепрессивным действием, но даже местная анестезия в больших дозах (например, 500 мг лидокаина) может заметно снизить сократимость, проводимость миокарда, АД. Оценивают риск и осуществляют периоперационное ведение больного анестезиолог и кардиолог.
Риск наиболее велик у лиц с сердечной недостаточностью и у перенесших инфаркт миокарда менее, чем 6 мес назад. Риск повторного инфаркта в ближайшем послеоперационном периоде примерно обратно пропорционален сроку после последнего инфаркта. Перенесенный трансмуральный инфаркт хуже, чем субэндокардиальный. Другие факторы риска — неустойчивый ритм (эктопические ритмы, предсердные или желудочковые экстрасистолы), плохое общее состояние (дыхательная или почечная недостаточность, болезнь печени, длительный постельный режим), возраст старше 70 лет. Имеет значение и характер предстоящей операции — абдоминальные и торакальные операции связаны с большим риском, чем периферические; неотложные операции хуже, чем плановые; длительные операции хуже, чем кратковременные.
Плановые операции, как правило, должны выполняться не ранее, чем через 6 мес после инфаркта. Вмешательство по поводу операбельного рака допустимо через 4—6 нед после инфаркта, если нет других факторов риска. Всегда важно максимально стабилизировать состояние больного перед операцией. Успешная операция аортокоронарного шунтирования понижает риск последующего хирургического вмешательства. Коронароактивное лечение (нитраты, Р-адреноблокаторы) должно продолжаться до начала операции. Если применялись антикоагулянты, то они должны быть отменены за 2—3 дня до операции, а гепарин — за 12 ч. Если риск особенно велик (недавний инфаркт, сердечная недостаточность), то во время операции полезно мониторировать не только ЭКГ, АД, но и центральное венозное давление, давление наполнения левого желудочка. Развитие ишемии иногда отражается раньше на гемодинамических параметрах, а не на ЭКГ. Важна дополнительная оксигенация и доступность внутривенного введения нитроглицерина и Р-адреноблокатора во время операции.
После операции необходимое коронароактивное лечение должно быть продолжено (парентерально, далее — внутрь). Наибольшая опасность отека легких при исходной дисфункции левого желудочка возникает в ближайшие часы после окончания наркоза, а инфаркта (часто безболевого) — через 3—5 дней.
Гипотиреоз способствует гиперлипидемии и атеросклерозу, но ИБС у этих больных часто малосимптомна или бессимптомна в связи с низким уровнем основного обмена и малым потреблением кислорода. Однако после начала заместительной гормональной терапии, особенно у старых больных, возможны появление или учащение стенокардии и развитие инфаркта. Лечение лучше переносится, если его начинают с очень малых доз, которые далее увеличивают постепенно.