Геморрагическая трансформация инфаркта мозга. Инфаркт миокарда как причина инсульта
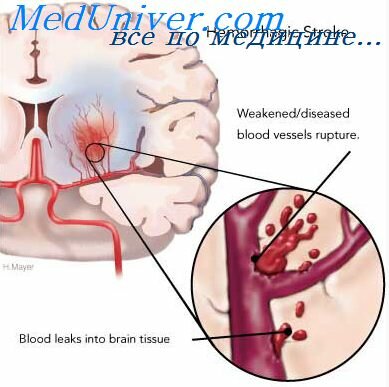
Геморрагическая трансформация инфаркта мозга. вторичное кровоизлияние. В зоне инфаркта мозга обычно имеются мелкие петехиальные кровоизлияния. В большинстве случаев они не имеют клинического значения, но могуг сливаться, образуя более крупные геморрагические очаги, которые могут быть выявлены с помощью методов нейровизуализации, что обозначается как геморрагическая трансформация инфаркта. После растворения тромба и реканализации сосуда могут развиваться и большие кровоизлияния, которые оказывают масс-эффект и приводят к нарастанию неврологической симптоматики. Кардиоэмболичсский инсульт чаще осложняется кровоизлиянием, чем атеротромботический. Как и следует ожидать, при применении антикоагулянтов и фибрииолитических средств риск кровоизлияний увеличивается. Чем больше объем инфаркта, тем выше риск его геморрагической трансформации.
Нарушения дыхания обычно наблюдаются при инфарктах продолговатого мозга и могут представлять большую клиническую проблему. При обширных полушарных инфарктах может развиваться дыхание Чейна—Стокса. Нарушения дыхания в виде сонных апноэ могут бьпь как фактором риска, так и последствием ишемического инсульта.
Дисфагия. Нарушения глотания могут приводить к аспирации и аспирацион ной пневмонии.
Инфаркт миокарда. Одной из причин ишемического инсульта является эмболия при инфаркте миокарда. С другой стороны, у 40-60% больных с инфарктом мозга выявляется ишемическая болезнь сердца, которая может протекать как с клиническими проявлениями, так и бес симптомно.
Нарушения ритма сердца могут бьп ь как причиной, так и. реже, следствием ишемического инсульта. Особенно часто они развиваются при инфаркте продолговатого мозга.
Изменения сегмента ST на ЭКГ могут вызывать подозрение на инфаркт миокарда и чаще наблюдаются при поражении коры островка.
Тромбоз глубоких вен и тромбоэмболия легочной артерии являются следствием постельного режима, но могут развиваться также и у ходячих пациентов с параличами
Инфекции мочевыводящих путей наиболее часто возникают при наличии постоянною катетера и могут стать причиной повышения температуры и других осложнений.
Пролежни часто наблюлаются у лежачих пациентов; предрасполагающим фактором является плохое питание.
Контрактуры. тугоподвижность суставов, рефлекторная дистрофия. Недостаточная двигательная активность и повышенный тонус сгибателей при параличах могут приводить к тугоподвижности суставов и контрактурам, а также другим трофическим нарушениям, например периартропатии плечевого сустава и симпатической рефлекторной дистрофии.
Прогноз зависит от типа и этиологии инсульта, возраста пациента и степени угнетения сознании в ранней фазе инсульта. Чем моложе пациент, чем более сохранно у него сознание, тем дупле проптоз. Лакунарные инсульты сопряжены с низкой летальностью. В целом, в течение б мес. после инсульта (любого типа) 2 5% пациентов умирают, 40% остаются инвалидами. Риск рецидива составляет 10% в первый год и 5% — в последующие годы. У больных, перенесших инсульт, повышен также риск сердечно-сосудистых заболеваний. Дня оценки динамики неврологической симптоматики у пациентов с инсультом чаще всего применяют такие клинические шкалы, как Модифицировавши шкала Рэнкина и Шкала инсульта Национального института здоровья (США).
Оглавление темы «Инфаркт мозга»:
ОСТРЫЕ НАРУШЕНИЯ МОЗГОВОГО КРОВООБРАЩЕНИЯ (ОНМК)
К острым нарушениям мозгового кровообращения относятся:
- Ишемический инсульт
- Кровоизлияние в мозг
- Субарахноидальное кровоизлияние
Все вышеперечисленные острые нарушения мозгового кровообращения, принято объединять термином «ИНСУЛЬТ».
По определению ВОЗ (всемирной организации здравоохранения) инсульт – быстро развивающееся очаговое или глобальное нарушение функции мозга, длящееся более 24 часов или приводящее к смерти, при исключении другой причины заболевания.
Кроме перечисленных форм ОНМК, очень часто встречается преходящее нарушение мозгового кровообращения — Транзиторная ишемическая атака (ТИА) – характеризующаяся исчезновением неврологической симптоматики в течение 24 часов от момента возникновения.
Среди всех ОНМК — Ишемический инсульт развивается у 80% Кровоизлияние в мозг – у 12%, субарахноидальное кровоизлияние – у 8% пациентов.
Распространенность инсульта в бывших странах СНГ чрезвычайно высока и находится на первых местах в мире. Смертность в течение первых 30 дней заболевания составляет 22-24%, к концу года от начала заболевания достигает 48-50%. Наиболее тяжело протекает кровоизлияние в мозг. Восстановиться после инсульта в настоящее время удается в 14-16% случаев, остальные пациенты, при отсутствии реабилитации остаются инвалидами. Ключевое значение в снижении инвалидности имеет раннее начало и достаточный объем восстановительного лечения. Очень важно проводить реабилитацию в учреждениях, ориентированных на современную доказательную медицину. Клиника «Времена года» является специализированным учреждением для восстановительного лечения пациентов после инсульта, травмы головного и спинного мозга, где удается восстановить утраченные функции и возвратить пациентов к полноценной жизни в подавляющем большинстве случаев.
ИШЕМИЧЕСКИЙ ИНСУЛЬТ
Понятие ИШЕМИЧЕСКИЙ ИНСУЛЬТ отражает факт развития заболевания, обусловленного уменьшением кровотока в определенной зоне мозга и характеризующегося формированием инфаркта мозга. ИНФАРКТ МОЗГА – это зона некроза, образовавшаяся вследствие стойких нарушений метаболизма, возникших в результате недостаточного кровоснабжения участка мозга.
Классификация ишемического инсульта строится на следующих основных принципах:
1. В соответствии с механизмом развития:
Атеротромботический – вследствие атеросклероза крупных артерий, что приводит к их стенозу и окклюзии, при разрушении атеросклеротической бляшки или тромба развивается артерио-артериальная эмболия.
Кардиоэмболичекий – чаще всего в результате аритмий (трепетание и мерцание предсердий), клапанные пороки сердца (митральный), острый период инфаркта миокарда.
Лакунарный – вследствие перекрытия артерий малого калибра, их поражении обычно связано с наличием артериальной гипертензии и сахарного диабета.
Гемодинамический – вследствие сосудистой мозговой недостаточности.
Ишемический – связанный с другими, более редкими причинами – неатеросклеротическими васкулопатиями, гиперкоагуляцией крови, ангиоспазм при мигрени, угнетением газотранспортных свойств крови (гематологические заболевания).
2. В соответствии с локализацией инфаркта в определенном артериальном бассейне, а также в соответствии с размерами зоны поражения.
ПРИЧИНЫ И УСЛОВИЯ
По данным Американской врачебной ассоциации причинами ишемического инсульта (инфаркта мозга) являются:
-
Артерио-артериальные тромбоэмболии из экстракраниальных артерий – в 30% случаев Внутрисердечные тромбы – в 20-25% случаев Лакунарные инфаркты при гиалинозе мелких артерий при гипертензии – 15-20% случаев Неуточненные причины – 30% случаев
Условиями, предрасполагающими к развитию инфаркта мозга, является совокупность локальных и системных факторов. К локальным факторам относятся:
-
Атероматозные бляшки на интиме магистральных сосудов и церебральных артерий Тромбообразование, которое возникает вследствие поражения эндотелия сосудов при наличии атероматоза, замедлении и турбулентности кровотока в области стенозов, агрегации тромбоцитов и других форменных элементов крови, коагуляции фибрина и угнетению локального фибринолиза. Поражения сердца, с высоким эмбологенным потенциалом – атеросклероз аорты, клапанов сердца, внутрисердечное тромбообразование при нарушениях сердечного ритма, прежде всего мерцательная аритмия. Деформирующий спондилез шейного отдела позвоночника может играть существенную роль в развитии инфаркта в вертебро-базилярном бассейне. Синдром Клиппеля-Фейля – синостоз шейных позвонков Синдром Арнольда-Киари – комбинация мальформации миндаликов мозжечка с коарктацией большого затылочного отверстия. Артерииты различного происхождения (при болезни Такаясу, болезнь Мойа-Мойа, инфекционные аретерииты – как проявление СПИДа, туберкулеза, сифилиса и др.).
К системным факторам относятся:
-
Нарушения центральной и церебральной гемодинамики. Кардиальный гиподинамический сидром – снижение уровня эффективной работы сердца, при ИБС, нарушениях сердечного ритма, поражениях клапанного аппарата. Гипокинетический вариант гемодинамики с низкими показателями АД и снижением уровня кровотока в артериальной системе мозга, в особенности в вертебро-базиллярном бассейне, также предрасполагает к развитию ишемического инсульта. Артериальная гипертензия ускоряет развитие атеросклеротических поражений магистральных артерий, в том числе мозговых. Резкие колебания АД разрушают пристеночные тромбы и способствуют их переносу в артериальную систему мозга. Повышение гидродинамического сопротивления крови Нарушения сердечного ритма. Наиболее неблагоприятна – постоянная или интермитирующая фибрилляция (трепетание) предсердий (мерцательная аритмия), риск многократно повышается при сочетании мерцательной аритмии с артериальной гипертензией. Ангиоспазм при мигрени Коагулопатии, характеризующиеся резкой прокоагулянтной активностью у больных с артериальной гипотензией или хронической сердечной недостаточностью. Угнетение газотранспортной функции крови при анемиях.
Вышеперечисленные факторы являются причинами, предрасполагающими к развитию мозговой ишемии. Причинами, непосредственно провоцирующими развитие ишемического инсульта. (острой фокальной ишемии) являются:
-
Резкая декомпенсация центральной гемодинамики в форме уменьшения эффективной работы сердца, особенно при нарушениях сердечного ритма. Резкая декомпенсация центральной гемодинамики с быстрым повышением АД и срывом ауторегуляции мозгового кровотока, приводящая к мобилизации пристеночных тромбов и их заносу в артериальную систему мозга. Остро наступающие нарушения коагуляционного статуса крови.
НАРУШЕНИЯ ЦЕРЕБРАЛЬНОЙ ГЕМОДИНАМИКИ И МЕТАБОЛИЗМА
Метаболические изменения в ответ на развитие острой фокальной ишемии мозга развивиаются в закономерной последовательности. При снижении мозгового кровотока ниже 55мл(г-мин) регистрируется первичная реакция торможения синтеза белка в нейронах, снижение кровотока ниже 35мл(г-мин) стимулирует анаэробный гликолиз, дальнейшее снижение ведет к выраженному нарушению энергетического обмена и далее к аноксической деполяризации клеточных мембран (гибели клетки). Ядро инфаркта (центральная зона) формируется через 6-8 мин после развития острой фокальной ишемии, а в течение нескольких часов центральная зона окружена зоной «ишемической полутени» (пенумбры).
Пенумбра – область динамических (обратимых) метаболических изменений, которые носят функциональный характер. Длительность существования пенумбры – определяет «терапевтическое окно» на протяжении которого, лечебные мероприятия наиболее перспективны и ограничивают обьем инфаркта. Большая часть и инфаркта формируется через 3-6 часов после появления первых очаговых симптомов, а окончательное формирование завершается, как правило, через 48-50 часов.
КЛИНИЧЕСКАЯ КАРТИНА И ТЕЧЕНИЕ
Симптомы, предшествующие развитию инсульта (продромальные симптомы) иногда развиваются за недели или даже месяцы до инсульта и являются неспецифическими. Головная боль головокружение, «мушки» перед глазами, приступы потемнения в глазах – чаще всего наблюдаются у пациентов в случаях развития инсульта на фоне резкого повышения АД. Серьезным предвестником ишемического инсульта являются транзиторные ишемические атаки (ТИА) в старой терминологии – преходящие нарушения мозгового кровообращения. К предвестникам также относятся эпизоды глобальной амнезии – внезапная дезориентировка в окружающем мире, амнезия на ближайшие события (1-2 суток).
Среди сна развивается 40% тромботических инсультов и 17% эмболических. Топически, инсульты в каротидном бассейне развиваются в 6 раз чаще, чем в вертебробазилярном бассейне.
Эмболические инсульты характеризуются внезапным началом с утратой сознания и одновременным появлением отчетливых очаговых симптомов. Но в первые часы преобладают общемозговые симптомы над очаговыми.
Тромботические и гемодинамические инсульты характеризуются постепенным началом, медленным нарастанием симптомов (их «мерцанием») на протяжении часов. иногда 1-2 суток. Имеется явное преобладание очаговых симптомов над общемозговыми.
Различают три основных варианта течения инсульта: прогредиентный, регредиентный и рецидивирующий.
-
Прогредиентный типхарактеризуется неуклонным угнетением жизненно-важных функций, углублением нарушений сознания, выраженным неврологическим дефицитом, ранним развитием осложнений. Регредиентный тип– при ограниченном инфаркте, очаговые симптомы нерезко выражены, нарушения жизненно-важных функций отсутствуют или слабо выражены. Рецидивирующий тип– ухудшение состояния на фоне регресса симптомов, непосредственно после развития инсульта.
Варианты ишемического инсульта:
-
Классический вариант — описан выше Зеркальный инсульт (зеркальный инфаркт) – появление очаговых симптомов в полушарии, противоположном тому, которое было поражено с начала заболевания. Геморрагический инфаркт. Для обозначения этого варианта используются другие термины – «кровоизлияние в инфаркт», «геморрагическая трансформация инфаркта». Геморрагическая трансформация встречается в 38-70% случаев, определяющую роль в ее развитии играет быстрое формирование обширного инфаркта на фоне высокого АД. Сочетанный инсульт – одновременное возникновение ишемических изменений в одной зоне мозга и геморрагических в другой.
Летальность в течение первого месяца развития ишемического инсульта составляет 18-22%. Стойкая инвалидизация наблюдается у 60-80% выживших.
ВОССТАНОВИТЕЛЬНОЕ ЛЕЧЕНИЕ
Степень инвалидизации. объем утраты функций движения, речи, чувствительности, психических нарушений – напрямую зависит от сроков начала и качества восстановительного лечения. Реабилитация пациентов после перенесенного инсульта должна начинаться сразу по мере стабилизации параметров жизнедеятельности в острейшем периоде инсульта. Восстановление утраченных функций длительный и сложный процесс, требующий большого количества различных специалистов, специального оборудования, соответствующих условий. Клиника «Времена года» специализируется на восстановительном лечении пациентов после инсульта, здесь имеется квалифицированный персонал, уникальные технологии и оборудование необходимые для успешного восстановления после болезни и возврату к активной жизни. Сроки восстановительного лечения зависят от многих факторов, прежде всего тяжести поражения головного мозга, возраста, объемов неврологического дефицита, наличия и тяжести сопутствующих заболеваний и др. Во всех случаях сроки восстановления колеблются от 2-2.5 месяцев до 5-6 месяцев и более. Наибольших результатов удается добиться в течение первого полугодия после инсульта, хотя имеются примеры прекрасных результатов и по прошествии 2-х и более лет.
Клинический пример
ИШЕМИЧЕСКИЙ ИНСУЛЬТ С ГЕМОРРАГИЧЕСКОЙ ТРАНСФОРМАЦИЕЙ
Больной Ж, мужчина, 54 лет.
Поступил в клинику «Времена года» 25.05. 2013
- Цереброваскулярная болезнь
- Инфаркт мозга, вызванный тромбозом артерий в вертебробазилярном бассейне (5.04 2013)
- Геморрагическая трансформация инфаркта в левом полушарии мозжечка
- Ранний восстановительный период
- Окклюзия основной артерии в области бифуркации.
- Анартрия, частичная офтальмоплегия справа
- Бульбарный синдром средней степени
- Левосторонняя гемиплегия
- Состояние после трахеостомии
- Гипертоническая болезнь стадия-3, степень-2, риск очень высокий
Больной находился на лечении с 5.04 по 25.05.13 года в реанимационном и нейрохирургическом отделении, городской больницы, в одном из городов Украины. Проведена операция тромбоэкстракции для восстановления кровотока в основной артерии. Операция вентрикулодренирования переднего рога правого бокового желудочка, после восстановления нормального давления ликвора, дренаж удален.
На МРТ при выписке из нейрохирургии: признаки послеинсультных очагов (энцефаломаляции) в области обоих полушарий мозжечка, в правой ножке мозга, в области моста.
При поступлении в клинику «Времена года»:
Доставлен специализированным автомобилем (реанимобилем) нашей клиники. Общее состояние тяжелое, контакт затруднен в связи с отсутствием речи, и периодически возникающим состоянием дремоты. Реагирует на громкую речь, болевые раздражители, понимает обращенную к нему речь, отвечает закрыванием левого глаза. Может издавать нечленораздельные звуки.
Положение пассивное, пациент лежит, движения в левой руке, ноге отсутствуют (левосторонняя гемиплегия), с трудом поворачивает голову в стороны, поднять не может. Левая рука отечна. Выраженный болевой синдром в левом плече и лево коленном суставе.
Парез третьей пары ЧМН справа, анизокория D>S, птоз (опущение) верхнего века справа, сглаженность носогубной складки справа. Глотание сохранено, поперхивается при приеме жидкости. Глубокие рефлексы ассиметричны, повышены слева. Менингеальные симптомы отсутствуют. АД 13090 мм.рт.ст. тоны сердца ритмичные, дыхание самостоятельное, жесткое, хрипов нет. Живот мягкий, умеренно болезненный по ходу толстой кишки. Мочеиспускание не контролирует (памперс), стул – запор. Кожа чистая, в области крестца гиперемия с явлениями мацерации (пролежень 1ст.).
Больному проводилась комплексная нейрореабилитация в клинике «Времена года».
В результате лечения на протяжении 8 недель, у пациента активное положение, уверенно сидит без поддержки, стоит и передвигается с опорой на ходунки, самостоятельно идти на длинные расстояния пока не может.
Ликвидирован болевой синдром в конечностях, функция левой руки восстановлена частично, исчезла отечность, может опираться на больную руку при стоянии и ходьбе. Восстановлена функция тазовых органов, самостоятельно пользуется туалетом, мочеиспускание и стул контролирует, стул регулярный без клизм и слабительных.
Достигнут большой прогресс в восстановлении речи, больной говорит понятно, сохраняются затруднения при произношении длинных предложений. Восстановлена письменная речь.
Самостоятельно выполняет более 75% гигиенических мероприятий (переодевание, личная гигиена, прием пищи), по-прежнему, нуждается в помощи при приеме душа.
По семейным обстоятельствам (просьбе родственников), пациент выписан домой с рекомендациями по продолжению лечения в домашних условиях. С договоренностью о повторной госпитализации в клинику «Времена года» через 3-5 недель.
Пациент прибыл для продолжения восстановительного лечения через 4 недели. Состояние пациента удовлетворительное, однако, поправился на 8 кг, практически утрачены достигнутые навыки стояния и ходьбы. Пациент не смог заниматься, по разным причинам, в домашних условиях, несмотря на желание, хорошие бытовые условия и приходящих инструкторов.
Повторный курс нейрореабилитации, в течение 8 недель, позволил полностью восстановить функцию ходьбы, пациент уверенно ходит на беговой дорожке с опорой на руки, со скоростью 1-1,5 км/час 30-40 мин. Передвигается по открытой местности с мобильными ходунками или палкой. При ходьбе разгибает и может опираться на больную руку. Мелкая моторика в левой руке восстановилась не полностью. Практически восстановилась речь, бытовое самообслуживание. Пациент планирует вернуться к работе и активной социальной жизни.
Прогноз для жизни при ишемическом инсульте
Ишемический инсульт – это заболевание, которое сопровождается острым нарушением кровообращения головного мозга, вследствие выраженного сужения или закупорки церебральных артерий в результате эмболии, тромбоза или сдавления внутричерепных артерий. В связи с этим развивается нарушение кровоснабжения нервных клеток с формированием очага локальной ишемии и гибелью нейронов.
На сегодняшний день большое значение после перенесенного инфаркта мозга имеет прогноз заболевания для жизни и трудоспособности пациента в связи с риском развития стойких неврологических нарушений в виде параличей, вестибулярных расстройств и нарушений речи, которые в дальнейшем могут стать причиной инвалидности, возможности самообслуживания, бытовую и социальную адаптацию.
Ишемические инсульты являются одной из основных причин смертности и заболеваемости от острых нарушений кровообращения в экономически развитых странах, а в России последние годы ежегодно регистрируется 80-100 инсультов.
Основные факторы, влияющие на прогноз ишемического инсульта
Прогноз ишемического инсульта определяется клиническим и функциональным исходом заболевания — вероятность летального исхода, длительность периода восстановления, вероятность развития осложнений, отдаленных неврологических последствий и повторного инфаркта мозга.
Главными факторами, влияющими на прогноз для жизни, являются возраст пациента, локализация очага, причина, тип и изначальная тяжесть инсульта. В дальнейшем на исход инсульта влияют своевременность поступления в стационар, адекватность лечения, наличие тяжелых сопутствующих заболеваний, психических нарушений, присоединение неврологических осложнений (отек мозга с поражением ствола или мозжечка, комы), позднее начало реабилитации, развитие повторного инсульта .
Прогноз инфаркта мозга в зависимости от этиологии
В зависимости от причины выделяют основные типы ишемического инсульта – тромбоэмболический, включающий атеротромботический и кардиоэмболический виды, лакунарный (с поражением мелких внутричерепных артерий) и реологический.
Атеротромботический инсульт (50-55% всех ишемических инсультов) развивается в результате атеросклероза экстра – и интрацеребральных артерий и обусловлен тромбозом или эмболией артериального сосуда вследствие отрыва тромба с поверхности разрыхленных и изъязвленных атеросклеротических бляшек.
К этому типу инсультов относится гемодинамический инфаркт мозга, развивающийся при резком падении артериального давления на фоне грубого стеноза крупных артерий шеи и головы атеросклеротической природы, в основном у пожилых пациентов.
Тромбоэмболический инфаркт мозга (возникает в 20% случаев) при отрыве тромботических наложений, расположенных в левом предсердии, на клапанах или в желудочке сердца, которые являются эмбологенными субстратами и при отрыве переносятся в артериальную систему головного мозга.
Эти виды ишемического инсульта считаются наиболее неблагоприятными по исходу – летальность в течение первого месяца составляет 15-25%, а прогноз для жизни и трудоспособности зависит от локализации очага поражения и начальной тяжести инсульта.
Лакунарные инсульты головного мозга (развиваются в 10-25% ишемических инсультов) при окклюзии мелких мозговых артерий с развитием множественных очагов некроза диаметром до 15 мм (в основном в подкорковых ядрах). При лакунарных инфарктах головного мозга – смертельный исход наблюдается в 2% случаев, а прогноз для жизни зависит от локализации очага, возраста пациента, наличия инвалидизирующих расстройств и тяжести сопутствующей патологии.
Основные причины летального исхода в остром периоде инсульта
Чаще всего причинами летального исхода ишемического инсульта на первой неделе являются:
- отек головного мозга и дислокация очага некроза ствола мозга с поражением дыхательных и сердечно-сосудистых центров, развитие комы;
- геморрагическая трансформация инфаркта мозга с формированием вторичного кровоизлияния;
- вторичная ишемия ствола головного мозга с образованием очагов инфаркта.
Риск геморрагической трансформации возрастает при приеме антикоагулянтов и фибринолитических лекарственных средств. В зоне инфаркта (чаще при кардиоэмболических инсультах) возникают петехиальные кровоизлияния, которые на фоне прогрессирования патологических повреждений церебральных сосудов (ангиопатий различного генеза) сливаются в крупные очаги геморрагии с трансформацией инфаркта мозга в геморрагический инсульт. Развитие больших кровоизлияний вызывает нарастание тяжелых неврологических симптомов и угнетения сознания.
Причины летального исхода на второй – четвертой неделе после перенесенного ишемического инсульта обусловлены присоединением осложнений (тромбоэмболии легочной артерии, сепсиса, декомпенсация сердечной недостаточности, инфаркта миокарда, тяжелых нарушений ритма сердца и пневмонии).
Постинсультные осложнения
Развитие неврологических осложнений – двигательных расстройств (парезов, параличей, нарушения координации движений), нарушения речи, депрессия, нарушения памяти после перенесенного инсульта изменяют жизнь пациентов, приводят к стойкой утрате трудоспособности. Прогноз для жизни зависит от вероятности их возникновения и возможности восстановления. При ишемических инсультах различной локализации гемипарезы развиваются в 70-80% случаев, нарушения координации движений и трудностей движения (70-80%), выпадение полей зрения возникает в 60-75% случаев, нарушения речи (дизартрия) — 55% и афазия в 25-30 % случаев, депрессия (40%), дисфагия (15-35%).
Восстановление последствий инсульта
Также качество жизни, бытовая и социальная адаптация пациентов после инфаркта мозга зависит от возможности восстановления последствий ишемического инсульта через полгода, ведь у многих пациентов длительно сохраняются неврологические нарушения, и происходит прогрессирование тяжелых соматических заболеваний. Нарушения тазовых органов наблюдаются у 7-11 % больных, а гемипарез сохраняется у 45-50%.
Способность к самообслуживанию нарушена у 35- 40% пациентов: самостоятельно не могут принимать пищу — 33%, принимать ванну — 49%, одеваться — 31% пациентов, а 15% больных не могут самостоятельно ходить. Значительные сочетанные двигательные нарушения и затруднения в общении испытывают 16% пациентов.
Варианты течения ишемического инсульта
Выделяют основные варианты течения инфаркта мозга в остром периоде – прогредиентное, рецидивирующее и регредиентное.
Прогредиентное течение патологического процесса характеризуется увеличением угнетения жизненно важных функций (дыхания, кровообращения) с углублением нарушения сознания, нарастанием неврологического дефицита и ранним присоединением осложнений. Этот тип течения отмечается у больных пожилого и старческого возраста /или при обширных повторных инсультах. Прогноз прогредиентного течения инсульта — неблагоприятный и чаще заканчивается летальным исходом.
Регредиентное течение наблюдается при непродолжительном угнетении сознания (или при полном его сохранении), при этом отсутствуют значительные нарушения жизненно важных функций организма при умеренно выраженной очаговой неврологической симптоматике. Это течение характерно при небольших очагах ствола мозга и ограниченных инфарктах полушарий мозга.
Рецидивирующее течение инфаркта мозга характеризуется ухудшением состояния пациента на фоне исчезновения неврологических симптомов. Этот тип течения инсультов наблюдается у больных в пожилом возрасте:
- в связи с рецидивом ишемии в результате повторной тромбоэмболии (в 18%);
- при трансформации инфаркта мозга в геморрагический инфаркт;
- при усугублении гипоксии мозга при присоединении пневмонии или гнойного или обструктивного трахеобронхита (22 %);
- при нарастании сердечно-сосудистой недостаточности (в 16 % случаев).
Клиника и прогноз при инфаркте ствола мозга
Инфаркты ствола головного мозга (включающего продолговатый мозг, варолиев мост и мезэнцефалон) чаще бывают лакунарными и проявляются разнообразными перекрестными (альтернирующими) синдромами, которые характеризуются с одной стороны поражением черепных нервов локализованных на стороне поражения и развитием гемипареза и/или атаксии, гемигипестезии и/или гиперкинеза на стороне противоположной очагу инфаркта мозга.
Прогноз в первые часы после перенесенного ишемического инсульта зависит от локализации очага (в основном от возможности поражения сосудистого и дыхательного центров, а также центра терморегуляции), величины и количества микроочагов (при множественных лакунарных очагах возможна трансформация инфаркта мозга в геморрагический инсульт) и своевременности начатого лечения.
Клинически ишемический инсульт ствола мозга (без поражения жизненно важных центров) проявляется параличом лицевого нерва, мягкого неба, голосовой связки и задней части глотки с девиацией языка в сторону очага поражения с центральным гемипарезом и/или гемитремором противоположных конечностей и возможными поражениями мозжечка (атаксия) на стороне поражения.
Прогностически неблагоприятные симптомы при инфаркте мозга
Неблагоприятными симптомами при инфарктах головного мозга являются – пожилой возраст, значительное и стойкое повышение температуры тела (поражение центра терморегуляции), гипотония, аритмии сердца, тяжелая стенокардия или состояние после инфаркта миокарда, выраженные когнитивные расстройства, грубый гемипарез, соматические болезни в стадии декомпенсации и/или тяжелые инфекционно-воспалительные заболевания и угнетение сознания с развитием комы.
Особо опасные инсульты мозга
Наиболее неблагоприятным по прогнозу для жизни является одновременное развитие ишемических патологических изменений в одной зоне мозга и острое нарушение мозгового кровообращения по геморрагическому типу — в другой, трансформация ишемического инсульта в геморрагический инсульт (геморрагический инсульт) или развитие повторных множественных инсультов.
Сочетанный инсульт
Сочетанные инсульты считаются сложными и обнаруживаются у 5—23 % всех умерших от ОНМК (острого нарушения мозгового кровообращения).
Наиболее частыми причинами возникновения сочетанного инсульта являются — наличие выраженного ангиоспазма, который наблюдается при субарахноидальных кровоизлияниях и приводящий к развитию «отсроченных» инфарктов мозга. Также сочетанный инсульт развивается при формировании вторичного стволового синдрома (развитее мелких геморрагий в стволе и продолговатом мозге), которые формируются при обширных инфарктах с выраженным перифокальным отеком с развитием «верхнего» вклинения виде выпячивания медиобазальных отделов височной доли в вырезку мозжечкового намета. Причиной возникновения сложного инсульта является быстрое формирование крупных инфарктов на фоне высокого АД в результате эмболической окклюзии средней мозговой или внутренней сонной артерии, приводящие к развитию мозговой комы.
Геморрагический инсульт головного мозга
Этот вид инфаркта мозга развивается на 2 – 3 сутки при кардиоэмболических инсультах.
Риск геморрагической трансформации ишемического инсульта зависит от объема очага некроза: при превышении объема инфаркта более 50 мл — риск развития кровоизлияния в зону ишемического поражения нейронов увеличивается в 5 раз.
При обширных инфарктах мозга выделяют два типа клинического течения: подострый геморрагический инфаркт и острое кровоизлияние в инфаркт мозга.
Подострый тип геморрагического инфаркта
Подострый тип геморрагической трансформации наблюдается при резком снижении АД и имеет симптомы ишемического инсульта с преобладанием очаговых симптомов над общемозговыми и постепенным развитием. Но на 2 — 4-е сутки наблюдается резкое ухудшение состояния пациента с нарастанием выраженности неврологического дефицита, появляются симптомы расширения зоны первично возникшей ишемии с нерезким угнетением сознания. Прогноз зависит от локализации поражения и адекватности лечения.
Острая геморрагическая трансформация и прогноз для жизни
Острый тип геморрагического инфаркта по всем клиническим характеристикам (типу развития и выраженности симптоматики) больше напоминает геморрагический инсульт. Внезапно у пациента наблюдается сочетание выраженных очаговых, общемозговых и оболочечных симптомов. Развивается стойкая гипертермия с изменениями формулы крови, в ликворе (не всегда) обнаруживается незначительная примесь крови.
При остром типе развития этого заболевания смерть наступает вследствие выраженного отека головного мозга, дислокации мозговых структур или присоединением экстрацеребральных осложнений.
Прогноз после развития комы
Мозговая кома после инфаркта мозга развивается в результате обширного ишемического инсульта. как проявление бессознательного состояния и проявляется способностью пациента реакции на окружающее. Также при поражении мозга развиваются стойкие параличи, нарушения дыхания вследствие паралича дыхательного центра, нарушения терморегуляции и сердечно-сосудистой системы, приводящие к смерти. Общий шанс на полное выздоровление после четырех месяцев мозговой комы, вызванной ишемическим повреждением мозга — вероятность частичного восстановления составляет меньше 15%.
Факторы, влияющие на раннюю смертность при инфаркте мозга в состоянии комы, являются – возраст старше 70 лет, тяжелый миоклонус с его сохранением более трех дней в состоянии комы, кома после повторного ишемического инсульта. А также при аномальной реакции ствола головного мозга и при структурных изменениях, показывающих раннюю дисфункцию ствола мозга при проведении МРТ и КТ.
Прогноз восстановления нарушенных функций
Прогноз в отношении степени восстановления нарушенных функций ухудшается:
- при обширных стволовых и полушарных инфарктах со стойкими парезами и параличами, нарушениями координации движения, глотания и речи;
- при тяжелом состоянии общей гемодинамики при сердечно-сосудистых заболеваниях в стадии декомпенсации;
- при ограниченных возможностях коллатерального кровообращения в связи с поражением обоих сосудистых бассейнах.
Прогноз для восстановления улучшается:
- при ограниченных инфарктах мозга;
- у молодых пациентов;
- при удовлетворительном состоянии сердца и сосудов;
- при поражении одного экстракраниального сосуда.