Дифференциальная диагностика «широких» тахикардий
Задионченко В.С. Шехян Г.Г. Щикота А.М. Ялымов А.А.
В клинической практике серьезную проблему представляют диагностика и лечение тахикардий с уширенным комплексом QRS в связи с общностью ЭКГ–признаков, быстро нарастающей недостаточностью кровообращения и необходимостью индивидуального подхода к терапии. По происхождению уширенный комплекс QRS бывает: предсердным с аберрантным проведением по желудочкам и желудочковым.
Напомним, что лечение этих внешне схожих тахикардий базируется на различных принципах. Неодинаков и их прогноз – неутешительный в случае желудочковой тахикардии (ЖТ) и достаточно благоприятный при предсердных тахикардиях (пароксизмальные предсердные тахикардии. трепетание предсердий, мерцание предсердий). Различные причины могут способствовать расширению комплексов QRS при предсердных тахикардиях: развитие функциональной тахизависимой блокады ножки пучка Гиса, наличие такой блокады еще в период синусового ритма, антероградное проведение тахикардитических импульсов по дополнительным путям (волокнам Махайма, Кента–Паладино и др.).
Ниже представлена характеристика видов тахикардии, которые часто сопровождаются уширенными комплексами QRS.
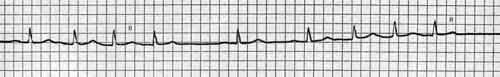
1. Предсердная пароксизмальная тахикардия (суправентрикулярная пароксизмальная тахикардия, предсердная тахикардия типа Bouveret–Hoffmann) характеризуется следующими электрокардиографическими признаками:
1. Интервалы R–R сильно укорочены, но равны друг другу (ритм правильный).
2. Постоянная частота сердечных сокращений от 140 до 220 уд./мин. чаще около 160–190 уд./мин.
3. Наличие зубцов Р’ перед комплексом QRS имеет решающее значение для ЭКГ–диагноза:
(+) Р’: верхнепредсердная пароксизмальная тахикардия.
(±) Р’: среднепредсердная пароксизмальная тахикардия.
(–) Р’: нижнепредсердная пароксизмальная тахикардия.
4. Координированное сокращение предсердий и желудочков (за каждым зубцом Р’ следует комплекс QRST).
5. Комплекс QRS нормальной формы или уширен при внутрижелудочковой блокаде.
6. Приступ тахикардии внезапно начинается и внезапно прекращается.
7. Первое сердечное сокращение в начале приступа преждевременное.
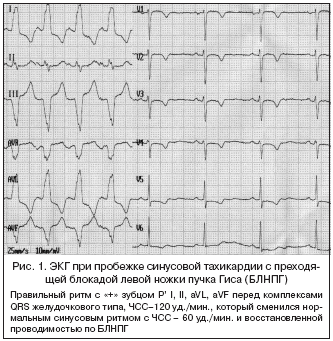
8. За последним сокращением сердца в конце приступа следует удлиненная послепароксизмальная пауза (рис. 1).
Атипичные формы предсердной пароксизмальной тахикардии:
1) Экстрасистолическая (типа Gallavardin, типа «Repetetive»): характерны непродолжительные приступы, состоящие из 5–20 или большего числа наджелудочковых экстрасистол, разделенных одним или большим числом нормальных синусовых сокращений. Частота эктопических сокращений непостоянна. Она ускоряется к середине каждого приступа и затем прогрессирующе замедляется. Приступы тахикардии могут длиться месяцами и не поддаваться лекарственному лечению, чаще встречаются у молодых людей без органического заболевания сердца. Прогноз благоприятный.
2) Политопная (хаотическая предсердная тахикардия, многофокусная предсердная тахикардия): обусловлена наличием двух и более эктопических очагов в предсердиях. Такая тахикардия обычно протекает в виде часто повторяющихся коротких приступов, чередующихся с несколькими нормальными синусовыми сокращениями. На ЭКГ фиксируются различные по форме с неправильным ритмом и частотой 100–250 уд./мин. зубцы Р’. Между отдельными зубцами P’ располагается изолиния. Часто варьирующий по длине интервал Р’–Р связан с наличием атриовентрикулярного блока различной степени (атриовентрикулярная (АВ) блокада I–III ст.). Это вызывает неправильный желудочковый ритм с частотой сокращения желудочков (100–150 уд./мин.), как правило, меньше частоты сокращения предсердий (140–250 уд./мин). Хаотическая предсердная тахикардия наблюдается у пожилых людей с далеко зашедшими легочными и сердечными заболеваниями. Прогноз неблагоприятный, что связано с устойчивостью аритмии к проводимой терапии и высокой смертностью (50–60%).
3) Предсердная тахикардия с АВ–блокадой обусловлена наличием частого предсердного ритма в сочетании с АВ–блокадой, являющейся следствием рефрактерности АВ–узла в связи с большой частотой предсердных импульсов и угнетением АВ–проводимости (антиаритмические препараты, сердечные гликозиды, гипокалиемия). На ЭКГ фиксируются зубцы Р’ с частотой 140–250 в мин. чаще меньше – 190 в мин. Чаще встречается АВ–блокада II ст. с проведением 2:1, но с частыми периодами без АВ–блокады и периодами Самойлова–Венкебаха. Частая смена степени АВ–блокады приводит к нерегулярности сокращения желудочков. Вагусные пробы повышают степень АВ–блокады. Между отдельными зубцами P’ располагается изолиния. Зубец Р’ отличается от синусового зубца Р.
2. Узловая пароксизмальная тахикардия (АВ пароксизмальная тахикардия) характеризуется следующими электрокардиографическими признаками:
1. Интервалы R–R сильно укорочены, но равны друг другу (ритм правильный).
2. Частота сердечных сокращений от 140 до 220 уд./мин. чаще около 160–190 в мин.
3. Наличие зубцов Р’ имеет решающее значение для ЭКГ–диагноза:
Р’ отсутствует: узловая пароксизмальная тахикардия с одновременным возбуждением желудочков и предсердий.
(–) Р’ после комплекса QRS: узловая пароксизмальная тахикардия с разновременным возбуждением желудочков, а затем предсердий.
4. Комплекс QRS нормальной формы или уширен при внутрижелудочковой блокаде.
5. Приступ тахикардии внезапно начинается и внезапно прекращается.
6. Первое сердечное сокращение в начале приступа преждевременное.
7. За последним сокращением сердца в конце приступа следует удлиненная послепароксизмальная пауза.
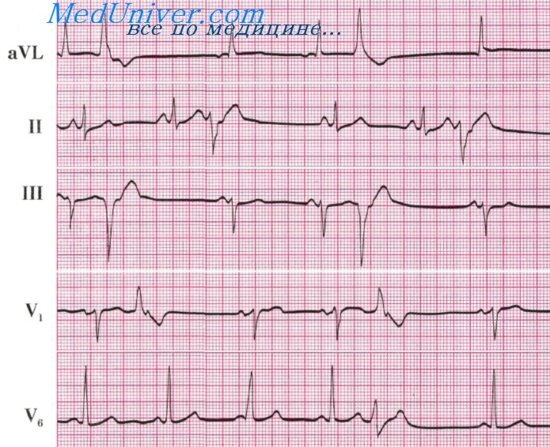
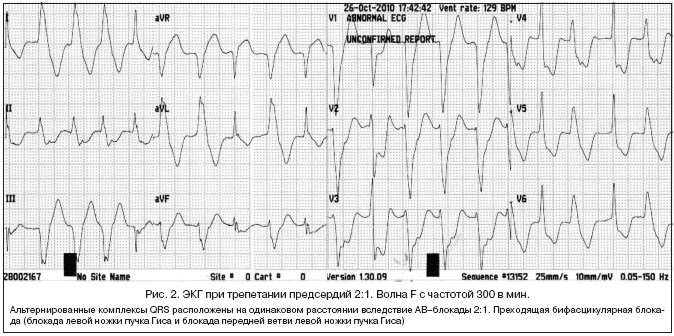
3. Трепетание предсердий (atrial flutter, vorhofflattern, ondulatio atriorum, circulus flutter) – это ускоренные, поверхностные, но правильного ритма сокращения предсердий с частотой 220–350 в мин. как результат наличия патологического очага возбуждения в предсердной мускулатуре. Ввиду появления функциональной АВ–блокады, чаще всего 2:1 или 4:1, частота сокращений желудочков значительно меньше частоты сокращений предсердий.
ЭКГ–критерии трепетания предсердий:
1. F–волны, расположенные на равных интервалах, с частотой 220–350 в мин. одинаковой высоты, ширины и формы. Волны F хорошо выражены в отведениях II, III, aVF.
2. Отсутствуют изоэлектрические интервалы – волны трепетания образуют непрерывную волнообразную кривую.
3. Типичная форма волн F – «пилообразная форма». Восходящее колено крутое, а нисходящее спускается постепенно полого вниз и переходит без изоэлектрического интервала в крутое восходящее колено следующей волны F.
4. Почти всегда наблюдается частичная АВ–блокада различной степени (чаще 2:1).
5. Комплекс QRS обычной формы либо уширен за счет аберрантного внутрижелудочкового проведения. За счет наслаивания волн F интервал ST и зубец T деформируются.
6. Интервал R–R одинаковый при постоянной степени АВ–блокады (правильная форма трепетания предсердий) и разный при изменяющейся степени АВ–блокады (неправильная форма трепетания предсердий) (рис. 2).
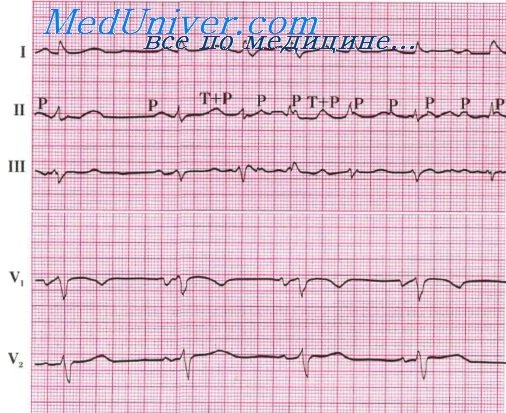
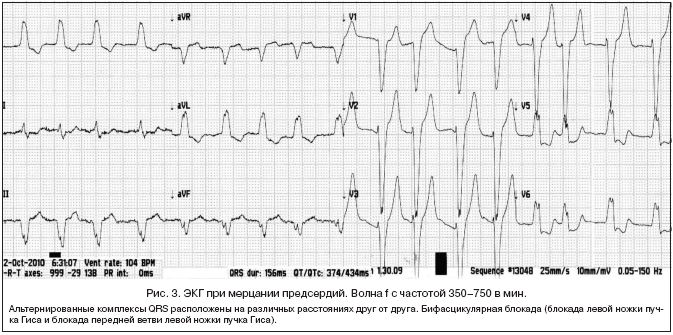
4. Мерцательная аритмия (мерцание предсердий, фибрилляция предсердий, абсолютная аритмия, atrial fibrillation, vorhofflimmern, arrhythmia perpetua, delirium cordis, arrhythmia completa) – хаотичные, быстрые и неправильные, некоординированные между собой фибрилляции отдельных волокон предсердной мышцы в результате эктопических предсердных импульсов с частотой от 350 до 750 в мин. вызывающих полный беспорядок желудочковых сокращений.
ЭКГ–критерии мерцания предсердий:
1. Волны f, расположенные на разных интервалах, с частотой 350–750 в мин. неодинаковой высоты, ширины и формы. Волны f хорошо видны в отведениях II, III, aVF, V1.
2. Изоэлектрическая линия представляет собой волнообразную кривую, составленную из еле заметных колебаний.
3. Комплексы QRS, как правило, обычной формы, расположены на различных расстояниях друг от друга. Интервал ST и зубец T могут быть деформированы волнами f.
4. Альтерация – изменение амплитуды зубцов комплекса QRS.
5. Аберрация – уширение комплекса QRS за счет замедления внутрижелудочкового проведения (рис. 3).
5. Желудочковая пароксизмальная тахикардия является результатом повышенной активности эктопического очага, расположенного в одном из желудочков сердца. Среди различных тахисистолий ЖТ занимают особое место, поскольку главным образом им присуща склонность перерождаться в фибрилляцию желудочков либо вызывать тяжелые нарушения кровообращения (аритмический шок, отек легких и др.).
В настоящее время 73–79% всех случаев ЖТ являются ишемическими (коронарогенными), доля неишемических ЖТ распределяется следующим образом: дилатационная кардиомиопатия и миокардиты – 10–13%, гипертрофическая кардиомиопатия – около 2%, аритмогенная дисплазия правого желудочка – около 2%, ревматические и врожденные пороки сердца – 4–6%, ПМК – около 2,5%, дигиталисная интоксикация – 1,5–2%, идиопатическая – 2%.
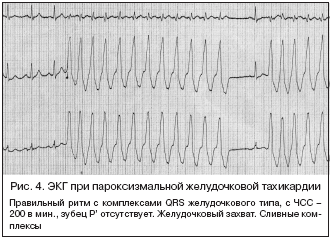
ЖТ характеризуется следующими электрокардиографическими признаками:
1. Интервалы R–R сильно укорочены, но равны друг другу (ритм правильный).
2. Частота сердечных сокращений от 140 до 220 д./мин. чаще около 160–190 в мин.
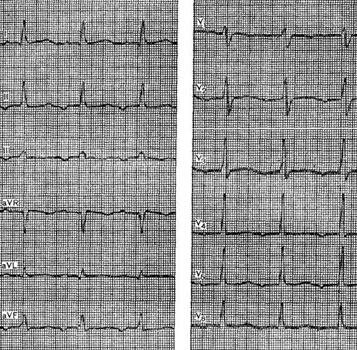
3. Комплекс QRS деформирован, широкий (более 0,12 с). Место эктопического очага определяется по правилам топического диагноза желудочковых экстрасистол.
4. АВ–диссоциация – независимое от желудочков возбуждение предсердий под действием нормальных синусовых импульсов.
5. Желудочковый захват («ventricular capture») – нормальное возбуждение предсердий и желудочков на фоне желудочковой тахикардии. Это одиночные сокращения с неуширенными и неизмененными комплексами QRS, которым предшествуют зубец Р и неизменяющийся интервал PQ.
6. Сливной комплекс (комбинированные сокращения желудочков, частичный захват желудочков, «удары Дресслера») – обусловлен одновременным возбуждением желудочков из синусового узла и из эктопического очага, расположенного в желудочках. Сливные систолы имеют промежуточный вид между типичным экстрасистолическим и нормальным синусовым комплексом («fusion beats»).
7. Наличие перед приступом и/или после него желудочковых экстрасистол.
8. Приступ тахикардии внезапно начинается и внезапно прекращается.
9. Первое сердечное сокращение в начале приступа преждевременное.
10. За последним сокращением сердца в конце приступа следует удлиненная послепароксизмальная пауза (рис. 4).
Разновидности желудочковой пароксизмальной тахикардии:
1) Правожелудочковая пароксизмальная тахикардия – эктопический очаг расположен в правом желудочке. Определение источника желудочковой тахикардии проводят по правилам топической диагностики при желудочковой тахикардии. ЭКГ похожа на ЭКГ при блокаде левой ножки пучка Гиса, т.е. представлена основным зубцом R в отведениях V5–V6, а в отведениях V1–V2 преобладает зубец S или QS.
2) Левожелудочковая пароксизмальная тахикардия – эктопический очаг расположен в левом желудочке. ЭКГ похожа на ЭКГ при блокаде правой ножки пучка Гиса, т.е. представлена основным зубцом R или rsR’ в отведениях V1–V2, а в отведениях V5–V6 преобладает зубец S или qRS.
В стандартных и усиленных отведениях форма ЭКГ при право– и левожелудочковой пароксизмальной тахикардии зависит от электрической оси сердца. Считается, что эктопический очаг располагается в левом желудочке в области задней ветви левой ножки пучка Гиса – при наличии блокады правой ножки пучка Гиса в сочетании с резким отклонением ЭОС влево. Если пароксизмальная тахикардия исходит из области передней ветви левой ножки пучка Гиса, то на ЭКГ выявляются блокада правой ножки пучка Гиса и резкое отклонение электрической оси сердца вправо (рис. 4).
3) Конкордантная верхушечная левожелудочковая пароксизмальная тахикардия – эктопический очаг расположен в области верхушки левого желудочка, откуда возбуждение распространяется ретроградно на оба желудочка. ЭКГ имеет вид длинного ряда одинаковых желудочковых экстрасистол, во всех отведениях, с преобладающим зубцом S (S–тип).
4) Конкордантная базальная правожелудочковая пароксизмальная тахикардия – эктопический очаг расположен в базальных отделах правого желудочка, откуда импульс распространяется в обычном направлении сверху вниз на оба желудочка. ЭКГ имеет вид длинного ряда одинаковых желудочковых экстрасистол во всех отведениях, с преобладающим зубцом R (R–тип).
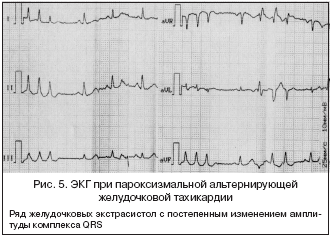
5) Альтернирующая желудочковая пароксизмальная тахикардия – желудочковая тахикардия, при которой отмечается изменение амплитуды комплексов QRS (альтернированные формы). В результате на ЭКГ выявляют ряд желудочковых экстрасистол, где каждый следующий комплекс может быть меньшей амплитуды, чем предыдущий (рис. 5).
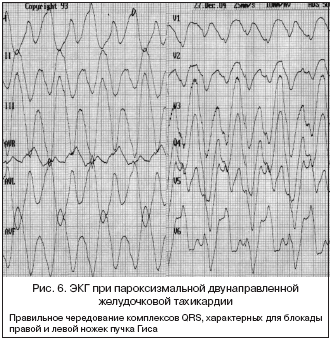
6) Двунаправленная желудочковая пароксизмальная тахикардия – импульсы для возбуждения исходят из двух различных участков желудочков или распространяются по миокарду двумя различными путями. Это приводит к правильному чередованию комплексов QRS, характерных для блокады правой и левой ножек пучка Гиса. Возможно также правильное чередование ЭКГ, характерных для блокады задней и передней ветвей левой ножки пучка Гиса. В обоих случаях в одном и том же отведении вслед за комплексом QRS с доминирующим зубцом R постоянно следует комплекс с основным зубцом S. Частота сокращений желудочков обычно более 150 в мин. Двунаправленная желудочковая тахикардия наблюдается при интоксикации сердечными гликозидами, тяжелом органическом поражении миокарда (рис. 6).
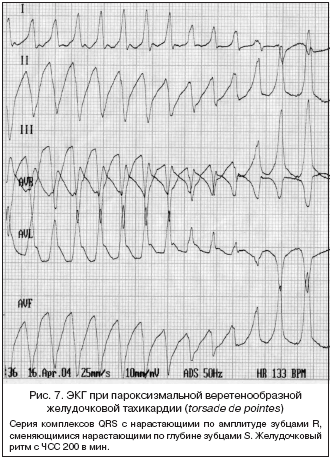
7) Веретенообразная пароксизмальная желудочковая тахикардия («torsade de pointes», желудочковая тахикардия типа «пируэт», двунаправленно–веретенообразная желудочковая пароксизмальная тахикардия, «пляска точек») – импульсы для возбуждения исходят из двух различных участков желудочков, с попеременной сменой доминантности от одного фокуса к другому. Это приводит к чередованию серий комплексов QRS альтернированной формы, характерных для блокады правой и левой ножек пучка Гиса, а также блокады задней и передней ветвей левой ножки пучка Гиса. ЭКГ приобретает вид веретена, в котором наблюдается серия комплексов QRS с нарастающими по амплитуде зубцами R, сменяющимися нарастающими по глубине зубцами S. Частота сокращений желудочков обычно превышает 160 в мин. и часто сменяется мерцанием желудочков. Веретенообразная желудочковая тахикардия наблюдается при интоксикации сердечными гликозидами, передозировке антиаритмических препаратов (IА, С, III группы), тяжелом органическом поражении миокарда, синдроме удлиненного интервала QT и жидкобелковой диете (рис. 7).
8) Желудочковая тахикардия с полиморфными желудочковыми комплексами (политопная желудочковая тахикардия, префибрилляционная желудочковая тахикардия, желудочковая анархия, cardiac ballet) – возникает при активации нескольких эктопических очагов в желудочках. Частота желудочковых комплексов значительная, обычно более 160 в мин. Всегда наблюдаются выраженная аритмия и различные формы желудочковых комплексов. Политопная желудочковая тахикардия наблюдается при интоксикации сердечными гликозидами, тяжелом органическом поражении миокарда и гипоксемии, часто переходит в мерцание желудочков и приводит к смертельному исходу (рис. 8).
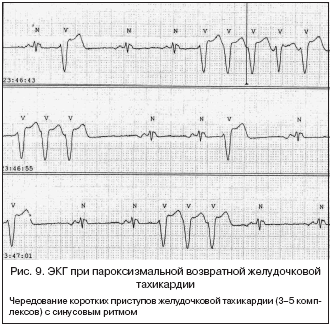
9) Возвратная желудочковая пароксизмальная тахикардия – наблюдаются короткие приступы тахикардии, представляющие собой длинный ряд экстрасистол (5–20), которые отделяются друг от друга одним или несколькими синусовыми сокращениями. Число пробежек желудочковой тахикардии достаточно велико. Такое состояние может продолжаться длительное время. Эта форма наблюдается как при органическом поражении сердца, так и у здоровых людей (рис. 9).
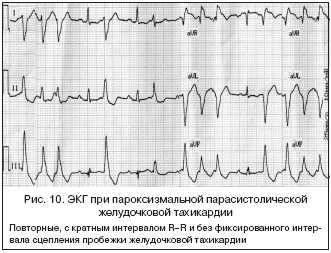
10) Парасистолическая желудочковая тахикардия – наблюдаются короткие, часто повторяющиеся приступы тахикардии, с частотой желудочковых сокращений менее 150 в мин. при которых отсутствует фиксированный интервал сцепления между первым желудочковым комплексом во время желудочковой тахикардии и предшествующим синусовым сокращением. Нередко устанавливается математическая зависимость: время между частыми повторными приступами тахикардии кратно расстоянию R–R при приступе (общий делитель), часто обнаруживаются сливные сокращения. Эта форма возникает по механизму парасистолии и наблюдается при органическом поражении сердца (рис. 10).
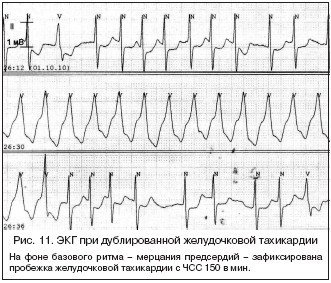
11) Комбинированная желудочковая тахикардия (дублированная желудочковая тахикардия) – сочетание желудочковой тахикардии с мерцанием/трепетанием предсердий или предсердной тахикардией. Это комбинированные тахикардии, импульсы для которых исходят из двух отделов сердца (рис. 11).
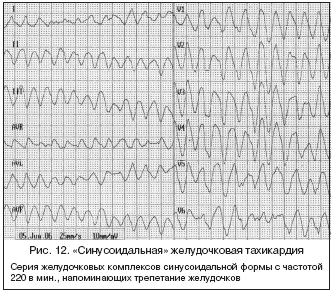
12) Непрерывная «синусоидальная» пароксизмальная желудочковая тахикардия – это синусоидальной формы желудочковые комплексы с частотой 120–180 в мин. напоминающие трепетание желудочков. Такая желудочковая тахикардия возникает в основном у больных с тяжелыми поражениями левого желудочка, сразу после введения противоаритмических средств (преимущественно IС подкласс). Она отличается большой устойчивостью к ЭКС и ЭИТ, хотя может исчезать спонтанно (рис. 12).
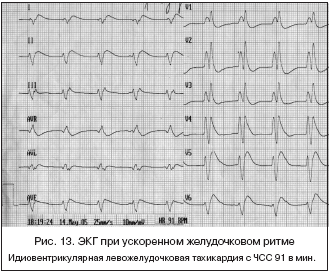
13) Идиовентрикулярная желудочковая тахикардия (медленная желудочковая тахикардия, ускоренный идиовентрикулярный ритм, идиовентрикулярная тахикардия, замещающая желудочковая тахикардия) возникает при подавленной и замедленной функции синусового узла и/или повышенном автоматизме желудочков. На ЭКГ выявляют ряд из 5–20 желудочковых экстрасистол, с частотой желудочковых сокращений 55–110 в мин. (чаще 60–90 в мин.), между которыми расположены короткие периоды синусового ритма. Интервал между последним синусовым сокращением и первым эктопическим желудочковым сокращением приступа длинный. Первое или последнее сокращение приступа часто представляет собой комбинированное желудочковое сокращение. Как правило, обнаруживается выраженная синусовая аритмия. Эктопические сокращения желудочков проявляются в медленную фазу синусовой аритмии, а восстановление синусового ритма происходит во время ее быстрой фазы. Эта форма тахикардии встречается при нижнем инфаркте миокарда, интоксикации сердечными гликозидами и гиперкалиемии (рис. 13).
Этиология пароксизмальных
тахикардий
1. Дисрегулярные, или функциональные: невроз с лабильной вегетативной нервной системой – симпатикотония, психоэмоциональные воздействия. Рефлекторные раздражения вследствие патологических изменений в других органах.
2. Миогенные, или органические: ревматизм, ишемическая болезнь сердца, артериальная гипертензия, миокардит и постмиокардитический кардиосклероз.
3. Токсические: передозировка лекарственных препаратов, чрезмерное потребление или повышенная чувствительность к никотину, кофе, чаю, алкоголю, инфекции и т.д.
4. Электролитные: гипо– или гиперкалиемии, гипо– или гиперкальциемии, гипомагнезиемии.
5. Дисгормональные: пубертатный период, беременность, предменструальный синдром, климакс, тиреотоксикоз, гипотиреоз, феохромоцитома, дисфункция яичников, заболевания гипофиза, тетания.
6. Врожденные: синдром преждевременного возбуждения желудочков (WPW, CLC и др.).
7. Механические: катетеризация и операции на сердце, ангиография, торакальные операции, травмы сердца.
8. Идиопатические.
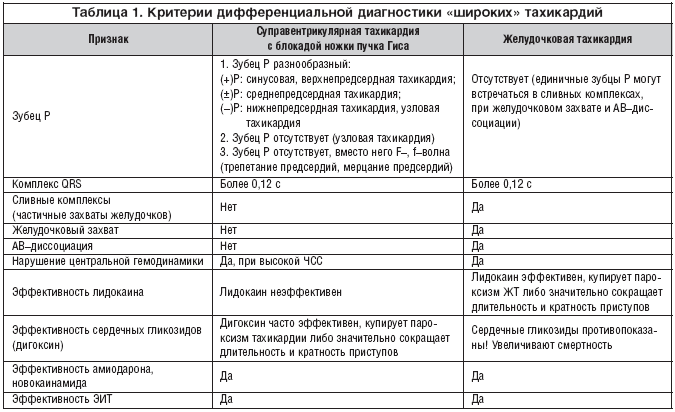
В таблице 1 представлены основные критерии, позволяющие определить, идет речь о ЖТ либо о предсердной тахикардии с уширенными комплексами QRS. Такие свойства тахикардии, как морфология комплекса QRS, темп и регулярность ритма, не дают ответа. Надежными признаками ЖТ являются «захваты», но они встречаются нечасто. Принимаются во внимание и такие важные факты, как сохранение независимого синусового ритма и эффективность проводимой терапии.
Заключение
Как видно из представленной статьи, существует большое разнообразие видов аритмии, маскирующихся под желудочковую тахикардию. Однако в этом ряду ЖТ занимает особое место, поскольку ей присуща склонность перерождаться в фибрилляцию желудочков либо вызывать тяжелые нарушения кровообращения.
Электрокардиографический метод по–прежнему остается ведущим при распознавании ЖТ, хотя точный диагноз по ЭКГ возможен только в 50% случаев. Диагностика ЖТ заметно улучшается, если во время приступа удается зарегистрировать ЧПЭКГ или внутрипредсердную электрограмму.
В случае невозможности точной ЭКГ–диагностики любую «широкую» тахикардию нужно рассматривать как ЖТ и выбирать соответствующую тактику лечения. При дефиците времени для дополнительной диагностики «широкой» тахикардии и быстром нарастании явлений недостаточности кровообращения очевидной является и непревзойденная фармакологическими средствами эффективность электроимпульсной терапии.

Литература
1. Аритмии сердца / Под ред. В. Дж. Мандела. – М. Медицина, 1996. – С. 512.
2. Бокарев И.Н. Попова Л.В. Фомченкова О.И. Синдром аритмии. – М. Практическая медицина, 2007. – С. 208.
3. Джанашия П.Х. Шевченко Н.М. Шлык С.В. Нарушение ритма сердца. – М. Издательство «Оверлей», 2006. – С. 320.
4. Кушаковский М.С. Аритмии сердца. – Спб. Гиппократ, 1992.
5. Кушаковский М.С. Журавлева Н.Б. Аритмии и блокады сердца (атлас электрокардиограмм). – Л. Медицина, 1981.
6. Недоступ А.В. Благова О.В. Как лечить аритмии. Диагностика и терапия нарушений ритма и проводимости в клинической практике. – 3–е изд. – М. МЕДпресс–информ, 2008.– С. 288.
7. Орлов В.Н. Руководство по электрокардиографии. – М. ООО «Медицинское информационное агентство», 1999. – 528 с.
8. Руководство по электрокардиографии / Под ред. В.С. Задионченко – Saarbrucken, Germany. Издатель: LAP LAMBERT Academic Publishing GmbH&Co. KG, 2011. – С. 323.
9. Томов Л. Томов И. Нарушения ритма сердца. – София: Медицина и физкультура, 1976.
10. Яковлев В.Б. Макаренко А.С. Капитонов К.И. Диагностика и лечение нарушений ритма сердца. – М. Бином. Лаборатория знаний, 2003. – С. 168.
11. Lown B. Temte J.V. Arter W.J. Ventricular tachy–arrhythmias // Circulation. – 1973. – Vol. 47. – P. 1364–1381.
12. Movsowitz C. Schwartzman D. Callans D.J. et al. Idiopathic right ventricular outflow tract tachycardia: narrowing the anatomic location for successful ablation // Am. Heart. J. – 1996.– Vol. 131. – P. 930–936.
Тахикардия — организм на пределе? — Диагностика

Диагностика тахикардии
Врач может диагностировать тахикардию на основе ваших ответов на вопросы о симптомах, медицинского осмотра и ряда обследований и анализов. Общие тесты включают в себя следующие исследования:
- Электрокардиография (ЭКГ)
Это основной метод диагностики тахикардии. Для ЭКГ маленькие сенсоры (электроды) размещают на груди и руках для записи электрических сигналов, проходящих через сердце. На ЭКГ отражается усреднение всех векторов потенциалов действия, возникающих в определенный момент работы сердца. По ЭКГ врач может определить тип тахикардии, а также понять, как нарушения в работе сердца могут влиять на учащение сердечного ритма. Врач может также попросить вас использовать портативные устройства для ЭКГ дома, чтобы получить больше информации о сокращениях мышц сердца. К таким портативным устройствам относятся — холтеровский монитор и регистратор.
Исследование представляет собой непрерывную регистрацию электрокардиограммы в течение 24 часов и более. Запись ЭКГ осуществляется при помощи специального портативного аппарата — рекордера (регистратора), который пациент носит с собой (на ремне через плечо или на поясе). Для контакта с телом пациента используются одноразовые клейкие электроды. Во время исследования пациент ведет обычный образ жизни (работает, ходит на прогулки), отмечая в специальном дневнике время и обстоятельства, в которых возникают неприятные симптомы со стороны сердца. Это исследование дает врачу возможность получить более полную симптоматическую картину.
- Регистратор
Методы диагностики тахикардии

Диагностика позволяет выявить причины появления заболевания: поражения сердца и внесердечные факторы. Кроме этого, благодаря комплексному обследованию врач сможет определить, какой тахикардией страдает пациент: эктопической или синусовой.
Электрокардиография
Электрокардиография (ЭКГ) играет главную роль в определении вида тахикардии, ритмичности и частоты сердечных сокращений. Результаты ЭКГ позволяют выявить признаки хронической ишемии миокарда, аритмии, гипертрофии правого или левого желудочка, перенесенного инфаркта миокарда.
Суточный мониторинг ЭКГ по Холтеру
Проведение суточного мониторинга ЭКГ по Холтеру позволяет выявить и проанализировать любые виды нарушений сердечного ритма. Такой метод диагностики дает возможность отследить изменения в деятельности сердца в условиях повседневной жизни пациента: реакцию на эмоциональную и физическую нагрузку, состояние в период сна, проводимость и ритм сердца в течение 24 часов. Благодаря суточному мониторингу ЭКГ можно выявить эпизоды безболевой и болевой ишемии миокарда, уточнить причину предобморочного состояния и обмороков и т.д.
Эхокардиография
С помощью эхокардиографии (ЭхоКГ) можно определить внутрисердечную патологию, вызывающую патологическую тахикардию. Такой метод диагностики позволяет получить информацию о состоянии мягких тканей и клапанного аппарата, толщине стенок сердца, объеме полостей сердца, сократительной активности миокарда. Благодаря ЭхоКГ можно в режиме реального времени увидеть, как работает сердце, отследить особенности движения и скорости крови в желудочках и предсердиях.
Электрофизиологическое исследование сердца
Проведение электрофизиологического исследования (ЭФИ) сердца позволяет узнать, как электрический импульс распространяется по сердечной мышце, выявить нарушения проводимости сердца и механизм тахикардии. Благодаря ЭФИ можно изучить электрофизиологические свойства миокарда желудочков и предсердий, проводящей системы, а также проконтролировать эффективность нефармакологической и лекарственной терапии.
В качестве дополнительных методов диагностики тахикардии проводится ЭЭГ головного мозга, общий анализ крови, анализ крови на содержание гормонов щитовидной железы и др. что позволяет исключить заболевание крови, нарушения эндокринной системы, патологии ЦНС и т.д.