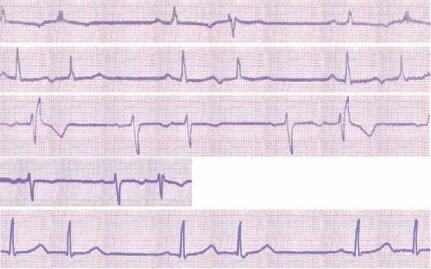
Блокады сердца
Что это такое и отчего это бывает?
Нередко при электрокардиографическом обследовании (на медосмотре, в связи с жалобами на самочувствие, при поступлении в больницу) в заключении фигурирует слово «блокада». При этом ощутимых нарушений в работе сердца может и не быть. В то же время, некоторые блокады могут приводить к неритмичному сокращению сердца, в частности, к «выпадению» отдельных импульсов или существенному замедлению сердечного ритма. Для того, чтобы понять, что такое блокады сердца и опасны ли они, нужно сказать несколько слов о проводящей системе сердца.
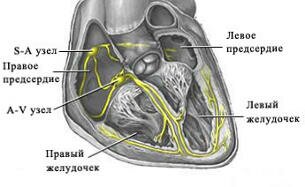
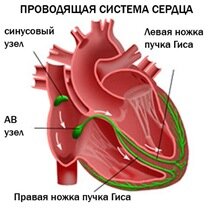
Сокращения сердца, обеспечивающие его работу, происходят под воздействием электрических импульсов, которые создаются и проводятся на все участки сердечной мышцы так называемой проводящей системой сердца. В норме, импульс возникает в синусовом узле, расположенном в верхней части правого предсердия, далее распространяется на предсердия, вызывая их сокращение, с предсердий — через атриовентрикулярный (АВ) узел — на желудочки, в которых проводящая система разветвляется подобно ветвям дерева для проведения импульса на все их участки. Нарушение проведения электрического импульса по какому-либо участку проводящей системы называется блокадой сердца.
Блокады сердца могут возникать практически при любом поражении сердечной мышцы: стенокардии, миокардите, кардиосклерозе, инфаркте миокарда, гипертрофии отделов сердца, повышенных нагрузках на сердечную мышцу (например, у спортсменов), а также при передозировке или неправильном применении некоторых лекарственных средств. Иногда блокады сердца могут быть вызваны наследственной предрасположенностью или нарушением внутриутробного развития сердца.
Классификация блокад
В зависимости от уровня блокады выделяют следующие основные формы блокады сердца.
Синоатриальная блокада — нарушение проводимости из синоатриального узла в предсердия.
Нарушение проведения импульса в области синусового узла.
Признаки:
Ритм синусовый, но неправильный: периодически выпадают отдельные сердечные циклы PQRST.
Встречается удлиненный интервал RR, чаще всего равный двум RR.
Во время длинных пауз выскальзываются комплексы и ритмы.
Межпредсердная блокада — нарушение проводимости по проводящей системе предсердия. Нарушение ритма. Увеличение длительности зубца P, расширение или зазубрение зубца P.
Атриовентрикулярная блокада — нарушение проведения импульса на уровне атриовентрикулярного узла или ствола пучка Гиса.
Нарушение ритма, выделяют 3 степени.
I. Импульсы проходят из предсердия в желудочек с задержкой. Интервал PQ увеличен за счет сегмента.
II Мобиц 1. — постепенное увеличение длительности интервала PQ, при котором выпадает желудочковый комплекс QRST при сохранении зубца P.
II Мобиц 2. — интервал PQ нормальный или удлиненный (нет прогрессирующего удлинения), при котором выпадает желудочковый комплекс QRST при сохранении зубца P.
III. Полное разобщение желудочкового и предсердного ритма (полная блокада АВ), интервалы PP и RR постоянные, но интервал PP больше интервала RR. ЧСС до 40-60, но может быть и 30-35. QRS расширен и деформирован.
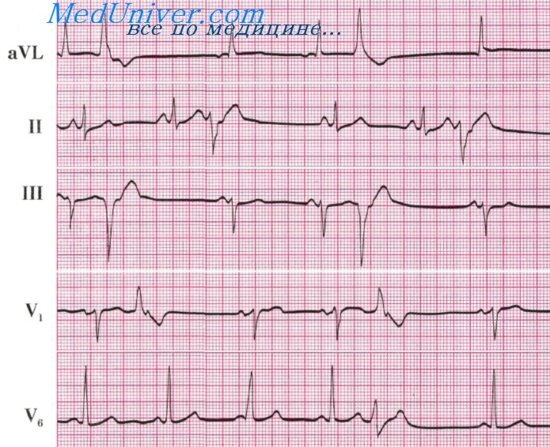
Блокада ножек пучка Гиса — нарушение проводимости на уровне правой, левой передней или левой задней ножки пучка Гиса.
Блокады сердца. Экстрасистолия
Блокады сердца характеризуются замедлением или полным прекращением проводимости в миокарде.
Причинами нарушений проводимости в миокарде могут быть различные органические заболевания сердечно-сосудистой системы (ревматизм, миокардит, коронарный кардиосклероз, инфаркт миокарда, идиопатический очаговый фибросклероз пучка Гиса и его ножек, врожденные дефекты перегородок сердца,) интоксикация медикаментозными средствами (препаратами наперстянки, передозировка бета-адреноблокаторов, хинидина, аймалина), а также тяжелые заболевания печени, гипотиреоз, бруцеллез, гипотермия, гиперкалиемия, операции на сердце и др.
В зависимости от локализации блока различают следующие виды блокад: синоатриальную, внутрипредсердную и атриовентрикулярную блокады. Чем ниже в проводящей системе локализация блока, тем более выражена брадикардия. Однако чисто клиническими методами (без ЭКГ) дифференцировать отдельные виды блокад не представляется возможным.
Наиболее характерными ЭКГ признаками синоатриальной блокады являются:
а) увеличение продолжительности зубца Р более 0,11 сек.;
б) расщепление зубца Р.
Наиболее характерными ЭКГ признаками атриовентрикулярной блокады являются:
а) увеличение продолжительности интервала P-Q (PR) более 0.20 сек (1 степень блокады);
б) выпадение отдельных желудочковых комплексов QRST (2 степень блокады);
в) полное разобщение предсердных (Р) и желудочковых (QRST) ритмов и уменьшение ЧСС до 60-30 и менее в минуту (3 степень — полная поперечная блокада).
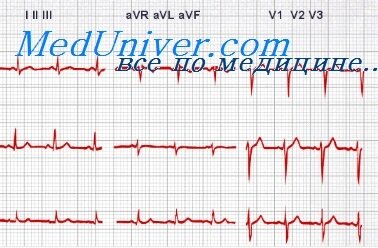
Экстрасистолия
Под экстрасистолией понимается внеочередное возникновение возбуждения и сокращения миокарда. Наиболее частой причиной экстрасистолии является повторный вход волны возбуждения (reentry), или возникновение эктопического очага деполяризации.
Возникновение экстрасистолии обычно связано либо с функциональными сдвигами вегетативной нервной системы (эмоциональное напряжение, влияние никотина, алкоголя и др.), либо с органическими поражениями (коронарный атеросклероз, очаги ишемии в миокарде и др.).
Общим ЭКГ признаком экстрасистолии является преждевременное появление сердечного цикла с последующим увеличением времени до следующего нормального комплекса QRST (компенсаторная пауза).
В зависимости от локализации эктопического очага возбуждения различают экстрасистолы предсердные, возникающие из атриовентрикулярного соединения, и желудочковые.
ЭКГ картина при этих вариантах экстрасистолии отличается только характерными изменениями в зубце Р (он может быть отрицательным или деформированным) и комплекса QRS (он может быть расширенным и деформированным, иногда зубец Р может быть дискордантным желудочному комплексу экстрасистолы).
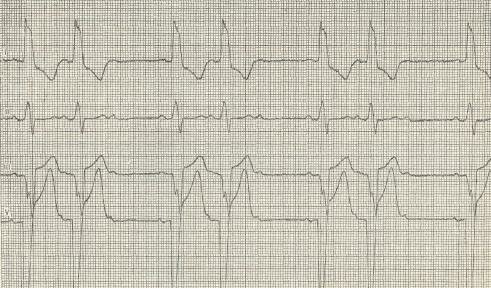
На рисунке представлены электрокардиограммы трех видов предсердной экстрасистолии: а — из верхних отделов предсердия (зубец Р положительный), б — из средних отделов предсердия (зубец Р двуфазный), в — из нижних отделов предсердия (зубец Р отрицательный).
На рисунке представлена ЭКГ. иллюстрирующая экстрасистолию, происходящую из атриовентирикулярного соединения. На кривой «а» эктопический импульс достигает одновременно предсердия и желудочка, с связи с чем комплекс QRS и зубец Р сливаются, и зубец Р на кривой не фиксируется. На кривой «б» эктопический импульс распространяется сначала на желудочек, а затем на предсердие, в связи с чем зубец Р фиксируется сразу после комплекса QRS.
Желудочковые экстрасистолы могут быть регулярные и нерегулярные (политопные). На рисунке представлены регулярные желудочковые экстрасистолы, повторяющиеся после каждого нормального комплекса QRS (бигеминия — кривая а), после каждых двух нормальных комплексов QRS (тригеминия — кривая б), после трех нормальных комплексов QRS (квадригеминия — кривая в). Пример политопной экстрасистолы представлен на рисунке. Она может появиться после любого числа правильных желудочковых комплексов.
Комплекс QRS экстрасистолы может быть расширен и деформирован. Зубец Т экстрасистолы может быть высоко амплитудным, нормальным или отрицательным.
Оглавление темы «ЭКГ и его анализ»:
Атриовентрикулярная блокада. Признаки и виды атриовентрикулярной блокады.
Атриовентрикулярная блокада I—II степени. Характеризуется замедлением проведения импульса от предсердий к желудочкам и встречается у новорожденных детей с частотой 12—13%.
Этиология атриовентрикулярной блокады. Считается, что атриовентрикулярная блокада I—II степени в неонатальном периоде чаще всего носит функциональный характер и зависит от многих факторов, в том числе и от продолжительности потенциала действия, рефрактерности проводящей системы Гиса— Пуркинье. Она может существовать кратковременно или регистрироваться на ЭКГ длительно.
Основными причинами АВ-блокады I—II степени являются сопутствующие врожденные пороки сердца, интоксикации гипоксического и инфекционного происхождения, воспалительные изменения в миокарде, токсическое действие сердечных гликозидов, реже она возникает в результате тяжелых метаболических нарушений, в частности при гипокальциемии. Описан случай внезапного возникновения у новорожденного ребенка на 2-й день жизни на фоне анатомически здорового сердца, нормальной концентрации основных электролитов в сыворотке крови и удлиненного интервала QT атриовентрикулярной блокады 2:1, которая через некоторое время самостоятельно купировалась.
Клинически при этом виде нарушений ритма сердца проявлений нет и блокада регистрируется только электрокардиографически. Аускультативно отметить аритмию удается в случае, когда блокада сочетается с периодами Самойлова—Венкебаха.
ЭКГ-изменения зависят от степени АВ-блокады.
• У новорожденных детей на ЭКГ атриовентрикулярная блокада I степени проявляется удлинением интервала PQ свыше 0,13—0,16″. Все интервалы PQ одинаковой продолжительности. При значительном удлинении интервала PQ зубец Р может наслаиваться на зубец Т предшествующего комплекса.
• Для неполной блокады II степени (Мобитц I) характерно постепенное замедление атриовентрикулярной проводимости от цикла к циклу, которое заканчивается полным перерывом проводимости. Затем проводимость восстанавливается и описанный комплекс повторяется снова. На ЭКГ наблюдается прогрессирующее удлинение интервалов PQ до выпадения комплекса QRS. Зубцов Р становится больше, чем комплексов QRS. Зубец Р и комплексы QRS не деформированы.
Другая форма неполной блокады II степени (Мобитц II) проявляется внезапным прекращением проведения импульсов из предсердий в желудочки. На ЭКГ записывается неожиданное выпадение желудочкового комплекса QRS в виде длинной паузы после зубца Р, которая примерно равна сумме двух обычных интервалов R-R.
Лечения неполной атриовентрикулярной блокады. как правило, не требуется, так как она не оказывает влияния на кровообращение новорожденного ребенка.

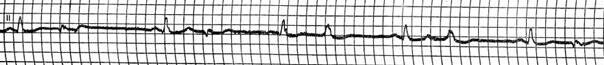
Атриовентрикулярная блокада III степени
Полная атриовентрикулярная (АВ) блокада возникает при полном прекращении передачи импульсов возбуждения из предсердий в желудочки сердца. Предсердия сокращаются в своем, более частом ритме под влиянием импульсов из синусового узла, желудочки сокращаются в более редком ритме под действием импульсов из автоматических центров второго или третьего порядка (атриовентрикулярная диссоциация).
Этиопатогенез атриовентрикулярной блокады. Полный атриовентрикулярный блок чаще всего первичен и встречается с частотой 1:15000 живорожденных детей. Описано несколько гистологических типов полного АВ-блока: отсутствие анатомического сообщения между предсердиями и АВ-узлом, перерыв в пучке Гиса, функциональная слабость синусового узла и дистальной проводящей системы.
Различают наследственную, врожденную и приобретенную формы полной АВ-блокады. Они отличаются не только по генезу, но и по характеру течения и прогнозу.
• Врожденная полная АВ-блокада может обнаруживаться как изолированное состояние. Около четверти врожденных АВ-блокад протекают на фоне аномалий развития межжелудочковой перегородки, левопредсердного изомеризма, транспозиции магистральных сосудов. Часть случаев полного АВ-блока наблюдается у новорожденных младенцев, перенесших антенатальную гипоксию, у детей с врожденными пороками развития нервной системы. Отмечено сочетание полного АВ-блока у новорожденного с заболеваниями соединительной ткани у матери.
Давно высказывается мысль о том, что одной из причин врожденного блока сердца может быть аутоиммунный процесс с нарушением в проводящей системе сердца плода. В подтверждение этому в настоящее время накоплено большое количество фактов о негативном влиянии материнских антинуклеарных аутоантител SsA/Ro и SsB/La на развитие АВ-блокады. Они относятся к классу IgG и проникают через плаценту в кровеносное русло плода. В этом случае возникновение АВ-блокады регистрируется после 16 нед гестации. Антитела продолжают обнаруживаться в крови новорожденного до 3 мес жизни. На возникновение аутоиммунного повреждения проводящей системы влияет величина титра антител.
В последнее время появилась и другая точка зрения. В частности, J.A. Mazel et al. (1999) в эксперименте показали, что внутривенные инъекции иммуноглобулина, содержащие соответствующие антитела, вызывают только брадикардию у плода из-за удлинения АВ-проводимости, но не полную блокаду сердца. Также показано наличие ассоциации между HLA-DR3, В8, МВ2 галлотипами у матери и плода. При наличии SsA антител у матери и АВ-блокады у плода установлена ассоциация с галлотипами А1, В8, DR3, МВ2, МТ2.
К.А. McLeod et al. описан случай, когда у новорожденного ребенка с полным врожденным блоком сердца произошло восстановление проводимости по дополнительным проводящим путям, связанным с асимптоматичным течением синдрома WPW. Несмотря на синусовый ритм, впоследствии развилась тяжелая дилатационная кардиомиопатия, приведшая к гибели ребенка.
• Наследственные АВ-блокады обусловлены диффузной инфильтрацией проводящей системы сердца липидными, белковыми или полисахаридными комплексами вследствие дефекта соответствующих ферментных систем, ответственных за их синтез. Наследственные формы полной АВ-блокады сопровождаются поражением и сократительного миокарда.
• Приобретенные АВ-блокады у новорожденных чаще всего возникают вследствие гипоксического, токсического, воспалительного повреждения, у детей, перенесших тяжелую асфиксию в родах, родовую травму ЦНС, реже без видимых причин. Преходящий атриовентрикулярный блок также может быть следствием диагностической ангиографии при проведении обследования младенцев по поводу дефекта межжелудочковой перегородки.
Оглавление темы «Блокады и кардиомиопатии у детей.»: