Варикоз MedPlus
Холестериновые бляшки на сердце
 31 Дек 2014, 10:06 |
31 Дек 2014, 10:06 |  Author: admin
Author: admin

На сегодня единственными химическими соединениями, открытыми учеными, которые способны растворять атеросклеротические бляшки внутри сосудов, являются, по-видимому, полиненасыщенные жирные кислоты (пнжк) . Это эйкозапентаэновая (эпк) и докозогексаэновая (дгк) жирные кислоты класса Омега-3 и гамма-линоленовая кислота (глк) класса Омега-6. Так, как эти кислоты растворяют бляшки вместе со всем их содержимым, не может больше ни одно известное науке вещество.
Омега-3 . называемые еще «морскими жирами», содержатся преимущественно в жирных сортах холодноводных морских рыб — лососе, тунце, и даже, представьте, в обычной селедке. Если вы хотите, чтобы ваши артерии начали очищаться от бляшек, включите в свой рацион рыбные блюда — не меньше 3-х порций в неделю.
Достаточно ли этого? К сожалению, не совсем. Потому что для достижения ощутимого эффекта ежедневная доза пнжк должна быть достаточно большой, а увлекаться, например, блюдами из лосося американские врачи не рекомендуют по той причине, что в нем содержится определенное, хотя и не слишком большое, количество ртути. 3 порции в неделю — это вполне безопасно, а если больше — это уже как карта ляжет.
Поэтому мой личный совет — введите плюс к этому в свое меню льняное масло. В льняном масле содержится альфа-линоленовая кислота, которая является прародителем эпк и дгк, и в силу этого льняное масло является даже более богатым источником Омега-3, чем лосось.
Другое дело, что процесс превращения алк в эпк и дгк занимает недели. Но если вы настроены на конечный результат, то вам все равно нужно насыщать свой организм пнжк, по крайней мере, в течение полутора лет, чтобы размеры бляшек уменьшились хотя бы на 15%.
Этот процесс можно ускорить и сделать менее хлопотным, если периодически, курсами подключать биодобавки. Регулярный прием Omega 3, капсул стандартизированного рыбьего жира, эквивалентен употреблению двух порций лосося в неделю. Причем это экологически чистый продукт, без всяких примесей, в том числе ртути.
Омега-3 и Омега-6 являются липопротеинами очень высокой плотности, поэтому они снижают уровень лпнп в крови и одновременно повышают уровень лпвп, то есть, «хорошего» холестерина. Значит, вам уже не понадобятся статины, и в организме появится, наконец, долгожданный мелатонин, которого боятся трихомонады.
Омега-3 и Омега-6, совместно с токоферолом (витамином Е), помогают решить сразу несколько задач:
- очищается русло кровотока от холестериновых отложений;
- по законам гидравлики при этом нормализуется кровяное давление;
- обеспечивается активизация обменных процессов;
- трихомонады лишаются «невидимости» для иммунитета.
Источником Омега-6 (гамма-линоленовой кислоты) являются некоторые экзотические виды масел, например, масло ослинника (примулы вечерней), масло бурачника и масло черной смородины. В обычных растительных маслах глк содержится в мизерных количествах, да еще и в компании с другими жирами, прямо скажем, нехорошего действия. Поэтому наилучшим источником глк являются биодобавки, такие как Evening Primrose Oil.
Омега-6 целесообразно применять тогда, когда нужно прочистить мелкие сосуды, капилляры. То есть, при катаракте, глаукоме, мигренях, онемении рук, болях в ногах и т.д. С крупными сосудами лучше справляются жиры Омега-3.
К сожалению, гарантировать, что пнжк обратят вспять развитие атеросклероза, пока, по-видимому, тоже нельзя, так как научные публикации, в которых отмечено уменьшение склерозирования артерий, очень немногочисленны. Однако абсолютное большинство исследований показало, что Омега-3 стабилизируют состояние бляшек . а это очень важно, так как, согласно последним данным, развитие ишемических процессов зависит не столько от формы, размеров и количества атеросклеротических бляшек, сколько от их стабильности или нестабильности.
Стабилизация атеросклеротических бляшек снижает вероятность их разрыва и образования тромбов, поэтому Омега-3 резко улучшают прогноз при атеросклерозе. Американская кардиологическая ассоциация признает, что, хотя вопрос по-прежнему изучается, имеющиеся данные свидетельствуют о том, что увеличение содержания жиров Омега-3 в пище снижает риск развития ишемической болезни сердца и инсульта.
Таким образом, от атеросклероза, по-видимому, есть шанс избавиться, если заняться этим вплотную и всерьез. Это приведёт в норму кровоснабжение всего организма. Нужно только иметь в виду некоторые моменты.
1. Бляшки можно «растворить» до попадания в них кальция (кальциноз). Это значит, что если вы приняли решение побороть свой атеросклероз, то время уже пошло.
2. Если ваши сосуды уже хорошо «утыканы» бляшками (независимо от того, что они собой представляют — «пенные клетки» или колонии трихомонад), то что произойдет, когда вы их уберете? Правильно, останутся дырки. В кровеносных сосудах, заметьте себе. А если это будут коронарные артерии?
Поэтому, прежде чем начинать заниматься лечением, нужно, во-первых, пройти тщательную диагностику и посоветоваться с врачом. С врачом, а не со штатной единицей районной поликлиники. И в идеале — проводить лечение под врачебным контролем. Если вы будете все делать не торопясь и правильно, шансы на успех значительно повысятся.
3. Конечно, есть смысл говорить о восстановлении здоровья сосудов только в том случае, если вы сами перестанете делать себе плохо: не будете увлекаться жирной пищей, сведете к минимуму стрессы, будете больше двигаться, избавитесь от вредных привычек, станете принимать антиоксиданты и следить за своим холестерином — и, конечно, пройдете антипаразитарную терапию.
Это дополнение я сделал 7 июня 2013 г. после того как прошел ультра-звуковое обследование (я периодически это делаю у знакомого врача). При предыдущем обследовании в ноябре 2011-го у меня обнаружился кальциноз митрального и аортального клапанов сердца. А вот сейчас никаких признаков кальциноза уже нет.
На протяжении прошлого года я пропил, наверное, три банки Omega 3, именно с целью остановить прогрессирование отложений. Но на такой результат, прямо скажем, даже и не рассчитывал!
Получается, что Omega 3 способны растворять даже кальцинированные бляшки. И не исключен вариант, что они сделали мне еще один неожиданный подарок. Но об этом я расскажу в дополнении к статье «Сад желчных камней».
Добавлено: июнь 2012
При перепечатке активная ссылка на источник обязательна
Источник: http://www.fit-leader.com/encyclopedia/atherosclerosis-4.shtml

«Бомба замедленного действия, уже тикает внутри Вас»
Каждый из нас хозяин своей судьбы. Одни предпочитают жить по течению, как живут многие из нас. Раз уж появился на свет – нужно жить. Другим, не хватает 24 часов в сутках, чтобы утвердиться и занять свое достойное место под солнцем.
Наступает момент, когда все складывается как нельзя лучше: семья, работа, карьера, деньги, связи, друзья, развлечения, казалось бы – живи и радуйся?
Ты – полный хозяин своей жизни!
Но с того момента, когда Вы действительно ощутите всю свою важность как личность, спрос на Вас, как на специалиста и острую необходимость в Вас ощутят люди, которые рядом и любят Вас, именно в этот момент, в Вашей жизни появляется еще один хозяин.
После 40 – Вы его конкурент, после 50 – заклятый враг, а позже раб, от которого он безжалостно избавляется на глазах у всех. Он находится внутри Вас, живет и растет за счет Вас, но потом, он наступает Вам на горло и тогда бороться уже поздно.
Для того, что бы этого не случилось, и никто не смог помешать Вам, наслаждаться жизнью – врага нужно знать в лицо.
Его лицо и имя его – АТЕРОСКЛЕРОЗ.
«Атеросклероз у меня не болит», скажите Вы «И жить мне не мешает».
Верно.
Он портит Ваши сосуды и убивает Вас тихо, медленно и абсолютно безболезненно. Таким образом, Вы (не зависимо от желания), автоматически становитесь пациентом (настоящим или будущим), и должны знать:
Что такое атеросклероз и почему он появляется?
Как с ним бороться и что нужно делать, чтобы атеросклероз не развился именно у Вас?
Грамотный в этом вопросе человек никогда не станет пациентом!
Многие ошибочно думают, что атеросклероз, болезнь пожилых людей – это глубочайшее заблуждение!
Давайте разберемся и выясним, как это касается именно Вас?
Что такое атеросклероз?
Атеросклероз – это хроническое заболевание сосудов, характеризующееся отложением холестерина в стенке кровеносных сосудов, в виде атеросклеротических бляшек, приводящее к сужению сосуда и нарушению кровообращения.
При атеросклерозе страдают все кровеносные сосуды – это значит весь организм. И в первую очередь страдают те органы, сосуды которых поражены в большей степени.
Как это происходит, Вы сможете посмотреть в этом видео.
Заранее хочу сказать, что реклама коэнзима Q10 не имеет никакого отношения к данной теме и я не занимаюсь рекламой, каких либо лекарственных препаратов.
Смотреть видео:
«О холестерине!»
Для просмотра нажмите на кнопку в середине экрана.
Если видео не запускается, нажмите на паузу и подождите пока видео загрузится!
Видеоролик стоит внимания? Поделись с близкими и друзьями.
Что такое атеросклеротическая бляшка?
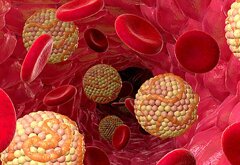
Суть самого атеросклероза в том, что во внутренней стенке сосудов, которая в норме гладкая, появляются налипания и наросты жира (холестерина), в результате чего образуется атеросклеротическая бляшка.
Атеросклеротическая бляшка – это скопление жира в стенке сосуда, она похожа на комок «слипшейся каши». По мере прогрессирования атеросклероза, эти бляшки растут внутри сосуда, тем самым суживают его просвет и перекрывают ток крови по нему.
Для лучшего понимания этого процесса приведу более понятный пример.
Вы когда ни будь, видели старую водопроводную трубу в разрезе?
Или трубу в рекламе средств, для очистки труб?
Так вот, атеросклеротическая бляшка как раз и есть та грязь и ржавчина, которые налипают на стенке сосудов изнутри и приводят к образованию засоров, пробок, грязи или вообще отсутствию слива воды по трубе.
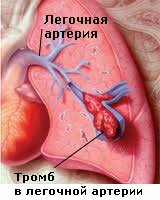
Аналогичный процесс происходит в сосудах. В случае атеросклероза, кровеносный сосуд – это водопроводная труба, кровь – это вода в ней, грязь и ржавчина – это бляшка, а образовавшийся затор (пробка) – это тромб, который закрывает сосуд и является причиной инфаркта или инсульта.
Теперь надеюсь, картина ясна!
Как грязь от мыла, пены и жира, которая со сливом попадает в трубу, точно так же попадает в наш организм холестерин вместе с пищей и забивает стенки наших сосудов.
Что такое холестерин?
Холестерин очень коварная штука. Вы можете спросить меня: «Зачем мне знать о каком то холестерине, он у меня не болит и его никак не видно?»
Действительно, так и есть – холестерин пожирает Ваши сосуды совсем безболезненно.
Боль появляется тогда, когда делать что-либо, уже поздно и бесполезно, потому как сосуд полностью забит и развивается инфаркт либо инсульт.
И Вы в такой ситуации уже никак не сможете себе помочь.
Да лучше бы холестерин болел, как зуб, например. Заболел у Вас холестерин, сходили к врачу, почистили сосуд (как зубной налет или зубной камень) и голова не болит, о том, что завтра может случиться инфаркт, так из под тешка – обидно правда?
Сосуд не почистишь ершиком, как трубу от грязи.
Холестерин – это, проще говоря, жир (липиды) который налипает на стенки сосудов, разрастается там, ведет к сужению сосудов и нарушениям кровообращения (инфаркту, инсульту, гангрене и пр).
Пару слов в защиту холестерина
У нас в организме есть «хороший» и «плохой» холестерин. «Хороший», его называют (ЛПВП) – липопротеиды высокой плотности, замедляет развитие атеросклероза, участвует в выработке гомонов и служит строительным материалом для клеток нашего организма.
Плохой холестерин (ЛПНП) – липопротеиды низкой плотности, вызывает и ускоряет развитие атеросклероза.
Нарушение между «хорошим» и «плохим» холестерином называется – дислипидемия или нарушение жирового обмена. Это нарушение и лежит в основе атеросклероза.
Факторы, способствующие развитию атеросклероза
1. Генетический фактор
Это случаи сердечно – сосудистых заболеваний, атеросклероза и гипертонии у ближайших родственников (у родителей), но это не означает, что Вы должны тоже непременно заболеть. В то же время, Вы относитесь к группе высокого риска развития болезни, поэтому нужно следить за устранением других возможных факторов риска.
Сильная половина человечества больше подвержена риску развития атеросклероза. Женщин, до наступления менопаузы (климакса), защищают женские половые гормоны – эстрогены. Поэтому мужчины заболевают чаще и раньше. После наступления климакса у женщин, эти границы стираются, и они догоняют мужчин.
Начиная с 35 лет у мужчин, чаще увеличивается риск атеросклероза и его осложнений. Возраст от 35 – 50 лет, для мужчин самый опасный. Для женщин это возраст начинается с 50 лет.
4. Психологические особенности и стресс
Основную группу риска составляют люди не устойчивые к стрессам. Это не значит, что нельзя изменить свое отношение к стрессам – можно, но природные особенности психики, предрасполагающие к заболеванию – изменить нельзя.
Это определенный тип психики, так называемый тип «А». Он характеризуется чрезмерной активностью, стремлением добиваться высоких результатов в поставленных перед собой целях. Такие люди всегда стремятся к лидерству, соперничеству, им свойственна повышенная агрессия, несдержанность, беспокойство, они чувствуют постоянную конкуренцию и нехватку времени.
Такие личности легко узнаваемы: они быстро ходят, много и энергично жестикулируют, быстро говорят, постоянно находятся в работе, даже в не рабочее время (дома, в выходные дни, в отпуске).
Из-за хронического психического и эмоционального перенапряжения, люди типа «А», в 4 раза чаще заболевают сердечно сосудистыми заболеваниями.
5. Артериальная гипертензия
Это систематическое повышение артериального давления выше 140/90 мм рт. ст. Длительное повышение артериального давления до высоких цифр, при отсутствии профилактических и лечебных мероприятий увеличивает риск развития атеросклероза, стенокардии и инфаркта миокарда (частых проявлений ИБС). При повышении артериального давления выше 140/90 мм рт. ст ускоряется скорость кровотока и повышается риск тромбообразования.
Повышение артериального давления травмирует внутреннюю оболочку (стенку) артерии, при этом образуются микро трещинки, которые и являются удобным местом, для отложения холестерина. После заживления микро трещинок, на стенке сосуда остаются рубцы, приводящие к потере эластичности сосуда, что еще больше способствует развитию атеросклероза.
Прочитать подробнее об артериальной гипертензии можно здесь.
Что такое артериальная гипертензия? Посмотрите короткий, но очень содержательный ролик на тему гипертония:
Смотреть видео:
«Гипертония!»
Для просмотра нажмите на кнопку в середине экрана.
Если видео не запускается, нажмите на паузу и подождите пока видео загрузится!
Видеоролик стоит внимания? Поделись с близкими и друзьями.
Никотин вызывает спазм сосудов и провоцирует развитие стенокардии, инфаркта и инсульта. Вызывает кислородное голодание органов и тканей организма, что провоцирует повышение уровня холестерина в крови и отложение его в сосудистой стенке.
Никотин содержит вещества разрушающие стенку сосудов, после чего на поврежденном месте образовывается атеросклеротическая бляшка, а это может привести к формированию тромба внутри сосуда, стать причиной сужения сосуда, либо полной его закупорки с развитием инфаркта миокарда.
Спиртные напитки, при чрезмерном употреблении, увеличивают объемы сердца, что ведет к снижению его сократительной способности и развитию сердечной недостаточности.
По статистике заболевания сердца и сосудов у пьющих людей, встречается в 3 раза чаще, чем у не пьющих. Инфаркт миокарда у любителей спиртных напитков имеет более глубокие и обширные размеры и характеризуется плохим и длительным заживлением.
К чему слова? Посмотрите это видео и убедитесь во всем наглядно.
Смотреть видео:
«Влияние алкоголя и курения на сердце!»
Для просмотра нажмите на кнопку в середине экрана.
Если видео не запускается, нажмите на паузу и подождите пока видео загрузится!
Видеоролик стоит внимания? Поделись с близкими и друзьями.
8. Избыточный вес и ожирение
Лишний вес увеличивает нагрузку на сердце, нарушает жировой обмен и повышает вязкость крови. Увеличение объемов талии прямо пропорционально развитию атеросклероза, для женщин талия больше 80см, для мужчин более 94см, повышает риск развития атеросклероза.
9. Сахарный диабет (нарушение углеводного обмена)
При этом поражаются как мелкие, так и крупные сосуды, что приводит к быстрейшему развитию атеросклероза. У людей страдающих диабетом заболевание атеросклерозом и ИБС возникает чаще, раньше и протекает более тяжело, чем у людей, не страдающих сахарным диабетом.
Обмен углеводов (глюкозы), и их утилизация в тканях регулируются гормонами, в первую очередь – инсулином, гормоном поджелудочной железы. Этот гормон обладает способностью создавать условия для задержки жиров в тканях организма. Повышенная продукция инсулина в организме приводит к задержке жиров в сосудистой стенке, что способствует образованию атеросклеротических бляшек.
10. Гиподинамия (малоподвижный образ жизни)
В результате малой подвижности снижаются все обменные процессы в организме, незначительные нагрузки вызывают увеличение сердечных сокращений и усиленную работу сердца. Повышается уровень холестерина в крови.
Сочетание гиподинамии, избыточного веса, стрессов и курения – самый короткий путь к атеросклерозу!
Как проявляется атеросклероз? и Чем он опасен?
Проявления атеросклероза зависят от расположения атеросклеротических бляшек в кровеносных сосудах того или иного органа, пораженного атеросклерозом. Как я уже говорила, атеросклероз поражает все кровеносные сосуды, а проявляется в том органе, где бляшка перекрывает больше 1/3 сосуда.
Клинические проявления (симптомы и признаки) атеросклероза
Рассмотрим острые проявления атеросклероза в различных сосудах нашего организма. Первым, я буду указывать сосуд, вторым, то к чему приводит его атеросклероз, а третьим, как это проявляется.
Диагностика атеросклероза
Лабораторные методы диагностики атеросклероза:
1. Биохимический анализ крови позволяет определить повышение общего холестерина и уровень глюкозы в крови.
Общий холестерин должен быть у здоровых людей меньше 5 ммоль / литр и меньше 4,5 ммоль / литр у пациентов с сердечно сосудистыми заболеваниями.
2. Липидограмма – это развернутый анализ крови на холестерин. Измеряют уровень общего холестерина и его фракций. Определяют уровень «хорошего» (ЛПВП) и «плохого» (ЛПНП), ибо последний является показателем склонности к атеросклерозу.
Узнайте больше о липидах (жирах) в крови, посмотрев видеоролик. Подробный рассказ и очень познавательное видео.
Смотреть видео:
Для просмотра нажмите на кнопку в середине экрана.
Если видео не запускается, нажмите на паузу и подождите пока видео загрузится!
Видеоролик стоит внимания? Поделись с близкими и друзьями.
«Видео. Как снимается ЭКГ!»
Видеоролик стоит внимания? Поделись с близкими и друзьями.
2. ЭХОКГ (электрокардиография) или УЗИ сердца
Если видео не запускается, нажмите на паузу и подождите пока видео загрузится!
Видеоролик стоит внимания? Поделись с близкими и друзьями.
3. Доплерография
Это УЗИ исследование кровотока в сосудах, с помощью специального датчика, который фиксирует состояние кровотока и напряжение сосудов. При этом обследуют сонные и мозговые артерии.
4. Пробы с дозированной физической нагрузкой
Для просмотра нажмите на кнопку в середине экрана.
Если видео не запускается, нажмите на паузу и подождите пока видео загрузится!
Видеоролик стоит внимания? Поделись с близкими и друзьями.
5. Суточное мониторирование по Холтеру
Это метод регистрации работы сердца в течение суток.
«Как и для чего проводят холтеровское мониторирование?»
Видеоролик стоит внимания? Поделись с близкими и друзьями.
Более подробно прочитать об основных методах исследования сердца, а также посмотреть видео о том, как проводятся методы диагностики сердца можно здесь…
Лечение атеросклероза
Лечение атеросклероза медикаментозное
На сегодняшний день – это трудная задача, потому как не существует универсального лекарства, который избавит Вас, от атеросклероза. Лечение атеросклероза комплексное, длительное, точнее сказать пожизненное и требует определенных материальных затрат.
Для того чтобы начать лечение атеросклероза необходимо провести анализ крови на определение уровня холестерина.
Общий холестерин должен быть у здоровых людей (меньше)
• Ловастатин.
• Правастатин.
• Симвастатин.
• Флувастатин.
• Аторвастатин.
• Разувастатин.
У Вас может возникнуть вопрос «Отличаются ли они между собой, если речь идет об одном и том же веществе, только под разными названиями?»
К сожалению, очень часто они отличаются, не смотря на то, что Вам говорят в аптеке.
Уверенна, что Вам знакома ситуация, когда Вы спрашиваете в аптеке определенный препарат, а фармацевт говорит, что этого препарата нет, и предлагает Вам, не дорогой его заменитель либо Вы сами просите в аптеке «А есть, что ни будь похожее но, дешевле?»
Так вот, отличие не только в названии, стране – производителе, в цене, но и в качестве лекарства. В первую очередь, в качестве. Потому как некоторые фармацевтические заводы, пытаясь сэкономить, либо не имея достаточной возможности для изготовления лекарств, не брезгуют вторсырьем и прочими добавками к препарату, которые не несут вреда, но и пользы от них нет никакой.
Если Вы покупаете дешевый препарат, то в нем 50% лекарства, а 50% добавки, следовательно, и лечение Вы получаете на 50% и на 50% дольше лечитесь. Покупая хороший препарат, Вы получаете 100% лекарства и 100 % лечебного эффекта.
Как говориться «Жадный, платит дважды», но в Вашем случае это не жадность, а незнание всех этих тонкостей.
Теперь Вы в курсе дела и сможете сделать достойный выбор в пользу своего здоровья.
Лечение атеросклероза (хирургическое)
В настоящее время для лечения атеросклероза и его осложнений, используют очень эффективные хирургические методы – расширение просвета суженного сосуда с помощью баллончика и установка стента, удаление бляшек, замена части пораженного сосуда и создание нового пути для тока крови (аорто коронарное шунтирование – АКШ).
В настоящее время активно разрабатываются новые методы лечения атеросклероза.
За последние десятилетия достигнуты внушительные и обнадеживающие результаты в области хирургического лечения атеросклероза и ишемической болезни сердца.
Это очень важно, ибо число людей страдающих ишемической болезнью сердца не уменьшается, а смертность от этой патологии растет с каждым годом. С помощью этих методов лечения, миллионы людей страдающих заболеваниями сердца и сосудов, получили шанс на жизнь и успешно его использовали.
Перед тем как применять данный вид лечения, обязательным является проведение диагностической коронарографии.
Коронарография – это рентгенконтрастный метод диагностики, который позволяет с помощью контрастного вещества введенного через бедренную артерию, увидеть пораженный участок сосуда сердца. Результат этого исследования записывается на диск.
В последствии с помощью просматриваемой информации доктор определяет характер поражения, объем операции и выбирают подходящую в данном случае методику хирургического лечения сосудов сердца (стентирование сосудов сердца либо аорто коронарное шунтирование).
Стентирование сосудов сердца
Это операция, проводимая с целью установки стента для восстановления коронарного кровотока.
Стент – это металлическая трубочка (пружинка), состоящая из многих ячеек, которая раздувается с помощью специального баллона. При введении в пораженный сосуд стент вжимается в стенки и увеличивает просвет сосуда.
Это бескровная операция, проводится под местным обезболиванием, во время которой больной даже может разговаривать с врачом. Сама процедура занимает от 30 до 40 минут.
Через сосуд (артерию) на бедре или руке в устье суженной артерии вводится специальный катетер, через который проведен проводник со специальным баллончиком. На этом баллончике вмонтирован стент. Когда проводник достигает места сужения сосуда, баллончик раздувается, холестериновая бляшка расплющивается, просвет сосуда расширяется, а стент плотно закрепляется на его стенках и своим каркасом не дает им сомкнуться.
Таким образом, кровоток в сосуде восстанавливается, и больной уже через несколько дней, может вернуться к своей привычной жизни.
Этот метод современен и эффективен. Но у него существует одно «но». А именно в 20% случаев, происходит обратное сужение сосуда. Причиной этого является чрезмерное разрастание ткани сосуда и как следствие сосуд снова сужается. Эта вероятность очень индивидуальна.
Сейчас разработаны новые стенты, со специальным лекарственным покрытием (покрытые стенты), которые после установки высвобождают лекарственное вещество, препятствующее разрастанию ткани в сосуде. При установке этих стентов количество побочных эффектов снизилось до 5 %.
Смотреть видео:
«О стентировании коронарных сосудов»
Для просмотра нажмите на кнопку в середине экрана.
Если видео не запускается, нажмите на паузу и подождите пока видео загрузится!
Видеоролик стоит внимания? Поделись с близкими и друзьями.
АКШ – аорто — коронарное шунтирование сердца
Это хирургическая операция, направленная на восстановление кровотока в сердечной мышце. В отличие от стентирования, АКШ – это обход места суженного сосуда с помощью шунта.
Другими словами это создание дополнительного обходного пути для кровоснабжения сердца. Операция более серьезная по объему, чем стентирование сердца.
Она длиться около 4 часов. Проводиться как с аппаратом искусственного кровообращения, когда сердце на время операции отключают, а за него работает аппарат, так и без отключения сердца, в этом случае создают неподвижность сердца только в оперируемой зоне.
Проводится разрез грудной клетки, выделяют пораженный сосуд и накладывают шунт. Шунтом может служить кровеносный сосуд, взятый из руки либо из ноги больного во время операции. После, больной находится в отделении реанимации, позже его переводят в обычную палату.
Через 10 дней снимают швы. В течение 2 – 3 месяцев после операции необходимо носить специальный корсет, для лучшего заживления тканей. Позже всё это восстанавливается и человек себя чувствует совсем иначе. Постепенно он привыкает к новой жизни, где нет места сердечной боли.
Смотреть видео:
«АКШ – аорто — коронарное шунтирование сердца»
Для просмотра нажмите на кнопку в середине экрана.
Если видео не запускается, нажмите на паузу и подождите пока видео загрузится!
Видеоролик стоит внимания? Поделись с близкими и друзьями.
Метод АКШ на сегодняшний день, является самым доказанным и эффективным, в лечении ИБС. Однако стоит помнить, что современные методы лечения не отменяют профилактики и внимательного отношения к своему сердцу и здоровью в целом.
Читать обязательно: 
Вся информация на сайте предоставлена исключительно в ознакомительных целях и не может быть принята, как руководство к самолечению.
Лечение заболеваний сердечно-сосудистой системы требует консультации кардиолога, тщательного обследования, назначения соответствующего лечения и последующего контроля за проводимой терапией.
Варикоз MED PLUS
 Холестериновые бляшки на ногах
Холестериновые бляшки на ногах

heart.su » Атеросклероз коронарных артерий
атеросклероз коронарных артерий
Сердечный приступ при сужении и уплотнении коронарных артерий
кардиология — профилактика и лечение болезней сердца — heart.su
Что такое атеросклероз?
Атеросклероз — это постепенный процесс, при котором холестериновые бляшки (скопления) оседают на стенках артерий. Холестериновые бляшки вызывают уплотнение стенок артерий и сужение внутреннего канала артерии (просвета). Артерии, суженные вследствие атеросклероза, не могут доставлять достаточное количество крови, чтобы поддерживать нормальное функционирование снабжаемых ими частей тела. Например, атеросклероз артерий вызывает снижение притока крови к ногам. Сниженный кровоток в ногах может соответственно вызывать боли в ногах при ходьбе или выполнении упражнений, трофическую язву, более длительное заживление ран на ногах. Атеросклероз артерий, которые снабжают кровью мозг, может привести к сосудистому слабоумию (умственной деградации вследствие постепенного многолетнего отмирания тканей головного мозга) или к инсульту (внезапной смерти тканей мозга).
У многих людей атеросклероз может оставаться в скрытой форме (без проявления симптомов или проблем со здоровьем) на протяжении многих лет или даже десятилетий. Атеросклероз может развиваться, начиная с подросткового возраста, но все симптомы и проблемы со здоровьем обычно появляются уже в период зрелости, когда артерии уже значительно сужены. Курение сигарет, высокое кровяное давление, повышенный уровень холестерина и сахарный диабет могут ускорить развитие атеросклероза и привести к более раннему появлению симптомов и осложнений, особенно у людей, у которых в семейном анамнезе были случаи развития атеросклероза в раннем возрасте.
Коронарные болезни сердца включают:
- Cердечные приступы
- Внезапную смерть
- Боль в груди (стенокардию)
- Патологические сердечные ритмы
- Сердечную недостаточность из-за ослабления сердечной мышцы
Коронарный атеросклероз (или коронарная артериальная болезнь) обозначает атеросклероз, вызывающий уплотнение и сужение коронарных артерий. Болезни, возникающие из-за уменьшения поступления крови к сердечной мышце вследствие коронарного атеросклероза, называются коронарными болезнями сердца (кбс).
Сердечный приступ при атеросклерозе коронарных артерий
Иногда поверхность холестериновой бляшки может разрываться, и на поверхности образовывается кровяной сгусток. Сгусток преграждает прохождение крови по артерии и вызывает сердечный приступ. Причина разрыва, который ведет к образованию сгустка, в значительной степени неизвестна, но этому может способствовать курение сигарет или другое никотиновое воздействие, повышенное содержание холестерина лнп (липопротеины низкой плотности), высокий уровень катеколамина (адреналина) в крови, высокое кровяное давление и другие механические и биохимические причины.
В отличие от стенокардии напряжения или покоя при сердечном приступе сердечная мышца отмирает и эта утрата необратима. Хотя сердечные приступы могут происходить в любое время дня, большее их количество приходится на промежуток от 4-00 до 10-00 часов. Это происходит вследствие того, что в крови повышается уровень адреналина, вырабатываемого надпочечниками в утренние часы. Повышенный уровень адреналина, как обсуждалось выше, может вызвать разрыв холестериновых бляшек.
Приблизительно у 50% пациентов с сердечными приступами перед их наступлением наблюдаются предупредительные симптомы, например, стенокардия напряжения или покоя, но эти симптомы слабые и на них не обращают внимания.
Хотя семейный анамнез и принадлежность к мужскому полу являются генетически предопределенными условиями, других факторов риска можно избежать, изменив стиль жизни и применяя лекарства.
Факторы, повышающие риск развития атеросклероза и сердечных приступов включают в себя: повышенный уровень холестерина в крови, высокое кровяное давление, употребление табака, сахарный диабет, принадлежность к мужскому полу, наличие в семейном анамнезе случаев коронарной болезни сердца.
Высокий уровень холестерина в крови (гиперлипемия)
Высокий уровень холестерина в крови ассоциируется с повышенным риском наступления сердечного приступа, так как холестерин является основным компонентом бляшек, оседающих на стенках артерий. Холестерин, подобно маслу, может растворяться в крови, только находясь в соединении с особыми белками, называемыми липопротеинами. (Без соединения с липопротеинами холестерин в крови превращается в твердую субстанцию). Холестерин в крови соединяется с любыми липопротеинами: липопротеинами самой низкой плотности (лснп) липопротеинами низкой плотности (лнп), липопротеинами высокой плотности (лвп). Холестерин, соединяемый с липопротеинами низкой плотности (холестерин лнп) — это «плохой» холестерин, который осаждает холестерин в артериальных бляшках. Поэтому увеличенный уровень холестерина лнп связывают с повышенным риском сердечного приступа. Холестерин, соединяемый с лвп (холестерин лвп) — это «хороший» холестерин, который удаляет холестерин из артериальных бляшек. Поэтому сниженный уровень холестерина лвп связывают с повышенным риском сердечного приступа. Как показывает практика, мероприятия, снижающие уровень холестерина лнп и/ или повышающие уровень холестерина лвп (сбрасывание лишнего веса, диеты с уменьшением употребления насыщенных жиров, регулярные занятия спортом, применение лекарств), уменьшают риск наступления сердечного приступа.
Один из важнейших классов лекарственных веществ, назначаемых при повышенном уровне холестерина (статины) в дополнение к своему действию по снижению уровня холестерина имеет также защитный от сердечного приступа эффект. Многие пациенты с высоким риском развития сердечного приступа должны принимать статины независимо от уровня холестерина в крови.
Гипертония — высокое кровяное давление
Высокое кровяное давление является фактором риска в отношении развития атеросклероза и сердечного приступа. И высокое систолическое (когда сердце сокращается), и диастолическое (когда сердце в состоянии покоя) давление повышают риск наступления сердечного приступа. Было доказано, что, контролируя гипертензию с помощью лекарственных средств, можно уменьшить риск сердечного приступа.
Употребление табака (курение)
Табак и табачный дым содержат химические вещества, которые повреждают стенки кровеносных сосудов, ускоряют развитие атеросклероза и повышают риск наступления сердечного приступа.
Сахарный диабет
И инсулинозависимый, и инсулинoнезависимый виды сахарного диабета (типы 1 и 2, соответственно) сопровождаются повышенным атеросклерозом всего организма. Вследствие этого пациентам с сахарным диабетом угрожает опасность ослабления кровотока к ногам, коронарная болезнь сердца, эректильная дисфункция, инсульты в более раннем возрасте, чем у не страдающих диабетом лиц. Снизить уровень риска пациенты с сахарным диабетом могут, строго контролируя уровень сахара в крови, выполняя физические упражнения, держа под контролем свой вес, соблюдая необходимую диету.
Мужской пол
У мужчин в любом возрасте, больше чем у женщин существует опасность развития атеросклероза и коронарной болезни сердца. Многие ученые полагают, что это различие объясняется более высоким содержанием холестерина лвп (альфа-липопротеиновый высокой плотности) в крови женщин, чем у мужчин. Тем не менее, с возрастом эта разница проявляется все меньше.
Коронарная болезнь сердца в семейном анамнезе
Пациенты, у которых в семейном анамнезе были случаи коронарной болезни сердца, подвергаются повышенному риску наступления сердечного приступа. При этом риск выше, если это были случаи коронарной сердечной болезни в молодом возрасте, включая сердечные приступы или внезапную смерть в возрасте до 55 лет у отцов или других родственников мужского пола первой степени родства, или в возрасте до 65 лет у матерей или других родственников женского пола первой степени родства.
немецкий кардиоцентр в берлине — Германия
кардиоцентр нидерберг — Германия
кардиохирургия в израиле — МЦ IMedical
кардиохирургические операции в москве – оао медицина
кардиореабилитация в санатории барвиха — москва
— где и у кого оперировать сердце
запрос на кардиохирургическое лечение