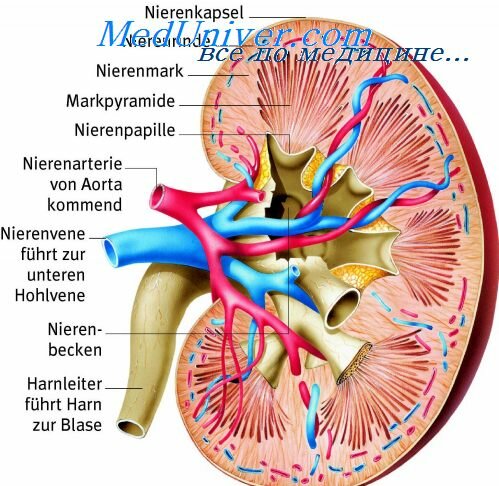
Заболевания артерий нижних конечностей. Облитерирующий эндартериит
Среди органических или, иначе говоря, облитерирующих заболеваний периферических артерий основными являются атеросклероз и облитерирующии эндартериит, который правильнее называть неспецифическим артериитом. Известно довольно много попыток классифицировать облитерирующие заболевания артериальных стволов. К сожалению, унифицированной классификации, которая была бы принята большинством хирургов, не существует. Необходимо, чтобы, с одной стороны, в классификации получили отражение последние научные достижения ангиологии, с другой — она удовлетворяла бы практическим нуждам хирургии, т. е. служила основой для построения исчерпывающего индивидуального диагноза, от которого зависит правильное лечение. В силу этого нужно, чтобы в диагнозе исчерпывающе конкретизировались этиология облитерирующего процесса, точная локализация поражения и степень ишемии конечности. На основе этих принципов во Всесоюзном научном центре хирургии разработана классификация окклюзнонных поражений артерий.
Этиология. атеросклероз, неспецифический артериит, смешанная форма артериита и атеросклероза, постэмболические, посттравматические, ятрогенные (в результате врачебных манипуляций) окклюзии и т. д.
Характер поражения. хроническая окклюзия или стеноз, острый тромбоз.
Локализация. перечисляются все пораженные артерии конечностей.
Степень нарушения кровообращения. относительная компенсация, субкомпенсацня, декомпенсация.
В основу деления нарушений регионарного кровообращения конечностей на три степени положены выраженность перемежающейся хромоты и величина кровенаполнения конечности по реографическим показателям. В соответствии с представленной классификацией развернутый диагноз может приобрести, например, следующий вид: атеросклероз, стеноз правой общей бедренной артерии, окклюзия правой подколенной и задней большеберцовой артерий, декомпенсация кровообращения голени и стопы, трофическая язва I пальца правой стопы.
Облитерирующий эндартериит
Среди окклюзионных поражений артерий конечностей облитерирующий эндартсриит является одним из самых распространенных. Это заболевание известно давно, однако первое его подробное описание относится к XIX веку. Несмотря на большое количество экспериментальных и клинических исследований, посвященных облнтерирующему эндартерииту, в его этиологии и патогенезе остается много неясных проблем. В происхождении заболевания большое место занимают неблагоприятные факторы воздействия внешней среды, к которым относятся охлаждение, курение, повторные травмы конечностей, инфекция. В развитии облитсрируюшего энлартернита особое значение имеют состояние внутренней среды организма, взаимодействие эндокринных и нейрогенных связей, в частности состояние гипофнзарно-надпочечниковой системы. В. Л. Оппель (1928) считал, что это состояние возникает в результате гиперадреналинемии, обусловленной гиперфункцией надпочечников.
Многие отечественные ученые поддерживают теорию кортико-висцерального происхождения облитерирующего эндартериита. Сущность ее заключается в том, что в результате воздействия на артерии разнообразных вредных факторов (интоксикация, повторное охлаждение, аллергические реакции) в центральной нервной системе нарушается правильное отражение импульсов, характеризующих течение различных процессов в артериальной стенке. В результате этого происходит центростремительные передачи из коры головного мозга, обусловливающие возникновение стойкого спазма артерий. Последний вызывает не только трофические нарушения и тканях, страдающих от недостатка крови, но и морфологические изменения самой стенки сосуда. Возникающий таким образом порочный круг приводит к нарушениям высших регуляторных механизмов, что влечет за собой хаотическую деятельность подкорковых центров.
По современным воззрениям, облитерирующий эндартериит откосится к аутоиммунным аллергическим заболеваниям. Подобное его происхождение подтверждается рядом аллергических реакций, выявляющих сенсибилизацию больных эндартериитом к собственным сосудистым антигенам. Наиболее распространенной остается пока полиэтиологическая теория возникновения заболевания, на неблагоприятное течение которого оказывают особое влияние такие факторы внешней среды, как повторные охлаждения и курение.
Облитерирующим эндартериитом болеют преимущественно мужчины, причем в наиболее деятельном возрасте — от 20 до 40 лет. Характерно хроническое течение процесса с периодически возникающими обострениями и ремиссиями. Клинически заболевание может протекать по-разному. У одних больных процесс развивается быстро, приводя в течение нескольких месяцев к тяжелой инвалидности. У других заболевание длится много лет без сколько-нибудь значительных трофических расстройств. Травма и инфекция при всех формах эндартсрпнта могут резко осложнить и ухудшить течение болезни.
В начальных стадиях заболевания больные редко обращаются к врачу, так как болевой синдром отсутствует. Только при внимательном осмотре у таких больных можно выявить незначительные симптомы, подтверждающие наличие заболевания. К ним относятся похолодание и онемение стоп, снижение пульсации периферических артерий. Этот период болезни соответствует спастической стадии заболевания. Появление болей в икроножных мышцах при ходьбе свидетельствует уже о выраженной недостаточности кровообращения нижних конечностей. Перемежающаяся хромота — очень характерный симптом облитернрующего эндартериита. Ее появление обычно соответствует возникновению окклюзии магистральных артерии стопы, голени или бедра. В этой стадии заболевания отмечается резкая бледность, а иногда, наоборот, застойная синюшность кожных покровов стоп, нарушается трофика тканей с появлением гиперкератоза, деформации ногтевых пластинок н выпадением волос на ногах. При дальнейшем прогресенрованнн болезни возникают трещины, трофические язвы дистальных отделов нижних конечностей, ограниченные некрозы пальцев стоп. В финальной стадии облитернрующего эндартериита развивается гангрена.
Диагностика облитернрующего эндартериита проводится на основании клинической картины, характерных объективных признаков заболевания и данных инструментально-функциональных методов исследования: осциллографии, реографии, термометрии, капилляроскопии и т. д.
Основным методом топической диагностики поражения сосудов является ангиография. Рентгсноконтрастное исследование сосудов позволило установить, что при облитерирующем эндартериите в патологический процесс вовлекаются не только артерии стоп и голеней, как было принято считать, но нередко подколенные, бедренные и даже подвздошные артерии.
Оглавление темы «Лечение сосудистой патологии в хирургии»:
Заболевания артерий (артерииты)
Здесь речь пойдет о лечении таких заболеваний сосудов, как
облитерирующий эндартериит, облитерирую
щий атеросклероз. облитерирующий тромбангиит (болезнь Бюргера). В наш медицинский центр часто обращаются пациенты с такими болезнями, в основном мужчины. При данных заболеваниях патологический процесс, охватывающий весь организм, фокусируется в артериях. Появлению таких заболеваний способствует неправильный образ жизни. курение, особенно неумеренное; чрезмерное употребление алкогольных напитков, и прежде всего крепких; употребление сверх нормы животной пищи, и прежде всего мясной и жирной; неправильное мышление, неправильные поступки, не соответствующие законам природы (Божьим заповедям), повторные и длительные охлаждения ног.
В ортодоксальной медицине. основанной на медикаментах и скальпеле, эти болезни считаются трудноизлечимыми или вообще неизлечимыми. Часто они приводят пациентов к ампутациям пальцев стопы или даже всей стопы, а иногда к ампутациям ниже или выше колена, вплоть до уровня паха. Ортомедицина, ставя диагноз того или иного артериита, обычно принимает во внимание поражение только нижних конечностей. Мы, как и доктор Залманов, считаем, что при артериитах нижних конечностей поражаются не только артерии нижних конечностей, но и артерии кишечника, головного мозга, сердца и других органов, пусть и в меньшей степени. То есть любой артериит является общим заболеванием всего организма, и только местное лечение, направленное исключительно на крупные артерии ног, не принесет желаемого результата.
Правильное, с нашей точки зрения. лечение заболеваний артерий должно заключаться в восстановлении капиллярного кровообращения во всем организме, очищении клеток и тканей физического тела, очищении души и просветлении духа больного человека. Только такой комплексный подход сулит ему полное излечение, о чем он втайне мечтает, даже болея много
лет и находясь уже на краю бездны. Мы не любим словосочетание неизлечимая болезнь, мы его не признаем. Безвыходных ситуаций не бывает. Бывает только упрямое нежелание быть здоровым, недоверие к возможностям саморегуляции собственного организма и отсутствие Бога в душе.
Основным методом физического лечения артериитов являются капиллярные ванны. Для лечения заболеваний артерий мы обычно назначаем чередование белых и желтых капиллярных ванн в соотношении 3:1, то есть лечение должно осуществляться в основном белыми ваннами, так как именно они способны восстанавливать кровообращение в капиллярах артерий. Белые ванны благотворно влияют на капилляры, питающие больные артериальные сосуды, оживляют эти капилляры, заставляют расширяться, сокращаться, активно пульсировать, очищаться от застойных шлаков и проталкивать сквозь себя кровь, приносящую клеткам артерий кислород и полезные вещества и уносящую от них продукты клеточной жизнедеятельности, мешающие им жить и дышать. Белые ванны активизируют обмен веществ в клетках артерий.
Желтые скипидарные ванны помогают больному организму растворять тромбы, закупоривающие просветы артерий; рассасывать жировые бляшки и наросты соединительной ткани, покрывающие их изнутри; мобилизуют, заставляют двигаться «к выходу» отложения шлаков, находящихся как в самих артериях, так и в окружающих их тканях и межтканевых жидкостях. Желтые ванны также активизируют обмен веществ в клетках артерий и во всем организме в целом. Остальное — дело рук матушки-природы, которая дальше сама будет проводить свое таинство исцеления.
Иногда мы меняем соотношение белых и желтых скипидарных ванн при наличии каких-то сопутствующих заболеваний.
Вообще правильно назначать скипидарные ваннь конкретному больному человеку с его конкретным «букетом » болезней — это врачебное искусство, поэтому призываю вас не скупиться на врачебные консульта ции. Мы предоставляем консультации очные, когда вы приходите в наш медицинский центр, и заочные, то есть по телефону, письменно и по электронной почте. Врачебная консультация — это инструкция по приме нению капиллярных ванн именно для вас.
Для повышения эффективности лечения мы рекомендуем пациентам, имеющим заболевания артерий, применять также горячие грудные обертывания, прохладные обертывания ног, горячие обертывания ног, умеренно горячую грелку на печень, лекарственные травы, способствующие очищению организма, фрук-тово-овощную диету Бирхер-Беннера, минеральные воды.
Заболевания вен, в том числе так называемые расширенные капилляры на ногах
Среди заболеваний вен наиболее часто встречаются варикозная болезнь (варикозное расширение вен), флебит и тромбофлебит. Развитие этих болезней связано с ослаблением функций венозных клапанов и последующим застоем крови в венозных сосудах. Варикозная болезнь, кроме того, связана также со стойким растяжением венозных стенок, а также с расширением и удлинением венозных сосудов. Ослабление венозных клапанов связано прежде всего с капилляропатией и нарушением обмена веществ в самих клапанах.
Развитию варикозной болезни могут способствовать, например, ежедневное длительное стояние на ногах, особенно на одном месте, или длительное сидение, особенно на чем-то жестком, малоподвижный, образ жизни, избыточный вес, частое переполнение толстого кишечника, хронические запоры, чрезмерные физические нагрузки, особенно сопровождаемые пережатием различными повязками или тесной одеждой тех или иных участков тела.
Также способствуют развитию варикоза на ногах курение, алкоголизм, сердечная недостаточность. заболевания печени, применение гормональных лекарственных средств, наследственная предрасположенность. У женщин дополнительной причиной может быть беременность, особенно повторная. Воспалительный процесс в стенках вен — флебит или тромбофлебит — связан с застоем венозной крови в венозном просвете.
Болезни вен мы рекомендуем лечить в основном желтыми скипидарными ваннами и ваннами с содой и алюмо-калиевыми квасцами. Кроме этого, мы рекомендуем холодные согревающие и водно-уксусные компрессы на нижние конечности, умеренно горячую грелку на область печени, фруктово-овощную диету Бирхер-Беннера, минеральные воды, лечебную гимнастику, пиявки. фитотерапию (очищающие лекарственные травы).
Рецепт содово-квасцовых ванн таков: берется 200 г пищевой соды и 70 г алюмо-калиевых квасцов. В ванну наливается теплая вода с температурой 38—39СС. Сода и квасцы поочередно растворяются в воде. Ванну принимают 15 минут, 2—3 раза в неделю. Нужный уровень температуры поддерживается путем постоянного струйного подливания горячей воды. Если при погружении в ванну лечебный раствор с температурой 38°С будет ощущаться как горячий, понизьте его начальную температуру на 0,5—ГС, затем примерно за 2 минуты повысьте его температуру до рекомендуемой. Содово-квасцовые ванны являются общими, то есть погружать в них нужно все тело, а не только нижние конечности. Алюмо-ка-лиевые квасцы можно приобрести в аптеке нашего медицинского центра.
Холодные согревающие (ХС) компрессы (обертывания) делают так. Берут четыре холщовых или вафельных полотенца (по два на каждую ногу), складывают их пополам и свертывают в рулон, как бинт. Затем одно из них намачивают в воде 18—20°С, налитой в таз, отжимают и обертывают ногу от стопы до колена. Поверх мокрого полотенца бинтуют сухое, затем ногу обертывают шерстяным платком или пледом. Таким же образом накладывают холодный компресс на другую ногу. Мы рекомендуем накладывать компрессы на обе нижние конечности, даже если варикозные вены имеются только на одной из них. Если варикозные вены есть и на бедрах, то целесообразно накладывать ХС компрессы на всю ногу от стопы до верхней части бедра. В этом случае полотенец нужно брать в два раза больше. Вместо полотенец можно брать две пары простых хлопчатобумажных чулок и одну пару шерстяных. Одну пару намачивают в такой же прохладной воде, отжимают и надевают, сверху надевают сухую пару, а затем шерстяные чулки. Мокрые и сухие чулки можно заворачивать от колена на голень.
Продолжительность ХС обертываний для нижних конечностей от 30 минут до 1—2 часов. Если во время этих процедур вы будете засыпать, можете спокойно оставлять обертывания до утра. ХС обертывания вызывают рефлекторное расширение сосудов нижних конечностей и улучшают в них кровообращение, а также способствуют развитию коллатеральных (дополнительных, обходных) кровеносных сосудов. Водно-уксусные компрессы делаются так. В миске готовят водный раствор столового уксуса из расчета 1 столовая ложка 9-процентного уксуса на 3—4 столовые ложки кипяченой воды. Берут марлевое полотно, складывают его в 4 раза,намачивают в приготовленном уксусном растворе, слегка отжимают и накладывают на больной сегмент ноги, где имеется варикоз или тромбофлебит. Сверху марлю покрывают тонким слоем ваты и не туго забинтовывают. Такой компресс можно держать от 1 до 7—8 часов (то есть всю ночь).
Хронические облитерирующие заболевания артерий нижних конечностей – диагностика и тактика лечения
Оболенский В.Н. Яншин Д.В. Исаев Г.А. Плотников А.А.
Хронической артериальной недостаточностью нижних конечностей страдает 2–3% населения, среди которых на долю облитерирующего атеросклероза артерий приходится 80–90% [1,2]. Из всех пациентов, страдающих этим заболеванием. каждый второй умирает в течение 10 лет от появления первых симптомов, если пациент не начнет лечиться у врача; ежегодно это заболевание становится причиной ампутации конечностей у 35 тыс. пациентов. Социальная значимость проблемы лечения этих больных определяется не только распространенностью данной патологии, но и значительным числом среди этих пациентов людей трудоспособного возраста и их инвалидизацией.
Наиболее точным определением следует считать ХОЗАНК (хронические облитерирующие заболевания артерий нижних конечностей ). Используемые термины «заболевания периферических артерий» ;, «заболевания периферических сосудов», «облитерирующий атеросклероз» и другие более расплывчаты и выходят за рамки рассматриеваемой патологии.
Ранние стадии ХОЗАНК протекают бессимптомно; появление и нарастание клинических признаков – чувство онемения и зябкость стоп, снижение чувствительности дистальных отделов стоп, снижение оволосения голеней, атрофия мышц, перемежающаяся хромота (боли в мышцах голеней при физической нагрузке), боли в покое при горизонтальном положении конечности. образование болезненных трофических язв (чаще локализуются на дорсальной и боковых поверхностях пальцев, на тыле стопы, по передне–латеральной поверхности голени) и развитие гангрены – свидетельствуют о запущенности процесса. В то же время жалобы пациентов на боли, онемение и судороги в нижних конечностях. связанные с положением тела, боли в покое в вертикальном положении, наличие трофических язв других локализаций могут быть проявлением иных заболеваний – грыжа межпозвоночного диска с корешковым синдромом, ишиалгия и прочая неврологическая патология, хроническая венозная недостаточность, синдром Марторелла, криоглобулинемические васкулиты, осложнения сахарного диабета, ангиодисплазии и т.д.
По данным многочисленных исследований, частота наиболее часто возникающего симптома ХОЗАНК (перемежающейся хромоты) составляет от 0,4 до 14,4% населения, распространенность связана с полом и возрастом (мужчины заболевают в 1,5–2 раза чаще, чем женщины); критическая ишемия (боль в покое, трофические язвы, гангрены) составляет около 0,25% населения; бессимптомная стадия встречается намного чаще – от 0,9 до 22% людей [3].
Следует также отметить, что наличие ХОЗАНК указывает и на высокую вероятность атеросклеротического поражения других артерий. в частности, коронарных и сонных. Риск развития инфаркта миокарда и ишемического инсульта у таких пациентов в разы выше; среди больных с критической ишемией летальность в течение года составляет 20 – 22%, в течение 5 лет – до 70%, причем смертность от сердечно–сосудистой потологии в 5 раз выше, чем при других заболеваниях .
Факторы риска развития ХОЗАНК
Табакокурение повышает риск развития заболевания в 3 раза, наличие сахарного диабета – в 2–4 раза, артериальной гипертензии – в 2,5 раза, хронических воспалительных процессов – в 2 раза; слабая корреляция выявлена между риском развития ХОЗАНК и ожирением, гиперлипидемией и гиподинамией. По данным разных авторов, мужчины заболевают ХОЗАНК в среднем в 1,5 раза чаще, чем женщины.
Классификация
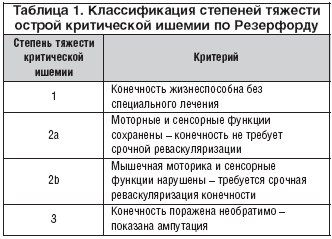
Классификация ХОЗАНК представлена в таблицах 1 и 2.
Диагностика
При сборе анамнеза следует выяснить наличие факторов риска, проведенных ранее диагностических и лечебных мероприятий, характер и локализацию болевого синдрома, факторы, ослабляющие боль, дальность безболевой ходьбы.
При физическом осмотре следует обратить внимание на цвет кожных покровов конечности и его изменение при поднятии и опускании ноги, характер и симметричность оволосения, наличие трофических изменений, трещин и язв. Пальпаторно определяется наличие и характер пульса на бедренной, подколенной, задней большеберцовой артерии и артерии тыла стопы, а также температура кожных покровов. Аускультативно можно выявить сосудистые шумы, возникаюшие вследствие турбулентного кровотока в местах стенозов и аневризм.
В большинстве случаев для постановки диагноза достаточно сбора анамнеза и физикального обследования; для его верификации – определение плодыжечно–плечевого индекса (ЛПИ) и определение ЛПИ с физической нагрузкой (тредмил–тест), измерение сегментарного давления в конечностях, дуплексное ультразвуковое ангиосканирование (УЗАС) и/или ультразвуковая допплерография (УЗДГ). При необходимости более детальной диагностики характера и уровня поражения, определения тактики лечения (консервативной либо оперативной, вида и объема вмешательства), динамического контроля используются дополнительные лабораторные и инструментальные методы исследований.
Среди дополнительных инструментальных методов исследований применяются транскутанное определение напряжения кислорода (ТсрО2) и углекислого газа в тканях, инвазивная рентген–контрастная ангиография (РКА) и цифровая субтракционная ангиография (ЦСА), мультиспиральная компьютерная томография–ангиография (МСКТА), магнитно–резонансная томография сосудов (МРА, 3D–МРА), радионуклидные методики (сцинтиграфия, позитронно–эмиссионная томография), интраваскулярная ультрасонография, лазерная флоуметрия, плетизмография; в ряде случаев необходимо Холтеровское мониторирование и мониторинг АД.
Дифференциальный диагноз
Заболевания, с которыми следует дифференцировать ХОЗАНК атеросклеротического генеза, можно разделить на две группы: это другие заболевания артерий, не связанные с атеросклерозом, и заболевания, не связанные с патологией артерий.
К первой группе можно отнести врожденные структурные аномалии (коарктация аорты, атрезия артерий), болезни соединительной ткани, воспалительные заболевания (артериит Такаясу), тромбоэмболии артерий конечности, синдромы сдавления (синдром подколенной артерии), склероз артерий после лучевой терапии и др.
Ко второй группе относятся неврологические проблемы вследствие стеноза позвоночного канала или сдавления седалищного нерва, кокс– или гонартроз, венозная гипертензия конечности, затрудняющая поступление артериальной крови в ткани.
В дифференциальной диагностике заболеваний, приводящих к симптоматике артериальной недостаточности нижних конечностей, помимо стандартных лабораторных анализов, используются гистологические и цитологические исследования, ревмопробы, определение титра антител ANCA и криоглобулинов, а также описанные выше дополнительные инструментальные методы обследования.
Диагностическая ценность различных
инструментальных методов
Следует принимать во внимание, что чувствительность метода УЗДГ в оценке сосудов голени и бедра при выраженном стенозе или окклюзии вышележащих отделов (подвздошно–бедренного сегмента) составляет не более 73%, что часто приводит к отказу от реконструкции сосудов и проведению неоправданных ампутаций, а хорошо развитое коллатеральное кровообращение в бассейне артерий голени является частой причиной ложноположительной оценки и ошибочных показаний к проведению реконструктивной операции на подвздошной и бедренной артериях. Кроме того, результаты ультразвуковых методов исследования являются «операторзависимыми», т.е. в какой–то мере субъективными [4,5].
Чувствительность дуплексного УЗАС при выявлении стенозов артерий нижних конечностей составляет 95%, специфичность – 99%; при диагностике окклюзий – 92% и 97% соответственно. К недостаткам метода следует отнести невозможность дифференцировки двойных стенозов, получения изображений сосудов в области коленного сустава и ряда других.
Метод ТсрО2 также не лишен недостатков, т.к. величина рО2 зависит от парциального давления кислорода в артериальной крови и сердечного выброса и может существенно снижаться при заболеваниях сердца, легких или анемии.
Инвазивная РКА и ее более прогрессивная модификация ЦСА до сих пор считаются «золотым стандартом» обследования больных с ХОЗАНК и определения тактики ангиохирургического и эндоваскулярного вмешательства. Однако получаемые изображения двухмерны и не позволяют выявить эксцентрично расположенные бляшки, что приводит к ложноотрицательному результату; визуализируется только просвет сосуда, поэтому аневризма, заполненная тромбом или бляшкой, может остаться незамеченной; структура бляшки или тромба также на диагностируется. Кроме того, инвазивность и риск осложнений артериального доступа, частая необходимость в седации пациента также являются недостатками метода.
Чувствительность 3D–МРА в сравнении с ЦСА составляет 90%, специфичность – 95%. К достоинствам метода следует отнести неинвазивность, отсутствие ионизирующего излучения, оценка анатомии окружающих тканей и возможность сохранить полученные данные на электронном носителе. Однако результаты также часто «операторзависимы»; наличие у больного кардиостимулятора, имплантантов из ферромагнитных сплавов, наложенных на аневризмы клипс, а также выраженное ожирение, клаустрофобия являются противопоказаниями к исследованию; наличие стента в сосуде не позволяет оценить его проходимость.
Диагностическая ценность МСКТА по сравнению со всеми другими методами выше: чувствительность составляет 92%, специфичность – 99% (данные для 4–х детекторной КТА). Исследование также малоинвазивно (в/в инфузия контраста), занимает минимальное количество времени, не вызывает приступов клаустрофобии; получаемые тонкие срезы позволяют дифференцировать тромботическую окклюзию от атеросклеротической; доступна детальная оценка костей, суставов и мягких тканей; получаемые 3D–реконструкции сосудов, освобожденных от наслаивающихся костных структур, позволяют развернуть изображение в любом ракурсе и любом масштабе. Все это позволяет оценить патологию, не доступную диагностике при использовании других методов: в частности, оценить проходимость установленных стентов, диагностировать патологию сосудистой стенки и наличие тромбированных аневризм. Кроме того, выявляются артерио–венозные шунты, ангиодисплазии; при необходимости оценивается венозное русло (венозная фаза исследования).
Одинаковым противопоказанием к использованию всех трех последних рассмотренных методов является непереносимость или аллергическая реакция на контрастные соединения и тяжелая почечная недостаточность.
Немаловажно сравнение экономических показателей – стоимость исследования различается в разы; проведение одной РКА (ЦСА) = 2 3D–МРА = 4 МСКТА = 7 дуплексных УЗАС [3,6].
Консервативная терапия
Одним из необходимых методов лечения и профилактики ХОЗАНК является лечебная физкультура – тренировочная ходьба (45–60 минут в сутки).
С целью коррекции нарушений свертывающей системы и сосудорасширяющего воздействия применяются ангиопротекторы, дезагреганты и реологические препараты – ацетилсалициловая кислота, никотиновая кислота и ее производные, клопидогрел, пентоксифиллин (Трентал), простагландины Е1, тиклопедин, дипиридамол, экстракт Гинко Билоба, гепарин, низкомолекулярные гепарины, не требующие постоянного лабораторного мониторинга, гепарин–сульфаты – ломопоран, сулодексид, реополиглюкин; спазмолитики (папаверин, дротаверин (Но–шпа), никошпан).
В качестве основных антитромбоцитарных препаратов применяют ацетилсалициловую кислоту в дозе от 75 до 375 мг/сут и клопидогрел 75 мг/сут.
Пентоксифиллин (производное метилксантина) представляет собой вазоактивное соединение, улучшающее реологические свойства крови и оказывающее легкое фибринолитическое действие, обладает выраженным венотонизирующим действием, высоким лимфодренирующим эффектом, а также предотвращающее миграцию, адгезию и активацию лейкоцитов – важного звена патогенеза трофических расстройств [Л.И. Богданец с соавт.]. Пентоксифиллин улучшает пластические свойства эритроцитов за счет повышения в них АТФ, блокирует токсическое действие фактора некроза опухоли TNF– α на клетки эндотелия, подавляет активность фосфодиэстеразы, подавляет цитокин–опосредованную активацию нейтрофилов и адгезию лейкоцитов к эндотелию, а также снижает выделение свободных радикалов кислорода; принимает активное участие в снижении агрегации и адгезии тромбоцитов, эритроцитов, повышении уровня активности плазминогена и плазмина, антитромбина III, снижении фибриногена в плазме крови, уровня антиплазмина, антитрипсина и макроглобулина [2].
Оригинальный пентоксифиллин (Трентал) был синтезирован в Германии компанией Hoechst. С 1967 г. по настоящее время используется в клинической практике, причем в США применяется с 1984 года, а в России – с 1976 года. До недавнего времени это был единственный препарат, одобренный FDA для лечения перемежающейся хромоты. Пентоксифиллин отличается хорошей переносимостью и отсутствием «синдрома отмены». На эффективность лечения пентоксифиллином негативно влияет курение, что связано с угнетением его метаболизма, проявляющееся снижением плазменной концентрации препарата на 20%. Оптимальной дозой препарата является 1200 мг/сут. Ряд авторов рекомендуют при 3–й стадии ХАН применять пентоксифиллин в дозе 1600 и даже 2400 мг/сут коротким курсом 10 дней, однако в России максимально разрешенная суточная доза составляет 1200 мг [7,8].
В настоящее время для лечения больных ХОЗАНК наряду с пентоксифиллином FDA рекомендован цилостазол (в РФ не зарегистрирован). Его сравнение с пентоксифиллином показало, что последний в большей степени увеличивает дистанцию безболевой ходьбы. При этом качество жизни больных практическим не из¬ме¬нялось. Цилостазол чаще вызывал побочные эффекты (головная боль, сердцебиения, желудочно–ки¬шеч¬ные расстройства), сердечная недостаточность является противопоказанием к его применению. С учетом накопленного опыта больным рекомендовано сначала принимать пентоксифиллин, а затем при его хорошей переносимости – цилостазол [7].
Простагландины расширяют артерии малого калибра, усиливают кровоток в капиллярах, повышают фибринолитическую активность крови, подавляют агрегацию и адгезию тромбоцитов и лейкоцитов. Применяемые дозы препарата алпростадил в зависимости от выраженности ХОЗАНК – от 20 до 80 мг/сут при медленном в/в введении; терапия простагландинами требует мониторинга ЭКГ.
Пентоксифиллин и простагландины используют, как правило, в лечении критической ишемии нижних конечностей и трофических язв, связанных с нарушением артериального кровообращения, в лечении нейро–ишемической формы СДС, при КГВ, синдроме Марторелла. Хронические венозные язвы также можно рассматривать в качестве показания к применению простагландинов и пентоксифиллина.
Для снижения местной гипоксии тканей используется депротеинизированный дериват крови телят, который существенно увеличивает поглощение кислорода и обмен веществ в клетках, обладает антиоксидантными свойствами, повышает устойчивость тканей к гипоксии [9].
Обязательной является холестеринснижающая терапия, поскольку устранение дислипидемии не только снижает риск развития ХОЗАНК и сердечно–сосудистых заболеваний, но и замедляют развитие, уменьшают выраженность симптоматики уже имеющегося заболевания. Применяют различные статины (симвастин, правастатин и др.).
Уделяют внимание нормализации артериального давления, применяя ингибиторы АПФ, β –блокаторы, блокаторы кальциевых каналов и диуретики. Также с целью уменьшения стрессорных реакций и болевого синдрома рекомендовано применение антидепрессантов.
При наличии сахарного диабета необходим строгий контроль и коррекция гликемии.
С целью облегчения отказа от курения применяют ряд заменителей никотина, например, бупропион или недавно выпущенный и более эффективный агонист ацетилхолиновых рецепторов к никотину варениклин. Все эти препараты в России не зарегистрированы [3].
Дополнительные методы лечения
Гипербарическая оксигенация нарушает процессы жизнедеятельности микробов и снижает их резистентность к антибактериальной терапии. Это особенно относится к анаэробной флоре. Также отмечено положительное влияние ГБО на состояние свертывающей системы крови в плане снижения концентрации фибриногена и повышения фибринолитической активности [10].
Баротерапия в камере Кравченко (камера локального отрицательно давления) показана при облитерирующем эндартериите и атеросклерозе артерий конечностей при ХАН I–II стадии, ангиоспазме, синдроме Рейно. Противопоказаниями являются ХАН III и IV стадии, ХВН, злокачественные опухоли, туберкулез, инфекционные болезни, декомпенсация сердечной деятельности, выраженные явления склероза сосудов головного мозга/сердца/почек, гипертоническая болезнь I и II стадии с высокими цифрами давления и наклонностью к гипертоническим кризам, ИБС, последствия ОНМК.
Магнитотеранию назначают для оказания сосудорасширяющего, обезболивающего, противоотечного и седативного действия.
Озонотерапия оказывает бактерицидный и бактериостатический эффект, усиливает микроциркуляцию, улучшает реологические свойства крови, способствует очищению ран и ускорению эпителизации, нормализует соотношение процессов перекисного окисления липидов и антиоксидантной защиты, обладает противовоспалительным и иммуномоделирующим действием, увеличивает оксигенацию крови и снижает таневую гипоксию. В/в вводят по 200–400 мл физиологического раствора с концентрацией озона 3–4 мкг/мл.
NO–терапию также используют в лечении хронических заболеваний периферических сосудов. Экзогенный оксид азота, получаемый из атмосферного воздуха, оказывает эндотелий–протективное действие, стимулирует рост соединительной ткани, а также обладает бактерицидным эффектом. Показаниями к NО–терапии являются трофические нарушения кожи и язвы, развивающиеся на фоне хронических заболеваний периферических сосудов.
Малоинвазивные вмешательства. Внутрисосудистая оксигенация
Среди патогенетически обоснованных оперативных пособий следует отметить поясничную симпатэктомию (удаление ганглиев L3–L4 симпатического ствола) – воздействие на тонус вегетативной нервной системы, увеличение кровотока на стопе, а также шунтирование тонкого кишечника, применяемое с целью коррекции липидного обмена.
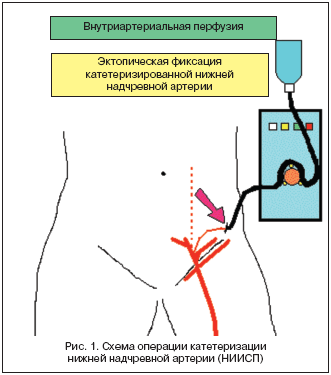
Метод внутриартериальной перфузии позволяет проводить регионарную инфузионную терапию пораженной конечности; противопоказаниями являются тяжелая общая инфекция, окклюзия артерий конечности. Для проведения внутриартериальных перфузий необходимо катетеризировать приводящий артериальный сосуд. Современные методы пункционной катетеризации с использованием ангиографии вследствие недостаточно надежной фиксации катетера на сосуде не всегда могут обеспечить длительное функционирование катетера, поэтому целесообразнее катетеризировать артерию открытым способом.
Для лечения патологии нижних конечностей катетеризируется либо нижняя надчревная артерия, либо глубокая артерия, огибающая подвздошную кость. Нижняя надчревная артерия выделяется параректальным разрезом по заднемедиальной поверхности прямой мышцы живота в нижней ее трети. Артерия перевязывается, отсекается, скелетизируется и катетеризируется. Катетер глубоко низводится в общую бедренную артерию, фиксируется на сосуде и укладывается горизонтально в подкожную клетчатку вдоль пупартовой связки. Под кожей артерия вместе с катетером выводится через контраппертуру и подшивается. Обычно для внутриартериальной перфузии используется инфузомат, способный в автоматическом режиме длительно поддерживать необходимую дозу препаратов.
В ГКБ № 13 проводилась катетеризация a. epigastrica inferior параректальным доступом с последующей круглосуточной внутриартериальной регионарной инфузией лекарственных препаратов и введением озонированного физиологического раствора. В состав инфузата, вводимого внутриартериально, входили: реополиглюкин 100–200 мл в сутки; препараты, влияющие на реологические свойства крови (пентоксифиллин 10 мл в сутки), антикоагулянты (гепарин 2500–5000 ЕД в сутки); простагландины (алпростадил 20 мг в сутки); активаторы клеточного метаболизма (актовегин 160–240 мг в сутки); спазмолитики (Но–шпа, папаверин); антибиотики по показаниям (линкомицин или цефтриаксон); озонированный физиологический раствор с концентрацией озона 3–4 мкг/мл (20–40 мл в сутки). Инфузат вводился со скоростью от 2 до 10 мл в час круглосуточно без перерыва в течение 7–15 дней.
В лечении артериальной недостаточности нижних конечностей операция катетеризации приводящей артерии часто сочетается с поясничной симпатэктомией на той же стороне. Ликвидация артериального спазма после поясничной симпатэктомии способствует как улучшению проходимости центральных сосудов, так и дополнительному раскрытию коллатералей. Ниже представлена схема катетеризации a. epigastrica inferior по методике, используемой в НИИСП им. Н.В. Склифосовского (рис. 1).
Введение молекулярного кислорода в вену впервые описано в литературе еще в 1848 году, когда Берг вводил полученный из бертолетовой соли кислород в вену для лечения стенокардии, получив обнадеживающие результаты.
Сочетанное воздействие на кровь кислорода и ультрафиолетового облучения вызывает в организме активацию синтеза простациклинов. Это открытие шведских ученых удостоено Нобелевской премии в 1977 году.
Современные методы насыщения крови кислородом весьма разнообразны. Предложен широкий спектр оксигенаторов разных конструкций, в том числе насыщение как самой крови кислородом через мембрану, так и введение насыщенного кислородом раствора в кровь. Последние два метода успешно применяются в НИИСП им. Н.В. Склифосовского на протяжении более 10 лет. На способы оксигенации получены патенты и рационализаторские свидетельства.
Методика внутрисосудистой оксигенации заключается во внутривенном введении насыщенного кислородом раствор с активацией его модифицированным ультрафиолетовым облучением. Раствор, попадая в кровь, активирует ее, обогащает кислородом и активными лекарственными препаратами.
Кровь приобретает особенные свойства. Она обладает бактерицидными, противовоспалительными и антистатическими свойствами, реологически активна. Под воздействием ультрафиолета и кислорода в клетках ретикуло–эндотелиальной системы, которые находятся на бифуркациях артерий, вырабатываются простациклины. Попадая в дистальное русло, простациклины преобразуются в простагландины, которые, в свою очередь, снижают периферическое сопротивление сосудов, раскрывают коллатеральную сеть, улучшают микроциркуляцию.
В результате даже однократного воздействия на длительный срок улучшается кровоснабжение органов и тканей. Попадая в жизненно важные органы, активная кровь стимулирует их деятельность. Так повышается детоксикационная и синтетическая функции печени, выделительная функция почек, улучшается кровообращение миокарда, ликвидируется легочная гипертензия.
По месту введения и поставленным целям внутрисосудистая оксигенация подразделяется на внутривенную, внутриартериальную оксигенацию и ретроградную внутривенную оксигенацию. Внутриартериальная оксигенация проводится аналогично внутривенной. Для проведения метода не нужен инфузомат, так как давление в оксигенаторе превышает артериальное. Скорость введения оксигенированного раствора одновременно является показателем состояния периферического сопротивления сосудов. В процессе проведения внутриартериальной оксигенации, за счет активного кислорода, снижается периферический спазм и раскрываются коллатерали. Показателем снижения периферического вазоспазма является увеличение скорости перфузии при том же режиме давления в оксигенаторе. Методика может проводиться ежедневно, а в промежутках возможно поддерживающее лекарственное лечение с помощью инфузомата.
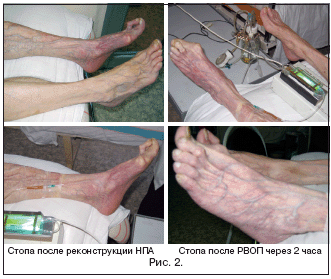
Особое место в списке внутрисосудистых оксигенаций занимает разработанная в НИИСП им. Н.В. Склифосовкого ретроградная внутривенная оксигенированная перфузия (РВОП). Она сочетает в себе моделирование ретроградной внутривенной анестезии, разгрузочное артерио–венозное шунтирование и локальное введение реологически активных препаратов в конечность (рис. 2).
Методика заключается в пункции вены голени или стопы в ретроградном направлении под дозированной компрессией вены выше места пункции. Внутривенно, через оксигенатор–перфузатор для стерильных растворов, в режиме умеренной гипербарии вводится раствор спазмолитиков и антибиотиков с гепарином в объеме 400–600 мл. Контроль осуществляется пульсоксиметрией. Эффект определяется стойким повышением насыщения капилляров кислородом, появлением коллатерального или центрального кровотока, клиническим эффектом.
Ретроградная оксигенированная перфузия успешно применяется не только в раннем послеоперационном периоде, но и вместо оперативного лечения, когда реконструкция сосудов невозможна в связи с распространенностью процесса или отсутствием дистального русла.
При неэффективности консервативной терапии, отсутствии противопоказаний, наличии анатомических возможностей, ишемии IIб – IV ст. применяются сосудистые реконструктивные операции, направленные на реваскуляризацию сосудов пораженной конечности – эндартерэктомия, шунтирование и протезирование, установка стентов, баллонная ангиопластика, артериализация венозного русла по методике А.А. Покровского с соавт. (2001 г.). Также используется реваскуляризирующая роторная остеотрепанация, предложенная Ф.Н. Зусмановичем в 1996 году, и ее модификации.
Таким образом, в клинической практике по эффективности, доказанной многочисленными клиническими исследованиями, переносимости, универсальности действия, экономической доступности, соотношению эффективности и стоимости, эффективности и частоты побочных эффектов преимущество имеет Трентал.

Литература
1. Савельев В.С. Кошкин В.М. Критическая ишемия нижних конечностей. М. Медицина, 1997.
2. Богданец Л.И. Кошкин В.М. Кириенко А.И. Роль пентоксифиллина в лечении и профилактике трофических язв сосудистого генеза. / «Трудный пациент». – 2006. – № 1.
3. Заболевания периферических артерий. / Под ред. Э.Р. Молера III, М.Р. Джаффа; пер. с англ. под ред. М.В. Писарева. – М. ГЭОТАР–Медиа, 2010. – 224 с.
4. Ультразвуковая доплеровская диагностика сосудистых заболеваний. / Под ред. Никитина Ю.М. Труханова А.И. – М. Видар. – 1998. – 432 с.
5. Лелюк В.Г. Лелюк С.Э. Ультразвуковая ангиология. – М. Реальное время. – 1999. – 288 с.
6. Прокоп М. Галански М. Спиральная и многослойная компьютерная томография. Учебное пособие: в 2 т. / Пер. с англ. под ред. А.В. Зубарева, Ш.Ш. Шотемора. – М. МЕДпресс–информ. – Т. 1. – 2006. – 416 с.; – Т. 2. – 2007. – 712 с.
7. Кошкин В.М. Богданец Л.И. Наставшева О.Д. Алексеева Е.А. Место Трентала (пентоксифиллина) в программе лечения хронических облитерирующих заболеваний артерий конечностей и различных сосудистых осложнений. // РМЖ. – 2009. – том 17. – № 5. – с. 354–456.
8. Покровский А.В. Чупин А.В. Калинин А.А. Маркосян А.А. Замский К.С. Колосов Р.В. Вазонит ретард в лечении больных с перемежающейся хромотой при облитерирующих заболеваниях артерий нижних конечностей. // Ангиология и сосудистая хирургия. – 2003. – том 9. – № 2.
9. Ушкалова Е.А. Антиоксидантные и антигипоксические и свойства актовегина у кардиологических больных. / Трудный пациент. – 2005. – № 3.
10. Ефунин С.Н. Руководство по гипербарической оксигенации. / М. Медицина. – 1986.