Современные методы диагностики и лечения артериальной гипертонии
 Артериальная гипертония — явление увеличения артериального давления. Она проявляется головными болями, шумом и щелканьем в ушах, появлением «мушек» перед глазами. В подавляющем большинстве случаев артериальная гипертония является первичным заболеванием (эссенциальная гипертония). Это значит, что болезнь развивается на уровне всего организма. При вторичной гипертонии поражается тот или иной орган, что приводит к повышению артериального давления. Вторичные (или симптоматические) артериальные гипертензии вызываются: гломерулонефритом, пиелонефритом, и др. – почечные (неврогенные); феохромоцитомой, параганглиомой, синдромом Кона – эндокринные; коартацией аорты – сосудистые.
Артериальная гипертония — явление увеличения артериального давления. Она проявляется головными болями, шумом и щелканьем в ушах, появлением «мушек» перед глазами. В подавляющем большинстве случаев артериальная гипертония является первичным заболеванием (эссенциальная гипертония). Это значит, что болезнь развивается на уровне всего организма. При вторичной гипертонии поражается тот или иной орган, что приводит к повышению артериального давления. Вторичные (или симптоматические) артериальные гипертензии вызываются: гломерулонефритом, пиелонефритом, и др. – почечные (неврогенные); феохромоцитомой, параганглиомой, синдромом Кона – эндокринные; коартацией аорты – сосудистые.
Также гипертония имеет неврологические, стрессовые причины. Повышение артериального давления может быть обусловлено приёмом различных веществ, а также множеством других заболеваний. Существует даже специальная артериальная гипертония беременных. Из-за такого разнообразия причин болезни даже современные методы диагностики и лечения артериальной гипертонии могут не дать ожидаемых результатов.
Однако, несомненно, артериальная гипертония излечима, во всяком случае, в начальной её фазе. Поэтому главным условием успешного лечения артериальной гипертонии всегда было ее выявление на ранней стадии развития. Современные методы диагностики и лечения позволяют это сделать. Диагностика начинается с обследования пациента. При этом решаются следующие задачи:
• определение величины и частоты повышения давления;
• исключение наличия вторичной артериальной гипертонии или определение ее формы;
• выявление других факторов риска по сердечнососудистым заболеваниям;
• диагностика сопутствующих заболеваний.
Далее современные методы диагностики и лечения подразумевают следующие этапы:
Обследование:
• выявление жалоб пациента и сбор анамнеза;
• повторение измерения артериального давления;
• физикальное обследование;
• проведение лабораторно-инструментальных исследований.
Точность измерения артериального давления является гарантией правильной диагностики артериальной гипертонии.
Перед измерением артериального давления:
• в течение 1 часа не употреблять кофе и крепкого чая;
• рекомендуется не курить как минимум 30 минут до измерения;
• по возможности отменить прием лекарств, влияющих на сердечно-сосудистую систему, включая назальные и глазные капли;
Давление измеряют в покое после пятиминутного отдыха. Если перед измерением присутствовала значительная физическая или эмоциональная нагрузка, то отдых надо продлить на 15-30 минут. Больной должен сидеть в удобной позе, положив руку на стол на высоте сердца. Манжета прибора накладывается на плечо так, чтобы нижний ее край оказался на два сантиметра выше локтевого сгиба.
При опросе пациента нужно обратить внимание на следующие моменты:
1. Выяснить длительность существования болезни, уровни повышения давления, наличие гипертонических кризов.
2. Выявить возможность вторичных форм гипертонии:
• были в семье почечные заболевания;
• проводилось лечение почечных заболеваний, инфекций мочеполовой системы, длительное употребление анальгетиков;
• употреблялись ли следующие лекарства или вещества: капли в нос, противозачаточные средства, нестероидные и стероидные противовоспалительные препараты; наркотики (кокаин, циклоспорин, эритропоэтин);
• присутствовали эпизоды повышенного потоотделения, головные боли, сердцебиение и тревоги;
• наблюдалась мышечная слабость, судороги, парестезии.
3. Выявить факторы риска:
• наследственная предрасположенность по гипертонии, сердечнососудистым заболеваниям;
• курение;
• неправильное питание;
• низкая физическая активность;
• ожирение;
• храп (указывает на остановку дыхания во сне);
• личностные психоэмоциональные и физические особенности пациента.
Лечение артериальной гипертонии
Современные методы диагностики и лечения направлены на максимальное снижение риска появления сердечнососудистых осложнений и смерти от них. Для достижения главной цели требуется комплексный подход. Нужно не только снижать артериальное давление до приемлемого уровня, но и скорректировать все вредные факторы (курение, повышение уровня сахара в крови, ожирение), а также лечить ассоциированные и сопутствующие заболевания.
Величина артериального давления должна быть не более 140/90 мм рт. ст. При необходимости снижать его нужно в несколько этапов, избегая периодов гипотонии. Рекомендовать изменение образа жизни нужно всем пациентам с гипертонией (и даже просто с повышенным давлением и присутствии хоть одного фактора риска). Безмедикаментозные методы снижения давления включают:
• отказ от курения;
• снижение массы тела;
• снижение употребления алкоголя до уровней менее 30 г. чистого алкоголя в сутки для мужчин и до 20 грамм в сутки для женщин;
• увеличение или диверсификация физической нагрузки (не менее 4 раз в неделю динамическая физическая нагрузка по 30-40 минут);
• полный отказ или снижение употребления поваренной соли до 5 грамм в сутки;
• увеличение употребления растительной пищи;
Целью медикаментозной терапии является снижение артериального давления до целевых уровней. Количество используемых препаратов зависит от начальной величины давления и сопутствующих заболеваний. При гипертонии без осложнений и сопутствующих заболеваний в большинстве случаев хватает одного препарата. Современные методы диагностики и лечения подразумевают использование двух стратегий стартовой терапии артериальной гипертонии: монотерапии или комбинированной терапии. Недостаток монотерапии состоит в частой необходимости подбора лекарства и доз, что снижает уверенность больного в успехе лечения и, следовательно, их мотивации. Недостатком комбинированной терапии являются случаи, когда больным приходится принимать “лишнее” лекарство. Таким образом, не существует прямых рекомендаций, какие лекарства принимать при повышении давления. Все зависит от особенностей пациента и предпочтений лечащего врача.
 Медицинская Справочная Уфы
Медицинская Справочная Уфы
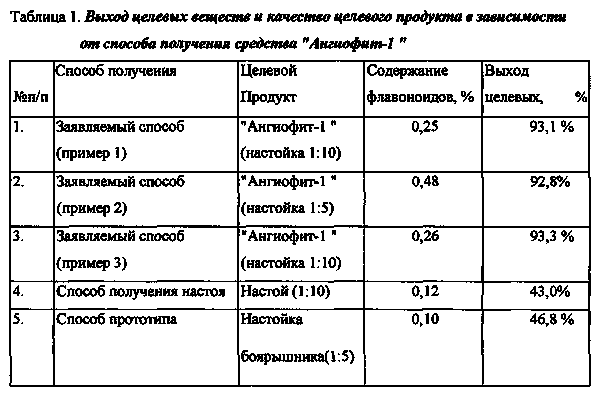
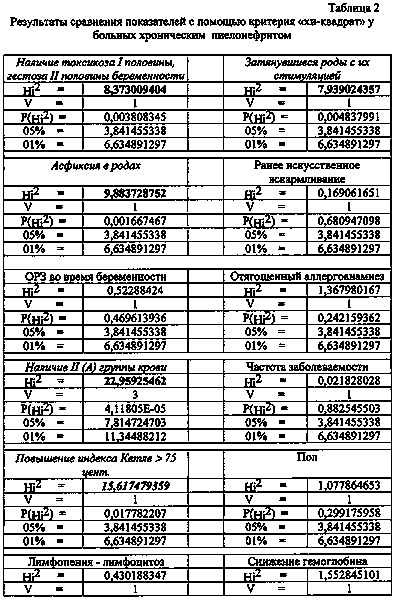
Гипертоническая болезнь представляет собой стойкое повышение артериального давления от 140/90 мм рт.ст. и выше. Эссенциальная артериальная гипертензия составляет 90—95 % случаев АГ. В остальных случаях диагностируют вторичные, симптоматические артериальные гипертензии: почечные (нефрогенные) 3—4 %, эндокринные 0,1—0,3 %, гемодинамические, неврологические, стрессовые, обусловленные приёмом некоторых веществ и АГ беременных, при которых повышение давления крови является одним из симптомов основного заболевания.
Гипертоническая болезнь представляет собой одно из самых распространенных заболеваний сердечно-сосудистой системы. Установлено, что гипертонической болезнью страдают 20-30 % взрослого населения. С возрастом распространенность болезни увеличивается и достигает 50-65 % у лиц старше 65 лет.
Возникновению гипертонической болезни способствуют более 20 комбинаций в генетическом коде человека.
Гипертонический криз
Гипертонический криз является результатом резкого нарушения механизмов регуляции артериального давления, что в свою очередь приводит к сильному повышению артериального давления и расстройством циркуляции крови во внутренних органах. Во время гипертонического криза наблюдаются симптомы нарушения кровоснабжения головного мозга и сердца. У больных встречаются следующие жалобы и симптомы:
Резкое и необычно значительное повышение артериального давления
Потеря работоспособности, утомляемость
Покраснение лица, груди
«Мушки», мелькание перед глазами
Бессонница, тревога, страх
Головные боли, особенно в затылочной части
Шум, звон, писк в ушах, оглушённость
Одышка
Боли в груди
Неврологические нарушения, головокружение, помрачение сознания
Гипертонический криз представляет опасность для больных как без, так и с уже существующими болезнями сердца и головного мозга.
Лечение гипертонического криза начинают с установки для больного покоя, и точного измерения давления. Для купирования гипертонического криза обращаются к врачу и по его назначению используют диуретики, каптоприл, нифедипин, при САД более 200 мм.рт.ст. — клофелин сублингвально. Если в этом случае криз купировать не удается, в условиях медицинского учреждения переходят на внутривенное введение препаратов (сульфат магния, эналаприл, клофелин). В крайних случаях вводят пентамин.
Осложнения гипертонического криза: инфаркт миокарда, острое нарушение мозгового кровообращения, отёк легких, отёк мозга, летальный исход.
Симптомы
Варианты течения гипертонической болезни разнообразны и зависят от уровня повышения АД и от задействованности органов-мишеней.
На ранних этапах гипертоническая болезнь характеризуется невротическими нарушениями: головокружением, преходящими головными болями (чаще в затылке) и тяжестью в голове, шумом в ушах, пульсацией в голове, нарушением сна, утомляемостью, вялостью, ощущением разбитости, сердцебиением, тошнотой.
В дальнейшем присоединяется одышка при быстрой ходьбе, беге, нагрузке, подъеме в лестницу.
Артериальное давление стойко выше 140-160/90-95 мм рт ст. (или 19—21/ 12 гПа). Отмечается потливость, покраснение лица, ознобоподобный тремор, онемение пальцев ног и рук, типичны тупые длительные боли в области сердца.
При задержке жидкости наблюдается отечность рук («симптом кольца» — сложно снять с пальца кольцо), лица, одутловатость век, скованность.
У пациентов с гипертонической болезнью отмечается пелена, мелькание мушек и молний перед глазами, что связано со спазмом сосудов в сетчатке глаз; наблюдается прогрессирующее снижение зрения, кровоизлияния в сетчатку могут вызвать полную потерю зрения.
Лечение
При лечении гипертонической болезни важно не только снижение АД, но также коррекция и максимально возможное снижение риска осложнений. Полностью излечить гипертоническую болезнь невозможно, но вполне реально остановить ее развитие и уменьшить частоту возникновения кризов.
Гипертоническая болезнь требует объединения усилий пациента и врача для достижения общей цели. При любой стадии гипертонии необходимо:
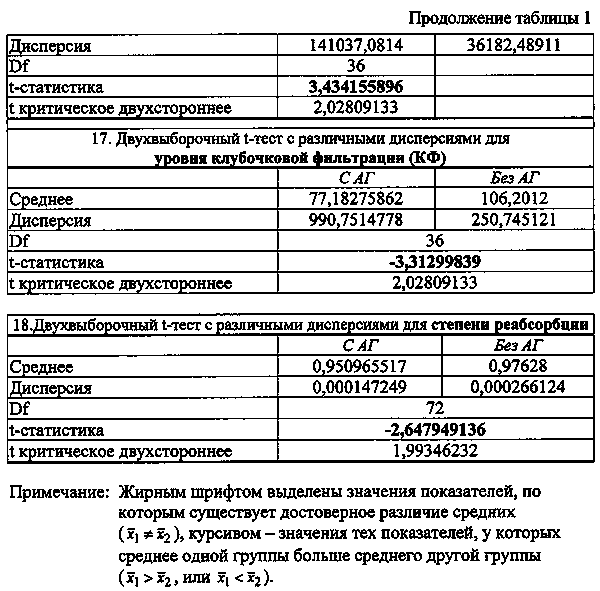
Соблюдать диету с повышенным потреблением калия и магния, ограничением потребления поваренной соли;
Прекратить или резко ограничить прием алкоголя и курение;
Избавиться от лишнего веса;
Повысить физическую активность: полезно заниматься плаванием, лечебной физкультурой, совершать пешеходные прогулки;
Систематически и длительно принимать назначенные препараты под контролем АД и динамическим наблюдением кардиолога.
При гипертонической болезни назначают гипотензивные средства, угнетающие вазомоторную активность и тормозящие синтез норадреналина, диуретики, β-адреноблокаторы, дезагреганты, гиполипидемические и гипогликемические, седативные препараты.
Подбор медикаментозной терапии осуществляют строго индивидуально с учетом всего спектра факторов риска, уровня АД, наличия сопутствующих заболеваний и поражения орагнов-мишеней
Критериями эффективности лечения гипертонической болезни является достижение:
краткосрочных целей: максимального снижения АД до уровня хорошей переносимости;
среденесрочных целей: предупреждения развития или прогрессирования изменений со стороны органов-мишеней;
долгосрочных целей: профилактика сердечно-сосудистых и др. осложнений и продление жизни пациента.
Современные методы лечения гипертонической болезни
00:00
Мужской голос. Разрешите перейти к следующему докладу. Это наш коллега из Бостона, профессор Чобанян с докладом «Современные методы лечения гипертонической болезни».
Арам В. Чобанян. доктор медицинских наук, профессор (записано со слов переводчика):
– Большое спасибо, доктор (неразборчиво).
Уважаемые члены Организационного комитета, дамы и господа!
Для меня большая радость снова быть в Москве и, в особенности, участвовать в этой замечательной конференции, быть приглашенным на которую для меня большая часть.
Я уже был в Москве дважды прежде. Но в последние годы не был в Москве. Сейчас я вижу множество изменений, которые произошли с моего предыдущего визита. В течение ближайших тридцати минут я планирую поговорить о лечении гипертензии. Мы будем говорить о научно-доказательных методах развития, алгоритмах лечения. Мы будем говорить о некоторых достижениях последних лет, а также прошлом опыте, который важен для нас.
Определение гипертензии, которое применяется сейчас во всем мире – это артериальное давление на уровне 140 или выше (систолическое давление) и 90 и выше – диастолическое давление. Согласно этому определению, распространенность артериальной гипертонии в 2000-м году составила примерно один миллиард человек. К 2030-му году предполагается, что вырастет до полутора миллиардов.
Распространенность заболевания растет, и мы видим здесь проблему. Несмотря на тот факт, что у нас в настоящее время есть множество лекарственных препаратов для лечения этого состояния.
(Демонстрация слайда).
Если мы рассмотрим распространенность артериальной гипертензии у взрослых в отдельных странах, то видим здесь большой разброс. Цифра различается примерно от 25%. Взрослые рассматриваются от 20-ти лет, в других исследованиях – от 25-ти или 30-ти лет. Здесь эти исследования не вполне сравнимы. Но, в целом, мы видим следующую картину: от 25% до 50% примерно разброс. В отдельных странах – до 50% и даже выше достигает распространенность артериальной гипертензии.
03:03
(Демонстрация слайда).
Что касается Российской Федерации. У меня есть цитаты по двум исследованиям. Авторы – Кузнецова и соавторы, которые дают 38%. Другой автор, Мадик и соавторы – дают 47% распространенности заболевания. Полагаю, что данные в России – примерно в том же диапазоне, как мы видим во всем мире. Поэтому, наверное, нельзя вполне сравнивать эти данные с точки зрения точных цифр, поскольку использовались различные методы.
Мы знаем, что артериальная гипертензия – это очень важный фактор риска развития сердечно-сосудистых заболеваний.
(Демонстрация слайда).
Интересное исследование было проведено. Было проанализировано более миллиона пациентов во всем мире. Это было перспективное клиническое исследование, эпидемиологический тип исследования, не интервенционное. Слева здесь мы видим показатели смертности от ишемической болезни сердца, справа – смертность от инсульта. Ориентируясь только на систолическое артериальное давление. Смертность по этим состояниям.
Мы видим, что даже на уровне менее 120-ти миллиметров систолического артериального давления мы видим линейный рост, который начинается с давления, называемого нами нормальным. Дальше идет линейный рост риска как ишемической болезни сердца, так и инсульта. Этот рост мы видим во всех возрастных группах, начиная от возраста 40 лет до более чем 80-ти лет. При инсульте – угол кривой несколько отличен. Но все равно мы видим рост.
Предположительно, на каждые двадцать на десять роста артериального давления единиц ртутного столба риск удваивается. То же самое характерно для инсульта – 20 на 10. Эти взаимоотношения начинаются уже примерно со 115-ти. Если мы будем видеть увеличение роста даже в рамках нормы, то уже видим рост риска развития этих состояний. Это видно и по ряду других эпидемиологических исследований в Соединенных Штатах, других странах мира.
Совместная национальная комиссия (в которой я работал и возглавлял в прошлом) составила новую классификацию артериального давления из-за этого типа взаимоотношений, а также наблюдения пациентов во всем мире. В исследовании Framingham Heart Study в течение более 40 лет велось наблюдение за пациентами на регулярной основе. Там было отмечено, что если человек проживет достаточно долго, то у большинства людей разовьется гипертензия. Более чем у 90% разовьется гипертензия, если человек проживет столько и не умрет от других причин раньше.
06:55
Итак, классификация, которую мы использовали.
(Демонстрация слайда).
Тут несколько спорный вопрос. Но что здесь важно. Нормальная линия – это менее 120-ти на 80. Новая категория была введена. Вот где начинаются спорные вопросы. Это пограничная артериальная гипертензия. При показателях от 120-ти до 139-ти (до 140, можно сказать) – на 20 миллиметров систолическое давление. От 80-ти до 89-ти, то есть там на десять идет рост.
Причина, по которой важно учитывать и характеризовать (неразборчиво) – это неприменение медикаментозной терапии для этой пограничной группы. Это те люди, у которых наиболее вероятно развитие гипертензии в дальнейшем в течение жизни. Поэтому, чтобы предотвратить развитие гипертензии (которая вероятна для большинства из нас, если что-то не будет сделано для того, чтобы воспрепятствовать этому), очень важно изменить образ жизни.
Более агрессивное изменение образа жизни. Снижение веса, физическая активность. Ограничение употребления алкоголя. Алкоголь – это фактор, который очень сильно способствует этому. Ограничение потребления натрия, коррекция приема калия. Это все позволит предотвратить рост артериального давления.
Этапы гипертензии, первая, вторая стадия – также отмечалось, что необязательно четыре стадии, как в предыдущих исследованиях. Вторая стадия – очень агрессивная. Мы начинаем хотя бы с двух препаратов. При первой стадии мы начинаем сначала с изменения образа жизни и так далее.
(Демонстрация слайда).
В течение последних 60 – 70-ти лет отмечаются очень большие достижения в лечении артериальной гипертензии. Когда я начал вести исследования в этой области, это касалось тиазидных диуретиков, когда они появились. Препараты, которые я тестировал, как раз и были тиазидные препараты. В 1940-е годы методы снижения артериального давления были такие как хирургическая симпатэктомия – когда люмбар-дорсальные ганглии удалялись через (неразборчиво) два, и проводилась резекция нерва. Это действительно способствовало снижению артериального давления. Но у многих пациентов после этого возникала гипотензия.
В конце 1950-х годов появились комбинированные препараты, которые применялись вместе с тиазидными диуретиками, которые позволили достаточно значительно изменить терапию. После этого появились многие другие препараты. Метилдоп, спиронолактон, бета-блокаторы, ингибиторы АПФ. Антагонисты кальция, ингибиторы ренина. Недавно появилась симпатическая денервация почек, которая представляется достаточно важной формой терапии.
10:30
Насколько эти различные достижения позволяют снизить артериальное давление. Проводятся клинические исследования, которые демонстрируют, насколько целесообразно снижать артериальное давление. Хотя кажется странным представить это как проблему, но в 1950 – 1960-е велись значительные дебаты по поводу того, насколько целесообразно или же, наоборот, нежелательно снижать артериальное давление. Было проведено несколько таких ключевых исследований.
(Демонстрация слайда).
Буквально кратко остановлюсь на первом из них, по злокачественной гипертензии. В нем говорилось, что если не снизить артериальное давление, то средняя продолжительность жизни составляет около шести месяцев. Для небольшой группы пациентов, у которых снижение артериального давления при помощи тиазидов (как это проводилось тогда), комбинированная терапия позволила предотвратить смертность.
После этого было проведено два исследования в Соединенных Штатах в больницах для ветеранов. Профессор Фриз проводил эти исследования. Первое было для лиц с достаточно высоким систолическим артериальным давлением – от 115-ти до 129-ти. Второе – несколько ниже, более умеренная гипертензия. В обоих этих исследованиях было отмечено четкое улучшение с точки зрения снижения вероятности ишемической болезни сердца, инсульта и заболевания почек.
(Демонстрация слайда).
Затем было проведено исследование по систолической гипертонии. До 1991-го года не было исследований, которые демонстрировали преимущества. Первое исследование (неразборчиво) Клоперидола и Атенолола продемонстрировало значительные преимущества. О нем я еще поговорю более подробно.
Второе исследование, которое проводилось – это Никодипин (европейское исследование, в основном). Целесообразность применения препарата.
(Неразборчиво) – тоже, в основном, европейское исследование, для пациентов очень пожилых (80 лет или старше). Они были включены в это исследование. Отчет был опубликован всего лишь четыре года назад. Согласно ему, снижение давления даже само по себе позволяет значительно улучшить риск инсульта и смертности.
13:24
(Демонстрация слайда).
Переходим к исследованию SHEP, которое я уже упоминал. Это даст нам возможность получить лучшее представление о преимуществах. В это исследование было включено почти пять тысяч пациентов. Средний возраст составил 72 года. Систолическое артериальное давление (неразборчиво) от 160-ти до 219-ти миллиметров ртутного столба. Диастолическое у всех было менее 90.
Алгоритм лечения, который использовался. Вначале им вводился Хлорталидон в дозировке 12,5 – 25 миллиграмм в сутки. Второй препарат, который использовался – это Атенолол. Средний период контрольного наблюдения – почти пять лет. Первичные результаты, которые использовались при фатальном и нефатальном инсульте. Несколько вторичных результатов. Здесь интересно было знать, что Клоперидол не использовался в это время, потому что в терапии по большей части тогда применялись тиазидные диуретики.
Национальный институт здоровья в Соединенных Штатах, который финансировал это исследование, считал, что опыт применения с множеством факторов риска приводит к тому, что Хлорталидон более эффективен, и меньше осложнений, чем при гипертензии. Поэтому был выбран именно этот препарат для данного исследования, а также в последующих исследованиях, финансируемых Национальным институтом здоровья.
15:06
(Демонстрация слайда).
Здесь приведены некоторые итоги первичных результатов. Можно сказать, что результаты в плацебо контрольной группы показывают значительные различия с тем, когда применялись диуретики. Мы видим, что кривые расходятся уже к концу первого года и еще больше расходятся дальше по мере увеличения срока наблюдения. Значительные различия по первичным результатам.
(Демонстрация слайда).
Вторичные результаты – несколько областей, которые были сочтены важными. Эти данные (неразборчиво) активное лечение (неразборчиво) слева, и справа – плацебо. Мы видим несмертельный инфаркт миокарда и смерть от ишемической болезни сердца. Видим различия – 141 плацебо и 104 терапия. В целом, заболеваемость, смертность везде мы отмечаем различия. Некоторые различия (например, всего летальных исходов) нестатистически значимые. Но, в целом, мы видим достаточно значительные преимущества.
Если рассмотреть все плацебо-контролируемые исследования, которые проводились в 1970-е, 1980-е годы, вплоть до 1990-х годов, что мы можем сказать о преимуществе терапии, в среднем, влияний.
(Демонстрация слайда).
В этом слайде подведены разумные результаты, оценки. Если учесть распространенность заболевания инсультом в лечебной группе в сравнении с плацебо, мы видим снижение результатов среднее между 35% и 40%. Коронарная заболеваемость – 20% – 25%, не так много, как по инсульту. Но самое большое снижение – это застойная сердечная недостаточность, где от 50% – 60% мы видим снижение в группе, получавшей терапию.
Можно посмотреть на это по-другому. Каковы долгосрочные преимущества при снижении смертности у ряда лиц.
(Демонстрация слайда).
В одной из публикаций было приведено следующее. Мы видим, что здесь достаточно обоснованные данные, свидетельствующие о том, что снижение систолического артериального давления на 12 миллиметров ртутного столба в среднем в течение десяти лет позволяет предотвратить один летальный исход на каждые 11 пациентов, получающих лечение. Только 11 пациентов нужно пролечить в течение десяти лет для того, чтобы снизить смертность (неразборчиво) смертности.
(Неразборчиво) раньше, до вступления в исследование, были сердечно-сосудистые заболевания, то еще больше снижалась эта цифра – девяти пациентам потребовалось бы такое снижение давления для предотвращения одного летального исхода. Соответственно, соотношение риска и преимуществ очень хорошо говорит в пользу исследования. Здесь нет сомнений о целесообразности проведения данной терапии.
18:57
Много обсуждений проводилось относительно того, один ли какой-то антигипертензивный препарат, или предпочтительны их сочетания. Был проведен ряд исследований для выбора антигипертензовной терапии. Здесь возникает вопрос. Что нам стало известно в данных клинических исследованиях, в которых проводилось такое исследование.
(Демонстрация слайда).
Пожалуй, можно сказать, сравнение пяти классов препаратов. Диуретики, бета-блокаторы, ингибиторы АПФ, блокаторы кальциевых каналов и блокаторы рецепторов ангиотензина. Это препараты, в отношении которых было установлено, что они снижают заболеваемость и смертность.
(Демонстрация слайда).
Было проведено сравнение антигипертензивного эффекта препаратов в дозировках согласно Федеральному регуляторному совету. Если рассмотреть средние показатели, стандартную дозу, согласно маркировке на упаковке препарата (или половина стандартной дозы). Мы рассматриваем основные классы – тиазидные диуретики, бета-блокаторы и так далее. Видим, что результаты аналогичны. Не так велико различие при стандартной дозе. Мы видим от 8% до 10% снижение по каждому препарату и 7 – 8 миллиметров при половине стандартной дозы. Мы здесь не выбираем препарат в зависимости от эффективности.
В течение последних нескольких лет были проведены клинические исследования, посвященные сравнению препаратов. Сейчас я в течение нескольких минут хотел бы познакомить вас с ними.
21:02
(Демонстрация слайда).
Один из исследований, которое финансировалось опять же нашим Правительством – исследование ALLHAT. Большое число пациентов было включено – свыше 40 тысяч участников. Первоначально было четыре ветви лечения. Одна – Хлорталидон. Другая – Лизиноприл, Амлодипин и Доксазозин.
Доксазозин – это Альфа1-адреноблокатор. Он показал себя не столь эффективным. Из соображений безопасности Доксазозин был исключен в дальнейшем из сравнения в исследовании. Пациенты были достаточно пожилые. Примерно пополам мужчины и женщины.
Здесь интересный момент. Примерно четверть принадлежали к негроидной расе. Больше трети были диабетиками. Мы так не планировали. Просто так получилось, что среди пациентов, которые были набраны в это исследование, было много диабетиков и представителей негроидной расы.
(Демонстрация слайда).
Артериальное давление, сравнение при применении этих препаратов (здесь продемонстрировано). Как мы видим, с течением времени наблюдается аналогичное снижение артериального давления. Несмотря на то, что систолическое артериальное давление в группе, получавшей Лизиноприл, было меньше, чем у других препаратов. Амлодипин и Хлорталидон показали результаты немножко лучше.
Это все касается артериального давления ниже 140, можно было достичь примерно у 75% пациентов. Большинству пациентов потребовались либо два, либо три препарата. Это не один какой-то препарат. Препараты второй, третьей линии терапии, которые мы использовали. Сюда относится Атенолол (один из них), часть других препаратов (Резерпин, например).
Это исследование было запланировано в 1980-м году. Только в 2002-м году мы получили результаты. Достаточно длительное время мы исследовали результаты.
23:43
Первичный результат, который мы рассматривали – фатальное или нефатальное коронарное заболевание или инфаркт миокарда.
(Демонстрация слайда).
Как мы видим здесь, кривые практически идентичны, наложены друг на друга. Практически не было отмечено различие между категориями. Это было удивительно. Когда планировалось исследование, мы рассчитывали, что увидим какие-то отличия. В последующем, когда за пациентами велось наблюдение в течение некоторого дальнейшего времени, результаты также были сравнимыми в группах, вплоть до семи-восьми лет после наблюдений.
(Демонстрация слайда).
Было отмечено, что в группе, получавшей Амлодипин, чаще наблюдалась застойная сердечная недостаточность, как во время исследования, так и впоследствии.
(Демонстрация слайда).
Что касается почечных заболеваний. Здесь мы видим данные (буквально в этом году появились), что у пациентов с заболеваниями почек, которые начинали участие в этом исследовании, не так хороши были результаты, как у пациентов с лучшими функциями почек. Но при сравнении этих трех групп (Лизиноприл) – мы рассчитывали, что результаты будут лучше в долгосрочной перспективе. Но такого результата не получили.
25:37
(Демонстрация слайда).
Если посмотреть на другие сравнительные результаты (вот я их перечислил, только кратко). Например, исследование STOP, где проводилось сравнение диуретиков и бета-блокаторов, в сравнении с ингибиторами АПФ и блокаторами кальциевых каналов (тоже у пожилых пациентов). Не было отмечено значительных различий по результатам между двумя группами исследования.
Исследование ALLHAT я уже упоминал.
INVEST. Здесь также сравнились диуретики и бета-блокаторы. В сравнении с блокаторами кальциевых каналов и ингибиторами АПФ не было отмечено отличий у пациентов с коронарными заболеваниями.
Исследование LIFE – здесь было отмечено отличие по показателям инсульта. (Неразборчиво) блокаторы ангиотензина и бета-блокаторы.
Исследование ACCOMPLISH. Было проведено сравнение Беназеприла и АПФ-ингибиторов. В сравнении с Амлодипином результаты были лучше (неразборчиво) с Беназеприлом и Гидрохлоротиазидом.
27:01
Это привело нас к следующему вопросу. Что же показывают эти исследования. Большинство их них показывает отсутствие различия. Исследование ACCOMPLISH – здесь было наибольшее различие. Здесь возникает вопрос – связано ли это с различиями в препаратах. Действительно ли Хлорталидон эффективнее, чем Гидрохлоротиазид.
(Демонстрация слайда).
Действие Хлорталидона выше, по сравнению с Гидрохлоротиазидом. Мы видим здесь, что при одной и той же дозировке результаты отличаются по действию. Больше снижение артериального давления. Даже при половине дозы мы видим более длительный эффект и большее снижение артериального давления.
(Демонстрация слайда).
Другими словами, могут быть вопросы, связанные с этим. В «Medical Letter» недавно было опубликован отчет, где говорится, что диуретик тиазидного типа остается важным методом лечения гипертензии. Хлорталидон – это предпочтительный препарат в данном случае. Я полагаю, что наиболее важно здесь, не какой препарат, и использовать его, а насколько эффективно он позволяет снизить артериальное давление. Насколько эффективно мы это делаем – это будет зависеть от лечения.
(Демонстрация слайда).
Сейчас я подведу итоги. Снижение артериального давления снижает частоту развития коронарных заболеваний сердца, независимо от возраста, пола, расовой, этнической принадлежности, социально-экономического статуса, наличия или отсутствия сердечно-сосудистых заболеваний, а также класса используемых лекарственных препаратов.
Большинству пациентов с артериальной гипертонией требуется два или более антигипертензивных препарата для контроля артериального давления до достижения целевого уровня.
Диуретики, бета-блокаторы, ингибиторы АПФ, блокаторы кальциевых каналов, блокаторы ренин ангио рецепторов являются эффективными и хорошо переносимыми антигипертензивными препаратами. В том числе здесь можно назвать Хлорталидон, это эффективный препарат.
(Демонстрация слайда).
Большинство пациентов с гипертонией имеет какие-то другие факторы риска сердечно-сосудистых заболеваний, которые также необходимо принимать во внимание. На этом я благодарю вас за внимание. Спасибо вам. (Аплодисменты).


