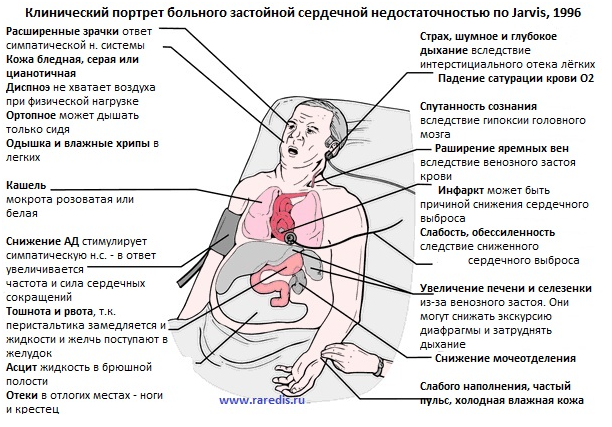
41. Инвалидность детей при заболеваниях органов кровообращения. Реабилитация больных с сердечной недостаточностью
Инвалидность детям сроком от 6 месяцев до 2 лет не устанавливается.
1. Инвалидность сроком на 2 года устанавливается при геморрагических васкулитах.
Клиническая характеристика: сочетание двух или более синдромов с течением заболевания более 2 месяцев, ежегодные обострения. Учитываются и такие заболевания: патологические состояния сердечно-сосудистой системы, врожденные и приобретенные пороки сердца и крупных сосудов (неоперабельные и не подлежащие оперативному вмешательству до определенного возраста), состояния после оперативного вмешательства на сердце и крупные сосуды, нарушения ритма сердца, в том числе после имплантации кардиостимуляторов.
2. Инвалидность сроком до 5 лет устанавливается при сердечной недостаточности.
Клиническая характеристика: застойная сердечная недостаточность II–III степеней и более или хроническая выраженная гипоксемия.
3. Инвалидность на срок до достижения 16-летнего возраста устанавливается при заболеваниях, патологических состояниях, врожденных и приобретенных пороках сердца, неоперабельным больным с нарушением кровообращения II степени, при злокачественной гипертензии.
Сердечная недостаточность – потеря способности сердца обеспечивать гемодинамику, необходимую для нормальной жизнедеятельности организма.
Ранняя реабилитация проводится одновременно с лечением на больничном этапе путем устранения причины возникновения заболевания, организации режима и питания в пределах стола № 10, назначения сердечных гликозидов, допамина, кардиотрофических средств, диуретиков, вазодилататоров.
Поздняя реабилитация (санаторный этап) – осуществляется в местном санатории или в условиях поликлиники. Регулируется двигательный режим, назначается ЛФК в соответствии с общим состоянием больного.
Продолжается прием препаратов, улучшающих метаболические процессы в миокарде. Проводятся санация очагов инфекции, лечебная педагогика. Рекомендуется пребывание больного на свежем воздухе.
Восстановительная реабилитация осуществляется в условиях поликлиники с использованием в последующем курортного лечения, где расширяется двигательный режим, проводятся закаливание, прогулки на свежем воздухе.
Динамическое наблюдение на первом году осуществляется ежемесячно. Кардиолог осматривает ребенка раз в 2–3 месяца, на втором году – раз в квартал, затем раз в 5 месяцев.
Два раза в год ребенок может госпитализироваться для обследования и реабилитации. Лабораторно-инструментальные исследования необходимы 2 раза в год (общий анализ и биохимический анализ крови, ЭКГ, ФКГ, УЗИ сердца), функциональные пробы – по показаниям. Дети, перенесшие сердечную недостаточность, с учета не снимаются.
Сердечная недостаточность. Сердечная недостаточность определение
Перечень заболеваний для определения инвалидности:
Сердечная недостаточность
1.4.9. Сердечная недостаточность. I50
Хроническая сердечная недостаточность — заболевание с комплексом характерных симптомов (одышка, утомляемость и снижение физической активности, отеки и др.), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке, часто с задержкой жидкости в организме, вследствие ухудшения способности сердца к наполнению или опорожнению, обусловленное повреждением миокарда, а также дисбалансом вазоконстрикторных и вазодилатирующих нейрогуморальных систем. Степень нарушения функций организма Клинико-функциональная характеристика нарушений Степень ограничения жизнедеятельности и способность к: Группа инвалидности
I степень
Недостаточность кровоснабжения 1 стадии.
Физическая активность (ФА) больных с известными заболеваниями сердечнососудистой системы не ограничена. Обычные физические нагрузки не вызывают усталости, одышки и сердцебиения. Одышка и сердцебиение развиваются в ответ на повышенную физическую нагрузку.
ЭКГ: признаки гипертрофии, перегрузки желудочков и/или предсердий, различного рода нарушения ритма (единичные суправентрикулярные и желудочковые экстрасистолии, пароксизмальные суправентрикулярные тахикардии), атреовентрикулярная блокада (АВ) блокада I ст.
ЭхоКС и допплер-ЭхоКС: диастолическая дисфункция — ТМЖП (толщина межжелудочковой перегородки) + ТСЛЖ (толщина стенки ЛЖ). 2>1,3 см и / или ТЗСЛЖ>1,2 см, гипертрофический тип спектра трансмитрального допплеровского потока (ТМДП) (Е / А <1,0), соотношение Е/Еа>15, Vp менее 45 см/сек.
Тест с 6-минутной ходьбой (ТШХ) — больной может пройти расстояние от 426 м до 550 м без развития одышки.
Потребление кислорода 18,1 — 22,0 мл/мин/кв.м.
Количество баллов по шкале оценки состояния (ШОКС) — менее 3 (см приложение).
Ограничения жизнедеятельности нет
Ограничение по линии ВКК
II степень
Недостаточность кровоснабжения IIА стадии, ХСН II ФК по NYHA
Симптомы: в покое отсутствуют, но в ответ на обычные физические нагрузки развиваются усталость, одышка или сердцебиение. Клиника обусловлена незначительными нарушениями гемодинамики в одном из кругов кровообращения, которые регрессируют на фоне лечения.
ЭКГ: признаки гипертрофии, перегрузки желудочков и/или предсердий, различного рода нарушения ритма (суправентрикулярные и желудочковые экстрасистолии, пароксизмальные суправентрикулярные и желудочковые тахикардии) и проводимости сердца (блокады ножек пучка Гисса, АВ блокада I ст.).
ЭхоКС и допплер-ЭхоКС: диастолическая дисфункция: ТМЖП (толщина межжелудочковой перегородки) + ТСЛЖ (толщина стенки ЛЖ). 2>1,3 см и/или ТЗСЛЖ>1,2 см, гипертрофический тип спектра трансмитрального допплеровского потока (ТМДП) (Е/А <1,0), соотношение Е/Еа>15, Vp менее 45 см/сек. Псевдонормальный тип спектра ТМДП. ТШХ: больной может пройти расстояние от 150 м до 425 м без развития симптомов ХСН. Потребление кислорода: 14,1 — 18,0 мл/мин/кв.м. ШОКС от 3 до 4 баллов (см. прил.).
самообслуживанию — I ст.;
передвижению — I ст.;
трудовой деятельности — I ст.
III группа
III степень
Недостаточность кровоснабжения II Б стадии, ХСН III ФК по NYHA.
Симптомы в покое отсутствуют, но даже минимальные физические нагрузки вызывают усталость, одышку или сердцебиение.
ЭКГ: признаки гипертрофии, перегрузки желудочков и/или предсердий, различного рода нарушения ритма (суправентрикулярные и желудочковые экстрасистолии, в том числе высоких градаций, пароксизмальные суправентрикулярные и желудочковые тахикардии) и проводимости сердца (блокады ножек пучка Гисса, АВ блокада I, II ст.).
ЭхоКС и Допплер-ЭхоКС: Систолическая дисфункция: конечно-диастолический размер (КДР) ЛЖ>6,0 см, индекс конечного диастолического размера (ИКДР) ЛЖ>3,3 см/кв.м, КСР ЛЖ более 40 мм. Короткая ось левого желудочка в систолу более 4.0 см, длинная ось — более 8.4 см, Фракция укорочения ЛЖ — менее 25%. Увеличение размера ЛП более 40 мм, уменьшение линейной скорости выносящего тракта ЛЖ менее 15 см/с. Индекс сферичности ЛЖ в систолу (отношение короткой оси ЛЖ к длинной оси ЛЖ)>0,70 и/или относительная толщина стенок ЛЖ (ТМЖП + ТЗСЛЖ / КДР ЛЖ)>0,30 и<0,45.
Диастолическая дисфункция: ТМЖП (толщина межжелудочковой перегородки) + ТСЛЖ (толщина стенки ЛЖ). 2>1,3 см и/или ТЗСЛЖ>1,2 см, гипертрофический тип спектра трансмитрального допплеровского потока (ТМДП) (Е/А <1,0), соотношение Е/Еа>15, Vp менее 45 см/сек. Псевдонормальный тип спектра ТМДП.
ТШХ — расстояние до 150 м без развития симптомов ХСН.
Потребление кислорода 14,1 — 18,0 мл/мин/кв.м.
ШОКС от 4 до 6 баллов.
самообслуживанию — II ст.;
передвижению — II ст.;
трудовой деятельности — II / III ст.
II группа
IV степень
Недостаточность кровоснабжения III стадии, ХСН IV ФК по NYHA
Симптомы: одышка, сердцебиение, удушье в покое выражены в максимальной степени (в т. ч. асцит, анасарка) + развиваются признаки вторичных, в том числе необратимых нарушений функций других органов и их систем (анемия, печеночная, почечная недостаточность и т. д.).
ЭКГ: признаки гипертрофии, перегрузки желудочков и/или предсердий, различного рода нарушения ритма (суправентрикулярные и желудочковые экстрасистолии, в том числе высоких градаций, пароксизмальные суправентрикулярные и желудочковые тахикардии) и проводимости сердца (блокады ножек пучка Гисса, АВ блокада I, II и III ст.).
ЭхоКС: признаки финальной стадии ремоделирования сердца. Все вышеперечисленные показатели выражены в крайней степени.
ТШХ не выполнима больным.
Потребление кислорода 10,0 мл/мин/кв.м.
Сумма баллов по ШОКС более 6-ти.
самообслуживанию — III ст.;
Каталог статей
МСЭ и инвалидность при сердечной недостаточности у детей
Медико-социальная экспертиза и инвалидность при сердечной недостаточности у детей
СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ — мультисистемное заболевание, при котором первичное нарушение функции сердца вызывает целый ряд гемодинамических, нервных и гормональных адаптационных реакций. направленных на поддержание кровообращения в соответствии с потребностями организма: СН у детей следует определить как клинический синдром, характеризующийся снижением системного кровотока, что сопровождается одышкой, недостаточной прибавкой массы тела и замедлением роста.
Рубрика МКБ X: 1 50.
Этиология и патогенез. СН — состояние, при котором сердце, несмотря на достаточный приток крови, не обеспечивает потребность организма в кровоснабжении; фактически СН обусловлена недостаточностью сократительной способности миокарда. У детей СН вызывают 3 основных группы поражений сердца: обструкция левых отделов сердца, сброс крови слева направо, недостаточность миокарда. К снижению сократительной способности миокарда приводят два основных механизма: первичное нарушение метаболизма в миокарде, связанное с недостатком АТФ и перераспределением калия, при миокардитах, гипоксических и дистрофических процессах в миокарде (энергодинамическая недостаточность) и перенапряжение миокарда при нагрузке, превышающей его способность совершить эту работу, при врожденных и приобретенных пороках сердца, гипертензии в большом и малом круге кровообращения (гемодинамическая недостаточность). В обоих случаях СН на первых этапах проявляется уменьшением ударного объема, что приводит к компенсаторным изменениям — тахикардии, за счет чего минутный объем сохраняется нормальным (I стадия СН). Когда компенсаторные возможности оказываются исчерпанными, уменьшается минутный объем кровообращения, коронарный кровоток, развиваются гипоксические изменения в тканях и в миокарде, что усугубляет СН (СН IIА стадии). Гипоксия вызывает компенсаторную активацию гемопоэза и увеличение количества циркулирующей крови; уменьшение клубочковой фильтрации способствует выработке ренина, альдостерона, АДГ, что приводит к задержке натрия и воды; гипоксия и накопление недоокисленных метаболитов приводят к раздражению дыхательного центра и появлению одышки, к нарушению тканевой проницаемости и нарушениям микроциркуляции; все перечисленное приводит к развитию отеков, венозному застою (СН IIБ стадии). Постепенно из-за венозного застоя и гипоксии функция внутренних органов нарушается и наступают необратимые дистрофические изменения (СН III стадии).
Гемодинамическая СН на первых этапах может быть право- или левожелудочковой, в зависимости от того, какие отделы сердца преимущественно перегружены. У детей младшего возраста перегрузка одного из отделов сердца быстро приводит к перегрузке других отделов и к тотальной СН. Кроме того, подразделение на гемодинамическую и энергетическо-динамическую недостаточность имеет значение на начальных этапах процесса, так как гемодинамическая недостаточность быстро приводит к нарушению метаболизма в миокарде, а к энергетически-динамической быстро присоединяются расстройства гемодинамики.
Клиническая картина определяется основным заболеванием, которое привело к формированию хронической СН, а также стадией патологического процесса (классификация стадий СН по В.Х.Василенко и Н.Д.Стражеско).
I стадия — начальная, скрытая, компенсированная — характеризуется умеренной тахикардией в покое, признаки СН определяются лишь при физической нагрузке: повышенная утомляемость, одышка, выраженная тахикардия, у грудных детей — затруднение при кормлении, периоральный цианоз во время кормления, беспокойство, отказ от груди через несколько минут после начала кормления.
В последнее время выделяют IA стадию (скрытая СН), при которой признаки СН клинически не выявляются ни в покое, ни при физической нагрузке, но при ЭхоКГ при физической нагрузке выявляется снижение фракции выброса на 10%, снижение скорости укорочения циркулярных волокон миокарда, уменьшение фракции укорочения ниже 25—30%, умеренное повышение конечного диастолического давления в левом желудочке до 12—14 мм рт. ст. и давления в легочном стволе, удлинение периода изометрического расслабления миокарда.
IБ стадия (начальная, компенсированная) характеризуется отсутствием СН в покое и при обычных физических нагрузках, но после интенсивной физической нагрузки (проба № 5 и № 6, по Н.А.Шалкову) клинически выявляются признаки СН в виде неадекватным нагрузке тахикардии, одышки, утомления, удлинения периода реституции.
По данным эходопплерографии, отмечается снижение фракции выброса ниже 60%, снижение скорости укорочения циркулярных волокон миокарда, уменьшение фракции укорочения мене 25—30%, умеренное повышение конечного диастолического давления в левом желудочке до 12—14 мм рт. ст. удлинение периода изометрического расслабления миокарда.
IIА стадия характеризуется появлением тахикардии и одышки в покое: ребенок утомляется при выполнении обычных физических нагрузок, появляются признаки венозного застоя. При правожелудочковой недостаточности выявляются умеренное увеличение печени, анорексия, рвота, боли в животе, пастозность, отеки к концу дня; при левожслудочковой — выраженная одышка, незвучные влажные хрипы в нижних долях легких. При тотальной СН наблюдаются явления застоя как в большом, так и в малом круге кровообращения.
IIБ стадия характеризуется более тяжелыми нарушениями: ребенок находится в постели, в вынужденном возвышенном положении, любое движение вызывает значительное усиление одышки и тахикардии. Дети капризны, раздражительны, плохо вступают в контакт, резко нарушен сон, аппетит. При правожелудочковой СН увеличена и болезненна печень, наблюдаются периферические и полостные отеки; при левожелудочковой СН — явления предотека и отека легких. У детей выражен акроцианоз и иногда общий цианоз, расширено сердце, тоны глухие, уменьшена звучность шумов, отмечаются нарушения ритма.
III стадия характеризуется тяжелыми необратимыми изменениями не только сердца, но и всех внутренних органов и систем.
В последние годы все чаще стали использовать классификацию СН, предложенную Нью-Йоркской ассоциацией сердца (NYHA), в которой выделяют 4 функциональных класса (ФК):
ФК 1—латентная СН — больные с заболеванием сердца, но без ограничения физической активности (бессимптомная дисфункция левого желудочка);
ФК 2 — легкая СН — небольшое ограничение физической активности, симптомы СН появляются при обычной повседневной нагрузке;
ФК 3 — средней степени тяжести СН — значительное ограничение физической активности;
ФК 4 — тяжелая СН — симптомы СН в покое, выполнение даже минимальной физической нагрузки вызывает дискомфорт, что требует соблюдения больным постельного или полупостельного режима.
Согласно этой классификации, ФК 1 имеется у каждого больного с достоверным диагнозом заболевания сердца (с признаками органического поражения сердца) или даже при детренированности у здоровых лиц. Под влиянием адекватного лечения может произойти улучшение ФК.
Классификация NYHA основана только на оценке клинических признаков работоспособности и качества жизни (не учитывается даже наличие или отсутствие периферических отеков и, тем более, обратимости изменений в органах и тканях), поэтому ФК может уменьшаться в результате лечения.
Таким образом, можно использовать обе классификации одновременно.
При этом СН 1А соответствует ФК 1, СН 1Б — ФК 2, СН IIА — ФК 3 и СН IIБ — ФК 4.
Лабораторные и инструментальные методы, подтверждающие диагноз:
1) функциональные пробы (по Н.А.Шалкову);
2) ЭКГ;
3) рентгенологическое исследование органов груди;
4)УЗИ печени и сердца;
5) эхокардиография (размеры полостей сердца, толщина стенок желудочков, фракция выброса);
6) допплерография (показатели диастолической функции);
7) другие методы исследования (радионуклидные, КТ, зондирование полостей сердца, рентгеновские ангио- и вентрикулография с контрастированием, биопсия миокарда) — по показаниям.
Лечение. Проводят лечение основного заболевания. На 1 стадии назначают ограничение режима подвижных игр, дополнительных физических нагрузок, ограничение дополнительного приема воды и поваренной соли, пряностей. Симптоматическое лечение проводят курсами с использованием препаратов трех групп: ингибиторов АПФ (каптоприл, эналаприл, периндоприл и др.), сердечных гликозидов, диуретиков, назначают также витамины, кокарбоксилазу, калия оротат, АТФ, поляризующую смесь (внутривенное введение глюкозы с инсулином).
Прогноз серьезный, зависит от основного заболевания, скорость прогрессирования СН зависит от степени гемодинамических нарушений и от адекватности проводимого лечения. Неблагоприятен прогноз при СН III стадии.
Критерии инвалидности: стойкая 1Б стадия СН (ФК 2) и выше.
Реабилитации: медицинская реабилитация; психологическая, педагогическая и профессиональная — в период относительной стабилизации процесса.