Эндокринные артериальные гипертензии. Артериальные гипертензии при патологии надпочечников.
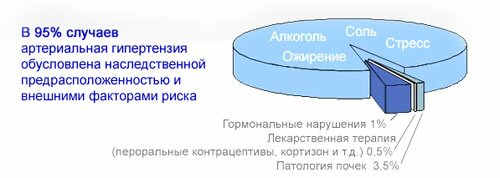
Эти гипертензии составляют до 1% всех артериальных гипертензий (по данным специализированных клиник — до 12%) и развиваются в результате гипертензивного эффекта ряда гормонов.
• Артериальная гипертензия при эндокринопатиях надпочечников. Не менее половины всех случаев эндокринных гипертензий приходится на надпочечниковые артериальные гипертензии.
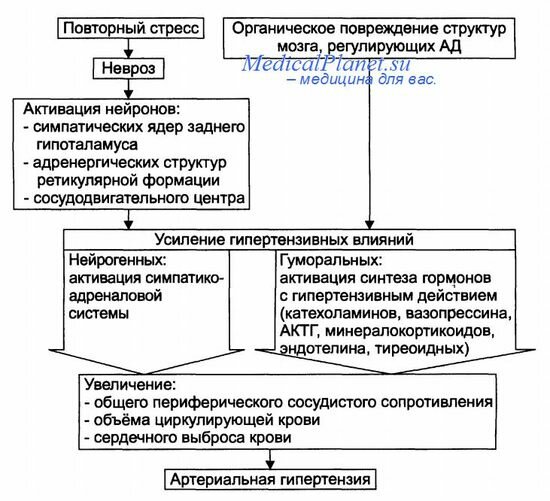
— Надпочечники являются главным эндокринным органом, обеспечивающим регуляцию системного АД. Все гормоны надпочечников в норме имеют более или менее выраженное отношение к регуляции АД, а в патологии участвуют в формировании и закреплении повышенного АД.
+ Надпочечниковые артериальные гипертензии подразделяют на катехоламиновые и кортикостероидные, а последние на минералокортикоидные и глюкокортикоидные.
— Минералокортикоидные артериальные гипертензии. В патогенезе артериальной гипертензии основное значение имеет избыточный синтез минералокортикоида альдостерона (гиперальдостеронизм первичный и вторичный). Кортизол, 11-дезоксикортизол, 11-дезоксикортикостерон, кортикостерон, хотя и имеют незначительную минералокортикоидную активность, расцениваются как глюкокортикоиды (их суммарный вклад в развитие артериальной гипертензии мал).
— Первичный гиперальдостеронизм. Артериальная гипертензия при первичном гиперальдостеронизме составляет до 0,4% всех случаев артериальных гипертензии. Различают несколько этиологических форм первичного гиперальдостеронизма: синдром Конна (аденома, продуцирующая альдостерон), адренокортикальная карцинома, первичная надпочечниковая гиперплазия, идиопатическая двусторонняя надпочечниковая гиперплазия. Основные проявления первичного гиперальдостеронизма: артериальная гипертензия и гипокалиемия (вследствие увеличения почечной реабсорбции Na2+).
— Вторичный альдостеронизм. Развивается как следствие патологических процессов, протекающих в других органах и их физиологических системах (например, при сердечной, почечной, печёночной недостаточности). При этих формах патологии может наблюдаться гиперпродукция альдостерона в клубочковой зоне коры обоих надпочечников.
— Гиперальдостеронизм любого генеза сопровождается повышением АД. Патогенез артериальных гипертензии при гиперальдостеронизме приведён на рисунке.
 Общие звенья патогенеза эндокринных артериальных гипертензии.
Общие звенья патогенеза эндокринных артериальных гипертензии.
+ Глюкокортикоидные артериальные гипертензии. Являются результатом гиперпродукции глюкокортикоидов, в основном кортизола (17-гидрокортизон, гидрокортизон, на его долю приходится 80%; остальные 20% — кортизон, кортикостерон, 11-дезоксикортизол и 11-дезоксикортикостерон). Практически все артериальные гипертензии глюкокортикоидного генеза развиваются при болезни и синдроме Иценко—Кушинга.
+ Катехоламиновые артериальные гипертензий. Развиваются в связи со значительным увеличением в крови содержания катехоламинов — адреналина и норадреналина, вырабатываемых хромаффинными клетками. В 99% всех случаев такой гипертензий обнаруживают феохромоцитому. Артериальная гипертензия при феохромоцитоме встречается менее чем в 0,2% случаев всех артериальных гипертензий.
— Механизм гипертензивного действия избытка катехоламинов. Катехоламины одновременно увеличивают тонус сосудов и стимулируют работу сердца.
— Норадреналин стимулирует в основном альфа-адренорецепторы и в меньшей мере — бета-адренорецепторы. Это приводит к повышению АД за счёт сосудосуживающего эффекта.
— Адреналин воздействует как на а-, так и на бета-адренорецепторы. В связи с этим наблюдается вазоконстрикция (и артериол, и венул) и возрастание работы сердца (за счёт положительного хроно- и инотропного эффектов) и выброса крови в сосудистое русло.
Общие звенья патогенеза артериальных гипертензий при гиперальдостеронизме.
В совокупности эти эффекты и обусловливают развитие артериальной гипертензий.
— Проявления феохромоцитомы разнообразны, но неспецифичны. Артериальную гипертензию отмечают в 90% случаев, головная боль возникает в 80% случаев, ортостатическая артериальная гипотензия — в 60%, потливость — в 65%, сердцебиение и тахикардия — в 60%, страх смерти — в 45%, бледность — в 45%, тремор конечностей — в 35%, боль в животе — в 15%, нарушения зрения — в 15% случаев. В 50% случаев артериальная гипертензия может быть постоянной, а в 50% — сочетаться с кризами. Криз обычно возникает вне связи с внешними факторами. Часто наблюдается гипергликемия (в результате стимуляции гликогенолиза).
Оглавление темы «Артериальные гипертензии.»:
Эндокринные артериальные гипертензии
Эндокринные артериальные гипертензии составляют примерно 0,1-1% всех артериальных гипертензии (до 12% по данным специализированных клиник).
Феохромоцитома
Артериальная гипертензия при феохромоцитоме встречается менее чем в 0,1 — 0,2% случаев всех артериальных гипертензии. Феохромоцитома — катехоламин-продуцирующая опухоль, в большинстве случаев (85-90%) локализующаяся в надпочечниках. В целом для её характеристики можно использовать «правило десяти»: в 10% случаев она семейная, в 10% — двусторонняя, в 10% — злокачественная, в 10% — множественная, в 10% — вненадпочечниковая, в 10% — развивается у детей.
- Клинические проявления феохромоцитомы весьма многочисленны, разнообразны, но неспецифичны. Артериальную гипертензию отмечают в 90% случаев, головная боль возникает в 80% случаев, ортостатическая артериальная гипотензия — в 60%, потливость — в 65%, сердцебиение и тахикардия — в 60%, страх — в 45%, бледность — в 45%, тремор конечностей — в 35%, боль в животе — в 15%, нарушения зрения — в 15% случаев. В 50% случаев артериальная гипертензия может быть постоянной, а в 50% — сочетаться с кризами. Криз обычно возникает вне связи с внешними факторами. Часто возникает гипергликемия. Следует помнить, что феохромоцитома может проявиться во время беременности и что ей может сопутствовать другая эндокринная патология.
- Для подтверждения диагноза используют лабораторные и специальные методы исследования.
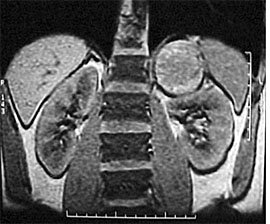
УЗИ надпочечников обычно позволяет выявить опухоль при её размерах более 2 см.
Определение содержания катехоламинов в плазме крови информативно лишь во время гипертонического криза. Большее диагностическое значение имеет определение уровня катехоламинов в моче в течение суток. При наличии феохромоцитомы концентрация адреналина и норадреналина должна быть более 200 мкг/сут. При сомнительных величинах (концентрация 51-200 мкг/сут) проводят пробу с подавлением клонидином. Суть её заключается в том, что ночью происходит уменьшение выработки катехоламинов, а приём клонидина ещё больше уменьшает физиологическую, но не автономную (продуцируемую опухолью) секрецию катехоламинов. Пациенту дают 0,15 или 0,3 мг клонидина перед сном, а утром собирают ночную мочу (за период времени с 21 до 7 ч) при условии полного покоя обследуемого. При отсутствии феохромоцитомы содержание катехоламинов будет значительно сниженным, а при её наличии количество катехоламинов останется высоким, несмотря на приём клонидина.
Первичный гиперальдостеронизм
Артериальная гипертензия при первичном гиперальдостеронизме составляет до 0,5% всех случаев артериальных гипертензии (до 12% по данным специализированных клиник). Различают несколько этиологических форм первичного гиперальдостеронизма: синдром Конна (аденома, продуцирующая альдостерон), адренокортикальная карцинома, первичная надпочечниковая гиперплазия, идиопатическая двусторонняя надпочечниковая гиперплазия. В патогенезе артериальной гипертензии основное значение имеет избыточная выработка альдостерона.
- Основные клинические признаки: артериальная гипертензия, гипокалиемия, изменения на ЭКГ в виде уплощения зубца Т (80%), мышечная слабость (80%), полиурия (70%), головная боль (65%), полидипсия (45%), парестезии (25%), нарушения зрения (20%), быстрая утомляемость (20%), преходящие судороги (20%), миалгии (15%). Как видно, эти симптомы неспецифичны и малопригодны для дифференциальной диагностики.
- Ведущий клинико-патогенетический признак первичного гиперальдостеронизма — гипокалиемия (90%). В связи с этим необходимо помнить и о других причинах гипокалиемии: приём диуретиков и слабительных средств, частые поносы и рвота.
Гипотиреоз, гипертиреоз
Гипотиреоз. Характерный признак гипотиреоза — высокое диастолическое АД. Другие проявления со стороны сердечно-сосудистой системы — уменьшение ЧСС и сердечного выброса.
Гипертиреоз. Характерные признаки гипертиреоза — увеличенные ЧСС и сердечный выброс, преимущественно изолированная систолическая артериальная гипертензия с низким (нормальным) диастолическим АД. Считают, что увеличение диастолического АД при гипертиреозе — признак другого заболевания, сопровождающегося артериальной гипертензией, или признак гипертонической болезни.
В обоих случаях для уточнения диагноза, кроме общеклинического обследования, необходимо определение функций щитовидной железы.
Эндокринные гипертонии — Артериальная гипертония — дифференциальный диагноз
Страница 4 из 5
Синдром Кона (первичный гиперальдостеронизм). В последние годы все большее внимание привлекают к себе гипертонии, вызванные избыточной активностью минералокортикоидов в организме (см. приложение). Синдром Кона является классическим образцом этого вида патологии. Клинические проявления его складываются из артериальной гипертонии, которая сочетается с повышенной секрецией альдостерона, приводящей к развитию гипокалиемии с характерными для нее нефропатией и мышечной слабостью.
Болезнь начинается с незначительных и кратковременных повышений артериального давления и принимается, как правило, за доброкачественную гипертонию. Содержание калия в крови долгов время остается нормальным, что дало основание некоторым авторам выделить особую нормокалиемическую стадию первичного альдостеронизма. В более поздних стадиях болезни развивается гипокалиемия, а артериальная гипертония примерно в четверти случаев принимает злокачественное течение.
Было установлено, что из 284 случаев болезни первичный альдостеронизм был вызван аденомой в 84,5%, диффузной или мелкоузловой гиперплазией — в 11,3% и раком надпочечников — в 2,1% случаев. Надпочечники у 2,1% больных, оперированных по поводу синдрома Кона, оказались неизмененными. В 90% случаев болезни аденома располагалась в левом надпочечнике, в 10% случаев аденомы были двусторонними или множественными.
Выраженность альдостеронизма не зависит от размера аденомы, которая иногда бывает настолько мала, что с трудом обнаруживается на операции.
Содержание альдостерона в крови и экскреция продуктов его обмена с мочой оказываются повышенными в большинстве, но не во всех случаях синдрома Кона. Возможно, что секреция альдостерона при аденоме коркового слоя надпочечников (подобно секреции катехоламинов при феохромоцитоме) периодически усиливается и замедляется. Из этого следует, что диагноз синдрома Кона следует ставить только по результатам многократных определений концентрации альдостерона в крови. Вынося диагностическое заключение, необходимо учитывать существование возрастных колебаний в концентрации альдостерона в крови. В пожилом и старческом возрасте концентрация альдостерона в крови приблизительно в 2 раза меньше, чем у лиц молодого возраста.
В типичных случаях синдром Кона протекает с понижением активности ренина в крови. Объясняется это тормозящим влиянием альдостерона на функцию юкстагломерулярного аппарата почек. Содержание ренина в крови при синдроме Кона остается пониженным даже после назначения гипонатриевой диеты, мочегонных средств. Оно остается низким и при наступлении беременности. Указанные признаки широко используются для отличия синдрома Кона от сходных с ним по клиническим проявлениям гипертонической болезни и артериальной гипертонии, вызванной стенозом почечной артерии.
Содержание калия в крови в начальных стадиях синдрома Кона остается нормальным, позднее появляется периодическая гипокалиемия. В случаях тяжелой болезни выраженная гипертония сочетается с постоянной гипокалиемией и метаболическим алкалозом. Следствием гипокалиемии являются полиурия, которая встречается в 72% случаев и резче всего выражена в ночные часы, и ослабление мышечной силы, особенно в мышцах шеи и проксимальных отделов конечностей. Аптидиуретический гормон не оказывает влияния на выраженность полиурии, очевидно, в связи с развитием гипокалиемической нефропатии. Мышечная слабость изредка осложняется развитием временных парезов и даже параличей.
Изредка у больных синдромом Кона развиваются отеки, которые, как и другие признаки болезни, исчезают вскоре после удаления аденомы.
Для того чтобы отличить симптоматическую гипертонию при первичном альдостеронизме от гипертонической болезни, необходимо при собирании анамнеза обращать внимание на выраженность симптомов и признаков гипокалиемического алкалоза. В клинике он ярче всего проявляется нарушениями функции почек и поперечнополосатых мышц. Как уже указывалось, гипокалиемическая нефропатия приводит к развитию жажды и полиурии, которые выражены особенно резко в ночные часы. Мышечная слабость вначале воспринимается больными как быстрая утомляемость, «разбитость». Характерно непостоянство мышечной слабости. Она наступает всегда приступами, во время которых больные не могут поднять руки, не могут удержать в руках стакан, тарелку или другие предметы, тяжесть которых раньше не замечалась. Иногда им трудно говорить или поднимать голову.
Применение антагонистов альдостерона приводит к исчезновению гипокалиемического алкалоза. Альдактон или верошпирон назначают в суточной дозе 300—400 мг в течение 2—4 нед. Перед началом пробы и во время ее проведения повторно определяется содержание общего и обменноспособного калия в организме. Одновременно с исчезновением гипокалиемического алкалоза исчезает обычно и артериальная гипертония, а в крови больного появляются ренин и ангиотензин (Brown et al. 1972). В ряде случаев при позднем начале терапии артериальное давление остается повышенным, что объясняется развитием артериолосклероза почек. Артериальное давление в подобных случаях остается повышенным и после удаления опухоли.
Синдром Кона следует подозревать во всех случаях гипертонии, сочетающейся с полиурией и мышечной слабостью или с быстро развивающимся понижением физической выносливости больного. Обсуждая дифференциальный диагноз между синдромом Кона и гипертонической болезнью, необходимо иметь в виду, что повышенное содержание альдостерона в крови и увеличенная экскреция продуктов его обмена с мочой встречаются во всех случаях синдрома Кона с самого начала болезни и что активность ренина в крови во всех случаях этого синдрома либо совсем не определяется, либо резко понижена. Она оказывается пониженной и у 10—20% больных гипертонической болезнью, но содержание альдостерона в подобных случаях нормально. Низкая активность ренина в крови в сочетании с гиперальдостеронемией встречается как при синдроме Кона, так и при артериальной гипертонии, легко излечивающейся назначением дексаметазона.
Артериальная гипертония, вызванная аденомой надпочечника, нередко исчезает после терапии антагонистами альдостерона. Результаты этой пробной терапии не только подтверждают причинную связь гипертонии с повышенной активностью альдостерона» но и позволяют предсказать влияние оперативного лечения на гипертонию. Терапия гипотиазидом в подобных случаях (в суточной дозе не менее 100 мг в течение 4 нед) оказывается безуспешной и приводит только к резкому усилению гипокалиемии. При доброкачественно протекающей гипертонической болезни терапия гипотиазидом сопровождается обычно длительным и выраженным понижением артериального давления. Гипокалиемия при этом обычно не развивается. Быстро прогрессирующее течение отличает злокачественную гипертоническую болезнь от злокачественного гипертонического синдрома при первичном альдостеронизме.
Аденокарцинома надпочечника. Аденома коры надпочечников является только одной из причин синдрома Кона. Другими его причинами являются аденокарцинома и гиперплазия коры надпочечников. Рак, так же как и аденома, поражает в большинстве случаев один из надпочечников. Рост злокачественной опухоли сопровождается лихорадкой обычно неправильного типа, появлением болей в животе, микрогематурией. Отсутствие аппетита приводит к исхуданию больных. В поздних стадиях болезни появляются метастазы, чаще в кости и легкие.
Решающее значение имеют результаты рентгенологического исследования. К моменту, когда появляется артериальная гипертония, раковая опухоль по своим размерам обычно значительно больше аденомы. На инфузионных урограммах или на нефрограммах отмечается смещение пораженной почки. На ретроградных пиелограммах удается обнаружить деформацию чашечно-лоханочной системы. Пневморен в сочетании с томографией позволяет получить хорошее изображение почек и надпочечников, локализовать опухоль и определить ее размеры.
Для аденомы надпочечника характерна повышенная экскреция альдостерона с мочой, при раковой опухоли надпочечника в моче обнаруживается увеличенное содержание не только альдостерона и его метаболитов, но и других кортикостероидов.
Гиперсекреция других минералокортикоидов. К артериальной гипертонии, вызванной гиперсекрецией альдостерона, близко примыкает гипертония, развивающаяся вследствие гиперсекреции других минералокортикоидов. Обладая менее выраженным действием на обмен натрия и калия, эти минералокортикоиды все же способны вызвать не только повышение артериального давления, но и гипокалиемию. Более других известна артериальная гипертония, вызванная гиперсекрецией дезоксикортикостерона или его предшественников. Brown и соавт. (1972), Melby, Dale, Wilson (1971) и др. описали изолированную гиперсекрецию 18-гидроксидезокси-кортикостерона и 11-дезоксикортикостерона, которая протекала с артериальной гипертонией, подавлением активности ренина в крови и выраженной гипокалиемией. Количество обменоспособного натрия было увеличенным, содержание альдостерона и 11-гидроксикортикостерона в крови — нормальным.
По данным Brown с соавт. (1972), понижение активности реяина в крови обнаруживается приблизительно у 25% больных доброкачественной эссенциальной гипертонией. Нормальное содержание альдостерона и дезоксикортикостерона дает основание считать, что как гипертония, так и подавление секреции ренина у этих больных обусловлены активностью еще неидентифицированных минералокортикоидов. Высказанное предположение подтверждается результатами пробной терапии спиронолактонами. Назначение альдактона или верошпирона этим больным сопровождается, как и у больных первичным альдостеронизмом, понижением артериального давления.
Из сказанного, однако, не вытекает, что все случаи артериальной гипертонии с пониженной активностью ренина развиваются вследствие гиперсекреции минералокортикоидов. Спиронолактоны эффективны во многих, но не во всех случаях гипертонической болезни с пониженной активностью ренина. Гиперсекреция минералокортикоидов является, вероятно, причиной только одной, а не всех форм эссенциальной гипертонии.
Гипертония, вызванная первичной гиперсекрецией неидентифицированных минералокортикоидов, по клиническому течению может быть доброкачественной и злокачественной. Клиническая картина ее в начале заболевания может ничем не отличаться от гипертонической болезни. На ее симптоматическое происхождение указывают благоприятные результаты пробной терапии спиронолактонами в указанной выше дозе. Широкое применение спиронолактонов в диагностических целях позволит заподозрить этот вид гипертонии задолго до появления ее поздних клинических синдромов: гипокалиемической нефропатии, гипокалиемических парезов и параличей. Окончательный диагноз устанавливают по содержанию минералокортикоидов в крови или в моче, по понижению или полному исчезновению активности ренина и по отрицательным результатам урологических методов исследования.
Гиперсекреция глюкокортикоидов. Синдром Иценко— Кушинга встречается при многих заболеваниях. В настоящее время чаще приходится встречаться с ятрогенным синдромом Иценко — Кушинга, развивающимся под воздействием терапии кортикостероидами. Повышение артериального давления встречается у 85% больных этим синдромом. Задержка натрия иногда сопровождается развитием небольших отеков и понижением активности ренина. Характерный вид больных, изменения со стороны кожи, нервно-психической сферы, признаки сахарного диабета и остеопороза позволяют легко отличить гипертонию при синдроме Иценко — Кушинга от гипертонической болезни. Врожденными аномалиями синтеза кортикостероидов объясняется и артериальная гипертония в некоторых случаях синдрома Шерешевского — Тернера.
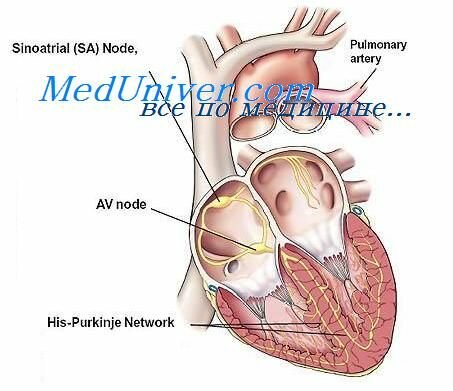
Гиперсекреция ренина. Ренин принадлежит к числу почечных прессорных факторов. Его влияние на сосудистый тонус осуществляется не прямо, а опосредованно через ангиотензин. Скорость секреции ренина клетками юкстагломерулярного аппарата контролируется нервными влияниями, степенью раздражения механорецепторов почечных артериол и содержанием натрия в дистальном канальце нефрона. Выраженная ишемия почек независимо от ее причины приводит к увеличению секреции ренина.
Секреция ренина заметно увеличивается при гипертонических кризах и при злокачественной гипертонии любого происхождения. Полагают, что во всех подобных случаях ишемия одной или обеих почек через включение одного из перечисленных выше механизмов вызывает усиленную секрецию ренина. Следствием этого является повышение активности ангиотензина II, под влиянием которого происходит дальнейшее усиление спазма почечных сосудов и увеличение скорости секреции альдостерона. Если не произойдет разрыва этого порочного круга под влиянием почечных депрессорных факторов, то устанавливается стабильная гипертония, характерным признаком которой является увеличенная экскреция альдостерона с мочой при повышенной активности ренина в крови.
Клиника этого вида артериальной гипертонии детально изучена Н. А. Ратнер, Е. Н. Герасимовой и П. П. Герасименко (1968), которые установили, что высокая активность ренина при злокачественной реноваскулярнои гипертонии резко снижается после удачно проведенной операции и что снижение ее всегда сопровождается нормализацией артериального давления и уменьшением экскреции альдостерона с мочой. Повышение активности ренина и увеличение экскреции альдостерона с мочой наблюдались ими также при злокачественной гипертонической болезни, хроническом пиелонефрите, в терминальной фазе хронического гломерулонефрита.
Артериальное давление у большинства больных с хронической почечной недостаточностью удается поддерживать на нормальном уровне, удаляя у них повторными диализами избыток натрия и связанную с ним воду. Указанные мероприятия у некоторых больных оказываются неэффективными. У них развивается тяжелая гипертония, характерными признаками которой являются высокое содержание в крови ренина, ангиотензина II и I и альдостерона. Удаление воды и электролитов у этих больных во время диализа сопровождается еще большим повышением активности ренина и ангиотензина в крови и дальнейшим повышением артериального давления. Ангиотензин у этих больных, по-видимому, оказывает прямое прессорное влияние на сосуды. Сразу же после двусторонней нефрэктомии содержание ренина и ангиотензина в крови резко падает, и артериальное давление понижается до нормального уровня (Morton, Waite, 1972).
Назначение спиронолактонов этим больным не приводит к понижению артериального давления, хотя и позволяет корригировать гипокалиемию. Неэффективность их зависит, вероятно, от того, что гиперальдостеронизм здесь не является первопричиной гипертонии, а развивается вторично. Количество обменоспособного натрия в организме этих больных не увеличивается, под влиянием терапии спиронолактонами у них отмечается только уменьшение обменоспособного натрия в организме и обычно незначительное понижение артериального давления.
Высокая активность ренина в крови является единственным надежным лабораторным признаком, который позволяет отличить эту форму артериальной гипертонии от гипертонической болезни с увеличенной экскрецией альдостерона с мочой и пониженной активностью ренина в крови. Результаты терапии спиронолактонами имеют значение только предварительного диагностического метода, не заменяющего определения активности ренина в крови. Артериальная гипертония наблюдается как при вышеописанных альдостеронсекретирующих опухолях коркового слоя надпочечников, так и при первичных опухолях почки, секретирующих ренин. Гиперсекреция ренина («первичный ренинизм» Кона) признается основной причиной артериальной гипертонии при гемангиоперицитоме (опухоли, исходящей из клеток юкстагломерулярных клеток нефрона) и при опухоли Вильмса.
Артериальная гипертония в подобных случаях может иметь сосудистое или эндокринное происхождение. В первом случае она оказывается следствием сдавления почечной артерии растущей опухолью, во втором — следствием секреции опухолью прессорных веществ в кровь. Conn, Cohen, Lucas (1972), Ganguly с соавт. (1973) обнаружили в ткани этих опухолей большое количество ренина. Эксплантат опухоли в культуре ткани продолжает продуцировать ренин.
Диагноз гемангиоперицитомы чрезвычайно труден, так как опухоль имеет очень малые размеры и растет чрезвычайно медленно. Опухоль Вильмса растет значительно быстрее, и диагностика ее не представляет трудностей. Удаление гемангиоперицитомы или опухоли Вильмса приводит к исчезновению артериальной гипертонии. Гиперсекреция катехоламинов. Опухоли мозгового слоя надпочечников относятся к числу редких заболеваний. На их долю приходится 0,3—0,5% всех случаев артериальной гипертонии. Опухоль растет из хромаффинной ткани. Приблизительно в 90% случаев она локализуется в надпочечниках. В 10% случаев она располагается в других органах — аортальных параганглиях и особенно часто в тельце Цуккеркандля, в каротидных тельцах, яичниках, яичках, селезенке, стенке мочевого пузыря.
Опухоли, расположенные в надпочечниках и в стенке мочевого пузыря, секретируют адреналин и норадреналин. Опухоли других локализаций секретируют только норадреналин. По характеру роста опухоль может быть доброкачественной (феохромоцитома) или злокачественной (феохромобластома). Опухоли мозговой части надпочечников обычно односторонние и в подавляющем большинстве случаев доброкачественные.
Клиническая картина феохромоцитомы формируется под влиянием избыточного поступления в кровь адреналина и норадреналина. Периодическое поступление в кровь больших количеств указанных аминов сопровождается пароксизмальными приступами сердцебиения, артериальной гипертонии, головных болей, профузного потоотделения. Пароксизмальная форма артериальной гипертонии встречается приблизительно в 1/3—1/2 всех случаев феохромоцитомы. В остальных случаях этой болезни артериальная гипертония оказывается постоянной. В основе ее лежит непрерывное поступление в кровь больших количеств катехоламинов. В редких случаях наблюдается бессимптомное течение болезни.
Пароксизмы артериальной гипертонии относятся к числу наиболее характерных признаков феохромоцитомы. Вначале они возникают редко и протекают легко. По мере роста опухоли пароксизмы учащаются и могут стать ежедневными. Пароксизмы в большинстве случаев возникают без видимой причины. Иногда удается установить их связь с эмоциональными расстройствами, физической нагрузкой или другими стрессовыми ситуациями. Клиническая картина пароксизма особенно ярко выражена у детей.
Приступы возникают внезапно. Вначале появляются парестезии, чувство тревоги и беспричинного страха, обильное потоотделение. На высоте приступа у 55 % больных появляются головные боли. Приблизительно в 15% случаев одновременно с головными болями наблюдается головокружение. Сердцебиение является вторым по частоте симптомом пароксизма. Оно отмечается у 38 % больных. Одновременно с повышением артериального давления иногда до 200—250 мм рт. ст. возникают боли за грудиной. Во время пароксизма обычно не наблюдается ни серьезных нарушений сердечного ритма, ни появления электрокардиографических признаков коронарной недостаточности.
Часто во время приступа развиваются боли в животе, на высоте которых иногда возникает рвота. На высоте приступа регулярно развиваются гипергликемия, умеренный нейтрофильный лейкоцитоз со сдвигом влево. Приступ средней тяжести продолжается в течение нескольких часов. После падения артериального давления до нормального уровня отмечаются профузное потоотделение и полиурия. Общая слабость по окончании приступа зависит от его тяжести и может продолжаться от нескольких часов до суток.
Чрезвычайно высокий подъем артериального давления во время приступа может привести, особенно у пожилых людей, к отеку легких, кровоизлиянию в мозг. В редких случаях происходит кровоизлияние в надпочечник, что может сопровождаться самопроизвольным излечением. Типичные пароксизмальные повышения артериального давления заметно облегчают выявление истинной причины гипертонии.
Постоянная гипертония отмечается более чем у половины больных с феохромоцитомой. Иногда артериальное давление периодически повышается, имитируя гипертонические кризы, присущие доброкачественной гипертонической болезни, иногда оно остается постоянно высоким, как это наблюдается при злокачественной гипертонии. Если гипертония появляется у детей или лиц молодого возраста, то симптоматическое происхождение ее не вызывает сомнения. Труднее заметить связь артериальной гипертонии с феохромоцитомой у лиц пожилого возраста. Некоторую помощь в этом может оказать склонность больного к обморокам, особенно
при быстром вставании с постели. Подобные обморочные реакции у обычных гипертоников развиваются только в тех случаях, когда они принимают гипотензивные средства. Известное значение следует придавать также и склонности этих больных к обморокам во время анестезии или, при небольших хирургических операциях, например экстракции зуба. Иногда у этих больных отмечается диффузная гиперпигментация кожи или появление на коже пятен цвета кофе с молоком.
Мочевой синдром проявляется протеинурией и микрогематурией, которые обнаруживаются вначале только во время пароксизмов гипертонии, а в более позднем периоде становятся постоянными. В тяжелых случаях Н. А. Ратнер и соавт. (1975) наблюдали постоянную протеинурию. Для выяснения ее причин проводят полное урологическое исследование (пиелография, пневморен, томография почек), во время которого обнаруживают признаки опухоли одного или обоих надпочечников.
Фармакологические пробы с применением гистамина, фентоламина, тропафена не имеют практической ценности. Большое диагностическое значение придают результатам непосредственного определения скорости секреции катехоламинов в организме исследуемого. Суточная экскреция катехоламинов с мочой при феохромоцитоме всегда повышается. Особенно резко она повышается в дни гипертонических кризов. Большое значение придается также повышенной экскреции дофамина, ДОФА и ванилил-миндальной кислоты.
Феохромоцитому с пароксизмами гипертонии часто приходится дифференцировать от диэнцефального синдрома, при котором также периодически появляются приступы вегетативных нарушений, протекающие с общим беспокойством, повышением артериального давления, головной болью, тахикардией, гипергликемией. Увеличение экскреции катехоламинов или ванилил-миндальной кислоты с мочой является характерным признаком феохромоцитомы. Сопутствующие приступам нарушения углеводного, жирового или водно-электролитного обмена, повышение внутричерепного давления указывают на связь приступов с диэнцефальным синдромом.
Локализация опухоли устанавливается по данным инструментального обследования. Внутривенная урография позволяет обнаружить не более 1/2 всех опухолей, так как выявляемые ею сдавление верхнего полюса почки или смещение почки вызываются только большими опухолями. Более надежными диагностическими методами являются пневморенография, которая обычно проводится в сочетании с урографией, и томография. В последние годы с успехом стали применять аортографию, термографию и сцинтиграфию надпочечников.
Феохромобластома составляет примерно 10% всех опухолей надпочечников. Она также протекает с повышением продукции катехоламинов, но признаки ее заметно отличаются от признаков феохромоцитомы. Как и всякое злокачественное новообразование, она дает метастазы в регионарные забрюшинные лимфатические узлы. Прорастание опухоли в окружающие ткани, равно как и рост метастазов, приводит к появлению болей в животе или в поясничной области. Рост опухоли сопровождается повышением температуры, ускорением оседания эритроцитов, исхуданием больного. В более поздних стадиях появляются метастазы в печень, кости, легкие.
Лекарственная гипертония. Собирая анамнез, врач узнает, какими лекарствами пользовался больной. Несмотря на различные механизмы, конечный результат действия некоторых лекарств оказывается одним и тем же: систематическое применение их приводит к повышению артериального давления. Мы выделили вызываемые этими лекарствами гипертонии в отдельную группу, отдав, предпочтение практическому интересу, а не академической строгости.
В наше время наиболее частой причиной лекарственной гипертонии являются контрацептивные средства. Регулярный и длительный прием их ухудшает течение ранее существовавшей гипертонии и даже может вызвать стойкую гипертонию у прежде здоровых женщин. Отмена препарата сопровождается исчезновением гипертонии.
Лакричный порошок часто применяется для лечения язвенной болезни и для борьбы с запорами. Длительное применение больших доз этого препарата приводит к развитию гипертонии, которая развивается на фоне гипокалиемии. В выраженных случаях появляются клинические проявления гипокалиемии в виде мышечной слабости, полиурии. В клинической картине этой гипертонии имеется много признаков, напоминающих синдром Кона, однако экскреция альдостерона с мочой остается нормальной. Лакричная гипертония исчезает вскоре после отмены препарата.
Длительное применение стероидных гормонов иногда приводит к артериальной гипертонии, одновременно с которой обычно развиваются центрипетальное ожирение и другие признаки синдрома Иценко — Кушинга. Артериальная гипертония исчезает вскоре после отмены препарата. Для того чтобы не допустить диагностической ошибки и не принять эти по существу ятрогенные гипертонии за гипертоническую болезнь, необходимо каждый раз спрашивать больного, не принимает ли он лекарств, способных вызвать повышение артериального давления.