Лечение мигрирующего тромбофлебита
Лечение мигрирующего тромбофлебита надо сделать центром внимания, поскольку вспышка тромбофлебита без лечения имеет тяжелые последствия, приводящие к артериальному тромбозу и резкому прогрессированию заболевания.
Уменьшить воспалительную реакцию венозной стенки можно с помощью местных мероприятий: чередования спиртовых компрессов с гепариновой мазью, масляно-бальзамических повязок, а также путем медикаментозной терапии гливенолом, эскузаном, венорутоном. Вряд ли целесообразно предложение А. А. Вишневского (1972) удалять воспаленные венозные стволы, хотя они и служат очагом ирритации, источником болевого синдрома, ухудшающего общее течение патологического процесса, поскольку тромбофлебит бывает, как правило, мигрирующим.
Эффективнее раннее лечение внутривенными вливаниями реополиглюкина. Опасность ранних тромботических осложнений со стороны артериального русла требует, помимо антиспастической терапии, раннего назначения антикоагулянтов непрямого действия и антиагрегационных препаратов (ацетилсалициловая кислота, курантил). При нарастающих явлениях тромбоза показано лечение антикоагулянтами прямого действия.
Бальнеологическое лечение больным тромбангитом Бюргера противопоказано при обострении мигрирующего тромбофлебита и при генерализации процесса. Оно возможно лишь при стойкой ремиссии. При воспалительной периваскулярной инфильтрации, уплотнении по ходу тромбированных вен показано лишь местное сухое тепло, также рефлекторно-сегментарное грязелечение (40 — 42 °С) по 10 — 12 мин через день (12 сеансов) на область поясницы. Затем применяются местные серные ванны (37 °С, 15 мин) и с интервалом 4 — 5 ч УВЧ-терапия (10 мин).
После стихания воспалительных явлений показаны общие серные ванны температуры 36 °С по 10 — 12 мин. Одновременно обязательно проводится антивоспалительная и десенсибилизирующая терапия. При лечении в барокамере следует соблюдать определенную тактику. По данным А. А. Вишневского с соавт. (1972), самый скромный эффект баротерапии получен именно у больных тромбангитом Бюргера, поскольку роль спастического компонента дистального артериального русла при данном заболевании вторична.
Кроме того, связанный с поражением вен венозный стаз конечности требует изменения параметров оксигенобаротерапии: целесообразно либо уменьшать периоды отрицательного давления, либо вообще переходить на баротерапию только на положительных режимах (от +20 до + 30 мм рт. ст. по 20 с, 2 периода в минуту). Такой режим по существу соответствует легкому массажу.
Возможно проведение сеанса баротерапии после эластического бинтования конечности. При этом смена давления в барокамере в основном воздействует на артериальное русло. Отдаленные результаты консервативного лечения тромбангита Бюргера значительно уступают результатам лечения эндартериита, и положительный эффект наблюдается лишь у 60% больных. Как правило, у остальных больных ампутация конечности стала неизбежной.
«Клиническая ангиология», А.В. Покровский
Эксклюзивная болезнь курильщиков — облитерирующий тромбангиит
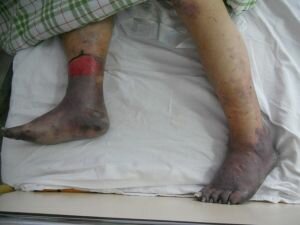 Облитерирующий тромбангиит является хроническим воспалительным заболеванием. основной удар которого приходится на вены и сосуды мелких или средних размеров.
Облитерирующий тромбангиит является хроническим воспалительным заболеванием. основной удар которого приходится на вены и сосуды мелких или средних размеров.
Основную группу риска составляют молодые мужчины. Сначала они жалуются на отечность и боль в ногах, постепенно появляется онемение, судороги, некрозы, гангрена или язвы стоп, вызванных нарушением кровообращения в тканях и сосудах стоп.
Консервативное лечение не всегда эффективно, а хирургическое чаще всего применяется при ампутациях.
Впервые описание сужения артерий ног с одновременным присутствием тромбозов и воспалительной пролиферацией сосудов описал Винивартер Бюргер. Медик искал причину развития спонтанной гангрены, неизбежно ведущей к ампутации ног.
Спустя 32 года Бюргер, работая над подобной проблемой, уточнил, что поражению подвергаются не внутренние, а все слои артериальной стенки. С 1911 года патология приобрела имя облитерирующего тромбофлебита.
Внимание Бюргера привлекла форма болезни артерий, выбирающая для поражения артерий и вен, нижние конечности преимущественно молодых людей.
Каковы истинные причины патологии?
Похвастаться знаниями причин развития болезни Бюргера не может ни один специалист.
На данный момент медики могут лишь предполагать вероятность развития у разных групп людей на основании наблюдений, проводимых в течение нескольких десятилетий. И первое, что скажет каждый из врачей, болезнь регистрировалась только у курящих пациентов.
Следовательно, никотин играет роль определенного аллергена или катализатора, но определенно без него тромбангиит не начинает свою опасную деятельность.
Среди остальных факторов риска называется повышенная функция надпочечников, т.к. избыток адреналина провоцирует спазм системы микроциркуляции.
Изменения в нервных стволах могут стать причиной тромбообразования или закупорки периферических артерий, определяя неврогенный фактор. Существует и фактор повреждения, например, после тяжелых аллергических реакций, отравлений или обморожений, пережитых травм.
Считается, что фактор переохлаждения в данной группе наиболее значимый. Нельзя исключать и генетической предрасположенности к развитию заболевания.
У беременных может наблюдаться генетическая тромбофилия. В чем особенность патологии и что нужно знать об этом заболевании.
Классификация болезни
Болезнь бюргера классифицируют по нескольким направлениям.
С точки зрения развития заболевания, его определяют как:
- стремительно прогрессирующее (гангрена конечностей наступает в кратчайшие сроки);
- медленно прогрессирующее (периодически наступают светлые промежутки, их длительность составляет от нескольких месяцев до нескольких лет).
Классификация на основании локализации изменений:
- периферическим называют вариант атаки на сосуды конечностей;
- если же течение дополнительно сопровождается коронарными симптомами или тромбозами сосудов брыжейки, то речь уже идет о висцеральном или смешанном виде.
На фото характерные симптомы болезни Бюргера — мертвые ткани конечности
Для классификации имеет значение и участок артериального русла, в котором существуют препятствия для кровотока.
В большинстве случаев регистрируется облитерация малых артерий. Этот тип назван дистальным, он характерен для сосудов стоп, предплечий, кистей и голени. При поражении крупных артерий подобно бедренной или подвздошной тип заболевания определяется как проксимальный.
На его долю приходится около 17% случаев. С той же периодичностью врачи сталкиваются и со смешением двух типов, что заставило выделить их отдельно, как часть классификации. Название простое – смешанный тип.
Симптомы и признаки каждой стадии
Болезнь Бюргера имеет характерные симптомы. Основной — сильная боль на участках поражения, чаще всего усиливающейся по ночам.
Болезнь поражает одновременно две конечности верхние или нижние, наблюдаются следующие синдромы:
- атрофия мышц и отечность;
- появление кровоизлияний на подушечках пальцев;
- дальнейшее образование болезненных узлов;
- конечности начинают остро реагировать на снижение температуры;
- помимо неприятных ощущений отмечается их резкое побледнение.
Каждая из стадий развития патологии имеет собственный набор симптомов:
- Первыми признаками заболевания считают появление болевых ощущений ноющего характера, сменяющиеся горячими скоплениями в сосудах. Голень и икроножные мышцы испытывают дополнительную нагрузку, что выражается тяжестью и быстрой утомляемостью. В пальцах ног или всей стопе регистрируется жжение или небольшое покалывание.
- Для второй стадии характерно онемение пальцев и самый характерный признак в виде перемежающейся хромоты. Появление гангрены пальцев и глубоких некрозов свидетельствует о переходе болезнью в третью стадию.
Диагностические методики
Диагностика болезни Бюргера обычно происходит исключающим методом.
Если в ходе исследований не удается списать вину на другую болезнь, то для людей младше 45 лет подтверждают диагноз. Анализы крови позволяет исключить наличие сахарного диабета, васкулита. Изучается скорость свертываемости крови, агрегация тромбоцитов.
В лаборатории проводят исследования на антитела к фосфолипидам. Кожу подвергают термографии и теплометрии, так удается выявить особенности кровообращения нижних конечностей, определить участки сбоев.
Затем пациент проходит ультразвуковое исследование, уточняющее особенности нарушений. Наличие симптомов заболевания, не означает его наличие.
Огромное количество болезней способно спровоцировать подобные признаки, поэтому требуется проведение огромного количества разнообразных исследований, чтобы убедиться в необходимости лечения облитерирующего тромбофлебита нижних конечностей.
Сложности лечения болезни
Однозначной и одновременно эффективной методики лечения заболевания на данный момент пока не предложено. Учитывая ведущую роль никотина в развитии тромбофлебита, пациенту придется немедленно отказаться от пагубной привычки.
Одновременно в курс терапии включается дозированная ходьба.
Медикаментозное сопровождение лечения состоит из спазмолитиков, ганглиоблокаторов и никотиновой кислоты для избавления от спазмов сосудов и седативных препаратов с анксиолитиками для восстановления естественного функционирования ЦНС.
Врачом может быть назначен курс антибиотиков при выявлении вторичной инфекции. Свертываемость крови регулируется с помощью антикоагулянтов подобных клексану или гепарину.
Сниженная текучесть крови исправляется приемом аспирина и клопидогреля по назначению лечащего врача. Оперативное лечение может применяться на любой из стадий заболевания.
Первая стадия
Первая стадия позволяет применить грудную или поясничную симпатэктомию. Цели метода включают избавление от периферического спазма и организацию окольного кровоснабжения.
Лечение патологии на втором этапе
На второй стадии метод оперативного лечения определяется реконструктивными операциями аутовенозного шунтирования, эндартерэктомии и аллопротезирования.
На практике их назначение происходит лишь в некоторых случаях, т.к. заболевание связано с поражением подкожных вен и одновременным отсутствием путей оттока.
Наличие двух из перечисленных факторов многократно повышает риск образования тромбозов. Если операция все же была проведена, то пациенту предстоит курс длительной внутриартериальной инфузии. Реже всего проводят эндартерэктомию.
Удаление стенок сосуда не гарантирует избавление от всех очагов воспаления. В дальнейшем процесс может возобновиться.
Стадия третья — самая опасная
Третья стадия заболевания связана уже с гангреной конечностей.
Врачи проводят тщательный анализ состояния артерий, на осн6овании которого назначают проведение операции для восстановления сосудов или проводят ампутацию. Ампутация конечности – наиболее распространенный вариант операций на данном этапе.
Возможные осложнения
- тромбоз венозный;
- тромбоз артериальный;
- гангрена.
Отсутствие своевременного лечения, приведшее к развитию гангрены, неизбежно ведет к ампутации пораженной конечности. Заражение крови и сосудов отличается быстрым распространением на новые участки, лечить гангрену крайне сложно, малейшее промедление усугубляет ситуацию.
Врачи преимущественно назначают ампутацию, лишая пациента конечности, но сохраняя при этом жизнь.
Профилактика патологии
Отказ от курения сводит риск развития болезни к минимуму. Для гарантии сохранности своего здоровья предстоит серьезно подходить к вопросам выбора обуви.
Сохранение здорового кровообращения стоп – защита от многих болезней, а не только от тромбангиита.
Ежедневные пешие прогулки с одновременным исключением длительного стояния на ногах в течение дня защищают от застоя крови и нарушения микроциркуляции. В холодное время года необходимо защищать ноги от переохлаждения.
Важным элементом профилактики является правильное питание. Здоровая пища, несущая только необходимые элементы для укрепления сосудов и иммунитета защищает лучше любых химических препаратов. Тем более, что данный вид защиты очень прост и даже приятен.
Огромное количество энергии, высвобождаемое после здоровой пищи требует рационального выхода в виде занятий спортом. Подходит любой вид, укрепляющий сосуды, даже йога.
Выводы
Болезнь Бюргера опасна для курильщиков в возрасте до 45 лет, нарушение работы кровеносной системы в конечностях под влиянием усугубляющих факторов быстро приводит к развитию серьезных осложнений.
Опасность диагноза обусловлена отсутствием единой системы лечения и высоким показателем лечения методом ампутации.
Облитерирующий тромбангиит симптомы и признаки
Облитерирующий тромбангиит — воспаление внутренних оболочек мелких и средних артерий и вен, чаще нижних конечностей, проявляющееся сужением их просвета, тромбозом и нарушениями периферического кровообращения вплоть до развития ишемического некроза. Болеют почти исключительно мужчины. Процесс локализуется преимущественно в дистальных артериях стопы и голени. Поражение, как правило, симметричное. В этой статье мы рассмотрим симптомы облитерирующего тромбангиита и основные признаки облитерирующего тромбангиита у человека.
Распространённость облитерирующего тромбангиита
6-6,7% всех больных, имеющих признаки патологии сосудов нижних конечностей, страдают облитерирующим тромбангиитом. Мужчины болеют в 9 раз чаше женщин. Средний возраст 30 лет. Среди больных облитерирующим тромбангиитом преобладают курильщики.
Причины облитерирующего тромбангиита
Этиология облитерирующего тромбангиита не установлена. Повышена частота обнаружения генов HLA-B5 и HLA-A9.
Предполагается, что симптомы облитерирующего тромбангиита могут быть обусловлены:
- реакцией на компоненты табачного дыма у лиц с определённым фенотипом;
- патологической иммунной реакцией на коллаген I и III типов, содержащийся в стенке кровеносных сосудов.
Облитерирующий тромбангиит поражает артерии малого и среднего калибра, а также поверхностные вены конечностей, поражения носят сегментарный характер. В острой стадии облитерирующего тромбангиита возникает симптом пролиферации клеток эндотелия и инфильтрация внутренней оболочки сосудов лимфоцитами, однако внутренняя эластичная пластинка остаётся интактной. Образующиеся тромбы организуются, а затем частично реканализируются. Средняя оболочка хорошо сохранена, но может быть инфильтрирована фибробластами. Для поздних стадий характерен периартериальный фиброз.
Симптомы облитерирующего тромбангиита
Для клинической картины характерна триада симптомов: перемежающаяся хромота, феномен Рейно и мигрирующий тромбофлебит. Реже им сопутствуют и другие признаки.
Признаки облитерирующего тромбангиита
Перемежающаяся хромота при облитерирующем тромбангиите
Признаки перемежающейся хромоты наблюдают у 75% больных. Симптом ишемии — боль в стопе при движениях, исчезающая в покое. Пульс над поражёнными дистальными артериями (лучевой, задней большеберцовой, тыльной артерией стопы) значительно ослаблен, в то время как над проксимальными участками сосудистого русла (плечевой, бедренной, подколенной артериях) не изменён. Цвет кожи в начальной стадии также не изменён. Высоко поднятая конечность бледнеет, опущенная конечность приобретает дианетическую окраску. Смена бледности и цианоза в различных положениях конечности помогает исключить признаки воспалительных процессов, при которых кожа не меняет окраски в зависимости от положения. На поздних стадиях присоединяются изъязвления и гангрена. Боль становится продолжительной, усиливается в тепле.
Феномен Рейно при облитерирующем тромбангиите
Симптомы феномена Рейно наблюдают у 34-57% больных. Основной признак — приступы вазоспазма, сопровождающегося побелением и похолоданием пальцев. В промежутках между приступами кисти (стопы) цианотичны.
Мигрирующий тромбофлебит при облитерирующем тромбангиите
Мигрирующий тромбофлебит развивается у 60% больных, имеет тенденцию к рецидивированию. Характерно преимущественное поражение мелких поверхностных вен на руках и ногах. Больные жалуются на локальную боль. Вены при пальпации плотные, болезненные, кожа над поражёнными участками гиперемирована.
Поражение сосудов и сердца при облитерирующем тромбангиите
Признаки поражения венечных сосудов — результат артериита с вторичным тромбо-образованием. Основной клинический симптом — стенокардия, рефрактерная к лечению нитратами. При возникновении инфаркта миокарда в молодом возрасте необходимо заподозрить облитерирующий тромбангиит. Инфаркт миокарда обычно с зубцом Q, но протекает без боли. Среди осложнений инфаркта миокарда наблюдают аневризму сердца. Поражение сосудов сетчатки со снижением остроты зрения и выпадением полей зрения встречается редко.
Поражение ЖКТ при облитерирующем тромбангиите
Симптомы поражения ЖКТ возникают редко, обусловлено васкулитом сосудов брыжейки и вторичной ишемией органов брюшной полости. Тромбоз сосудов брыжейки проявляется болью в животе разлитого характера. Живот напряжён, но признаков раздражения брюшины не выявляют. По мере развития гангрены кишечника повышается температура тела, развивается атония кишечника, появляются признаки раздражения брюшины.
Поражение ЦНС при облитерирующем тромбангиите
Признаки поражения ЦНС возникает в 2-30% случаев. Клинические признаки васкулита сосудов мозга зависят от топографии поражения. Наблюдают головокружения, парестезии, интермиттирующие гемиплегии, афазию, нарушения зрения. Возможны психотические расстройства.
Суставной синдром при облитерирующем тромбангиите
Суставной синдром в основном представлен полиартралгиями.
Лабораторные данные при облитерирующем тромбангиите
Повышение СОЭ, лейкоцитоз, диспротеинемия не характерны. Специфические иммунологические маркёры не выделены.
Инструментальные методы исследования облитерирующего тромбангиита
Биопсия области трофических изменений не всегда позволяет однозначно поставить диагноз. Из рентгенологических методов исследования наиболее показательна артериография. Типичны сегментарные сужения в дистальных сосудах конечностей с развитием коллатералей, имеющих штопорообразный вид. Реовазография, плетизмография, ультразвуковое сканирование помогают зарегистрировать снижение магистрального кровотока. При поражении венечных артерий на ЭКГ выявляют признаки преходящих изменений в виде инверсии зубца Т и депрессии сегмента ST.
Диагностика облитерирующего тромбангиита
Большой критерий
Ишемия нижних конечностей у курящих молодых людей при отсутствии симптомов гиперлипидемии, сахарного диабета, диффузных заболеваний соединительной ткани, гематологической патологии или тромбоэмболии.
Малые критерии
- Повторный мигрирующий тромбофлебит.
- Феномен Рейно.
- Ишемия верхних конечностей.
Диагноз облитерирующего тромбангиита устанавливают при наличии большого и двух малых критериев.
Дифференциальная диагностика облитерирующего тромбангиита
Важно отличить заболевание от симптомов атеросклероза, который развивается в пожилом возрасте, протекает чаще асимметрично, поражает крупные и средние артерии и сопровождается нарушениями липидного обмена. Коллатерали при атеросклерозе артерий выражены слабо. Тенденция к развитию гангрены более очевидна. Обязательный этап дифференциальной диагностики — исключение диабетической микроангиопатии.
Антифосфолипидный синдром
Тромбоз может быть первым признаком антифосфолипидного синдрома (первичного или вторичного), поэтому при появлении тромбозов у молодых людей следует определять антифосфолипидные AT.
Болезнь Бехчета
Мигрирующий тромбофлебит встречают при опухолях поджелудочной железы, а также при болезни Бехчета. Болезнь Бехчета манифестирует рецидивирующим афтозным стоматитом, язвенными изменениями слизистых оболочек полости рта и половых органов, поражением глаз в виде увеита или иридоциклита. В диагностике болезни Бехчета помогает тест патергии: эритематозная папула диаметром более 2 мм возникает через 48 ч после укола стерильной иглой под кожу на глубину 5 мм.
Тромбоэмболии
Следует иметь в виду вероятность возникновения тромбоэмболии. Тромбоэмболиии отличаются внезапностью возникновения. Поскольку источником артериальных тромбоэмболии большого круга кровообращения выступают полости сердца, важно помнить о мерцательной аритмии, миксоме, эндокардите.
Системные васкулиты
Другие системные васкулиты с синдромом окклюзии периферических артерий (узелковый периартериит, гигантоклеточный артериит), в отличие от облитерирующего тромбангиита, сопровождаются высокой воспалительной и иммунологической активностью.




