Альвеолярный отек легких
Прочитайте:
Клинические симптомы. I. Резко выраженное удушье, кашель с выделением большого количества пенистой розовой (с примесью крови) мокроты. 2. Положение ортопноэ, дыхание клокочущее, на расстоянии слышны влаж-ные хрипы (симптом «кипящего самовара»), цианотичное лицо, набухшие шейные вены, холодный пот. 3. Пульс частый, аритмичный, слабый, нитевидный, артериальное давление снижено, тоны сердца глухие, часто ритм галопа. 4. В легких вначале в верхних отделах, а затем над всей поверхностью выслушиваются разнокалиберные влажные хрипы.
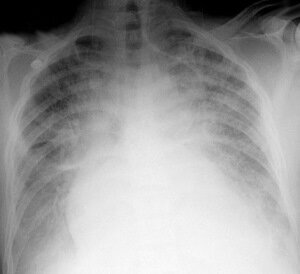
Инструментальные исследования. ЭКГ: изменения, характерные для основного заболевания, кроме того, сниже-ние величины зубца Т и интервала S—Т, различные аритмии. Рентгенография легких: симметричное гомогенное затемнение в центральных отделах — центральная форма типа «крылья ба-бочки>; двусторонние различной интен-сивности диффузные тени —диффузная форма; ограниченные или сливные затемнения округлой формы в долях легкого — фокусная форма.
Отек легких может проявляться в двух формах. Первая форма развивается при артериальной гипертензии раз-личного происхождения, недостаточности аортального клапана, сосудистой патологии мозга и др. Вторая форма встречается при митральном или аортальном стенозе, остром миокардите, обширном инфаркте миокарда, тяжелых отравлениях и интоксикациях. Знание этих форм отека легких имеет важное значение для осуществления патогенетической терапии с учетом особенностей нарушения гемодинамики.
Лечение. Поскольку сердечная астма (интерстициальный отек легких) и альвеолярный отек легких представляют собой две стадии одного патологического процесса, лечение проводится по единому плану с учетом особенностей основного заболевания.
Сердечная астма и отек легких требуют неотложной интенсивной терапии, строго индивидуальной, комплек-сной, с учетом различных звеньев патогенеза. В нее входят: придание больному полусидячего или сидячего положе-ния в постели; наложение венозных жгутов на нижние конечности с ослаблением их каждые 30 мин, при отеках, тромбофлебитах жгуты не накладываются; ингаляции кислорода с пеногасителем (70—96 % этиловым спиртом) или 10 % раствором (спиртовым) антифомсилана; при высоком АД кровопускание (200—400 мл) или введение ганглио-блокаторов: 0,5—1 мл 2 % раствора бензогексония в 20 мл 5 % раствора глюкозы или изотонического раствора натрия хлорида внутривенно, медленно, 0,05 мл 0,1 % раствора арфонада в 5 % растворе глюкозы или изотонического рас-твора внутривенно, капельно, под постоянным контролем АД. Внутривенное медленное введение наркотических анальгетиков — 1 мл 1 % раствора морфина или 2—3 мл таламонала (смесь 1—2 мл 0,005 % раствора фентанила и 2—4 мл 0,25 % раствора дроперидола). Это позволяет снизить гидростатическое давление в легочных сосудах, одышку, венозный приток к сердцу, успокоить больного, уменьшить или ликвидировать болевой синдром. Наркотические анальгетики противопоказаны при хроническом легочном сердце, острой обструкции бронхов, отеке мозга. При орга-нических поражениях ЦНС не следует вводить нейролептики. Внутривенное введение быстро действующих диуре-тиков — лазикса (фуросемида), урегита (этакриновой кислоты) показано для уменьшения ОЦК при высоком цент-ральном венозном давлении (например, при митральном стенозе). Лазикс вводят в дозе от 60—120 до 200 мг, урегит — в дозе от 50 до 100 мг. Указанные препараты противопоказаны при гиповолемии, острой или хронической почеч-ной недостаточности. При отсутствии эффекта от лазикса и урегита показан осмотический диуретик — мочевина (30 % раствор мочевины готовят из расчета 1 г сухого вещества на 1 кг массы, растворяют ее в 10 % растворе глюкозы, вводят внутривенно, медленно, капельно). Мочевина противопоказана при тяжелой почечной и печеночной недоста-точности. Внутривенное введение сердечных гликозидов (0,5—0,75 мл 0,05 % раствора строфантина или 0,5—1,0 мл 0,06 % раствора коргликона в 20 мл 5 % раствора глюкозы или изотонического раствора хлорида натрия) с последую-щей поддерживающей терапией сердечными гликозидами каждые 4—5 ч по 0.25 мл внутривенно, капельно. Введение сердечных гликозидов способствует улучшению сократительной способности миокарда. Внутривенное введение эуфиллина (5—10 мл 2,4 % раствора) показано для ликвидации вторичного бронхоспазма.
В процессе неотложной терапии сердечной астмы и отека легких желательно осуществлять контроль за количеством пенистой мокроты, диурезом, частотой сердечных сокращений, дыхания, сердечным ритмом, кислотно-основным состоянием, венозным давлением и др.
Если в случае возникновения острой левожелудочковой недостаточности проводить неотложные мероприятия на месте невозможно, больного следует немедленно госпитализировать.
Альвеолярный отек легких
При альвеолярном отеке легких к описанной выше клинической картине присоединяется шумное частое дыхание, слышимые на расстоянии крупнопузырчатые влажные хрипы (клокочущее дыхание). У больного появляется кашель с отделением жидкой пенистой (серозной) мокроты розоватового цвета за счет начавшегося пропотевания эритроцитов в просвет альвеол.
В легких на фоне ослабленного везикулярного дыхания быстро нарастает количество влажных хрипов — мелко- и среднепузырчатых, а затем и крупнопузырчатых. Хрипы вначале выслушиваются в задненижних отделах легких, постепенно распространяясь по всей поверхности легких сзади и спереди.
Тоны сердца становятся еще более глухими. На верхушке выслушивается протодиастолический или пресистолический ритмы галопа. Артериальное давление обычно продолжает снижаться. Пульс на лучевой артерии учащенный, иногда аритмичный, малого наполнения и напряжения.
Нередко клиническая картина не позволяет строго разграничить приступ сердечной астмы и начинающийся альвеолярный отек легких, хотя относительно быстрое прекращение удушья после купирования болевого синдрома, приема нескольких таблеток нитроглицерина говорит в пользу диагностики сердечной астмы. Запомните
1. Для интерстициального отека легких (сердечная астма) характерны приступообразно наступающее удушье, положение ортопноэ, увеличение или появление в задненижних отделах легких влажных незвонких мелкопузырчатых хрипов.
Альвеолярный отек легких, симптомы
Клинические симптомы:
- Резко выраженное удушье, кашель с выделением большого количества пенистой розовой (с примесью крови) мокроты.
- Положение ортопноэ, дыхание клокочущее, на расстоянии слышны влажные хрипы (симптом «кипящего самовара»), цианотичное лицо, набухшие шейные вены, холодный пот.
- Пульс частый, аритмичный, слабый, нитевидный, артериальное давление снижено, тоны сердца глухие, часто ритм галопа.
- В легких вначале в верхних отделах, а затем над всей поверхностью выслушиваются разнокалиберные влажные хрипы.
Инструментальные исследования.
ЭКГ: изменения, характерные для основного заболевания, кроме того, снижение величины зубца Т и интервала S-Т, различные аритмии.
Рентгенография легких: симметричное гомогенное затемнение в центральных отделах — центральная форма типа «крылья бабочки»; двусторонние различной интенсивности диффузные тени — диффузная форма; ограниченные или сливные затемнения округлой формы в долях легкого — фокусная форма.
А.Чиркин, А.Окороков, И.Гончарик
Статья: «Альвеолярный отек легких, симптомы» из раздела Болезни сердечно-сосудистой системы
Читайте также в этом разделе: