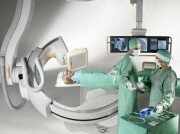
ПРИМЕНЕНИЕ БАЛЛОННОЙ АНГИОПЛАСТИКИ И СТЕНТИРОВАНИЯ АРТЕРИЙ НИЖНИХ КОНЕЧНОСТЕЙ В ПРОФИЛАКТИКЕ И ЛЕЧЕНИИ КРИТИЧЕСКОЙ ИШЕМИИ НИЖНИХ КОНЕЧНОСТЕЙ У БОЛЬНЫХ С СИНДРОМОМ ДИАБЕТИЧЕСКОЙ СТОПЫ Текст научной статьи по специальности « Медицина и здравоохранение »
Новости науки
Magic Leap пустит разработчиков в дополненную реальность
Компания Magic Leap официально объявила о создании платформы для разработчиков дополненной реальности. Оставить контакты можно в соответствующем разделе на сайте компании. Об этом представители компании сообщили в рамках конференции EmTech Digital.
Похожие темы
Текст
научной работы на тему «ПРИМЕНЕНИЕ БАЛЛОННОЙ АНГИОПЛАСТИКИ И СТЕНТИРОВАНИЯ АРТЕРИЙ НИЖНИХ КОНЕЧНОСТЕЙ В ПРОФИЛАКТИКЕ И ЛЕЧЕНИИ КРИТИЧЕСКОЙ ИШЕМИИ НИЖНИХ КОНЕЧНОСТЕЙ У БОЛЬНЫХ С СИНДРОМОМ ДИАБЕТИЧЕСКОЙ СТОПЫ». Научная статья по специальности «Медицина и здравоохранение»
треть 51 (41,5%). среднюю треть 48 (39,1%), дистальную треть 20 (16,2%).
Стентированию подвергались стенозы 70% и более. Диаметр используемых стентов составил от 2,5 до 4,0 мм (в среднем 3,0±0,7 мм), длина -от 8,0 до 28,0 мм (в среднем 20,0±3,2 мм).
Результаты: Оценка результатов осуществлялась через 6-12-18 месяцев. Повторная коронарография через 6 месяцев проведена 259 (82,2%) пациентам, через 12 месяцев 152 (48,2%), на этапе 18 месяцев обследованы 102 (32,3%) прооперированных. Остальные пациенты анкетированы по телефону на предмет рецидива стенокардии. Рестенотическое поражение при проведении контрольной коронарографии выявлено у 42 (16,2%) пациентов. Рестенотический процесс преимущественно локализовался в проксимальной (34,9%) и средней (65,1%) трети стентированного сегмента ПМЖА.
ТЛБАП с целью ликвидации рестеноза выполнена 12 (2,8%) пациентам, роторная дезоблитерация — 4 (1,2%), АКШ — 26 (7,9%).
Заключение: при имплантации кобальт-
хромовых стентов в артерии диаметром более 3,0 мм у больных со стабильной стенокардией вероятность рестенотического поражения составляет 16,2%.
Опыт применения кобальт-хромовых стентов показывает их безопасность и эффективность у больных с ИБС.
ОПЫТ ЭНДОВАСКУЛЯРНОГО ЛЕЧЕНИЯ БОЛЬНЫХ С ОКС В БЕЛГОРОДСКОЙ
ОБЛАСТНОЙ КЛИНИЧЕСКОЙ БОЛЬНИЦЕ СВЯТИТЕЛЯ ИОАСАФА В ПЕРИОД
2007 — 2009 ГГ.
Куликовский В.Ф. Коваленко И.Б. Константинов С.Л. Афанасьев А.В. Плетянов М.В. Филатов М.В. Областная клиническая больница Святителя Иоасафа, Белгород, Россия
Цель работы — определение эффективности раннего эндоваскулярного лечения больных с ОКС.
Материал и методы: За период 2007-2009 гг в Белгородской областной клинической больнице было пролечено 284 пациента с ОКС с имплантацией 434-х стентов. Время «дверь-баллон» составило в среднем 78 минут. ТЛБАП коронарных артерий была выполнена 26 пациентам (9,1%), ТЛБАП + стентирование коронарных артерий -167 пациентам (58,8%), прямое стентирование коронарных артерий выполнено 140 пациентам, (49,2%). По данным коронароангиографии — сте-нозирующий атеросклероз коронарных артерий был локализован преимущественно в ПМЖА у 175 пациентов (61,6%), поражение ПКА — 72 пациента (25,3%), поражение ОА — 43 пациента (15,1%), ДВ и ВТК — 32 пациента (11,2%), поражение ЗМЖА и ЗБВ — 25 пациентов (8,8%). ЧКВ при поражении ствола ЛКА (устьевая локализация атеросклеротической бляшки) были выполнены 3 пациентам
(1%). Локализация атеросклеротического поражения по сегментам артерий представлена в таблице.
Количество пациентов, (%) Всего
пр/3 СР/3 ГРАН. ПР/3 И СР/3 ГРАН. СР/3 И д/3
ПМЖА 100 (57,1) 27 (15,4) 15 (8,5) 33 (18,8) 175
ПКА 50 (69,4) 15 (20,8) 7 (9,7) 72
ОА 27 (62,7) 3 (6,9) 12 (27,9) 1 (2,3) 43
Всего 177 45 34 34
ТЛБАП со стентированием инфаркт-связанной артерии у больных с многососудистым поражением было выполнено 49 пациентам (17,2%). Селективный внутрикоронарный тромболизис применялся у 16 пациентов (5,6%), тромбэкто-мия из коронарных артерий была выполнена 7 пациентам (2,4%). Всем пациентам выполнялась медикаментозная поддержка — нагрузочная доза клопидогреля 300 мг, низкомолекулярные гепа-рины, блокаторы гликопротеинов ИЬ/Ша тромбоцитов, р -блокаторы. Ангиографический успех был достигнут у 276 пациентов (97,1%). У 11-и пациентов (3,8%) ЧКВ были безуспешными в связи с невозможностью реканализации окклюзирован-ного сегмента. Летальность составила 4 (1,4%). Все умершие доставлены в кардиогенном шоке.
Результаты: Результаты оценивались через 6 месяцев. Повторная коронароангиография выполнена 211 (75%) пациентам. Рестеноз выявлен у 39 пациентов (13,7). Ранний тромбоз (1-7 сутки) стентированного сегмента обнаружен у 2 (0,7%) пациентов (в группе без блокаторов гликопротеинов ИЬ/Ша тромбоцитов).
Прогрессирование коронарного атеросклероза в ранее интактных артериях обнаружено у 56 (19,7%) пациентов. 27 (9,5%) из них выполнено ТЛБАП со стентированием. 29 (10,2%) пациентов подверглись АКШ.
Выводы: Раннее ЧКВ является эффективным и безопасным методом лечения больных с ОКС.
Количество интра- и ранних послеоперационных осложнений ниже в группе с применением блокаторов гликопротеинов ИЬ/Ша тромбоцитов.
ПРИМЕНЕНИЕ БАЛЛОННОЙ АНГИОПЛАСТИКИ И СТЕНТИРОВАНИЯ АРТЕРИЙ НИЖНИХ КОНЕЧНОСТЕЙ В ПРОФИЛАКТИКЕ И ЛЕЧЕНИИ КРИТИЧЕСКОЙ ИШЕМИИ НИЖНИХ КОНЕЧНОСТЕЙ У БОЛЬНЫХ С СИНДРОМОМ ДИАБЕТИЧЕСКОЙ СТОПЫ
Лосев Р. З. Павлиашвили Г В. Балацкий О. А. Смоляк Е. А. Федотов И. В. Щербань Ю. В.
ГУЗ «Саратовская областная клиническая больница с патологоанатомическм центром», Саратов, Россия
Введение: Общеизвестно, что одной из главных причин, приводящих к инвалидности при
Тезисы ежегодной научно-практической конференции Российского Научного Общества (№ 19, 2009) Интервенционных Кардиоангиологов «Теория и практика современной интервенционной кардиоангиологии» Москва, 11 -13 ноября 2009 г.
сахарном диабете, является синдром диабетической стопы (СДС). По определению Г Р Галстян (1998), СДС — это комплекс патологических изменений периферической нервной системы, артериального и микроциркуляторного русла, представляющих непосредственную угрозу язвеннонекротических процессов и гангрены стопы у больных сахарным диабетом.
Мы изучили ближайшие и отдаленные результаты баллонной ангиопластики и стентирования артерий нижних конечностей у группы пациентов с СДС. Конечной целью лечения было заживление язвенно-некротических дефектов и предотвращение высокой ампутации, и профилактика развития критической ишемии нижних конечностей (КИНК) в будущем, поэтому эндоваскулярные вмешательства выполнялись не только пациентам с выраженными трофическими изменениями на стопе, но и тем больным, у которых на момент поступления в стационар кровообращение в стопе было компенсировано.
Материал и методы: С января 2004 по январь
2008 года было выполнено 64 эндоваскулярных вмешательства у 49 пациентов с ишемическим или нейро-ишемическим вариантом СДС. Из них было 23 мужчины и 26 женщин в возрасте от 29 до 79 лет. Длительность заболевания СД первого или второго типа от 4 до 23 лет. СД в стадии суб- и декомпенсации. Уровень глюкозы крови колебался от 6,8 до 19,2 ммоль/л; мочевины 7,0 -18 ммоль/л; креатинина сыворотки крови — 112 -240 ммоль/л.
Основным показанием для выполнения эндо-васкулярного вмешательства являлось наличие гемодинамически значимого стеноза ( от 60 %) или окклюзии артерий бедренно-подколенного сегмента и наличие магистрального кровотока хотя бы в одной из берцовых артерий. Поражения длиной более 15 см нами эндоваскулярно не корригировались.
Были получены следующие ангиографиче-ские данные: окклюзия общей бедренной артерии (ОБА) у 1 пациента (2 %), стеноз ОБА у 3 пациентов (6 %), окклюзия поверхностной бедренной артерии (ПБА) у 3 пациентов (6 %), стеноз ПБА у 14 пациентов (28 %), стеноз подколенной артерии (ПкА) у 5 пациентов (10 %), окклюзия ПкА у 7 пациентов (14 %), стеноз ПБА и ПкА у 14 пациентов (28 %), окклюзия ПБА и ПкА у 3 больных (6 %). У всех пациентов отмечалось поражение артерий голени от диффузного без гемодинамически значимых стенозов до окклюзии. Однако ни у одного из обследованных пациентов не было выявлено гемодинамически значимого поражения сразу обеих берцовых артерий, что создавало условия для выполнения баллонной ангиопластики и стентирования артерий притока. Степень хронической ишемии конечности оценивали по классификации Фонтейна-Покровского-Кошкина. У 7
пациентов (14 %) выявлена хроническая артериальная недостаточность (ХАН) II степени, у 11 (22 %) — III А, у 16 (33 %) — III В, у 15 пациентов (31 %) — ХАН IV.
В связи с часто встречающимися у данной группы пациентов медиокальцинозом, лодыжечноплечевой индекс часто оказывался завышенным, поэтому для оценки результатов ангиопластики мы использовали чрескожное определение сатурации кислорода в нижних конечностях до и после вмешательства, также исследовались показатели кислотно-основного состояния тканей в пораженной конечности.
Результаты: Непосредственный ангио-
графический успех отмечался у 47 пациентов (96%). При стентировании имплантировались баллон-расширяемые и саморасширяющие-ся стенты ^ordis, Medtronic, EV3). В раннем послеоперационном периоде отмечалось повышение сутурации кислорода в конечности в среднем на 11%, при повторных визитах (через 3, 6 и 12 месяцев) у 39 (83%) пациентов сохранялась более высокая сатурация кислорода по сравнению с исходной — в среднем 7±2%, у 4 (8%) пациентов через 6 месяцев после вмешательства этот показатель вернулся к исходному уровню, у 4 (8%) выявлено снижение этого показателя.
В течение 10 суток после реваскуляризации отмечалась тенденция к росту рН (снижение ацидоза)
на 0,07, увеличение парциального давления кислорода на 8±2 мм рт. ст.
В раннем послеоперационном периоде была выполнена 1(2%) ампутация нижней конечности на уровне средней трети бедра в связи с прогрессированием влажной гангрены. У 12 (24%) пациентов с ХАН IV выполнены только некрэкто-мии и малые ампутации.
В отдаленные сроки — 10 — 16 месяцев, ампутации на бедре по поводу окклюзии стентированного сегмента без попытки эндоваскулярного или открытого сосудистого вмешательства были выполнены у 7 (14%). Повторная баллонная ангиопластика со стентированием по поводу рестеноза выполнена у 17 (34%), тромбэктомия у 2 пациентов (4%).
Заключение: Одной из причиной развития критической ишемии у пациентов с СДС является поражение артерий бедренно-подколенного сегмента. Выполнение баллонной ангиопластики и стентирования артерий нижних конечностей при СДС оправдано, так как позволяет сохранить конечность в течении года у 88 % пациентов, оставляет возможность для повторного эндоваскулярного вмешательства, а в случае острой окклюзии ремоделированного сегмента для такой малоинвазивной операции, как тром-бэктомия.
Тезисы ежегодной научно практической конференции Российского Научного Общества Интервенционных Кардиоангиологов «Теория и практика современной интервенционной кардиоангиологии» Москва, 11 13 ноября 2009 г.
Баллонная ангиопластика при ишемии нижних конечностей — Затевахин И.И. — Практическое руководство
Книга «Баллонная ангиопластика при ишемии нижних конечностей» предназначена для ангиологов, рентгенохирургов, сосудистых хирургов.
Содержание книги
«Баллонная ангиопластика при ишемии нижних конечностей»
Артерии таза и нижних конечностей
- Нормальная анатомия
- Коллатеральные артерии таза и нижних конечностей
- Скелетотопические проекции артерий таза и нижних конечностей
Хроническая ишемия нижних конечностей
Методы обследования
- Ультразвуковая допплерография и допплерометрия
- Тредмил-тест
- Ультразвуковое ангиосканирование
- Дуплексное сканирование
- Магнитно-резонансная ангиография
- Компьютерная томографическая ангиография
- Аортоартериография нижних конечностей
Методы эндоваскулярного восстановления просвета артерий нижних конечностей
- Атерэктомический метод
- Лазерная ангиопластика
- Фибринолитическая терапия и тромбоаспирация
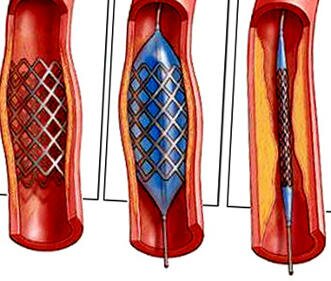
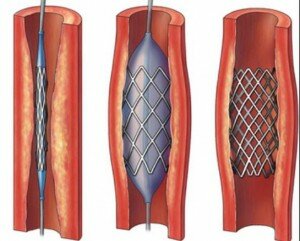
- Баллонная ангиопластика
- Эндоваскудярное стентирование
- Эндопротезирование
Обеспечение баллонной ангиопластики
- Пункционные иглы
- Ангиографические проводники
- Двухпросветный баллон-катетер
- Стенты
- Стентирование подвздошных артерий
- Самораскрывающиеся проволочные стенты
- Матричные стенты
- Перспективы стентов
- Дополнительный инструментарий
- Интродьюсеры
- Шприц-манометр
- Вращающие устройства
- Контрастные препараты
- Ангиографическая аппаратура
- Предоперационная подготовка и медикаментозное обеспечение
Показания и противопоказания
- Показания
- Противопоказания
Эндоваскулярные доступы
- Трансаксиллярный доступ
- Трансфеморальный ретроградный доступ
- Трансфеморальный антеградный доступ
- Трансфеморальный контралатеральный доступ
- Чресподколенный ретроградный доступ
- Чресподколенный антероградный доступ
- Интраоперационный доступ
- Транслюмбальный доступ
- Чреспротезный доступ
- Выбор доступа
- Доступ к подвздошным артериям
- Доступ к артериям ниже паховой связки
Методические аспекты
- Предоперационная подготовка и послеоперационное ведение больных
- Выбор баллона-катетера
- Стандартная техника баллонной ангиопластики
- Методы реканализации окклюзированных артериальных сегментов
- Реканализация нитиноловыми проводниками
- Реканализация с помощью катетера Hydrolyser
- Реканализация окклюзии с помощью фибринолитических препаратов
- Типичные виды баллонной ангиопластики
- Ангиопластика бифуркации аорты
- Ангиопластика подвздошных артерий
- Ангиопластика бедренной и подколенной артерии, артерии голени
- Ангиопластика стенозов-анастомозов
- Редкие и атипичные виды баллонной ангиопластики
- Ангиопластика стеноза эндоваскулярного стента
- Баллонная ангиопластика глубокой артерии бедра чреспротезным доступом
- Ангиопластика внутренней подвздошной артерии
- «Слепая» пункция артерии
- Стентирование
- Селективная катетеризация с помощью цифровой субтракционной ангиографии
Комбинированные вмешательства
- Одномоментные вмешательства
- Аортобедренное бифуркационное шунтирование (протезирование) и баллонная ангиопластика поверхностной бедренной или подколенной артерии
- Одностороннее аортобедренное шунтирование (протезирование) и баллонная ангиопластика поверхностной бедренной или подколенной артерии
- Одностороннее подвздошно-бедренное шунтирование (протезирование) и баллонная ангиопластика поверхностной бедренной или подколенной артерии
- Баллонная ангиопластика подвздошных артерий и бедренно-подколенное шунтирование выше щели коленного сустава
- Баллонная ангиопластика подвздошных артерий и бедренно-подколенное шунтирование ниже щели коленного сустава
- Баллонная ангиопластика подвздошных артерий и бедренно-берцовое шунтирование
- Баллонная ангиопластика и аутовенозное шунтирование in situ
- Баллонная ангиопластика подвздошных артерий и пластика бедренной артерии
- Бедренно-подколенное шунтирование и баллонная ангиопластика русла артерий ниже дистального анастомоза
- Прямая реконструкция зоны проксимального анастомоза бедренно-подколенного (берцового) шунта и баллонная ангиопластика зоны дистального анастомоза или стеноза шунта
- Постдилатационная эндартерэктомия после баллонной ангиопластики подвздошных артерий и пластика бедренных артерий аутовенозной или синтетической заплатой
- Постдилатационная эндартерэктомия после баллонной ангиопластики подвздошных артерий с одной стороны и перекрестное бедренно-бедренное шунтирование
- Постдилатационная эндартерэктомия и пластика поверхностной бедренной артерии
- Тромбэктомия из бедренно-подколенного шунта с пластикой дистального анастомоза и баллонная ангиопластика стенозов подколенной и берцовых артерий ниже дистального анастомоза
- Этапные вмешательства
- Баллонная ангиопластика донорской подвздошной артерии с последующим экстраанатомическим шунтированием
- Баллонная ангиопластика подвздошных артерий и реконструктивные операции ниже паховой связки
- Реконструктивные операции на аортоподвздошном сегменте и баллонная ангиопластика артерии ниже паховой связки
- Баллонная ангиопластика донорской подключичной артерии и экстраанатомическое подключично-бедренное шунтирование
- Баллонная ангиопластика донорской подключичной артерии с бифуркационным подключично-бедренным шунтированием
Результаты баллонной ангиопластики
Список литературы
Сосудистая
Баллонная ангиопластика нижних конечностей и ее специфика
Баллонная ангиопластика нижних конечностей представляет собой малотравматичное хирургическое вмешательство, суть которого восстановить функции кровоснабжения, в данном случае, говориться о кровоснабжении нижних конечностей, выполненное в операционном зале под, непосредственным, рентгеновским контролем над ходом всего процесса.
Ранее данный вид оперативного вмешательства рассматривался как попытка сохранить конечности в безнадежных для того ситуациях, например, при наличии высокого хирургического риска. Баллонная ангиопластика нижних конечностей имеет некоторые преимущества, такие как низкая вероятность летальных исходов и частота осложнений, нет необходимости проводить общую анестезию, и в послеоперационном периоде состояние пациента приходит в норму в кратчайшие сроки.
Также для улучшения здоровья больных с критической ишемией применяют комбинированные виды методик ангиопластики, имеется в виду субинтимальнойангиопластики, интралюминальнойангиопластики и стентирования. С помощью различных исследований данной комбинации врачам удалось добиться того, что пациенты с данным заболеванием нижних конечностей при отсутствии невозможных изменений, где остается только один вариант, а именно применение высокой ампутации. Для данной категории людей просто необходима баллонная ангиопластика нижних конечностей .«Барзилай» в Израиле предлагает страдающим ишемией людям посетить наших специалистов. Наш успех от подобных операций в среднем составляет более 90 процентов, остальные результаты не уступают по эффективности дистальному шунтированию.
Этапы баллонной ангиопластики:
Безусловно, как и любая другая процедура, данная операция состоит из нескольких этапов, где каждый из них между собой взаимосвязан.
• Прокол артерии.
• Ввод в артерию рентгеноконтрастного раствора для рассмотрения ее просвета.
• Проведения специального проводника посредством зоны сужения, другими словами, закупорки артерии.
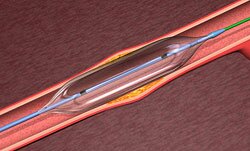
• Доставка к нужной зоне баллонного катетера и раздутие баллона.
• Повторный ввод в артерию рентгеноконтрастного раствора для оценки результата баллонойангиопластики.
• Извлечение инструментов из артерии, также применение гемостаза.
Баллонная ангиопластика нижних конечностей в «Барзилай»
 Специалисты нашей клиники имеют все для этого профессиональные умения и знания, также колоссальный опыт подобных операций. Наши пациенты после ее проведения обычно на следующие сутки после снятия повязки выписываются из больницы, так как уже могут приступить к своему привычному распорядку жизни. Недаром, баллонную ангнопластику чаще всего называют хирургическим лечением без операции, так как после ее проведения у пациентов не остается ни следа от швов и рубцов.
Специалисты нашей клиники имеют все для этого профессиональные умения и знания, также колоссальный опыт подобных операций. Наши пациенты после ее проведения обычно на следующие сутки после снятия повязки выписываются из больницы, так как уже могут приступить к своему привычному распорядку жизни. Недаром, баллонную ангнопластику чаще всего называют хирургическим лечением без операции, так как после ее проведения у пациентов не остается ни следа от швов и рубцов.
Непрерывное совершенствование эндоваскулярного инструмента и расширенный опыт сотрудников в проведении данных оперативных вмешательств позволяет нам эффективно восстанавливать кровоток на всех участках артериальных сосудов нижних конечностей, от крупных подвздошных артерий вплоть до мелких артерий на стопе. Также мы выполняем комбинированную операцию, совмещая при этом все преимущества обоих методов, особенно если речь идет о тяжелом случае поражения сосудов конечности. Обращайтесь к нам, и мы, обладая богатыми знаниями и опытом, приложив все усилия к тому, чтобы баллонная ангиопластика нижних конечностей прошла с наибольшей результативностью и с наименьшей вероятностью травм.